Гамартома печени у взрослых что это такое
Гамартома печени у взрослых что это такое
а) Синоним:
• Комплекс фон Мейенбурга
1. Общая характеристика:
• Лучший диагностический критерий:
о Множественные образования в печени размером меньше 15 мм с плотностью/интенсивностью воды
• Имеют неправильную округлую форму
• Количество: от нескольких десятков до сотни и больше
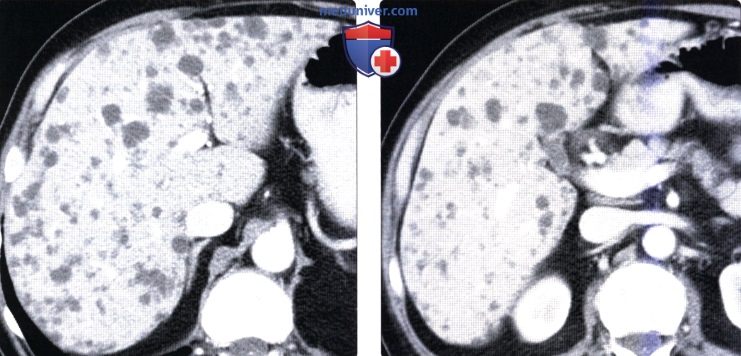
2. КТ признаки билиарной гамартомы печени:
• КТ с контрастным усилением:
о Плотность кистозного компонента остается равной плотности воды:
— Не накапливает контраст
о Солидный компонент (фиброзная строма) усиливается при контрастировании
о Могут обнаруживаться «пунктирные» кальцинаты
3. МРТ признаки билиарной гамартомы печени:
• Т1 ВИ:
о И для кистозного, и для солидного компонента типичен гипоинтенсивный сигнал
• Т2 ВИ:
о Выраженный гиперинтенсивный сигнал (кистозный компонент)
о Промежуточный по интенсивности сигнал (солидный компонент)
о Усиленные Т2-изображения: сигнал остается гиперинтенсивным (соответствует жидкости)
• Т1 ВИ с контрастным усилением:
о Кистозный компонент не накапливает контраст:
— Возможно контрастное усиление фиброзных узлов
• МР холангиография (МРХПГ):
о Образования становятся гиперинтенсивными
о Сообщение с желчными протоками отсутствует
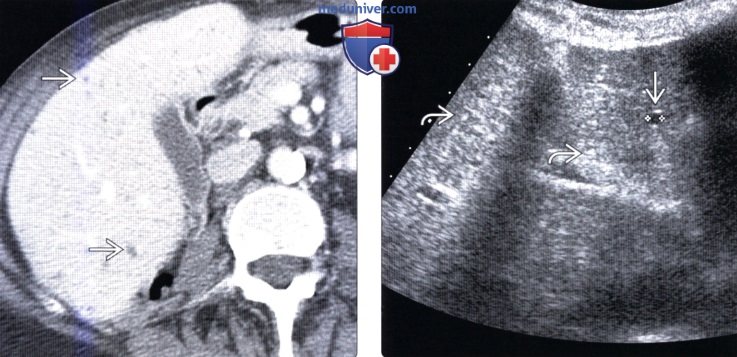
(Справа) На поперечной сонограмме у этой же пациентки, выполненной в этот же день после КТ, определяется только небольшое количество «кистозных» очагов, видны также многочисленные мелкие эхогенные узлы, диффузно «разбросанные» по всей паренхиме печени, представляющие собой билиарные гематомы меньшего размера, содержащие, предположительно, больше фиброзной ткани, и меньше — жидкости. 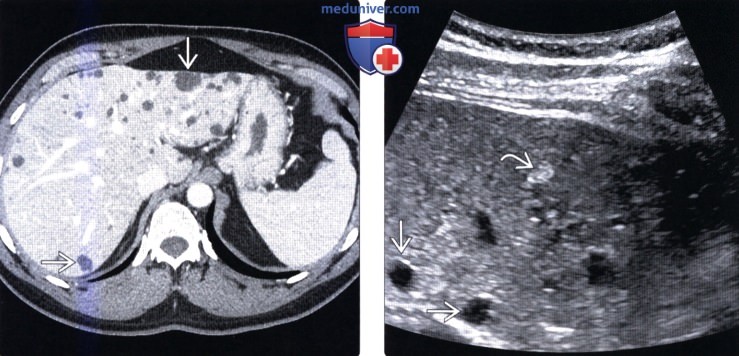
(Справа) На поперечной сонограмме у этого же пациента визуализируется один из нескольких эхогенных очагов, а также большее количество кистозных образовании. Отсутствие изменений со стороны очагов при последующих лучевых исследованиях в течение нескольких лет позволяет подтвердить, что они, скорее всего, представляют собой билиарные гамартомы.
4. УЗИ признаки билиарной гамартомы печени:
• Серошкальное УЗИ:
о Множественные мелкие, хорошо отграниченные очаги
о Фиброзная ткань в очагах может выглядеть гиперэхогенной:
— Кистозный компонент (жидкость) «эхопрозрачен»:
Возможно также заднее акустическое усиление
— На УЗИ может обнаруживаться большее количество эхогенного компонента и меньшее количество кистозных очагов по сравнению с ранее выполненной КТ или МРТ
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением, с использованием тонких срезов и мультипланарным реформатированием или МРТ
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента также визуализируются билиарные гамартомы. Если в анамнезе нет указаний на первичную злокачественную опухоль, в большинстве случаев необходимость в биопсии отсутствует.
в) Дифференциальная диагностика билиарной гамартомы печени:
1. Аутосомно-доминантная поликистозная болезнь печени:
• Характеризуется наличием большего количества крупных кист
• Обычно также имеются кисты в почках и других органах
2. Множественные простые кисты печени:
• Редко бывают столь же многочисленными и имеют такой же малый размер как билиарные гамартомы
• УЗИ: анэхогенное образование с повышенной проницаемостью для ультразвука, без узлов в стенке
3. Болезнь Кароли:
• Множественные мелкие, округлые, гиподенсные (гипоинтенсивные на Т1 ВИ), мешковидные выпячивания внутрипеченочных желчных протоков
• Признак «центральной точки» на КТ с контрастным усилением и МРТ
• ЭРХПГ и МРХПГ: патологически измененные участки желчных протоков, имеющие сообщение с их просветом
4. Множественные или солитарные метастазы:
• Размеры и распределение метастазов варьирует в большей степени, в стенке обнаруживается большее количество узлов, структура очагов более сложная
5. Оппортунистические инфекции (микроабсцессы):
• У пациентов с дефицитом иммунитета, лихорадкой
• Для дифференциальной диагностики требуется аспирация или биопсия; только на основании методов визуализации различить микроабсцессы и гамартомы затруднительно
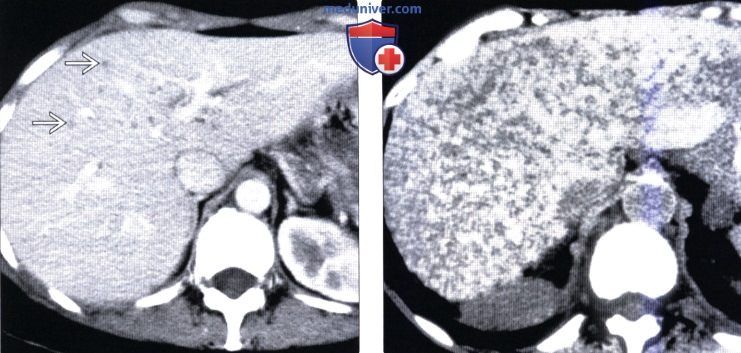
(Справа) На аксиальной КТ без контрастного усиления у пациента, не имеющего какой-либо симптоматики, в обеих долях печени визуализируются множественные гиподенсные очаги субсантиметрового диапазона. Путем биопсии были подтверждены билиарные гамартомы.
1. Общая характеристика:
• Этиология:
о Врожденная мальформация желчных протоков
о Может быть проявлением фиброполикистозной болезни печени и почек:
— У одного и того же пациента могут сочетаться различные проявления заболевания:
Аутосомно-доминатная (или рецессивная) поликистозная болезнь
Болезнь Кароли
Врожденный фиброз печени
Киста холедоха
2. Микроскопия:
• Не сообщающиеся протоки и железы, окруженные плотной фиброзной стромой
д) Клинические особенности:
1. Проявления:
• Бессимптомное течение; функция печени не нарушена
2. Демография:
• Эпидемиология:
о Гамартомы намного более распространены, чем это предполагается; имеются у 3% населения, одинаково часто у мужчин и женщин любого возраста
3. Лечение:
• Не требуется
е) Диагностическая памятка:
1. Следует учесть:
• МР-холангиография позволяет отличить билиарные гамартомы от других патологических изменений (кист) желчных протоков
2. Советы по интерпретации изображений:
• Билиарные гамартомы необходимо предполагать при обнаружении множественных мелких, минимально неоднородных «кист» у здорового пациента
• На УЗИ гамартомы выглядят более эхогенными, чем это можно было бы предположить
ж) Список использованной литературы:
1. Lin S et al: A study of multiple biliary hamartomas based on 1697 liver biopsies. EurJ Gastroenterol Hepatol. 25(8):948-52, 2013
2. Tohme-Noun C et al: Multiple biliary hamartomas: magnetic resonance features with histopathologic correlation. Eur Radiol. 18(3):493-9, 2008
Редактор: Искандер Милевски. Дата публикации: 28.2.2020
Гамартома печени у взрослых что это такое
а) Терминология:
1. Синонимы:
• Болезнь/комплекс ван Мейербурга, гамартома желчного протока
2. Определения:
• Доброкачественная мальформация желчевыводящих путей
1. Общая характеристика:
• Ключевой диагностический признак:
о Множество мелких кистозных образований 2-3 мм
— Приводит к неоднородности и зернистости эхоструктуры печени
о Множественные гиперэхогенные очаги: может вызывать артефакт «хвост кометы»
о Печень часто оказывается более эхогенной и с меньшим количеством кистозных образований, чем это ожидалось на основании предшествующей КТ или МРТ, это связано с тем, что образования слишком малы, чтобы визуализировать их внутреннюю кистозную полость
• Цветовая допплерография:
о Может отмечаться артефакт мерцания:
— Быстрое чередование красного и синего цветов при допплерографии позади гиперэхогенных очагов
— Считается, что это связано с множественными реверберациями, вызванными кристаллами холестерина в кистозных расширениях желчных протоков
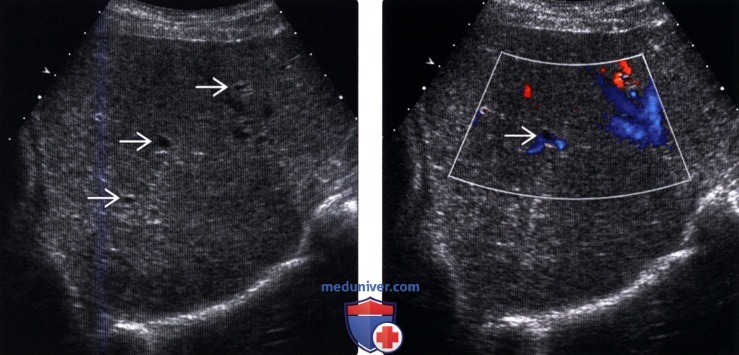
(Правый) Цветовая допплерография подтверждает, что у этого пациента с множественными гамартомами печени отсутствует васкуляризация их кистозного содержимого. 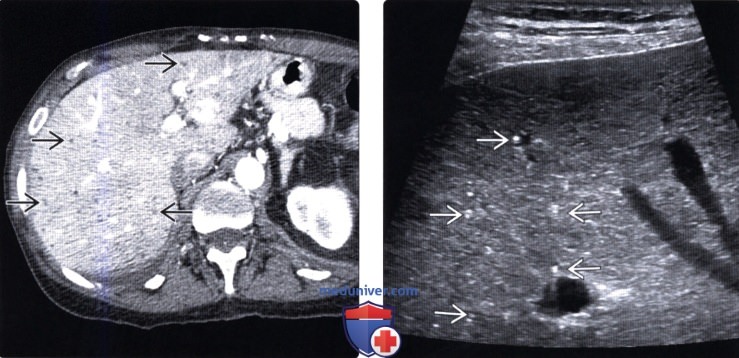
(Правый) Серошкальный ультразвуковой срез печени у пациента с множественными гамартомами печени. Визуализируются множественные крошечные гиперэхогенные очаги, вызывающие артефакт «хвост кометы». 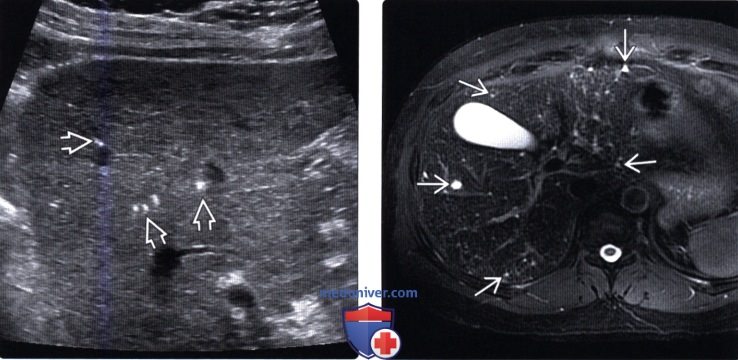
(Правый) МРТ печени, Т2 FS, аксиальная проекция. Визуализируются многочисленные очаги сигнала высокой интенсивности, представляющие собой гамартомы печени.
3. КТ при гамартоме печени:
• КТ с контрастированием:
о Солидные компоненты (фиброзная строма) могут усиливаться и стать практически изоденсивными паренхиме печени
о Множественные мелкие, круглые, хорошо определяемые узелки низкого ослабления без усиления
4. МРТ при гамартоме печени:
• Т1-взвешенное изображение: низкоинтенсивный сигнал; Т2-взвешенное изображение: высокоинтенсивный сигнал из-за жидкостного содержимого
• Т1-взвешенное изображение С+: обычно усиления нет, но возможно образование тонкого слоя повышенной интенсивности, образованного сдавленной паренхимой вокруг гамартомы печени
• МРХПГ: Множественные крошечные кисты, не связанные с желчевыводящей системой
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Серошкальное ультразвуковое исследование и цветовая допплерография
о МРХПГ/усиленное Т2-взвешенное изображение
в) Дифференциальная диагностика гамартомы печени:
1. Множественные простые кисты печени:
• Редко столь же множественны, как гамартомы печени
• Имеют четкое границы и не окрашиваются при контрастировании
2. Множественные мелкие метастазы в печени:
• Сильнее различаются по размеру и распространению
• Более узловатые стенки (неровные края) и сложная структура, могут окрашиваться при контрастировании
3. Микроабсцессы в печени:
• Стенка окрашивается при контрастировании, может отмечаться симптом двойного контура
• У пациентов с иммуносупрессией при лихорадке
4. Аутосомно-доминантная поликистозная болезнь печени:
• Обычно кисты более крупные, также обнаруживаются кисты в почках и других органах
5. Болезнь Кароли:
• Мелкие, круглые/мешковидные расширения внутрипеченочных желчных протоков
• Симптом «точки в центре» при УЗИ, КТ с контрастированием и МРТ: о Усиленные крошечные точки (портальные «стержни») в расширенных внутрипеченочных протоках
1. Общая характеристика:
• Этиология:
о Врожденные мальформации желчевыводящей системы, возникшие из-за нарушения инволюции желчных протоков в эмбриогенезе
о Может сочетаться с аутосомно-доминантной поликистозной болезнью почек, синдромом Кароли, врожденным фиброзом печени, атрезией желчных протоков или кистами общего желчного протока
2. Микроскопия:
• Желчные протоки, не сообщающиеся с желчевыводящей системой и усеянные гиалинизированной фиброколлагеновой стромой; могут содержать белковые включения или желчь
д) Клинические особенности:
1. Проявления гамартомы печени:
• Протекают бессимптомно и не имеют клинического значения
2. Демография:
• Является случайной находкой при выполнении 0,6-5,6% аутопсий
е) Диагностическая памятка:
1. Следует учесть:
• Могут быть ошибочно диагностированы как множественные метастазы в печени, микроабсцессы, цирроз, лимфома, лейкоз и др. при первичной визуализации
• Если обнаруживаться как изолированная находка у здоровых пациентов, без онкологического анамнеза, то не требует более детальной оценки
2. Советы по интерпретации изображений:
• При обнаружении множественных мелких кисту здоровых пациентов
• Ультрасонография: некоторые гиперэхогенные очаги, расположенные по всей печени, часто сопровождаются артефактом «хвост кометы»; может наблюдаться артефакт мерцания при цветовой допплерографии
ж) Список использованной литературы:
1. Vachha В et al: Cystic lesions of the liver. AJR Am J Roentgenol. 196(4):W355-66, 2011
Редактор: Искандер Милевски. Дата публикации: 30.10.2019
Доброкачественные очаговые образования печени: возрастные психосоматические аспекты
Непаразитарные кисты печени (НКП) относятся к доброкачественным очаговым образованиям печени и представляют собой полость (или полости) в печени, заполненную жидкостью. Повсеместно отмечается рост заболеваемости НКП, что связано главным образом
Непаразитарные кисты печени (НКП) относятся к доброкачественным очаговым образованиям печени и представляют собой полость (или полости) в печени, заполненную жидкостью.
Повсеместно отмечается рост заболеваемости НКП, что связано главным образом с широким использованием современных методов диагностики, позволяющих визуализировать интраструктуру печени: ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ангиографии и пр. По данным H. Sancher et al. (1991), НКП выявляют у 5–10 % населения. При этом у женщин они встречаются в 3–5 раз чаще. Заболевание, как правило, развивается в период между 30 и 50 годами жизни.
Причины возникновения НКП до настоящего времени до конца не выяснены. Так, по мнению Е. Moschowitz, R. Virchow, образование кист связано с воспалительной гиперплазией желчных путей в момент эмбриогенеза с последующей их обструкцией. S. Henson и соавторы считают, что данный процесс служит основой новообразования.
В настоящее время преобладает мнение, что кисты печени возникают из аберрантных желчных ходов, т. е. во время эмбрионального развития не происходит подключения к системе желчных путей отдельных внутридольковых и междольковых желчных ходов. Отсутствие инволюции этих ходов и является причиной развития кист печени, в результате секреции их эпителия в них постепенно происходит накопление жидкости, и они превращаются в кисту. Такое происхождение кист печени подтверждается тем, что в секрете нет желчи, кроме того, кисты печени почти никогда не сообщаются с нормальными желчными ходами. Многие ученые исходят из того, что поражение кистами печени является либо самостоятельной генетической единицей с аутосомальной доминантной наследственностью, либо кистозные изменения различных органов вызываются единым генетическим дефектом с различной распространенностью.
Обсуждается также возможность возникновения кист печени при приеме некоторых лекарственных препаратов (эстрогены, пероральные контрацептивы).
Выделяют истинные и ложные кисты. Истинные кисты отличаются от ложных наличием на внутренней поверхности эпителиального покрова из цилиндрического или кубического эпителия. Ложные кисты развиваются обычно после травмы.
Общепринятой классификации кист печени не существует. На практике наиболее удобной представляется классификация НКП, предлагаемая А. А. Шалимовым и соавторами (1993), согласно которой НКП различают следующим образом:
К осложнениям относят: нагноение, кровотечение в полость кисты, разрыв стенки, портальную гипертензию, механическую желтуху, печеночную недостаточность. При разрыве кисты возможны вторичная инфекция, образование наружных и внутренних свищей, перекрут ножки кисты. Эти осложнения встречаются в 5% случаев. Злокачественные перерождения наблюдаются редко.
Считается, что клиническая картина НКП скудна и неспецифична. Чаще всего кисты печени случайно выявляются при УЗИ органов брюшной полости. Проявления болезни зависят от размера кисты, ее локализации, а также от воздействия кисты на соседние органы. Увеличение кисты приводит и к атрофическим изменениям ткани печени.
Наиболее распространенной жалобой при солитарных кистах печени является боль в верхнем правом квадранте или в эпигастральной области. Боль во многих случаях носит постоянный характер. Пациенты также отмечают быстро наступающее чувство насыщения и дискомфорт в животе после приема пищи.
Раньше важным симптомом считалось обнаружение при пальпации умеренно напряженного массивного опухолевидного образования, смещающегося при дыхании вместе с печенью. Сообщалось, что доступные пальпации кисты печени обычно прощупываются как тугоэластические и легко флюктуирующие безболезненные опухоли. Следует отметить, что даже крупные кисты печени недоступны пальпации из-за расположения глубоко в паренхиме печени или локализации на диафрагмальной поверхности органа.
Появление других, также неспецифических симптомов: слабости, повышенной потливости, потери аппетита, тошноты, одышки — обычно связывают с увеличением размеров кист, но, вероятнее всего, это следствие реагирования других органов — желчного пузыря, двенадцатиперстной кишки и др.
Разнообразие и неспецифичность клинических симптомов диктуют необходимость обследования пациента с целью определения или исключения сопутствующей соматической и психической патологии.
НКП в первую очередь следует дифференцировать с паразитарными кистами. Для этого выполняют специфические серологические исследования крови (реакция непрямой гемагглютинации и иммуноферментного анализа на эхинококкоз). В ряде случаев возникает необходимость дифференциальной диагностики с гемангиомой, цистоаденомой, ретроперитонеальными опухолями, опухолями кишки, брыжейки, поджелудочной железы, водянкой желчного пузыря и метастатическими опухолевыми поражениями печени.
Поликистоз печени часто сочетается с поликистозом почек, поджелудочной железы, яичников. Поликистоз печени, как и солитарная киста, чаще протекает бессимптомно и выявляется случайно при обследовании по поводу другой патологии. В большинстве случаев течение заболевания благоприятное. Клинические симптомы наблюдаются при прогрессировании заболевания, что, как правило, происходит после 40–50 лет. При увеличении объема поликистозных образований больные жалуются на дискомфорт в правом подреберье и эпигастрии, изжогу, отрыжку, что связывают с давлением увеличенной печени на соседние органы. В ходе исследования определяется гепатомегалия. Пальпаторно: печень плотная, бугристая. Функциональные пробы печени обычно не изменяются. Нарушение синтетической функции печени выявляют на поздних стадиях при выраженном перерождении печеночной паренхимы. При массивном распространении процесса, когда происходит замещение большей части паренхимы печени, развивается терминальная печеночная недостаточность. Ситуация усугубляется хронической почечной недостаточностью — исходом поликистоза почек.
Ведущее место в диагностике НКП занимает эхография, благодаря высокой информативности, безвредности и общедоступности этого метода. Эхографически кисты печени представляют собой отграниченные тонкой стенкой (1–2 мм) полости с безэхогенным внутренним пространством, что объясняется разностью плотности жидкости и паренхимы печени. Форма их может быть круглой или овальной. Диагноз основывается на следующих признаках, выявляемых с помощью УЗИ: 1) наличие четких, ровных контуров с хорошо различимой задней стенкой; 2) отсутствие внутренних отражений; 3) выявление усиления эхо-сигналов за образованием.
При наличии внутрипросветной перегородки УЗ-изображение кисты печени может иметь пятнистый рисунок. При осложненных кистах (кровоизлияние или инфицирование), когда выявляются внутрипросветные «эхо»-сигналы, трудно исключить злокачественную опухоль. В сомнительных случаях используют КТ, МРТ, ангиографические и радиологические методы исследования. В определенных ситуациях считается целесообразным проведение чрескожной пункции кисты под контролем УЗИ с последующим бактериологическим и цитологическим исследованием материала.
Традиционно проблемой НКП занимались хирурги, которые разрабатывали методы диагностики и тактику хирургического лечения. В поле зрения хирурга больные с НКП попадали при выявлении очагового образования печени, при этом хирургическое лечение получали пациенты с осложнениями и неосложненными кистами, превышающими 5 см в диаметре.
Терапевтическая тактика при НКП до сих пор не разработана. Целью нашей работы было изучение терапевтических, возрастных и психосоматических аспектов НКП.
Представленный материал базируется на результатах обследования 93 больных (72 женщины и 21 мужчина) в возрасте от 20 до 82 лет, средний возраст — 56,9+11,3 лет. Больные были разделены на две группы по возрастному признаку.
Солитарная НКП была выявлена у 37 человек, 56 больных НПК имели две и более кисты. Средний возраст больных с солитарными кистами печени (27 женщин и 10 мужчин) составил 53,5+11,6 лет. Средний возраст больных с множественными кистами печени составил 59,3+10,6 лет (р Таблица 2. Клинические результаты применения хофитола и эглонила
В анализах крови на фоне двухнедельной терапии отмечалось снижение уровня печеночных ферментов — АСТ и АЛТ, достоверно (р
По вопросам литературы обращайтесь в редакцию.
Другие уточненные болезни печени (K76.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Простые кисты печени (ПКП, истинные непаразитарные кисты печени, солитарные кисты печени) представляют собой часто одиночные, доброкачественные полости, заполненные жидкостью и обычно выстланные тонким слоем цилиндрического эпителия. Часто они случайно обнаруживаются при ультразвуковом сканировании печени или при компьютерной томографии.
Простые кисты печени не сопровождаются кистозным поражением других органов и не относятся к заболеваниям, передающимся генетически.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Острая узловая гиперплазия печени (ОУГ)
Подразделяется на 2 типа:
1. Классический (80% случаев).
2. Неклассический (20% случаев), который в свою очередь делится на 3 подтипа:
— телеангиоэктатический;
— очаговая узловая гиперплазия с цитологической атипией;
— смешанный тип (признаки гиперпластической и аденоматозной ОУГ).
При классическом типе ОУГ присутствуют все 3 характерных признака: аномальная узловая архитектура, деформированные сосуды и разрастание протоков. При неклассической ОУГ присутствуют только 2 из 3-х признаков, но разрастание желчных протоков присутствует всегда.
Телеангиоэктатическая форма имеет признаки родства, определяемые при помощи молекулярного анализа, с телеангиоэктазиями при гепатоцеллюлярной аденоме. Таким образом, не исключено, что по мере накопления данных классификация будет пересмотрена.
Простые кисты печени
По размерам кисты условно подразделяются на:
— мелкие (менее 5 см);
— средние (5-10 см);
— крупные (более 10 см).
Простые кисты печени делятся также на истинные и ложные. Этиология истинных кист неизвестна. Ложные кисты являются следствием травм или воспаления с некрозом или ишемией. Ложные кисты содержат желчь, содержимое истинных кист по составу не отличается от депротеинизированной сыворотки крови и примеси желчи не содержит..
Этиология и патогенез
Очаговая узловая гиперплазия печени
Этиология и патогенез неизвестны. Предположительно возникновение заболевания связано с сосудистыми мальформациями, приемом контрацептивов, стероидов. В 80% случаев представляет солитарное поражение преимущественно в правой доле печени. В 20% носит распространенный характер.
Макроскопически обычно имеет вид плотного четко отграниченного узла, иногда инкапсулированного, серовато-коричневого цвета размерами 0,5-20 см. На разрезе в центре узла, как правило, видны соединительнотканные рубцы, разделяющие его на дольки.
Простые кисты печени
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени. Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Как правило, жидкость внутри кисты имеет сходный с плазмой электролитный состав. Билиарные клетки, белые кровяные клетки и амилаза в содержимом кисты отсутствуют. Содержимое кисты постоянно продуцируется ее эпителиальной выстилкой.
Эпидемиология
Возраст: преимущественно взрослый
Соотношение полов(м/ж): 0.5
Гепатопульмональный синдром (ГПС). Эпидемиология изучена слабо. По данным различных авторов, гепатопульмональный синдром может быть диагностирован у 4-30% больных циррозом печени, независимо от его этиологии, и у 30% кандидатов на трансплантацию печени.
Развитие синдрома не зависит от пола и возраста больного.
Отдельные авторы указывают на значительно более высокую распространенность ГПС (до 47% при заболеваниях печени). Такое расхождение в оценке распространенности можно отнести к различным подходам в определении артериальной гипоксемии в первичных исследованиях.
Обсуждается также роль этиологии цирроза печени в развитии ГПС (алкогольный цирроз и связанный с ним ГПС, по мнению ряда авторов, выявляются чаще и протекают тяжелее). Тем не менее, общепринятым считается мнение, что ГПС может возникнуть вне зависимости от тяжести поражения печени и плохо коррелирует с клиникой и лабораторными показателями активности процесса.
Гепатоптоз. Чаще выявляется у женщин. Описаны редкие случаи выявления у детей, в основном страдают пациенты взрослого возраста.
Факторы и группы риска
Простые кисты печени. Факторы риска не определены. Вероятно имеется связь с приемом контрацептивов, но окончательные данные отсутствуют.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Физикальные исследования: край печени не изменен, остается тонким и мягким, но плохо прощупывается, так как печень при гепатоптозе поворачивается вокруг своей горизонтальной оси и нижний край ее обращен не прямо вниз, а вниз и назад.
Острая узловая гиперплазия печени
Жалоб, как правило, нет. Выявляется в качестве случайной находки при обследованиях, проводимых по другому поводу (УЗИ, КТ и МРТ). Крайне редко опухоль может стать достаточно большой, чтобы оказывать давление на печень и окружающие органы, приводя к возникновению болей в животе.
Простые кисты печени
Являются случайной находкой при инструментальной диагностике (методы визуализации), выполняемой по другому поводу. Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см.
Диагностика
Гепатопульмональный синдром (ГПС)
«Золотым стандартом» выявления внутрилегочной вазодилатации признана двухмерная трансторакальная контрастная ЭхоКГ. В качестве контрастного препарата используется раствор, образующий микропузырьки размером более 15 мкм.
После внутривенного введения препарата микропузырьки визуализируются с помощью ЭхоКГ в правых камерах сердца. Поскольку диаметр микропузырьков больше диаметра внутрилегочных капилляров, они в норме не достигают левых отделов сердца. В эти отделы контрастное вещество попадает в случае присутствия внутрисердечных шунтов, при расширении внутрилегочных капилляров или при наличии артериовенозного шунтирования.
Визуализация контрастного вещества в левых камерах сердца в течение 3-х сердечных сокращений от момента внутривенного введения препарата свидетельствует о внутрисердечном шунтировании (дефекты межжелудочковой или межпредсердной перегородки).
Появление микропузырьков на 4-6-м сокращении сердца указывает на внутрилегочное шунтирование крови в рамках ГПС.
Более чувствительна трансэзофагеальная контрастная ЭхоКГ – микропузырьки становятся видны уже в верхних легочных венах, однако данный метод имеет значительные ограничения при наличии варикозно-расширенных вен пищевода у больных циррозом.
100%) метод диагностики ГПС. Частицы альбумина, меченные 99mTc, достигают размера от 10 до 90 мкм, поэтому после внутривенного введения, 95% частиц в норме не проходят через легкие. При внутрилегочной вазодилатации до 60% меченных изотопом частиц шунтируются через легкие и накапливаются в головном мозге, почках, селезенке, щитовидной железе. Данный метод позволяет также количественно оценить степень внутрилегочного шунтирования.
Обязательными исследованиями для установления диагноза поражения печени и дифференциальной диагностики ГПС являются также УЗИ печени, ЭКГ, обзорная рентгенография и прочие.
Гепатоптоз
«Золотым стандартом» диагностики является УЗИ, выполняемое в 2-х положениях стоя и лежа.
Дополнительно возможно проведение рентгеноконтрастного исследования больного в вертикальном положении, при котором выявляют опущение нижнего края печени, желчного пузыря и толстой кишки.
В редких случаях, в основном для дифференциальной диагностики, применяется компьютерная томография.
УЗИ. В основном ОУГ обнаруживают и диагностируют на УЗИ. Применение УЗДГ существенно повышает точность диагностики и, как правило, применения других методов не требуется. УЗИ в сочетании с УЗДГ обладают достаточной скрининговой чувствительностью, но низкой специфичностью.
МРТ имеет чувствительность 70% и специфичность 98%.
Биопсия. Используется исключительно открытая биопсия. Метод не обладает 100% специфичностью.
Простые кисты печени (ПКП)
Как правило, выполнения УЗИ и компьютерной томографии (в редких случаях) бывает достаточно для диагностики ПКП.
Простая киста печени при УЗ-сканировании определяется как гипоэхогенное образование с ровными контурами, окруженное паренхимой и не имеющее заметной стенки. Отсутствие одной из этих характеристик позволяет заподозрить развитие осложнений (например, инфицирования кисты) или наличие у пациента другой патологии (например, гидатидной кисты). При наличии в полости кисты крови или гноя становятся различимы внутрипросветные эхосигналы.
На КТ простая киста печени выявляется как тонкостенное образование, не контрастирующееся при внутривенном введении йодсодержащих рентгеноконтрастных препаратов. Плотность образования приблизительно соответствует таковой у воды.
На МРТ простая киста печени представляет собой гомогенное образование очень низкой интенсивности на Т1-взвешенных томограммах и дискретное высокоинтенсивное образование на Т2-взвешенных томограммах. При наличии признаков многокамерности, перемычек, неровной внутренней стенки, обызвествления стенки, а также при обнаружении более 3-х кист, необходимо задуматься о другой природе этих образований.
Лабораторная диагностика
Гепатопульмональный синдром (ГПС)
Дифференциальный диагноз
Гепатопульмональный синдром (ГПС) дифференцируют с указанными ниже заболеваниями.
1. Первичный билиарный цирроз (ПБЦ). Вовлечение легких в патологический процесс легких может предшествовать печеночным симптомам ПБЦ, что проявляется в виде следующих заболеваний:
Рибавирин может вызывать кашель и одышку, но тяжелые легочные осложнения при монотерапии этим препаратом маловероятны.
Саркоидоз осложняет около 5% случаев инфекции, вызванной вирусом гепатита С (HCV) и леченой рекомбинантным IFNα. Обычно саркоидоз проявляется в первые 6 месяцев терапии симптомами поражения легких, кожи или хрящей.
3. Саркоидоз. Поражения печени описаны при саркоидозе, не связанном с противовирусной терапией HCV.
7. Муковисцидоз. Независимо от точных механизмов развития заболевание манифестирует обструкцией экзокринных желез вязким секретом. Это приводит к хроническому воспалению дыхательных путей, формированию бронхоэктазов (обычно колонизируемых Pseudomonas aeruginosa) и прогрессирующему снижению легочной функции.
Поражение легких, являющееся практически неотвратимым при муковисцидозе, составляет 85% в структуре причин смертельных исходов, связанных с этим заболеванием.
Поражение печени при муковисцидозе встречается относительно часто, однако при этом не вносит существенного вклада в заболеваемость и смертность больных. Клинически наиболее значимым является фокальный билиарный цирроз, развивающийся вследствие обструкции желчных протоков, повреждения гепатоцитов и высвобождения провоспалительных цитокинов и факторов роста.
Гепатаптоз необходимо дифференцировать со следующими заболеваниями:
— желчекаменная болезнь;
— дисфункция сфинктера Одди;
— хронический холецистит;
— гастроптоз;
— внутренние грыжи;
— гепатит;
— кишечная колика.
Простые кисты печени
Существует много других кист печени, с которыми необходимо проводить дифференциальную диагностику. Удобнее всего представить их в виде классификации.
2. Поликистоз (поликистозная болезнь):
Также киста печени подразделяется на такие подвиды:
1. Истинные или солитарные новообразования:
— простые;
— цистаденома многокамерная;
— дермоиды;
— ретенционные.
2. Ложные новообразования:
— травматические;
— воспалительные.
3. Околопеченочные новообразования.
4. Новообразования связок печени.
Следует иметь в виду абсцессы печени и опухоли печени с центральным некрозом, которые визуализируются как кисты.
Осложнения
Острая узловая гиперплазия печени: основным осложнение являются кровотечение и кровоизлияние в ткань печени, которые редко бывает значительными.
Простые кисты печени:
— инфицирование кисты;
— перекрут кисты на ножке;
— разрыв кисты;
— кровотечение в полость кисты.
Лечение
Гепатопульмональный синдром (ГПС)
Консервативная терапия
Патогенетических методов лечения не существует. Симптоматическая терапия в большинстве случаев также не приводит к желаемым результатам.
Терапия направлена на лечение основного заболевания, механическую окклюзию расширенных сосудов и назначение антагонистов вазодилататоров.
Хирургия
В литературе встречаются сообщения о том, что наложение трансъюгулярного портосистемного шунта (TIPS) при ГПС 1-го типа приводит к уменьшению его клинических проявлений. Улучшение состояния больных наблюдается в результате снижения давления в воротной вене вследствие перераспределения кровотока. Наложение TIPS в подобных случаях улучшает состояние пациентов перед трансплантацией печени.
Кроме того, ряд авторов рассматривает ГПС как самостоятельное показание к трансплантации печени. У 85% больных с ГПС показатели оксигенации крови нормализуются в течение 1-го года после операции.
Альтернативный подход включает в себя лапароскопические техники или (реже) открытые хирургические вмешательства, которые дают меньше рецидивов, но больше осложнений.
Зарубежные авторы при нагноении рекомендуют чрескожное дренирование кисты с последующей плановой операцией.
Все оперативные вмешательства при кистах печени делятся на радикальные, условно-радикальные, паллиативные.
1. Условно-радикальные операции при кистах печени:
3. Относительные:
— кисты больших размеров (от 3 до 10 см в диаметре);
— изолированная киста III-IV сегментов;
— рецидивные кисты печени в случае неэффективности пункционных методов лечения.
Примечание. В таблице ниже указаны средства, применяемые для общей и местной анестезии, а также для послеоперационной терапии.
Прогноз
Госпитализация
Профилактика
Острая узловая гиперплазия печени. Регулярное УЗИ печени пациенткам, длительно получающим контрацептивы или перед началом их применения.
Гепатопульмональный синдром, гепатоптоз, простые кисты печени. Профилактика не разработана.


