Гамма терапия в онкологии это что
Лучевая терапия
Суть лучевой терапии
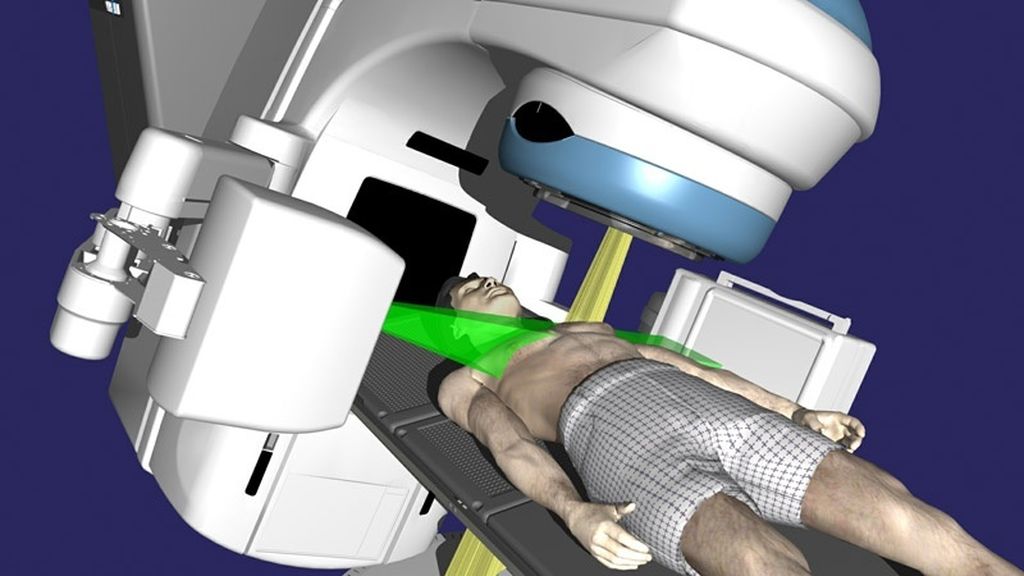
Современное медицинское оборудование позволяет усилить эффективность терапии за счет более узкого, точного и мощного концентрированного направления луча с ионными частицами в пораженную раком зону, что позволяет максимально сберечь здоровые ткани.
Виды лучевой терапии
В зависимости от цели лечения и индивидуальных характеристик заболевания, могут использовать следующие типы ионизирующей радиации:
Воздействовать на опухоль с помощью луча можно тремя способами:
Режим лучевой терапии
Схема лечения зависит от стадии, вида, локализации опухоли и цели процедуры. Первичное курсовое лечение обычно длится от 2 недель до 7 недель с проведением процедуры до 5 раз в неделю. Сам сеанс облучения составляет от нескольких минут до 45 минут. В случае вспомогательного лечения при неоперабельных опухолях или в добавление к другим видам лечения (химиопрепаратами или хирургической операции) могут назначать разовые процедуры. Лучевая терапия может проводиться и в профилактических целях.
Показания
Лучевая терапия применяется в лечении новообразований различной этиологии. Например, при раке мозга, молочной железы, шейки матки, желудка, гортани, легкого, поджелудочной железы, простаты, позвоночника. Хорошо поддаются воздействию опухоли кожи и саркома мягких тканей. Можно лечить радиолучом лимфому и лейкемию.
Побочные эффекты и осложнения
В результате облучения могут пострадать здоровые ткани и возникнуть местные реакции. Такие последствия облучения называют локальными.
К ним относят: сухость и шелушение кожи, повышенную ломкость сосудов в месте облучения, мелкоочаговые кровоизлияния, лучевые ожоги кожи вплоть до образования язв.
Системные последствия обусловлены распадом опухоли после облучения и общей интоксикацией организма продуктами распада. В таком случае появляются слабость, утомляемость, тошнота и рвота, часто выпадают волосы, становятся ломкими ногти, меняются показатели крови, происходит угнетение кроветворения. Все проявления носят временный характер и проходят по мере восстановления организма.
Побочные явления и неприятные последствия лучевой терапии можно минимизировать, если тщательно придерживаться рекомендаций врачей, соблюдать режим питья и питания, носить одежду свободного кроя из натуральных тканей и др.
Лучевая терапия в лечении рака
Лучевая терапия — это способ терапевтического воздействия ионизирующим излучением на злокачественно перерожденные клетки, что в результате приводит к их гибели.
Суть методики заключается в том, что радиационное облучение опухолевых клеток вызывает необратимые повреждения их ДНК. Благодаря этому в клетке прекращаются процессы деления, то есть рост новообразования останавливается. А последующая гибель клеток постепенно уменьшает его объемы. Цена лучевой терапии относительно невелика по сравнению с другими методами лечения опухолей.
Чем активнее в клетке идут процессы деления, тем более сильное действие производит на нее ионизирующее излучение. Злокачественно перерожденные клетки делятся и растут намного быстрее здоровых. Таким образом, и эффект от радиационного излучения, примененного к ним, будет более выраженным. Именно поэтому, одна и та же доза облучения, переданная раковым и здоровым клеткам, даст разный эффект и обеспечит результативность лучевого лечения.
Кроме того, современные аппараты для радиационной терапии и ускорители для протонно-лучевой терапии обладают широкими возможностями по точной, иногда даже субмиллиметровой фокусировке излучения на опухолевом очаге. Это существенно увеличивает терапевтическую эффективность метода и снижает интенсивность радиационного повреждения здоровых тканей.
Непосредственно в Онкологическом центре «СМ-Клиника» этот способ лечения онкологических заболеваний не используется. При необходимости наши врачи направляют пациента в клиники, где проводится лучевая терапия при раке в Москве, в других городах России и за рубежом.
Для того чтобы узнать стоимость лучевой терапии, попасть на консультацию к онкологам «СМ-Клиника» и получить направление на это лечение, нужно позвонить по телефону.
Противопоказания к лучевой терапии
Противопоказаний для проведения лучевой терапии при раке очень немного. Ведь злокачественное новообразование — это патология, напрямую угрожающая жизни пациента. А значит, в подавляющем большинстве случаев риск, связанный с таким лечением, оправдан.
Относительным противопоказанием к применению радиационного лечения может служить крайне тяжелое состояние больного или наличие у него серьезных сопутствующих заболеваний. В подобной ситуации есть вероятность, что побочные эффекты лучевой терапии окажут столь губительное влияние на организм человека, что спасти его уже не получится. Но такие случаи редки и обычно связаны либо с очень пожилым возрастом пациента, либо с терминальной стадией развития опухоли. Каждый раз врачи Онкологического центра «СМ-Клиника» принимают индивидуальное решение о возможности и необходимости проведения радиолечения.
Хотите мы вам перезвоним?
Виды лучевой терапии
Радиологическое лечение классифицируют в соответствии с типом воздействия, которое применяют для разрушения опухоли. Воздействия можно условно разделить на 2 большие категории: при помощи частиц и при помощи волн.
В качестве действующих агентов при корпускулярной радиотерапии используют:
1. Альфа-частицы — это ядра атомов гелия с высокой энергией (10 МэВ и выше), которую им придает специальный ускоритель. Такое излучение имеет малую проникающую способность и подходит в основном для лечения опухолей на коже или на слизистых оболочках.
2. Бета-частицы, которые представляют собой смесь из отрицательно заряженных электронов и положительно заряженных позитронов. Как и в случае альфа-излучения, они неспособны проникнуть глубоко в кожные покровы, а значит, имеют те же ограничения по использованию. Преимуществом лечения альфа- и бета-частицами является то, что оно практически не повреждает окружающие здоровые ткани.
3. Нейтроны — тяжелые частицы без электрического заряда. Строго говоря, терапевтическим фактором является гамма-излучение, которое возникает при столкновении нейтронов с атомами нашего организма. В отличие от прямой гамма-терапии, в ткани направляют именно пучок нейтронов, поскольку эти частицы обладают высокой проникающей способностью и могут достигать глубоко расположенных опухолевых очагов. В качестве источника нейтронов обычно используют изотоп калифорния-252.
4. Протоны — тяжелые положительно заряженные частицы. Протонно-лучевая терапия одновременно дает:
Однако установки, на которых получают и разгоняют протоны, — это очень сложная и громоздкая аппаратура массой в сотни тонн. Для функционирования всего одного протонного циклотрона требуется строить отдельный исследовательский центр, нередко располагая саму установку под землей. Кроме того, стоимость лучевой терапии при помощи протонного излучения очень велика.
Второй тип лучевого лечения — это волновые воздействия:
Кроме того, можно классифицировать виды лучевой терапии в зависимости от расположения источника радиации:
1. Дистанционное облучение
Это самый распространенный способ радиолечения. Именно его чаще всего используют для проведения лучевой терапии в Москве в нашем Онкологическом центре. В этом случае источник радиации находится на некотором расстоянии от человека. А это значит, что на пути к опухолевому узлу располагаются здоровые ткани. Следовательно, при выборе мощности излучения учитывается, что какая-то его часть будет рассеяна по дороге. Это недостаток данной методики, поскольку рассеянная радиация приводит к повреждению здоровых тканей и появлению побочных эффектов.
Однако важное преимущество этого облучения в том, что оно не требует никакого вмешательства в организм больного, как при контактном способе, а также не имеет физиологических ограничений, как радионуклидный способ. Эта методика проста в проведении, универсальна и требует от пациента лишь спокойного нахождения на одном месте. Наконец, и цена лучевой терапии, проводимой дистанционным способом, наименее высока.
2. Контактное облучение
В этом случае источник ионизирующей радиации непосредственно контактирует с опухолью. При этом не требуется высокая мощность излучения, что значительно сокращает лучевую нагрузку и количество побочных эффектов. Одновременно здесь возникают и определенные ограничения, ведь прямой контакт с опухолью возможен лишь:
3. Радионуклидное обучение
Здесь источником излучения служит фармакологический препарат с включением радиоактивных частиц. Методика основана на том, что некоторые ткани накапливают в себе определенные элементы. Например, для щитовидной железы это йод, для костной ткани — фосфор. Следовательно, если ввести пациенту радиоизотопы этих веществ, через какое-то время они скопятся в целевом органе, местно облучая и уничтожая опухоль. Методика обладает высокой избирательностью, требует малой интенсивности облучения и имеет сниженный риск побочного действия. Но, очевидно, что применять ее можно только в случаях, когда новообразованием поражен орган, способный накапливать какой-то конкретный элемент.
Подготовка к лучевой терапии
Для того чтобы радиолечение было максимально эффективным, необходимо сначала определить физические параметры опухоли: ее месторасположение, размеры и форму узла. Пациенту проводят ряд обследований, которые могут включать УЗИ, компьютерную и магнитно-резонансную томографию. Создав трехмерную картину пораженного органа с новообразованием, врачи смогут максимально точно нацелить пучок радиационного излучения.
Кроме того, важно определить природу злокачественной опухоли. В этом поможет биопсия с последующим цитогистологическим анализом полученных образцов ткани. То, из каких именно клеток происходит новообразование, повлияет на выбор типа радиолечения, а также на оценку общей целесообразности его использования.
Само проведение сеанса лучевой терапии никакой особенной подготовки не требует. Это полностью безболезненная процедура, которая выполняется под врачебным наблюдением.
Этапы лучевой терапии
Сначала врач-радиотерапевт проанализирует все данные УЗИ, КТ и МРТ, оценит размер и локализацию опухоли. В соответствии с этим выберет наиболее удобный для доступа к пораженному участку ракурс, а также области на теле пациента для пучка излучения. Они отмечаются на коже маркером.
Далее приступают непосредственно к лучевой терапии. Ее проводят курсовым методом, каждый курс включает от 5 до 35 процедур, а точное их количество определяет лечащий врач. Средняя продолжительность одного сеанса — от 5 до 15 минут.
Реабилитация после лучевой терапии
Обычно после сеанса радиолечения пациенту предлагают отдохнуть 1–2 часа в специальной палате. Но это необязательное требование. При желании можно сразу возвращаться к привычному распорядку дня. Реабилитацию проводят уже после окончания полного курса лучевой терапии, а ее задача — устранить побочные эффекты, возникшие в процессе лечения.
Питание при лучевой терапии
Никаких ограничений на рацион питания пациента в этот период не накладывается. Хорошо, если диета будет высококалорийной и максимально разнообразной. Общий объем пищи полезно разделить на 6–7 приемов в день. Важно соблюдать и водный баланс, выпивая не менее 2 литров воды в сутки.
Что такое лучевая терапия? Словарь радиотерапевта
Елена Ивановна Тюряева, онколог и радиотерапевт НМИЦ онкологии им. Н.Н. Петрова, рассказала о возможностях современной лучевой терапии и ее значении в борьбе с онкологическими заболеваниями.
Когда появилась лучевая терапия?
В 1896 году в Вене доктор Фройнд впервые в мире применил рентгеновское излучение не для диагностики заболевания, а для лечения поверхностно расположенного доброкачественного образования. Несколькими годами позднее супруги Пьер и Мария Кюри открыли радиоактивный радий, который стал использоваться для контактной радионуклидной терапии.
За 125 лет лучевая терапия, проделав огромный путь совершенствования, получила широкое применение и вышла на качественно новый уровень. По мнению экспертного сообщества, в настоящее время не менее 60-70 % всех онкологических пациентов нуждается в лучевой терапии.
Что такое лучевая терапия?
Лучевая терапия – это процесс использования ионизирующего излучения для лечения различных заболеваний, прежде всего, онкологических. Это один из самых высокотехнологичных методов терапии, объединяющий инженерно-технические разработки, физико-математические модели и достижения информационных технологий. Лучевая терапия требует специалистов-радиотерапевтов знаний в области биологии, анатомии, радиобиологии, лучевой диагностики и общей онкологии.
Цели лучевой терапии
Задача лучевой терапии – достижение максимально возможного воздействия на опухоль и зоны ее клинического и субклинического распространения с высокой степенью точности и минимальными последствиями для окружающих тканей и органов. Цель лучевой терапии – разрушение опухолевой массы, в идеале приводящее к ее ликвидации или уменьшению размеров и метастатического потенциала, замедлению роста, что способствует продлению жизни и улучшению ее качества.
Лучевая терапия может использоваться на разных этапах лечения:
Предоперационная лучевая терапия
Задача предоперационной лучевой терапии — максимальное уменьшение объема опухоли, предотвращение попадания опухолевых клеток в лимфатическую или кровеносную систему, снижение риска развития отдаленных метастазов. При большинстве типов опухолей наиболее часто используется тандем лучевой и химиотерапии. Такое комбинированное воздействие позволяет в дальнейшем выполнить радикальное вмешательство с полным удалением новообразование. В ряде случаев предоперационная лучевая/химиолучевая терапия может приводить к полному регрессу опухоли, таким образом оказываясь самостоятельным методом лечения. Достижение полного клинического регресса, доказанное рентгенологическими методами (КТ, МРТ, ПЭТ-КТ) и подкрепленное данными биопсии, увеличивает возможность отсрочки или отказа от операции. Так, для опухолей прямой кишки, с полным клиническим ответом на химиолучевую терапию, получила признание концепция «waitandsee», т.е. «жди и наблюдай», закрепленная в международных и национальных стандартах лечения.
Интраоперационная лучевая терапия
Интраоперационная лучевая терапия – это облучение ложа опухоли сразу же после удаления ее хирургическим путем, непосредственно в операционном поле. Это действенный метод снижения риска развития местного рецидива. Интраоперационная лучевая терапия используется при опухолях молочной железы, при саркомах мягких тканей и даже при новообразованиях ЖКТ. Этот метод очень эффективен, но не лишен недостатков. Во-первых, для ее проведения необходимы специальные мобильные и компактные лучевые установки, которые могут располагаться в операционной. Во-вторых, однократная доза облучения может оказаться недостаточной, а объем интраоперационно облучаемых тканей достаточно ограничен. Интраоперационная лучевая терапия не позволяет воздействовать на пути лимфоотока. Трудно обеспечить точность дозиметрического планирования. Лучевая процедура увеличивает время пребывания пациента под наркозом и общую продолжительность вмешательства. Поэтому чаще интраоперационная лучевая терапия является составной частью сочетанного облучения, этапом комплексного лечения.
Послеоперационная лучевая терапия
Послеоперационная лучевая терапия – это воздействие на зону удаленной опухоли и пути лимфооттока для того, чтобы предотвратить возможность распространения отдельных опухолевых клеток в ходе хирургического вмешательства, т.е. снижения рисков развития местных и отдаленных метастазов. Послеоперационная лучевая терапия бывает необходима и после обширных операций, и после малоинвазивных вмешательств. В настоящее время наиболее часто применяется в лечении рака молочной железы, сарком мягких тканей, опухолей головы и шеи.
Самостоятельная или дефинитивная лучевая терапия
Самостоятельная лучевая/химиолучевая терапия показана в тех случаях, когда ее эффективность сравнима с радикальным оперативным лечением, т.е. при раннем раке, или, напротив, когда радикальное вмешательство невозможно – при наличии общих противопоказаний или из-за распространенности опухоли. В настоящее время рассматривается в качестве альтернативного метода лечения ранних опухолей голосового отдела гортани, ряда новообразований кожи. Наибольшее применение нашла в лечении рака предстательной железы. В сочетании с химиотерапией успешно используется при ранних опухолях пищевода, анального канала. Химиолучевое лечение является ведущим методом лечения рака шейки матки.
Наконец, лучевая терапия применяется для устранения симптомов опухолевого заболевания, таких, как боль, нарушение глотания и др. (симптоматическая лучевая терапия) или сдерживания опухолевого процесса (паллиативная лучевая терапия).
Технология лучевой терапии
Последовательность лечебных мероприятий для каждого больного принимается на онкологическом консилиуме в составе хирурга-онколога, химиотерапевта и радиотерапевта. Определив показания к лучевому лечению, врач-радиотерапевт формулирует общий план лечения: продолжительность курса, режим фракционирования дозы (доза за один сеанс облучения), суммарную дозу облучения, необходимость одновременного химиолучевого лечения, применения радиомодификаторов. Проведению сеансов облучения предшествуетэтап предлучевой подготовки.
Предлучевая подготовка включает:
Компьютерная топометрия
Создание индивидуальной дозиметрической карты облучения начинается с компьютерной топометрии, которую проводит врач-рентгенолог совместно с радиотерапевтом. На компьютерном томографе-симуляторе, с теми же фиксирующими приспособления и в том же положении, в котором будет проводиться лечение, сканируется область анатомического расположения опухоли (грудная клетка, брюшная полость, головной мозг и т.д.). Оцениваются структурные и анатомические особенности — локализация опухоли, протяженность объема, взаимоотношение со смежными органами, плотность внутренних тканей. Во время этой процедуры на кожу больного выносятся графические ориентиры –метки для центрации пучков излучения, которые в дальнейшем позволят ускорить навигацию в процессе проведения сеансов лечения. Последовательность компьютерных сканов передается на планирующую станцию для создания индивидуального плана облучения.
Контуринг мишени и смежных органов
Дальше наступает этап обработки полученных изображений. Сканы импортируются в планирующую систему, где врач-радиотерапевт с помощью врача-рентгенолога производит выделение очертаний (оконтуривание) опухолевой мишени, всех смежных органов в каждом полученном скане. На основании совокупности объемных изображений в дальнейшем производится расчет дозных нагрузок в ходе лечения на опухоль и соседние органы с учетом их толерантности к облучению.
Дозиметрическое планирование
После завершения оконтуривания, оценки расположения опухоли и смежных органов, наступает этап дозиметрического планированиякурса лучевого лечения, который выполняется медицинскими физиками.Дозиметрическое планирование – это подбор количества и условий формирования пучков излучения, их пространственного размещения для того, чтобы подвести к опухоли максимально возможную терапевтическую дозу с минимальными последствиями для соседних органов. Современные медицинские ускорители, обладающие многолепестковыми коллиматорами, позволяют формировать поля сложной конфигурации, максимально точно соответствующие объему и форме облучаемой мишени, производя т.н. конформное облучение. Исходя из поставленных задач, оптимальный охват мишени может быть спланирован с использованием 3D многопольного облучения с объемно-модулируемой интенсивностью (IMRT) или дуговой модулируемой интенсивностью пучка излучения (VMAT).
На изображении представлен пример 3D многопольного излучения. Видно, что для облучения опухоли используется 3 пучка.
Средства иммобилизации пациента
Для того, чтобы осуществлять точную подачу ионизирующего излучения к облучаемой мишени, необходимо четко воспроизводить то положение, в котором шел процессе подготовки к лучевому лечению, т.е. компьютерная топометрия и дозиметрическое планирование. Это обеспечивается разнообразными средствами для укладки, иммобилизации пациента. Они могут быть в виде разных штатных дек с подголовниками, креплениями, валикамии подставками для рук, ног, таза. Есть и индивидуальные средства. Например, вакуумные матрасы и термопластические маски, фиксирующие индивидуальные формы тела пациента в положении облучения. Эти приспособления позволяют избегать смещения облучаемой зоны из-за непроизвольных движений пациента.
Виды лучевой терапии
Дистанционная лучевая терапия
При дистанционном облучении источник ионизирующего излучения находится на расстоянии — вне тела пациента и вне опухолевой мишени. В зависимости от типа излучающего аппарата дистанционная лучевая терапия включает в себя рентгенотерапию, телегамматерапию, электронную и протонную терапию. Наиболее распространенным вариантом дистанционной лучевой терапии в настоящее время является облучение высокоэнергетическими фотонами и пучками электронов на медицинских ускорителях электронов. Современные модели ускорителей с помощью компьютерного управления параметрами и геометрией пучка излучения обеспечивают максимальное соответствие формы очага-мишени и распределения в нем дозы облучения. Возможность формирования пучков тормозного (фотонного) и корпускулярного (электронного) излучения с различной мощностью — от 6 МэВ до 18-20 МэВ — позволяет облучать как поверхностные, так и расположенные глубоко в тканях тела объекты.
Особое внимание в настоящее время приковано к протонной терапии. Первый в России клинический центр протонной терапии был построен в Санкт-Петербурге. Преимущество метода состоит в особенности тяжелых заряженных частиц (протонов). Протоны максимально высвобождают энергию торможения в конце пути своего пробега, причем спад дозы от 90% до 20% происходит на дистанции 2-5 мм. Такая возможность концентрации дозы в конце пробега частицы позволяет не только наилучшим образом сконцентрировать дозу, но и минимизировать лучевую нагрузку на ткани по ходу пучка и за патологическим очагом. Протонная терапия актуальна в онкоофтальмологии, радионейрохирургии, и особенно для пациентов детского возраста. В настоящее время сфера применения протонной терапии расширяется, однако пока использование метода существенно ограничивается его высокой стоимостью.
Современной технологией дистанционного облучения является стереотаксическая лучевая терапия – метод высокопрецизионного крупнофракционного облучения опухолей размером не более 5 см. В отличие от радиохирургии, разработанной для лечения опухолей головного мозга, использующей однократное облучение, общее число фракций при стереотаксическом облучении варьирует от 1 до 5-6. Разовая очаговая доза составляет от 8 Гр до 20 Гр, суммарная эквивалентная поглощенная доза от 50 Гр до 150 Гр, что существенно выше, чем при классическом варианте фракционирования лучевой терапии. Гамма-нож — один из видов лучевых установок для стереотаксического облучения новообразований головного мозга. Ускорители с микролепестковыми коллиматорами позволяют производить стереотаксическое облучение любых очагов (головной мозг, предстательная железа, легкое, кости, печень, поджелудочная железа, лимфоузлы, мягкие ткани). При стереотаксическом облучении обязательно учитываются смещения очага, возникающие при дыхании. Для этого запись КТ-изображений при КТ-симуляции производится с синхронизацией дыхательного цикла (4D лучевая терапия).
Контактная лучевая терапия
При контактной лучевой терапии или брахитерапии, источник излучения вводится внутрь пораженного органа. Преимущества такого вида терапии – это короткий курс, высокая точность и низкая нагрузка на смежные органы, что очень важно для дальнейшего качества жизни пациентов. Для брахитерапии используются различные радиоактивные источники – изотопы кобальта (Co⁶⁰), иридия (Ir¹⁹²), цезия (Cs¹³⁶).
Контактная лучевая терапия имеет разновидности: аппликационная, внутриполостная, внутритканевая и радионуклиднаялучевая терапия.
Аппликационная лучевая терапия
При аппликационной лучевой терапии источник располагается на поверхности облучаемого наружного объекта (кожа).
Внутриполостная лучевая терапия
При внутриполостной лучевой терапии источник подводят напрямую к опухоли в полости органа. Наиболее часто применяется при раке прямой кишки, анального канала, пищевода, при внутрибронхиальных образованиях. Внутриполостная или внутрипросветная брахитерапия чаще используется как этап сочетанной лучевой терапии, до или после дистанционного облучения. Однако нередко брахитерапия как самостоятельный метод достаточна после малоинвазивных операций при ранних стадиях рака. При паллиативном лечении рака пищевода брахитерапия — эффективный способ устранения дисфагии (расстройства акта глотания).
Внутритканевая лучевая терапия
При внутритканевой лучевой терапии источник вводят в ткани самой опухоли. Внутритканевая брахитерапия наиболее распространена при опухолях предстательной железы, широко используется при облучении молочной железы, при опухолях головы и шеи и при новообразованиях в печени.
Радионуклидная лучевая терапия
Перспективы лучевой терапии
Основными векторами дальнейшего развития лучевой терапии являются усовершенствование методик визуально ориентированного подведения дозы, влияние на радиочувствительность опухолевых клеток с помощью радиомодификаторов, применений комбинаций лучевого лечения с новыми химио- и иммунотерапевтическими агентами.
Беседовала
Анастасия Башкова
практикант отдела по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций