Где что всасывается в почках
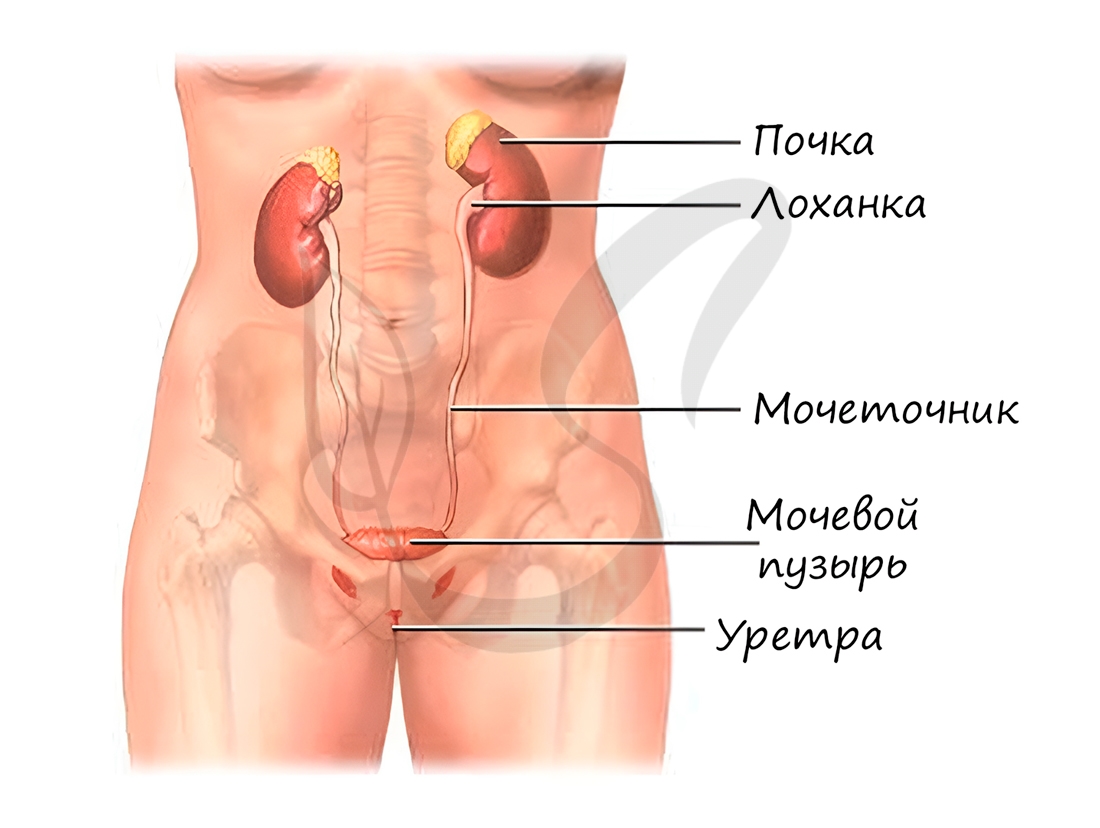
Мочевыделительная система
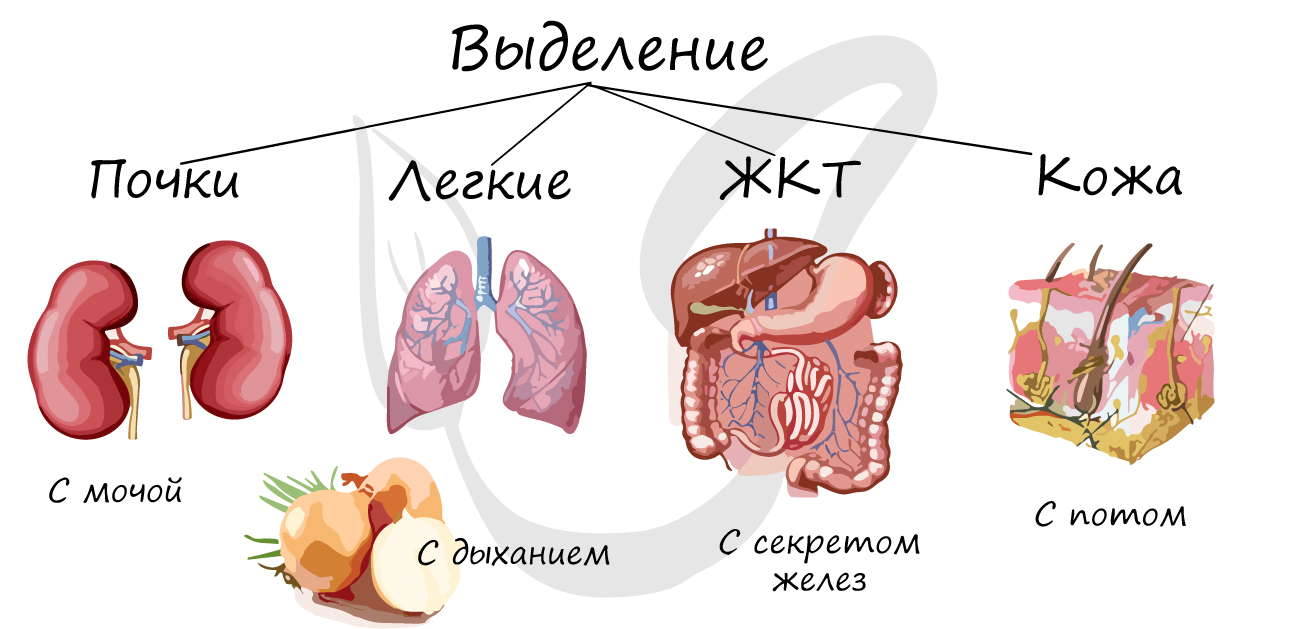
Выделение
К органам, выполняющим функции выделения, относятся: почки, мочеточники, мочевой пузырь, мочеиспускательный канал, а также легкие, желудочно-кишечный тракт, кожа.
Небольшая часть мочевины и мочевой кислоты, а также лекарства выводятся вместе с секретом желез желудочно-кишечного тракта. Потовые железы кожи выделяют мочевую кислоту, соли, воду, мочевину. В процессе дыхания из легких улетучивается углекислый газ, вода, алкоголь, эфиры.
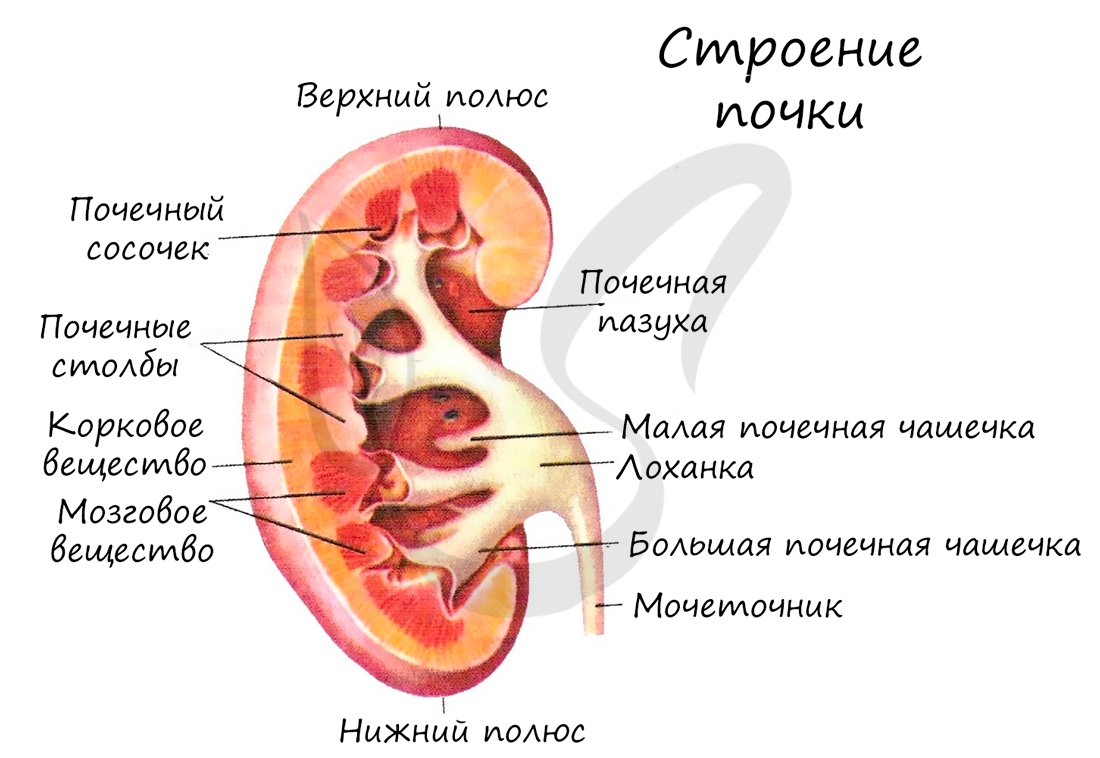
Почки
Функции почек
Из организма удаляется мочевина, мочевая кислота, соли аммиака. Напомню, что мочевина образуется не в почках, а в печени, поэтому почки в данном случае играют роль фильтра.
Регулируют число эритроцитов, вырабатывая гормон эритропоэтин, который стимулирует образование эритроцитов в красном костном мозге.
Выделительная и кровеносная системы очень тесно взаимосвязаны, в чем мы убедимся по ходу изучения выделительной системы.
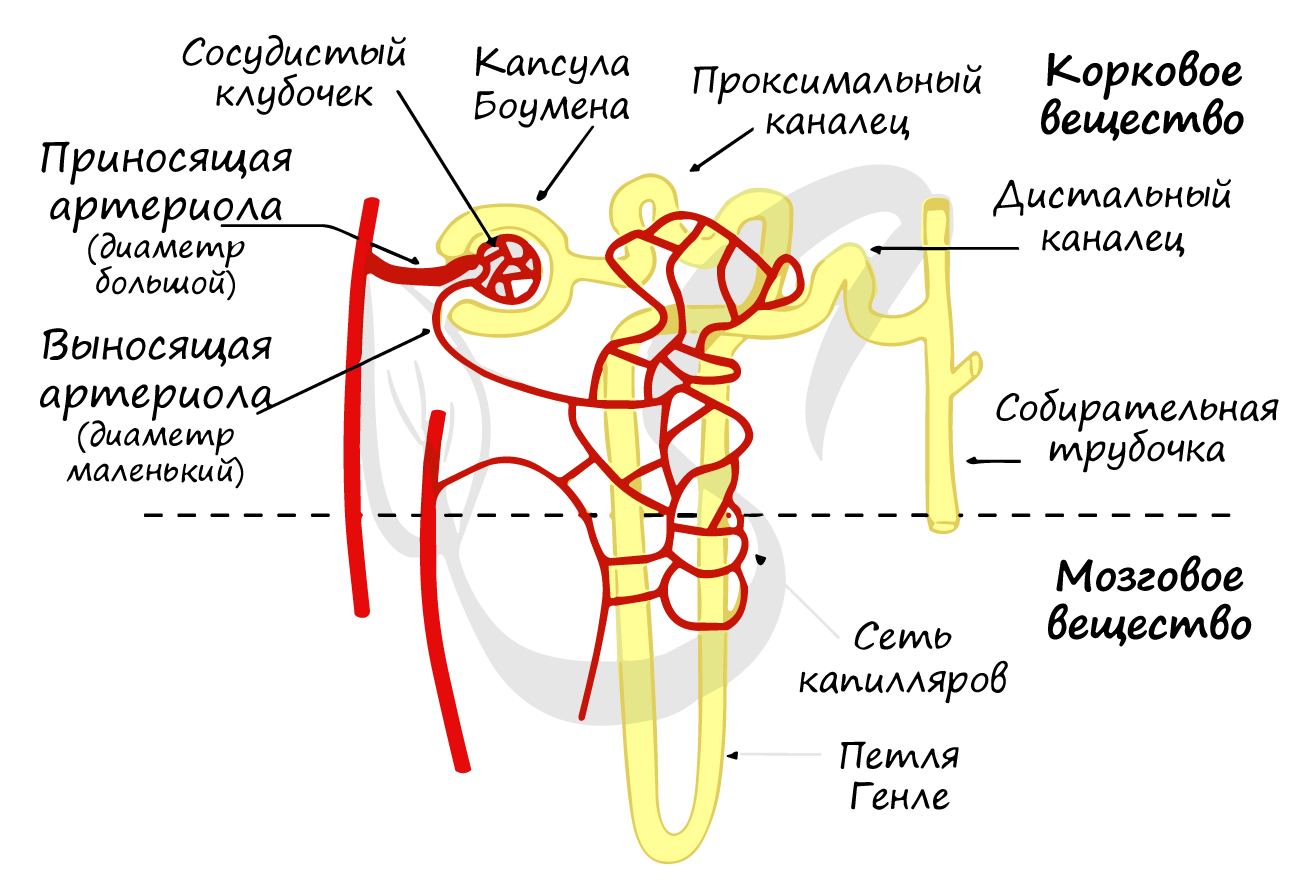
Нефрон
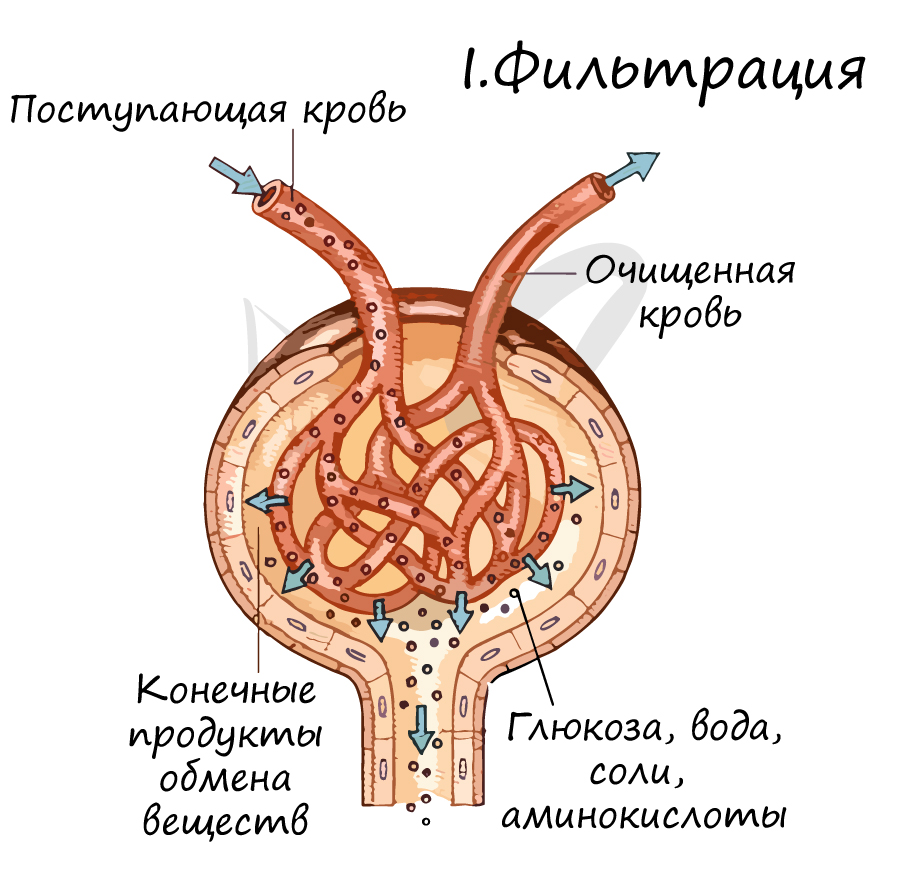
Запомните, что в основе мочеобразования лежат три процесса: фильтрация, реабсорбция (вторичное всасывание) и секреция. Изучая их, мы поймем, как функционирует нефрон, и разберем его строение.
Не могу ни акцентировать ваше внимание на том факте, что в первичной моче оказывается очень много нужного и полезного нашему организму. Вдумайтесь: через фильтр профильтровывается не только мочевина, но и глюкоза, вода, витамины, минеральные соли. Потерять такие ценные вещества для организма было бы большой оплошностью, и следующий этап исправляет допущенную организмом «ошибку» при фильтрации.
Мы добрались до третьего финального этапа мочеобразования. На этапе секреции происходит транспорт веществ из крови (капилляров, оплетающих канальцы нефрона) в просвет канальцев нефрона.
В результате реабсорбции и секреции из первичной мочи образуется вторичная, объем которой составляет 1-1,5 литра в сутки.
Вторичная моча через дистальные канальцы поступает в собирательные трубочки, куда таким же путем открываются дистальные канальцы многих других нефронов. Собирательные трубочки открываются на верхушках почечных пирамид, из низ выделяется моча и поступает в малые, затем в большие почечные чашечки, лоханку и далее в мочеточник.
Регуляция эритроцитопоэза и артериального давления
При многих болезнях почек эритропоэтин в виде лекарственного препарата применяют, чтобы добиться увеличения числа эритроцитов и устранить анемию (малокровие).
Регуляция работы почек
Заболевания
Хорошо зная три основных процесса: фильтрацию, реабсорбцию и секрецию, вы легко сможете предположить, на каком из этих этапов возникло нарушение работы почек. Эффективность работы почек и их состояние можно легко оценить по анализу мочи. Сейчас вам следует ненадолго представить себя врачом нефрологом 😉
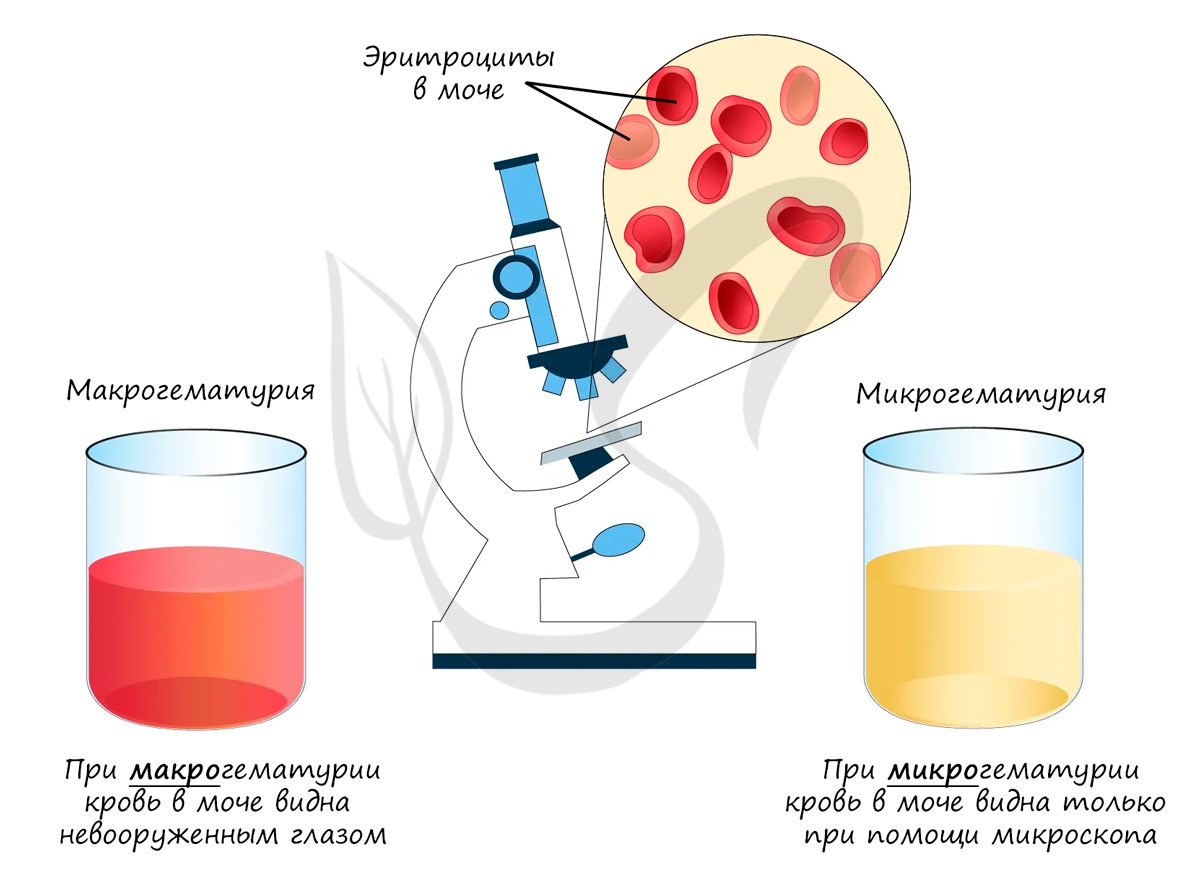
Приходит заключение из лаборатории. В моче пациента найдены белок, кровь (эритроциты), гной (лейкоциты). Вам известно, что форменные элементы крови и крупные белки в норме не проходят через «сито» на этапе фильтрации и не должны обнаруживаться в моче. Таким образом, патология локализуется в почечном тельце.
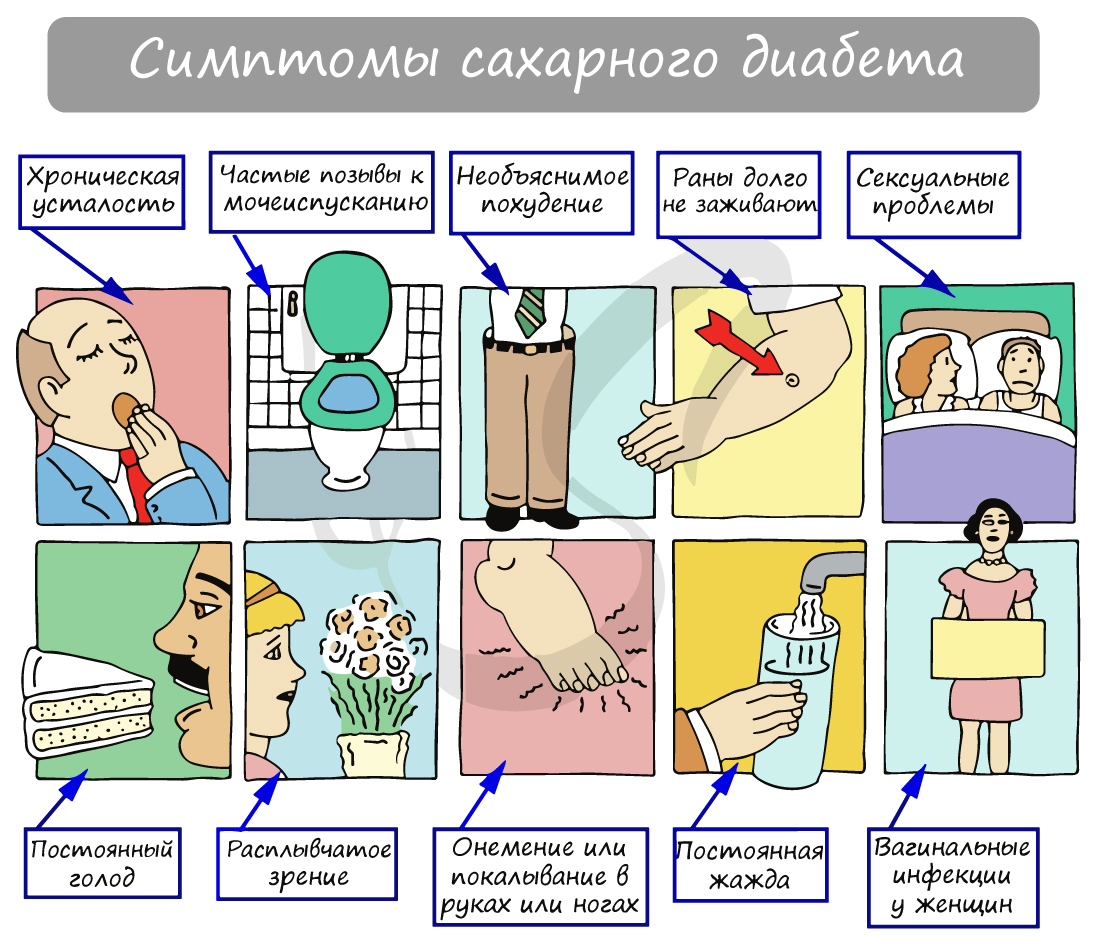
Следующее заключение, которое вам предстоит изучить, выглядит по-другому. Гноя, крови и белков в моче не обнаружено, однако присутствует глюкоза (сахар). Такая находка может быть признаком сахарного диабета.
На схеме ниже вы можете наглядно увидеть симптомы, которые сопровождают сахарный диабет. Этиологию (причины) и патогенез (механизм развития) сахарного диабета мы изучим, когда будем говорить об эндокринной системе.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Важный фильтр организма, или О чём «молчат» почки
Кто они, враги и друзья почек? О функциях этого парного органа, признаках нарушений в их работе и о том, почему они долгое время «не говорят» о своём поражении – в интервью с главным нефрологом министерства здравоохранения Оренбургской области Натальей Юрьевной Бобровой.
Главный нефролог министерства здравоохранения Оренбургской области Наталья Юрьевна Боброва
Почки называют важнейшим фильтром организма. Насколько значима их функция?
Это жизненно важный орган, это труженики, которые постоянно очищают наш организм от шлаков, токсинов, вредных веществ. В том числе от лекарств, которые мы можем бесконтрольно принимать. Занимая по размеру не более чем полпроцента от массы тела человека, почки прогоняют через себя огромный объем крови. И если они выйдут из строя, то человек может погибнуть, поэтому сегодня в таких ситуациях применяется заместительная почечная терапия: гемодиализ, перитонеальный диализ или трансплантация почки.
Кто главные враги почек?
Мы иногда настолько нерационально живём, что принимаем в пищу не те продукты, которые нужны, курим, употребляем различные препараты, алкоголь, а всё это крайне негативно влияет на работу почек. К вредным факторам нужно отнести переохлаждения, нахождение в мокром белье (например, после купания в водоёме), очаги инфекций в организме – кариозные зубы, хронический тонзиллит и другие.
Можно ли сказать конкретно, какие лекарства являются токсичными для почек?
Разнообразные анальгетики, нестероидные противовоспалительные препараты, если их принимать бездумно, без повода, самовольно или по совету соседа, а не по назначению врача, – они могут принести непоправимый вред и вызвать лекарственное поражение почек, так называемую анальгетическую нефропатию, которая впоследствии приводит к терминальной почечной недостаточности.
Как вовремя заметить у себя первые признаки неблагополучия в работе почек?
К сожалению, почки достаточно долго «молчат», не говорят о себе, и заметить, что почки болеют, можно очень нескоро. Иногда жалобы на тошноту, слабость, отеки, повышение давления могут говорить о далеко зашедшей стадии почечной недостаточности, когда все консервативные методы будут уже неэффективны. Поэтому заботой и выявлением проблем с почками нужно заниматься тогда, когда они о себе еще не говорят столь открыто. Методы диагностики простые, но информативные – общий анализ крови, мочи, УЗИ почек, определение креатинина и мочевины в биохимическом анализе крови. Это позволяет выявить скрытые заболевания почек и, соответственно, как можно скорее начать лечение для того, чтобы затормозить патологический процесс.
Какие еще сигналы организма нельзя игнорировать, при каких симптомах следует незамедлительно обратиться к врачу?
Могут быть такие проявления, как расстройство мочеиспускания (учащенное, болезненное, императивные позывы), уменьшение количества выделяемой суточной мочи, появление отеков (на лице, на ногах), повышение цифр артериального давления, слабость, недомогание – это повод обследоваться у врача. Потому что почки, повторяю, очень терпеливы и могут долго не заявлять о себе.
Действительно ли почки могут страдать вследствие имеющихся хронических заболеваний? Кто в группе риска?
Да, если раньше первичные заболевания почки – поликистоз, пиелонефрит, гломерулонефрит – приводили к развитию почечной недостаточности, то сейчас на первый план выходят заболевания, которые, казалось бы, не имеют отношения к почкам: это сахарный диабет, артериальная гипертония, болезни обмена веществ (такие как подагра, ожирение). Они воздействуют на почки, вызывая их поражение. К сожалению, по мировой статистике этими заболеваниями страдает практически каждый 10-й житель планеты, то есть имеет хроническую болезнь почек. Почки могут быть как следствием заболеваний сердца, так и причиной. Это взаимно отягощающие факторы. При гипертонии страдают почки, соответственно, такие пациенты обязательно должны проверять состояние органов.
Пить или не пить – вот в чём вопрос? Спорный. Любят ли почки воду и сколько желательно принимать жидкости?
Для здоровых людей рекомендуется широкий питьевой режим – до 2 литров, а летом и до трёх, когда очень много теряем жидкости с потом. Вода позволяет растворять токсины, песочек, камни, то есть способствует нормальному функционированию почек. Но! В некоторых ситуациях объем принимаемой жидкости должен быть ограничен: когда идет обострение хронического заболевания почек, когда идет резкое уменьшение количества выделяемой суточной мочи, что будет сопровождаться отеками, когда идёт нарастание сердечной недостаточности. В этих ситуациях нужно быть осторожным и консультироваться с врачом по питьевому режиму.
А какие продукты питания не любят почки?
Избыточный прием продуктов, содержащих консерванты, пищевые добавки, соленья, копчёности, фаст-фуд, а также чрезмерное употребление алкоголя, кофе, чая, а особенно сладкой газировки могут способствовать образованию камней в почках. Не рекомендуется как резкое похудение, так и избыточное потребление калорий, потому что это вызывает ожирение и тоже провоцирует нагрузку на почки. Почки любят рациональное питание.
Сидячий образ жизни влияет на работу почек?
Крайне важно для правильной работы мочевой системы – своевременное опорожнение мочевого пузыря. Поскольку сидячая работа предполагает более редкое посещение туалета, то это нужно контролировать, так как задержка мочи может негативно сказаться здоровье почек. Одним словом, здоровый образ жизни – как для всего организма, так и для почек в частности – лучший способ поддержать наш фильтр в исправном состоянии. А также избегать переохлаждений, чрезмерного пребывания на солнце, приобщать себя к рациональному питанию и физической активности – это простые и действенные правила для нашего здоровья!
Водно-электролитный обмен в организме здорового человека: принципы регуляции
Регуляция водно-солевого обмена, как и большинство физиологических регуляций, включает афферентное, центральное и эфферентное звенья. Афферентное звено представлено массой рецепторных аппаратов сосудистого русла, тканей и органов, воспринимающих сдвиги осмотического давления, объема жидкостей и их ионного состава. В результате, в центральной нервной системе создается интегрированная картина состояния водно-солевого баланса в организме. Так, при увеличении концентрации электролитов и уменьшении объема циркулирующей жидкости (гиповолемии) появляется чувство жажды, а при увеличении объема циркулирующей жидкости (гиперволемии) оно уменьшается. Следствием центрального анализа является изменение питьевого и пищевого поведения, перестройка работы желудочно-кишечного тракта и системы выделения (прежде всего функции почек), реализуемая через эфферентные звенья регуляции. Последние представлены нервными и, в большей мере, гормональными влияниями. Увеличение объема циркулирующей жидкости за счет повышенного содержания воды в крови (гидремия) может быть компенсаторным, возникающим, например, после массивной кровопотери. Гидремия с аутогемодиллюцией представляет собой один из механизмов восстановления соответствия объема циркулирующей жидкости емкости сосудистого русла. Патологическая гидремия является следствием нарушения водно-солевого обмена, например при почечной недостаточности и др. У здорового человека может развиться кратковременная физиологическая гидремия после приема больших количеств жидкости.
Гуморальная регуляция водно-электролитного баланса в организме осуществляется следующими гормонами:
— антидиуретический гормон (АДГ, вазопрессин), воздействует на собирательные трубочки и дистальные канальцы почек, увеличивая реабсорбцию воды;
— натриуретический гормон (предсердный натриуретический фактор, ПНФ, атриопептин), расширяет приносящие артериолы в почках, что увеличивает почечный кровоток, скорость фильтрации и экскрецию Na+; ингибирует выделение ренина, альдостерона и АДГ;
— ренин-ангиотензин-альдостероновая система стимулирует реабсорбцию Na+ в почках, что вызывает задержку NaCl в организме и повышает осмотическое давление плазмы, что определяет задержку выведения жидкости.
— паратиреоидный гормон увеличивает абсорбцию калия почками и кишечником и выведение фосфатов и увеличение реабсорбции кальция.
Содержание натрия и организме регулируется в основном почками под контролем ЦНС через специфические натриорецепторы. реагирующие на изменение содержания натрия в жидкостях тела, а также волюморецепторы и осморецепторы, реагирующие на изменение объема циркулирующей жидкости и осмотического давления внеклеточной жидкости соответственно. Содержание натрия в организме контролируется ренин-ангиотензинной системой, альдостероном, натрийуретическими факторами. При уменьшении содержания воды в организме и повышении осмотического давления крови усиливается секреция вазопрессина (антидиуретического гормона), который вызывает увеличение обратною всасывания воды в почечных канальцах. Увеличение задержки натрия почками вызывает альдостерон, а усиление выведения натрия — натрийуретические гормоны, или натрийуретические факторы (атриопептиды, простагландины, уабаинподобное вещество).
Состояние водно-солевого обмена в значительной степени определяет содержание ионов Cl- во внеклеточной жидкости. Из организма ионы хлора выводятся в основном с мочой, желудочным соком, потом. Количество экскретируемого хлорида натрия зависит от режима питания, активной реабсорбции натрия, состояния канальцевого аппарата почек, кислотно-щелочного состояния. Обмен хлора в организме пассивно связан с обменом натрия и регулируется теми же нейрогуморальными факторами. Обмен хлоридов тесно связан с обменом воды: уменьшение отеков, рассасывание транссудата, многократная рвота, повышенное потоотделение и др. сопровождаются увеличением выведения ионов хлора из организма.
Главные регуляторы обмена кальция и фосфора в организме: витамин D, паратгормон и кальцитонин. Витамин D (в результате преобразований в печени образуется витамин D3, в почках — кальцитриол) увеличивает всасывание кальция в пищеварительном тракте и транспорт кальция и фосфора к костям. Паратгормон выделяется при снижении уровня кальция в сыворотке крови, высокий же уровень кальция тормозит образование паратгормона. Паратгормон способствует повышению содержания кальция и снижению концентрации фосфора в сыворотке крови. Кальций резорбируется из костей, также увеличивается его всасывание в пищеварительном тракте, а фосфор удаляется из организма с мочой. Паратгормон также необходим для образования активной формы витамина D в почках. Увеличение уровня кальция в сыворотке крови способствует выработке кальцитонина. В противоположность паратгормону он вызывает накопление кальция в костях и снижает его уровень в сыворотке крови, уменьшая образование активной формы витамина D в почках. Увеличивает выделение фосфора с мочой и снижает его уровень в сыворотке крови.
Статья добавлена 31 мая 2016 г.
Где что всасывается в почках
При сравнении состава и количества первичной и конечной мочи выявляется, что в канальцах нефрона происходит процесс обратного всасывания воды и веществ, профильтровавшихся в клубочках, что необходимо для поддержания их внешнего баланса. Этот процесс называется канальцевой реабсорбцией и в зависимости от отдела канальцев, где он происходит, различают реабсорбцию проксимальную и дисталъную. В процессе реабсорбции вода и вещества из просвета канальцев через люминальную мембрану поступают в цитоплазму клеток эпителия, затем через базолате-ральную мембрану выносятся из клеток эпителия в интерстициальное пространство, после чего поступают в перитубулярные (околоканальце-вые) капилляры. Такой путь реабсорбции носит название трансцеллюляр-ного, в его основе лежат общие механизмы транспорта веществ через плазматические мембраны. Кроме того, возможен путь реабсорбции через плотные соединения между клетками эпителия посредством простой диффузии или переносом вещества вместе с растворителем, что носит название парацеллюлярного пути реабсорбции. Реабсорбция представляет собой транспорт веществ из мочи в лимфу и кровь, и в зависимости от механизма вьщеляют пассивный, первично и вторично активный транспорт.
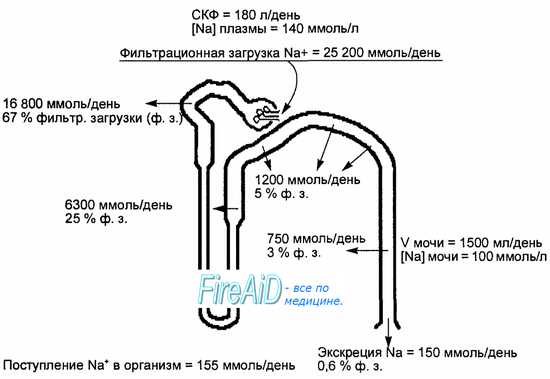
Проксимальная реабсорбция обеспечивает полное всасывание ряда веществ первичной мочи — глюкозы, белка, аминокислот и витаминов. В проксимальном отделе канальцев всасывается 2/з профильтровавшихся воды и ионов натрия (рис. 14.7), большие количества ионов калия, двухвалентных катионов, анионов хлора, бикарбоната, фосфата, а также мочевая кислота и мочевина. К концу проксимального отдела в его просвете остается только 1/3 объема ультрафильтрата, и, хотя его состав из-за неодинаковой реабсорбции разных компонентов уже существенно отличается от плазмы крови, осмотическое давление первичной мочи остается таким же, как в плазме.
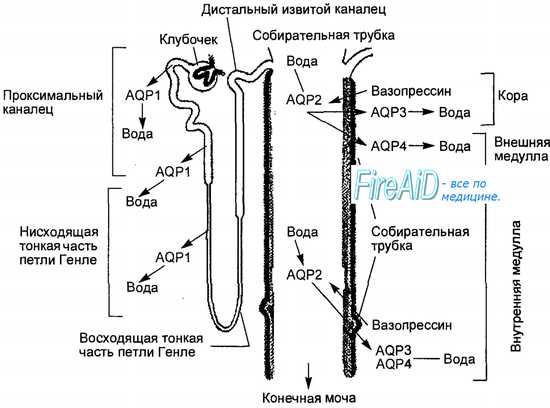
Эпителий проксимального канальца хорошо проницаем для воды, благодаря наличию в апикальной мембране водных каналов, образованных особыми белковыми молекулами аквапоринами. В структурах нефрона описано 6 типов аквапоринов, первый из них (AQP-1) имеется в мембранах клеток проксимальных канальцев (рис. 14.8). Всасывание воды происходит пассивно путем простой диффузии по осмотическому градиенту и прямо зависит от реабсорбции ионов натрия хлорида, других осмотически активных веществ. Благодаря этому содержимое проксимального отдела остается изоосмотичным плазме крови.
Где что всасывается в почках
РОЛЬ ПОЧЕК В РЕГУЛЯЦИИ ВОДНО-СОЛЕВОГО ОБМЕНА В УСЛОВИЯХ НОРМЫ: ТИПОВЫЕ НАРУШЕНИЯ ФУНКЦИЙ ОТДЕЛЬНЫХ КОМПОНЕНТОВ НЕФРОНА В УСЛОВИЯХ ПАТОЛОГИИ
Процессы образования и выделения мочи в отдельных компонентах нефрона в условиях нормы
Как известно, почки обеспечивают процессы ультрафильтрации и образование первичной мочи, а затем реабсорбции, концентрации и секреции с последующим формированием вторичной мочи. Суточный диурез у взрослого человека в условиях нормы составляет около 1,5-2,0 л. Относительная плотность мочи колеблется от 1,002 до 1,035. Суточный диурез менее 400 мл принято называть олигурией, а менее 100 мл – анурией.
В условиях нормального диуреза за сутки экскретируется с мочой до 340 ммоль натрия, 91 ммоль калия, 5,0 ммоль кальция, 0,41 ммоль магния. Содержание неорганического фосфора в суточной моче составляет от 19,37 до 31,3 ммоль, а хлоридов – от 99,0 до 297 ммоль.
Процесс ультрафильтрации обеспечивается за счет эффективного фильтрационного давления в капиллярах клубочков, вычисляемого по формуле Рэ = Ргд – (Ркос + Рвк), и составляет в среднем от 15 до 25 мм рт. ст. (Рэ – эффективное фильтрационное давление; Ргд – гидродинамическое давление в сосудистых клубочках почек; Ркос – коллоидно-осмотическое внутрисосудистое давление; Рвк – давление внутрикапсульное).
Базальная фильтрующая мембрана сосудистых клубочков почек и капсулы Шумлянского-Боумена, включающая механический и электрохимический полианионный барьеры, обеспечивает ежесуточно фильтрацию около 160–180 л первичной мочи, содержащей низкомолекулярные белки (около 3 г), аминокислоты, а также глюкозу, мочевую кислоту, мочевину, креатинин, натрий, кальций, калий, хлор, анионы фосфора, серы и другие. Процесс фильтрации регулируется предсердным натрийуретическим фактором, а также содержанием адреналина и норадреналина в крови, влияющим на тонус приносящих и выносящих сосудов клубочков и почечных артерий.
В проксимальных канальцах происходят процессы облигатной, гормонально-нерегулируемой (вазопрессином, минерало-глюкокортикоидами) реабсорбции, осуществляемой специализированными ферментными системами, работающими автономно, независимо одна от другой. В процессе проксимальной реабсорбции, определяемой активностью ферментативных ансамблей эпителия канальцев, полностью всасываются профильтровавшийся белок, глюкоза, аминокислоты, электролиты, мочевина. Одновременно вслед за активно-реабсорбируемыми гидрофильными компонентами первичной мочи вода всасывается пассивно. В целом в проксимальных канальцах реабсорбируется около 7/8 воды, однако концентрирования мочи не происходит.
В петле Генле за счет поворотно-противоточной системы начинается концентрация мочи, которая продолжается в дистальных почечных канальцах.
В дистальных канальцах происходят процессы факультативной реабсорбции и секреции электролитов натрия и калия, а также ионов водорода и других компонентов мочи.
Дистальная реабсорбция является гормонально-регулируемой за счет адекватного в условиях нормы освобождения гормонов вазопрессина, минералокортикоидов, глюкокортикоидов, предсердного натриуретического фактора.
Типовые нарушения функции нефрона в условиях патологии
Нарушения фильтрационной, реабсорбционной и концентрационной способностей почек при различных формах патологии являются важнейшими патогенетическими факторами расстройств водно-солевого гомеостаза организма. Расстройства выделительной функции почек могут проявляться в виде олигурии, анурии, полиурии, дизурии, гипер- и гипостенурии. Развитие указанных расстройств может быть связано как с нарушением процессов фильтрации, так и реабсорбции.
Ограничение процессов фильтрации и избыточная задержка воды. Ограничение или полная блокада процесса фильтрации связаны с действием различных патогенетических факторов и наиболее часто возникают в следующих случаях:
1) на фоне падения системного артериального давления, особенно ниже 80 мм рт. ст. (шок, коллапс, ДВС-синдром, кровопотеря, плазмопотеря, преренальная форма острой почечной недостаточности);
2) при возрастании внутрисосудистого коллоидно-осмотического давления (выше 2-30 мм рт. ст.);
3) при ишемии, гипоксии почек (спазм сосудов, гломерулонефриты);
4) при возрастании внутрикапсульного давления (нарушение оттока мочи);
5) при нефросклерозе, уменьшении количества функционирующих нефронов (более 50-70% от нормы);
6) на фоне различных стрессорных состояний при чрезмерной активации симпато-адреналовой системы (после оперативных вмешательств).
Усиление процессов фильтрации в почках. Этиологическими факторами усиления процессов фильтрации в почках являются:
1. Чрезмерное внутривенное введение кристаллоидных растворов (изотонические растворы Рингера, глюкоза) в целях восполнения объема циркулирующей крови при различных патогенетических вариантах шока, кровопотере, плазмопотере, а также в целях детоксикации при различных инфекциях, интоксикациях эндогенного или экзогенного происхождения.
В указанных случаях возможно возрастание внутрисосудистого гидродинамического давления и снижение коллоидно-осмотического давления, что приводит к увеличению эффективного фильтрационного давления в почках при одновременном усилении транссудации жидкости из сосудов микроциркуляторного русла в ткани.
2. Первичное снижение содержания белка в крови (снижение белок-синтетической функции печени, голодание, безбелковая диета, энтеропатия, диарея).
В этих случаях также возникает усиление процессов фильтрации в почках в сочетании с изменением перераспределения внутрисосудистой и внесосудистой жидкостей.
Активация процессов дистальной реабсорбции. Наиболее частыми причинами активации процессов реабсорбции воды в дистальных почечных канальцах, собирательных трубочках и, соответственно, развития гидратации организма являются следующие факторы:
1) гиперпродукция вазопрессина при различных стрессорных ситуациях, а также при болезни Пархона;
2) первичный гиперальдостеронизм (синдром Конна);
3) вторичный гиперальдостеронизм в случаях активации ренин-ангиотензиновой системы (при гиповолемии, гипонатриемии, гиперкалиемии, ишемии почек) за счет активации осмо-, волумо-, хеморецепторов юкстагломерулярного аппарата почек;
4) нарушение инактивации минералокортикоидов в случаях печеночной недостаточности.
Угнетение процессов проксимальной реабсорбции могут иметь наследственную природу, но чаще носят приобретенный характер и возникают в следующих ситуациях:
1) при прямом нефротоксическом действии солей тяжелых металлов, цитостатиков, ионизирующей радиации, вирусов, токсинов инфекционной и неинфекционной природы и т. д.;
2) при чрезмерной нагрузке на ферментативные системы эпителия почечных канальцев (тубулопатии переполнения);
3) при гипокалиемической и гиперкальциемической нефропатиях (синдром Конна, гиперпаратиреоз);
4) при селективном повреждении ферментативных систем почечных канальцев 1-го порядка (почечная глюкозурия, синдром Фанкони).
В условиях патологии одним из патогенетических факторов расстройств дистальной реабсорбции может быть нарушение взаимодействия паратгормона, тиреокальцитонина и активной формы витамина D3 (кальцитриола), что приводит к развитию гиперкальциемии и нефрокальциноза. Наиболее частые гормонально-зависимые нарушения дистальной реабсорбции возникают в условиях гипер- и гипокортицизма, расстройств продукции или рецепции антидиуретического гормона.
Указанные нарушения функции отдельных компонентов нефрона являются типовыми, возникающими при различных формах патологии и определяющими общие закономерности нарушений водно-солевого гомеостаза.