Гематома головы чем опасна
Внутримозговая гематома ( Интрапаренхиматозная гематома головного мозга )
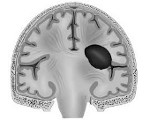
Внутримозговая гематома — ограниченное скопление крови в веществе головного мозга, оказывающее сдавливающее, смещающее и повреждающее воздействие на расположенную вблизи мозговую ткань. Внутримозговая гематома клинически характеризуется общемозговыми и очаговыми симптомами, которые зависят от места расположения гематомы и ее объема. Наиболее достоверно внутримозговая гематома диагностируется сочетанным применением КТ и МРТ головного мозга, а также ангиографического исследования сосудов мозга. Небольшая внутримозговая гематома может быть пролечена консервативно, большая внутримозговая гематома — только хирургически, путем удаления или аспирации.
МКБ-10
Общие сведения
Причины
В зависимости от генеза внутричерепные гематомы могут быть посттравматическими и нетравматическими. Внутримозговая гематома может образоваться в результате:
Патогенез
Внутримозговая гематома может состоять как из жидкой, так и из свернувшейся крови. В некоторых случаях помимо крови внутримозговая гематома содержит мозговой детрит, по своему количеству значительно уступающий объему скопившейся в гематоме крови. Количество крови, которое вмещает внутримозговая гематома, колеблется от 1 до 100 мл. Увеличение размеров внутримозговой гематомы происходит, как правило, в течение 2-3 часов после начала кровотечения, а при нарушении свертывания крови и дольше.
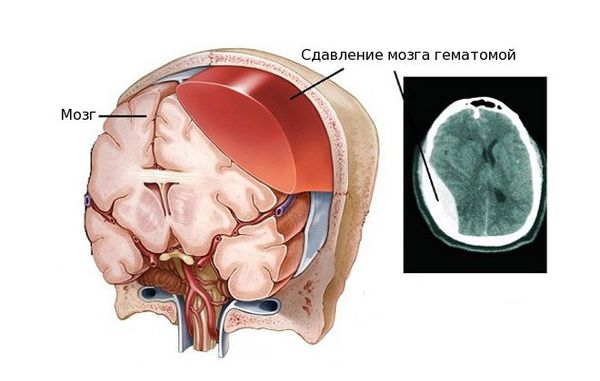
Образовавшаяся внутримозговая гематома сдавливает окружающие ее мозговые ткани, приводя к их повреждению и некрозу. Наряду с этим внутримозговая гематома вызывает повышение внутричерепного давления и может стать причиной отека головного мозга. Внутримозговая гематома значительных размеров может приводить к смещению структур головного мозга и развитию так называемого дислокационного синдрома. Кроме того, кровотечение приводит к рефлекторному спазму сосудов головного мозга и ишемии, в первую очередь в расположенных вблизи гематомы областях.
Ишемия является дополнительным повреждающим фактором, приводящим к распространению патологических изменений далеко за пределы образующейся гематомы. Примерно в 14% наблюдений внутримозговая гематома прорывается в желудочки головного мозга, приводя к кровоизлиянию в желудочки. Согласно некоторым данным в 23% случаев внутримозговая гематома сочетается с образованием в оболочках головного мозга субдуральной, эпидуральной или эпи-субдуральной гематомы.
Классификация
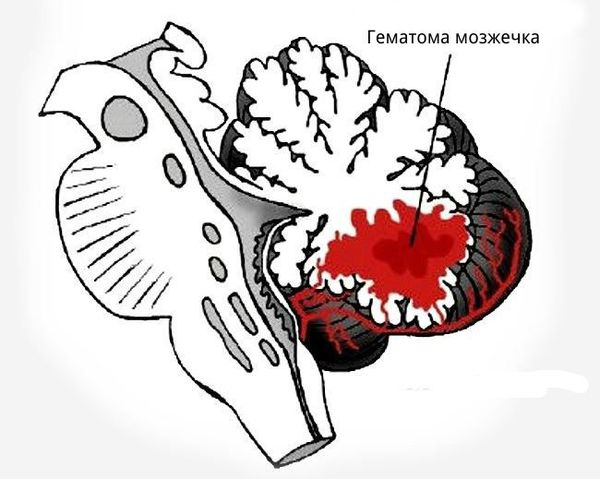
На сегодняшний день клиническая неврология использует несколько классификаций внутримозговых гематом, дающих представление о их различных характеристиках: расположении, размерах, этиологии. В зависимости от локализации выделяют центральную, субкортикальную и кортико-субкортикальную внутримозговую гематому, а также гематому мозжечка. Различают лобарные, медиальные, латеральные и смешанные внутримозговые гематомы. По размеру внутримозговая гематома может классифицироваться как:
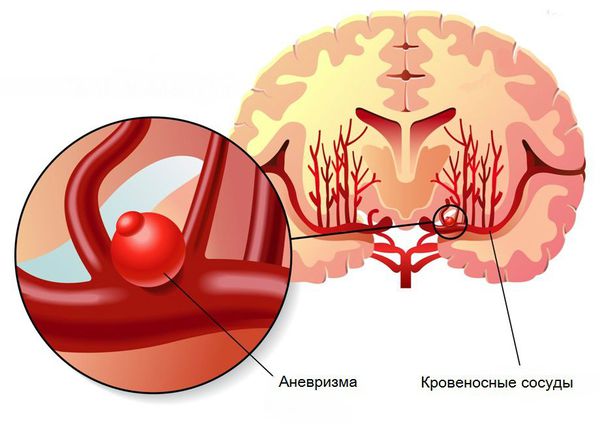
По причине возникновения внутримозговая гематома может быть посттравматической, гипертензионной, аневризматической, опухолевой и пр. Для посттравматической гематомы применяется классификация по времени ее возникновения. Первичная внутримозговая гематома образуется сразу же после ЧМТ, отсроченная внутримозговая гематома — через сутки и более.
Симптомы внутримозговой гематомы
Общемозговые симптомы
В большинстве случаев интрапаренхиматозная гематома сопровождается выраженной общемозговой симптоматикой. У пациентов наблюдается головокружение, интенсивная головная боль, тошнота и рвота. Более половины случаев внутримозговой гематомы характеризуется нарушением сознания от сопора до комы. Иногда угнетению сознания предшествует период психомоторного возбуждения. Образование внутримозговой гематомы может протекать с наличием стертого светлого промежутка в состоянии пациента, с более длительным светлым промежутком или без него.
Очаговые симптомы
Очаговая симптоматика внутримозговой гематомы зависит от ее объема и локализации. Так, при небольших гематомах в области внутренней капсулы имеет место более выраженный неврологический дефицит, чем при значительно больших гематомах, локализующихся в менее значимых в функциональном плане участках мозга. Наиболее часто внутримозговая гематома сопровождается гемипарезом, афазией (расстройством речи), нарушениями чувствительности, не симметричностью сухожильных рефлексов правых и левых конечностей, судорожными эпилептическими приступами. Могут наблюдаться анизокория, гемианопсия, лобные симптомы: расстройство критики и памяти, нарушение поведения.
Дислокационный синдром
Обширная внутримозговая гематома быстро приводит к появлению дислокационного синдрома, возникающего в результате смещения мозговых структур. Вызывая увеличение объема содержимого черепной коробки, внутримозговая гематома приводит к смещению мозговых структур в каудальном направлении и вклинению миндалин мозжечка в большое затылочное отверстие. Следствием этого является сдавление продолговатого мозга, клинически проявляющееся стволовой симптоматикой: нистагмом, нарушением глотания (дисфагией), расстройством дыхательного ритма, диплопией, тугоухостью, вестибулярной атаксией, гипо- или аносмией, косоглазием и опущением верхнего века, брадикардией, гипертермией и подъемом артериального давления.
Кровоизлияние в желудочки
Внутримозговая гематома с прорывом крови в желудочки характеризуется гипертермией, быстро развивающимся угнетением сознания вплоть до комы, наличием менингеальных симптомов, горметоническими судорогами — приступообразным повышением тонуса мышц конечностей, в результате которого руки оказываются согнуты и приведены к туловищу, а ноги максимально разогнуты.
Внутримозговая гематома отсроченного характера клинически проявляется отсутствием улучшения в состоянии пациента или резким ухудшением его состояния спустя сутки и более после полученной травмы.
Диагностика
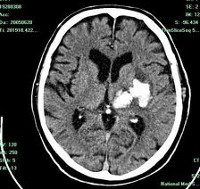
Современные методы нейровизуализации позволяют не только диагностировать внутримозговую гематому, но и выявить причину ее появления. Ведущим диагностическим методом являются:
Дифференцировать внутримозговую гематому следует с опухолью полушарий мозга, очагом ушиба мозга, ишемическим инсультом, кистой и абсцессом головного мозга.
Лечение внутримозговой гематомы
Консервативная терапия
Внутримозговая гематома может быть пролечена консервативным или оперативным способом. Решение о выборе лечебной тактики обычно принимает нейрохирург. Проведение консервативной терапии под контролем КТ возможно при диаметре внутримозговой гематомы до 3 см, удовлетворительном состоянии сознания пациента, отсутствии клинических данных за дислокационный синдром и сдавление продолговатого мозга. В рамках консервативной терапии осуществляется введение гемостатиков и препаратов, уменьшающих проницаемость сосудов. Необходима профилактика тромбоэмболии, коррекция артериального давления. Для снижения внутричерепного давления под контролем электролитного состава крови применяют диуретики.
Нейрохирургическое лечение
Большой диаметр внутримозговой гематомы, выраженная очаговая симптоматика, нарушение сознания являются показанием к хирургическому лечению. Наличие признаков сдавления ствола мозга и/или дислокационного синдрома служит поводом для неотложного оперативного вмешательства:
При множественных гематомах удалению зачастую подлежит лишь наибольшая из них. Если внутримозговая гематома сочетается с гематомой оболочек того же полушария, то ее удаление производится совместно с удалением субдуральной гематомы. Если внутримозговая гематома малого или среднего размера локализуется на другой стороне от гематомы оболочек, то она может не удаляться.
Прогноз и профилактика
К основным факторам, от которых зависит прогноз, относятся: размер и расположение гематомы, возраст пациента, наличие сопутствующей патологии (ожирения, гипертонической болезни, сахарного диабета и др.), степень и длительность нарушения сознания, сочетание внутримозговой гематомы с гематомами оболочек, своевременность и адекватность оказанной медицинской помощи. Наиболее неблагоприятен прогноз в отношении гематом, прорывающихся в желудочки головного мозга. Основные причины летального исхода — это отек и дислокация головного мозга. Около 10-15% пациентов с геморрагическим инсультом погибают от рецидива кровоизлияния, а примерно 70% имеют стойкий инвалидизирующий неврологический дефицит. Профилактика заключается в предотвращении травм головы, профилактике и своевременном лечении цереброваскулярных заболеваний.
Гематома головы чем опасна
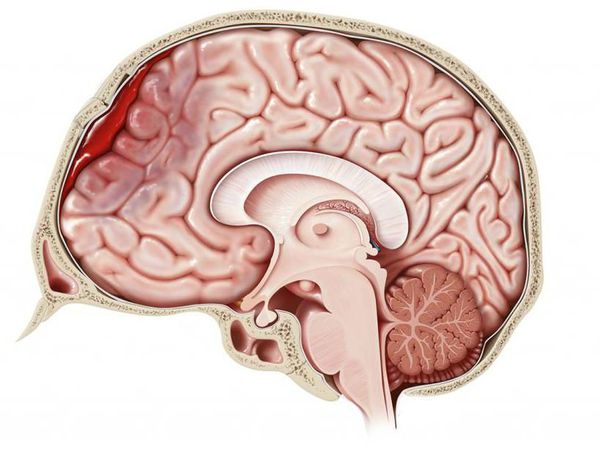
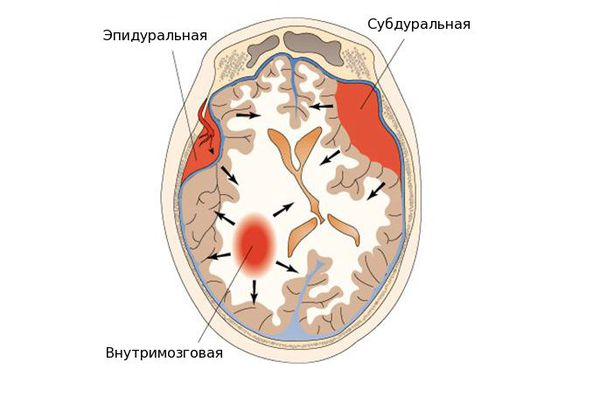
Самым критическим источником эффекта массы после травмы является кровотечение. Субдуральные гематомы. Наиболее распространенным объемным посттравматическим образованием является субдуральная гематома, которая образуется приблизительно у 20-40% пациентов с тяжелыми травмами головы. Это образование возникает в пространстве между твердой и паутинной оболочкой мозга на поверхности мозга, и является результатом повреждения пиальных вен и подлежащей паренхимы мозга. Так как она лежит на поверхности мозга, то приобретает серповидную форму.
Болезненные проявления субдуральных гематом связаны с быстрым возникновением эффекта массы, а также с повреждением паренхимы мозга под субдуральным пространством.
Эпидуральные гематомы. Проявления эпидуральных гематом в большей степени связаны с изолированным эффектом массы. Твердая мозговая оболочка срастается с внутренней пластинкой черепной кости как ламинат. В силу этого эпидуральное пространство (между твердой мозговой оболочкой и внутренней пластинкой) представляет собой потенциальное пространство, возникающее лишь при отрыве твердой мозговой оболочки от внутренней пластинки. По этой причине эпидуральные гематомы обретают форму линзы по мере отслоения твердой мозговой оболочкой кровью, создающей карман между внутренней пластинкой и твердой оболочкой.
Эпидуральные гематомы образуются при разрыве средней менингеальной артерии, вызываемом переломами височной кости, которая очень тонка и уязвима.
Эпидуральные гематомы также могут вызываться разрывами синусов твердой мозговой оболочки или переломами через диплоические пространства, что приводит к венозному кровотечению в эпидуральное пространство.
Эти гематомы чаще всего возникают в проекции дуральных синусов, в нижней части затылочно-теменной области и вдоль свода.
Эпидуральные гематомы являются, в большей степени, результатом повреждения черепа, а не мозга, хотя при этом вполне может быть и повреждение мозга. Болезненные проявления и смертельные исходы преимущественно связаны с эффектом массы сгустка и дислокацией мозга возможной при отсутствии контроля. Поэтому необходимо быстрое выявление и удаление эпидуральных гематом.
В те годы, когда не было средств визуализации, одним из диагностических признаков эпидуральных гематом был светлый промежуток.
На самом деле, этот «светлый промежуток» бывает примерно лишь у 1/3 пациентов с эпидуральными гематомами, он может наблюдаться и при других внутричерепных кровотечениях, что делает этот признак показательным, но неспецифическим.
Внутримозговые гематомы/ушибы. Повреждение самого мозга может вызвать внутримозговую гематому или ушиб мозга. Ушибы мозга относительно часты, встречаясь приблизительно в 20-30% случаев тяжелых повреждений мозга, но возникая также в значительном проценте среднетяжелых повреждений головы. Хотя такие повреждения типичны после закрытой травмы, они могут также возникать при проникающей травме, такой как огнестрельные ранения мозга. При закрытой травме ушибы мозга могут быть многочисленными. Ушибы мозга являются следствием сложного профиля передачи и взаимодействия или в пределах внутричерепного пространства. В результате ушибы нередко происходят в местах, удаленных от места удара, часто на противоположной стороне мозга — хорошо известное «противоударное» повреждение.
Ушибы мозга часто появляются при КТ через 12-24 часа, таким образом, данные персональной КТ головы у пациента с ушибом мозга могут быть нормальными. Единственной подсказкой к его наличию будет сниженный показатель Шкалы комы Глазго (ШКГ), когда ушибы головы выглядят как умеренная травма, но с ШКГ 9-13.
Ушибы состоят из областей пропитанной кровью ткани, в которых разрушен гематоэнцефалический барьер, что создает неоднородную зону поврежденной паренхимы мозга, перемешанной с излившейся кровью. По мере развития ушибов после повреждения, они не только становятся более заметными при КТ головы, но и могут вызвать нарастающий масс-эффект вследствие отека поврежденного мозга, кровотечения из разрушенных мелких сосудов, или сливаться, образуя зону внутричерепного кровоизлияния. Умеренные повреждения головы могут прогрессировать до тяжелых повреждений примерно в 10% случаев, а изначально небольшие ушибы и гематомы могут постепенно увеличиваться и приводить к быстрому ухудшению, даже у ранее бодрствовавших и оживленных пациентов, получивших явно нетяжелые повреждения головы.
Ушибы наиболее часто образуются в лобной и затылочной доле. При внезапном повороте головы эти области ударяются о шероховатую поверхность подлежащего основания черепа.
Следует помнить, что многие или даже все эти типы повреждений могут возникать одновременно.
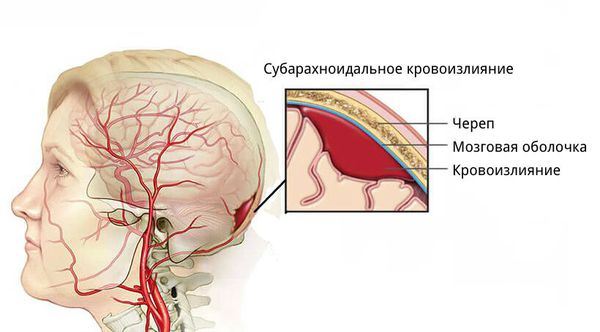
Субарахноидальное кровоизлияние. Субарахноидальное кровоизлияние (САК) достаточно типично после травмы; фактически, наиболее частой причиной САК является травма. Так как кровь при таком кровоизлиянии распространяется диффузно, оно не вызывает эффекта массы, и поэтому не несет непосредственной угрозы для пациентов. Тем не менее, диффузный слой крови может способствовать спазму мозговых сосудов, хотя клиническая важность до сих пор неясна.
Посттравматическое субарахноидальное кровоизлияние работает, однако, как показатель тяжести повреждения. Пациенты с субарахноидальным кровоизлиянием имеют повышенную вероятность наличия других объемных повреждений. Шансы этих пациентов на проявление ушибов мозга увеличиваются до 63-77%, и у 44% пациентов с травматическим субарахноидальным кровоизлиянием разовьются субдуральные гематомы. Кроме того, пациенты с субарахноидальным кровоизлиянием имеют повышенный риск увеличения ВЧД и кровоизлияния в желудочки. Положительная прогностическая ценность травматического субарахноидального кровоизлияния (толщина слоя крови более 1 см или кровь в супраселлярной или обводной цистерне) для плохого исхода составляет 72-78%. В базе данных по травматической коме наличие травматического субарахноидального кровоизлияния удваивает долю смертельных исходов у пациентов с повреждениями мозга.
Кровоизлияние в желудочки мозга. После ЧМТ также наблюдается кровоизлияние в желудочки мозга. Основная роль заключается в отражении тяжести травмы. Кровь в системе желудочков может также предрасполагать к посттравматической гидроцефалии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Д. В., нейрохирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
Согласно зарубежным источникам:
Причины развития гематомы головного мозга:
Причины развития гематом головного мозга зависят от возраста пациента:
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
Патогенез гематомы головного мозга
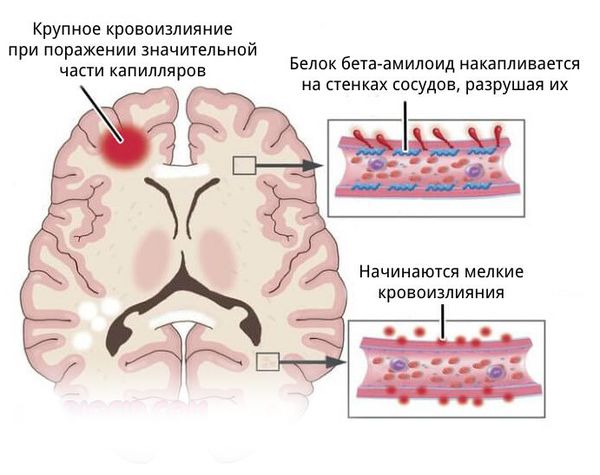
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
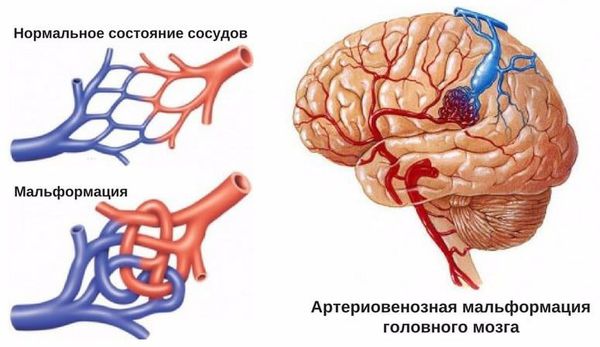
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
По локализации во внутричерепном пространстве выделяют:
По срокам давности гематомы головного мозга подразделяются на три типа:
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
Существует два механизма развития кровоизлияния:
Осложнения гематомы головного мозга
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
Хирургическое лечение
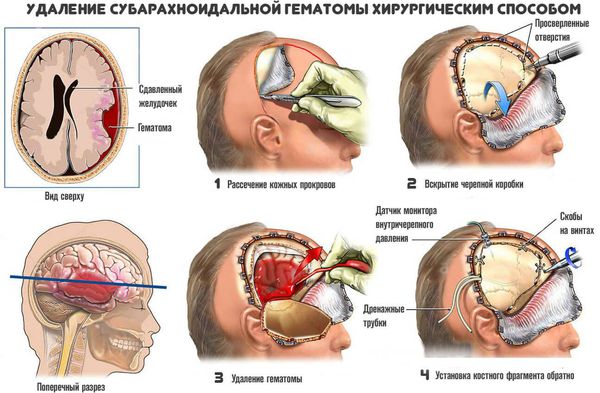
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Ушиб головного мозга
Какие существуют виды ушибов?
При сильном ушибе можно повредить оболочку мозга, а также кости черепа, мягких тканей головы и лица. В основном от подобных травм страдают участники ДТП, а это водители и пассажиры, пешеходы, которых удалось сбить. Ко второму можно отнести случайные падения и удары головой о твердый предмет. А производственные и спортивные травмы находятся в статистике редкости, но тоже бывают.
Диагностика и лечение ушибов головного мозга.
Во-первых, при незначительной травме головы пациенты могут потерять даже сознание на пару часов. А после того, как человек очнется, появляются такие симптомы как рвота, боли в голове, головокружение, потеря координации. При проведении МРТ можно заметить перелом кости черепа и примесь крови в спинномозговой жидкости.
Во-вторых, при травме средней тяжести точно также присутствует сопровождение потери сознания, но уже на часы. Возможно могут появиться потери памяти, пациент забывает последние события, которые произошли. Возникает постоянная боль в голове и рвота. А также есть вероятность появления нарушений давления и пульса, боли во всем теле, потеря зрения, судороги, плохая речь.
В-третьих, крайне серьезная травма головного мозга может привести к такому сильному обмороку, как потеря сознания на несколько недель. И могут появиться очень грубые нарушения всех систем организма, а это: дыхание, давление, пульс, и многое другое. Нарушаются системы мышц, не возможность глотать пищу и пить, постоянные судороги, и слабость в конечностях. Это состояние обычно возникает в результате некоторого перелома и кровотечения.
Какие могут быть появиться осложнения?

Даже совсем слабая травма может повлиять на когнитивные способности — жертва чувствует замешательство и заметное уменьшение умственной способности. В более сложных ситуациях можно диагностировать амнезию, а также потеря зрения, проблемы со слухом, проговаривании некоторых слов и употреблении пищи.
Пострадавшие серьезно обеспокоены ухудшением и потерей некоторых систем всего организма, некоторой потерей трудоспособности, поэтому страдают апатией, раздражительностью, депрессией.