Гемифациальная микросомия что это
Анапластология: альтернатива реконструктивной хирургии
Реабилитация как путевка в жизнь!
Синдром Гольденхара (гемифациальной микросомии) – редко встречающаяся врожденная патология, которая проявляется неправильным развитием одной половины лица и позвоночника. При синдроме Гольденхара наблюдается классическая триада симптомов – гипоплазия нижней челюсти, неправильное формирование глаза и ушной раковины, а также отклонение в строении шейных позвонков.
Проявления синдрома Гольденхара
Часто наблюдаются при синдроме Гольденхара аномалии развития сердечно-сосудистой, мочеполовой и центральной нервной системы.
Лечение синдрома Гольденхара
Так как проявления синдрома Гольденхара могут быть самыми различными, в лечении такжевозможны варианты от простого наблюдения до многоэтапных сложных операций.
Поскольку выявляется синдром Гольденхара при рождении ребенка, то и лечение можно начинать сразу же, как только малыш окрепнет. Для реконструкции лица и черепа, при необходимости, проводят пластическую операцию. Дети с синдромом Гольденхара имеют множество других врожденных патологий, для их лечения привлекаются врачи различных специальностей, на консилиуме разрабатывается индивидуальный план лечения ребенка.
Если своевременное лечение не было получено, с возрастом асимметрия лица будет прогрессировать (дефект лиц, все больше обезображивая внешность и усугубляя психологическую травму.
В таких случаях коррекция при помощи лицевого протезирования поможет скрыть лицевые дефекты и адаптировать пациента к жизни в обществе.
Что такое синдром Гольденхара? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавран Надежды Александровны, генетика со стажем в 10 лет.
Определение болезни. Причины заболевания
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.
Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин «краниофациальная микросомия». Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
Симптомы синдрома Гольденхара
К лицевым аномалиям синдрома относятся:
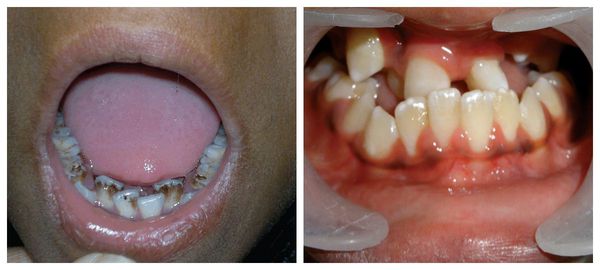
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
Патогенез синдрома Гольденхара
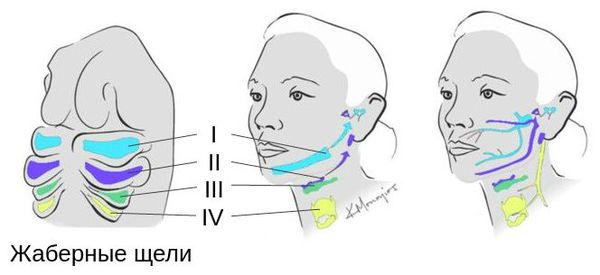
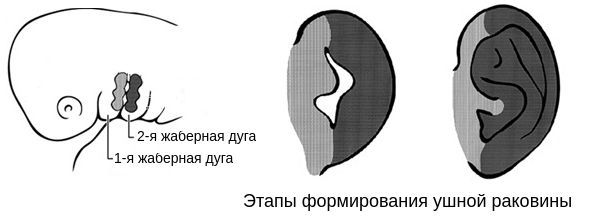
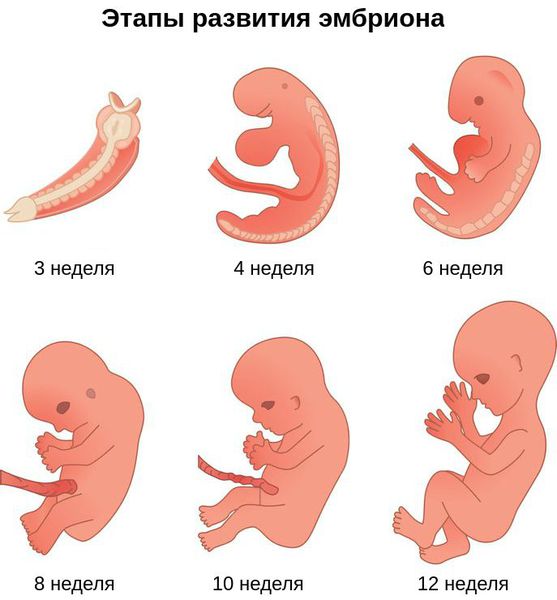
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является «критическим» в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
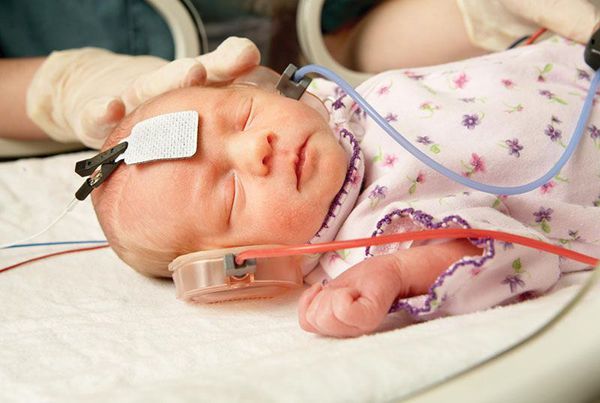
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
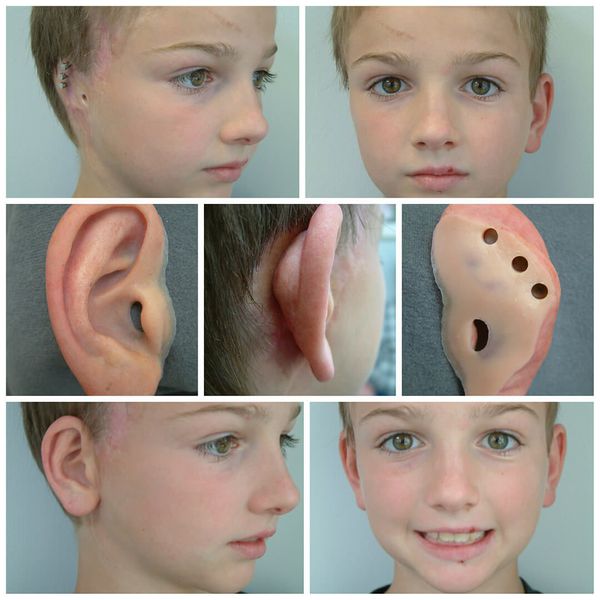
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
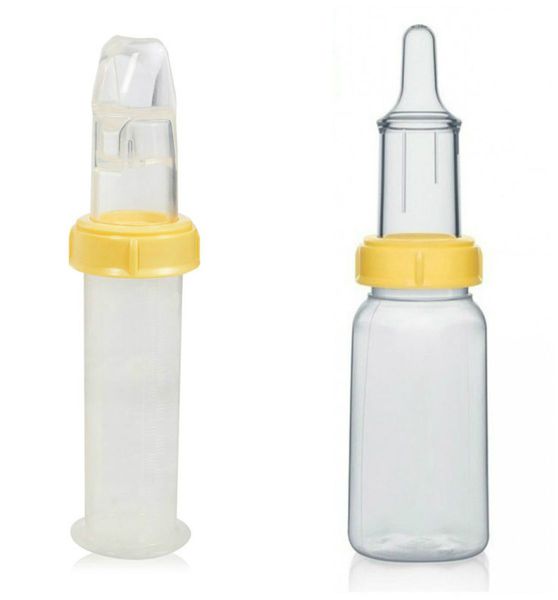
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Прогноз. Профилактика
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
Синдром Гольденхара
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Окуло-аурикуло-вертебральная дисплазия, как еще называется эта достаточно редкая врожденная патология, обычно затрагивает развитие органов одной половины лица: глаз, уха, носа, мягкого неба, губ, челюсти. Она является отдельным видом лицевой микросомии, при которой из-за внутриутробного недоразвития скелетных, нервно-мышечных и прочих компонентов мягких тканей (производных I и II жаберных щелей) наружные органы одной половины лица отличаются заметно более мелкими размерами. Очень редко эта патология бывает двусторонней.

Код по МКБ-10
Эпидемиология
Медицинская статистика свидетельствует, что заболевания окуло-аурикуло-вертебрального спектра в структуре внутриутробных аномалий черепно-лицевой зоны следует за такими патологиями как заячья губа и волчья пасть, как сочетанных, так и отдельных. Частота появления синдрома Гольденхара, упоминаемая в зарубежной медицинской литературе, – один ребенок из 3,5-7 тысяч рожденных живыми младенцев. Этот синдром диагностируется у одного из тысячи глухих новорожденных. Примерно в 70% случаев поражения носят односторонний характер, при двусторонних дефектах они более выражены с одной стороны, причем среди них превалирует правая сторона с частотой встречаемости 3:2. Распределение по половому признаку – на троих детей мужского пола припадает две девочки.

Причины синдрома Гольденхара
Сочетание дисплазии глаз, ушей и позвоночника, описанное в начале 50-х годов прошлого века американским доктором М.Гольденхаром, увековечилось его именем. Это редкая врожденная патология пока еще мало изучена, но мнение большинства исследователей совпадает в том, что этиологически он обусловлен генетической предрасположенностью. Тип наследования в настоящее время не определен, случаи заболевания носят спорадический характер. Есть сообщения об аутосомно-доминантном семейном наследовании. У пациентов с этим заболеванием выявляются хромосомные аномалии. Гипотетически факторы риска рождения ребенка с диспластическим поражениями окуло-аурикуло-вертебральных структур – это и кровнородственный брак, и предшествующие рождению ребенка аборты у матери, и тератогенез экзогенной или эндогенной природы, в частности, сахарный диабет или алиментарное ожирение будущей мамы.
Степень риска рождения больного ребенка у генетического носителя составляет 3%, а повторение рождения ребенка с этим дефектом в одной семье приравнивается к 1%.

Патогенез
Патогенез, опять же, гипотетически, основан на возможности кровоизлияния на участке I и II жаберных щелей эмбриона, совпадающего по времени с заменой источника кровоснабжения в данной зоне. Подача крови из стременной артерии замещается снабжением из наружной сонной артерии. Сосудистый инсульт, произошедший в данное время и в данном месте, приводит к патологическим трансформациям клеточной пролиферации и аномальному формированию костно-мышечных, нервных и прочих элементов мягких тканей, развивающихся из производных I и II жаберных щелей.

Симптомы синдрома Гольденхара
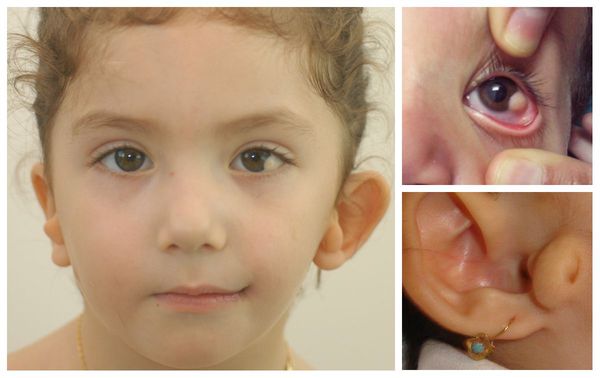
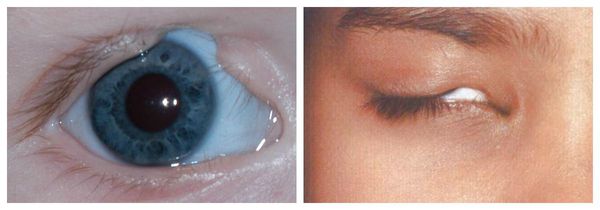
Первые признаки наличия лицевой микросомии в основном определяются визуально при осмотре новорожденного. Типичными симптомами являются некоторая ассиметрия лица, нарушение размеров и положения глазницы, деформация ушных раковин в форме специфических аурикулярных «выступов», при этом другие изменения внешнего уха могут отсутствовать, недоразвитие нижней челюсти.
С ростом ребенка симптоматика становится все более заметной. Фенотип Голденхара включает аномалии развития уха (микротию), глаз, носа, мягкого неба, губ и челюсти. Одним из типичных симптомов считается наличие хористом (эпибульбарных дермоидов) на поверхности глазного яблока. Это опухолевые образования, содержащие не характерные для их локализации ткани (волосяные фолликулы, сальные и потовые железы, фиброжировую ткань). Данный симптом специфичен для 70% случаев синдрома Гольденхара. Из офтальмологических мальформаций могут присутствовать (25% случаев и более) – липодермоиды в наружной области конъюнктивы глазного яблока, коломбы верхнего века, пороки глазодвигательной мускулатуры, разрез глаз с опущенными вниз внешними уголками глазных яблок. Изредка (не чаще 5% случаев) наблюдается малый диаметр роговицы глаза, сквозной дефект или отсутствие радужной оболочки, опущение верхнего века, недоразвитие глазного яблока и его малые размеры, косоглазие и катаракта.
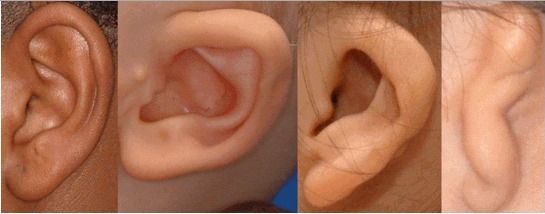
Аномалии развития ушных раковин встречаются чаще всего. Они деформированы и заметно меньше нормы по размеру (примерно 80% пациентов), у половины пациентов с синдромом имеют аномальное расположение, может отсутствовать наружный слуховой проход (40% пациентов). У 55 % больных наблюдались дефекты развития среднего уха и отсутствие слуха.
Очень характерный признак синдрома Гольденарха (85%) –недоразвитие отростков нижней челюсти, также достаточно часто асимметричны и недоразвиты лицевые мышцы, верхняя и нижняя челюсть. При осмотре ротовой полости наблюдается небо в форме высокой арки, иногда с расщелиной, открытый прикус, слишком широкая ротовая щель, расщелина язычка и добавочные уздечки.
Чуть меньше половине случаев сопутствовали недоразвития позвонков, чаще шейного отдела – клиновидные, слитые, полупозвонки, сколиоз, трети – spina bifida, пороки развития ребер, пятой части – косолапость.
Менее трети случаев синдрома Гольденхара сопровождались аномалиями развития сердечно-сосудистой системы (пороком межжелудочковой перегородки, открытым Боталловым протоком, тетрадой Фалло, сужением либо полным перекрытием аорты). Умственная отсталость в разной степени наблюдалась у десятой части пациентов с этим синдромом.
Существует несколько классификаций, отражающих стадии заболевания, а точнее степени его тяжести. Наиболее полная – OMENS. Она выделяет три стадии выраженности поражения каждого из объектов мальформаций при гемифациальной микросомии: глаза (orbit), нижняя челюсть (mandible), ухо (ear), лицевой нерв (facial nerve) и кости скелета (skeletal). Поскольку дефекты множественные и каждая структура обычно поражена в разной степени, то выглядит это примерно так: O2M3E3N2S1*. Звездочка отражает наличие дополнительных пороков нечерепно-лицевых объектов.
Классификация SAT обращает внимание на три основных объекта: скелет (skeletal), раковина уха (auricle), мягкие ткани (soft tissue). Согласно данной классификации пороки развития скелета рассматриваются по пяти стадиям (от S1 до S5), нарушения структуры ушной раковины – по четырем (от АО до A3); дефекты мягких тканей – по трем (от Т1 до Т3). Так, самая легкая стадия заболевания – S1A0T1, тяжелые пороки развития – S5A3T3. Система SAT проигрывает в сравнении с предыдущей по отсутствию важных объектов поражения, которые в ней не отражаются.
Некоторые авторы выделяют виды гемифациальной микросомии по фенотипу, связанному с объектами поражений. В этой классификации тип Гольденхара выделен в отдельный вид с присущими ему специфическими пороками развития.

Осложнения и последствия
Последствия и осложнения этой врожденной патологии находятся в прямой зависимости от степени тяжести пороков развития, некоторые из которых несовместимы с жизнью, другие же, например, неправильный прикус – могут вызвать ряд неудобств. Очень много зависит от своевременно начатого лечения. Если время упущено, то у ребенка с данной патологией проявляется гипоплазия лицевых костей, причем прогрессирующая и все более заметная. Становится трудно совершать глотательные и жевательные движения. Патологии зрения, слуха тоже будут прогрессировать. Итогом всех ухудшений будут серьезные физические неудобства и психологический дискомфорт, что скажется на качестве жизни ребенка и его родителей.

Диагностика синдрома Гольденхара
Как правило, предварительный диагноз этой врожденной аномалии устанавливается уже у новорожденного при выявлении асимметрии лица в сочетании с другими специфическими визуальными симптомами.
Для уточнения диагноза данного заболевания используются разнообразные диагностические процедуры. Одна из первых – определение остроты слуха, поскольку поражения наружного и внутреннего уха встречаются почти в каждом случае и в первую очередь обращают на себя внимание. Раннее исследование слуха вызвано необходимостью профилактики отставания ребенка в психоречевом развитии. В раннем возрасте ребенка диагностируют во время сна. Используются такие методы: импедансометрия, регистрация слуховых вызванных потенциалов (электрокохлеография, отоакустическая эмиссия), компьютерная аудиометрия.
Детей постарше тестируют в игровой форме с помощью речевой аудиометрии. Инструментальную и субьективную диагностику слуха показано проводить каждые шесть месяцев на протяжении семи лет.
Первоочередные консультации должны быть у челюстно-лицевого хирурга, офтальмолога, ортодонта, ортопеда, отоларинголога, чтобы диагностировать максимально возможные пороки развития. Инструментальную диагностику и анализы специалисты назначают по необходимости, в зависимости от выявленных патологий. Обычно назначают электрокардиографию, ренгенографию, ультразвуковое исследование внутренних органов.
Ребенку после достижения трехлетнего возраста назначается компьютерная томография височных зон.
Дети, имеющие этот диагноз, требуют консультаций многих специалистов в зависимости от наличия пороков развития: сурдолога, логопеда-дефектолога, кардиолога, нефролога, невропатолога и прочих.

Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальная диагностика проводится с другими врожденными черепно-лицевыми пороками развития, такими как: дизостозы – нижнечелюстно-лицевой, гемифациальный, акрофациальный, другие виды гемифациальной микросомии, синдромы – Кауфмана и рото-лице-пальцевой, ассоциация Чарджа.
К кому обратиться?
Лечение синдрома Гольденхара
Многообразие пороков развития черепа и позвоночника, а также других органов и систем у пациентов с данной врожденной патологией приводит к многоэтапному лечению у многих специалистов. При легких степенях поражения ребенка наблюдают до трех лет, а затем начинается хирургическое лечение.
В случаях тяжелых врожденных дефектов сначала применяется оперативное лечение (в младенчестве или до достижения двух лет). После этого проводят симптоматическое комплексное лечение. Синдром Гольденхара без многоэтапного хирургического вмешательства вылечить нельзя. Количество и объем хирургических операций зависят от степени тяжести патологий. Таким больным проводят обычно компрессионно-дистракционный остеосинтез; эндопротезирование височно-нижнечелюстного сустава, нижней и верхней челюсти; остеотомию носа, нижней и верхней челюстей, исправляющую пороки их развития и патологический прикус; пластические операции (гениопластика, ринопластика). Для профилактики воспалительных осложнений и ускорения процесса реабилитации назначается антибиотикотерапия и витаминотерапия. При челюстно-лицевых хирургических манипуляциях назначаются, как правило, остеотропные антибиотики: пенициллины, линкомицин, эритромицин.
Пенициллины – естественные соединения, синтезируемые разными формами пенициллинового плесневого гриба и полусинтетические, на основе 6-аминопенициллановой кислоты, выделенной из естественных соединений. Их антибактериальная способность основана на нарушении клеточной оболочки бациллы. Они малотоксичны, имеют широкий спектр дозировок, однако, большинство лекарственных аллергий вызвано именно антибиотиками пенициллинового ряда.
Линкомицин – антибиотик выбора при аллергии к пенициллинам, может назначаться детям с месячного возраста, терапевтические дозировки препарата оказывают бактериостатический эффект, более высокие – бактерицидный, применяется для устранения инфицирования костей, суставов, мягких тканей. Противопоказан при тяжелых нарушениях почечной и печеночной функции. Может вызывать аллергию.
Эритромицин – относится к группе макролидных анибактериальных средств, имеет широкий спектр бактерицидного действия, может применяться в офтальмологии. Детям назначается с года. Одно из побочных действий этого препарата, а также реакция на передозировку – нарушение слуха, однако, оно считается обратимым. Поэтому препарат может быть назначен при непереносимости двух предыдущих, тем более, что профилактическая антибиотикотерапия назначается кратковременно. Ее цель – достичь к моменту операции наибольшей терапевтической плотности препарата в тканях. Профилактическое лечение начинают за час или два перед операцией и прекращают через двое-трое суток.
В зависимости от наличия болевых ощущений назначаются анальгетики. Маленьким пациентам назначают детский Нурофен, обладающий быстродействием, а также обеспечивающий жаропонижающий и противовоспалительный эффект и достаточно продолжительное действие (до восьми часов). Максимальная дозировка не должна превышать 30мг на килограмм веса ребенка ежесуточно.
В реабилитационный период нужно обеспечить ребенку полноценное питание и витамины. Назначаются поливитаминные комплексы, включающие аскорбиновую кислоту, ретинол, токоферол, витамины группы D и B.
Для предупреждения инфицирования и рассасывания послеоперационных отеков и инфильтратов применяют физиотерапевтическое лечение ультрафиолетовым излучением, ультразвуковыми и электромагнитными волнами, а также – лазерную и магнитную терапию и их сочетание, гипербарическую оксигенацию.
Ортодонтическое лечение предусматривают профилактику ассиметричного развития челюстей, исправление аномального прикуса, предоперационную подготовку зубов и мимической мускулатуры к операциям. Лечение у ортодонта делится на этапы, соответствующие трем видам прикуса:
Ретенционные мероприятия, завершающие лечение, проводятся для закрепления достигнутого и заканчиваются в 18 лет, когда тело уже практически сформировано. Все это время до достижения совершеннолетия ребенок находится под контролем врачей, в зависимости от степени тяжести заболевания по необходимости ему назначаются лекарства, витамины и разнообразные процедуры. В комплекс лечения обычно входит лечебная гимнастика и работа с сурдопедагогом и психологом.
Альтернативная медицина
Пороки развития черепных и позвоночных структур при синдроме Гольденхара предполагают хирургическое вмешательство, однако, народное лечение может стать дополнительным хорошим подспорьем в реабилитационный период. Хочется только напомнить, что возможность использования народного метода необходимо сначала обговорить с лечащим врачом.
Лечебная гимнастика для исправления прикуса
Эти упражнения нужно делать в течение дня не менее двух раз, каждое из них повторить не менее шести раз:
Полезно также нагружать челюсти, регулярно хорошо пережевывая твердую пищу.
Дермоидные кисты, характерные для синдрома Гольденарха, лечатся только хирургическим путем.
Однако есть и народные методы избавления от кист. Рекомендуется очищать глаза отварами лекарственных трав: например, сделав отвар из цветков василька, листьев подорожника и семян тмина, закапывать по три капли в каждый глаз не менее пяти раз за день.
Можно промывать глаза чайной заваркой или отваром цветков ромашки аптечной: на стакан кипятка – три столовых ложки цветков.
Другой вполне безопасный и витаминный рецепт: смешать 1:1 мед и сок из ягод калины. Первую неделю принимать по одному грамму смеси натощак по утрам (в чайной ложке без верха – восемь граммов меда), на второй неделе – увеличить дозу вдвое, на третьей – еще вдвое, на четвертой – дозировка составляет 10г меда. Затем делают перерыв и повторяют прием в обратной последовательности, начиная с 10г.
При тугоухости тоже применяют лечение травами:
Гомеопатия не сможет заменить оперативные вмешательства, необходимые при множественных пороках развития, присущих синдрому Гольденарха, однако, гомеопатические препараты могут поспособствовать быстрому восстановлению после операции (Арсеникум альбум, Стафизагрия). Отдельные отклонения от нормы, такие как тугоухость (Астэриас рубенс), косоглазие (Танацэтум), новообразования на голове, веках (Крокус сативус, Графитэс, Туя), а также общее состояние больного вполне могут быть сорректированы, особенно после консультации у врача-гомеопата.