Геометрия в медицине что это значит
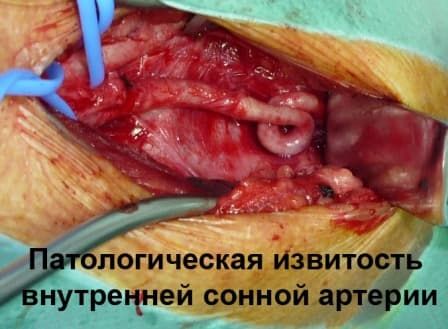
Патологическая деформация брахиоцефальных (позвоночных, сонных) артерий
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Артерии, кровоснабжающие головной мозг: подключичные,позвоночные,брахиоцефальный ствол;общие,наружные и внутренние сонные называются брахиоцефальными (БЦА).
Виды паталогической извитости внутренней сонной артерии (патологическая извитость ВСА ):
Механизм нарушения кровотока проще представить при сжатии, перекруте или перегибе садового шланга — ускорение потока жидкости и потеря им ламинарных свойств приводит к потере кинетической энергии крови и недостаточному кровоснабжению головного мозга. Другим механизмом является сужение просвета в месте перегиба артерии — септальный стеноз, который, при определенных условиях, является аналогом стенозирования просвета сосуда при атеросклерозе.
Патологическая извитость внутренней сонной артерии (извитость ВСА)
Патологическая извитость внутренней сонной артерии (паталогическая извитость ВСА) наиболее часто встречающаяся патология среди всех деформаций БЦА.
Сужения артерий, снабжающих головной мозг кровью, в результате патологической деформации БЦА приводят к хроническим нарушениям мозгового кровообращения, что является прединсультным состоянием (инсульт – инфаркт мозга).
Хроническая недостаточность мозгового кровообращения (ХНМК)
Это состояние постоянной нехватки головным мозгом крови, непрерывного кислородного голодания ткани мозга, заставляющее нейроны находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей, что приводит к нарушению нормального функционирования как клеток мозга, так и органа в целом.
Симптомы недостаточности мозгового кровообращения
Почти в половине случаев симптоматика не выявляется, и извитости обнаруживаются случайно при осмотре и дуплексном сканировании сонных артерий. Наиболее часто первые проявления ХНМК заключаются в виде головных болей в лобной и височной областях, приступах головокружений, шума в ушах, снижении памяти. Несколько реже встречаются более тяжелые неврологические нарушения – в виде транзиторных ишемических атак (ТИА), внезапных потерь сознания. Основными предвестниками развития большого инсульта являются ТИА, при этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА – это тревожный предупредительный сигнал того, что Ваш головной мозг в серьезной опасности, и необходимо как можно скорее пройти обследование и начать лечение.
Причины ХНМК
Причина патологических деформаций БЦА — генетическая и связана с неправильным построением каркаса артерий, состоящего из структурных белков — коллагена и эластина. С возрастом извитости увеличиваются, что зачастую становится причиной возникновения жалоб в пожилом возрасте, несмотря на врожденный характер заболевания. Патологические извитости наследуются!
Основная классификация ХНМК, используемая в России (по Покровскому А.В.), содержит 4 степени:
I степень — асимптомное течение или отсутствие признаков ишемии мозга на фоне доказанного, клинически значимого, поражения сосудов головного мозга;
IV степень — перенесенный, завершенный или полный инсульт, т.е. существование очаговой неврологической симптоматики в сроки более 24 часов вне зависимости от степени регресса неврологического дефицита (от полного до отсутствия регресса).
Диагностика ХНМК
Лечение ХНМК
Важно!
В кардиохирургическом отделении Клиники высоких медицинских технологий им. Н. И. Пирогова проводится хирургическое лечение патологической деформации брахиоцефальных (позвоночных, сонных) артерий.
Нашими хирургами разработан и используется способ реконструкции артерий при патологической извитости ВСА (внутренней сонной артерии) с сохранением важного анатомического клубочка, что приводит к значительному уменьшению частоты послеоперационной нестабильности артериального давления.
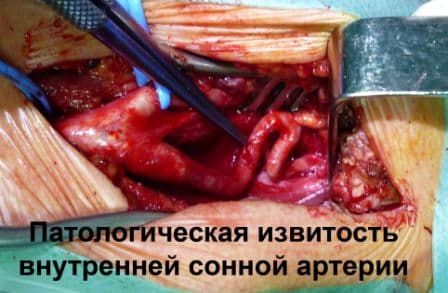
S-образная извитость внутренней сонной артерии
Сонные артерии образуются в грудной полости: левая сонная артерия начинается в дуге аорты, а правая СА (сонная артерия) – в плечевом стволе, затем они разделятся на внешнюю и внутреннюю артерию. Встречается патологическая извитость внутренней сонной артерии или извитость обеих ВСА (внутренняя сонная артерия). Чаще наблюдаются следующие проявления патологической извитости ВСА и ОСА (общая сонная артерия).
Типы патологий сосудов:
Симптомы и выявление патологической извитости сонных артерий
Диагностика заболевания затрудняется тем, что симптомы извитости сонных артерий схожи с другими сосудистыми заболеваниями: инсультами, атеросклеротическими поражениями сосудов
Для обследования больного применят современные способы для установления диагноза: радиоизотопное и дуплексное сканирование. В основе этих методов — ультразвуковая диагностика и эхосканирование. На более поздних стадиях рентгеноконтрастная ангиография также дает хорошие результаты в определении характера деформации сосуда. Определенная комплексными диагностическими методами гемодинамически значимая извитость ВСА служит основанием для оперативного вмешательства.
Лечение извитости сонных артерий
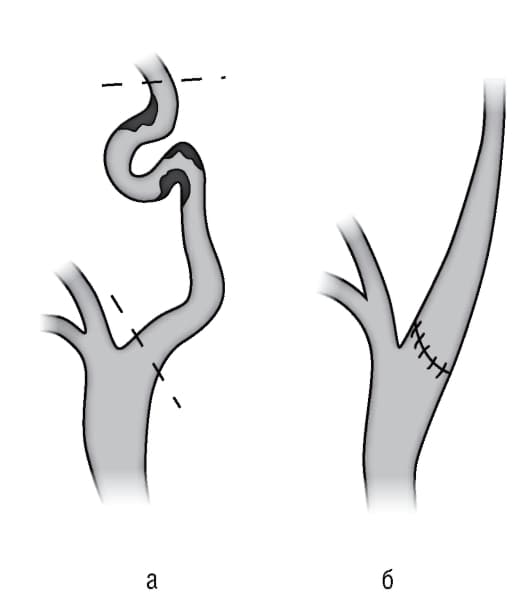
Патологическую извитость артерий можно излечить только хирургическим способом. В случае, когда выявляется извитость хода ВСА со значительным нарушением гемодинамики, принимается решение о проведении операции. Это сложная операция проводится в специализированных сосудистых центрах хирургами, имеющими опыт в проведении подобных вмешательств.
Сосуд расправляется, в этом случае его участок, подвергшийся стенозу или пораженный атеросклерозом (бляшками), укорачивается, чем восстанавливается проходимость артерии. В некоторых случаев операции на ВСА могут оказаться несложными, в других может потребоваться протезирование участка сосуда. Эту операцию проводят при обширном поражении сонной артерии.
В подавляющем большинстве случаев после оперативного вмешательства симптомы кислородного голодания мозга исчезают бесследно. Риск для жизни больного при этом минимальный, но для достижения хорошего эффекта от операции следует точно установить причину недуга и обосновать связь извитости артерий с нарушением мозгового кровообращении. Когда установлено, что извитость ВСА не является основной причиной НМК, проводится консервативное комплексное лечение, больные состоят на диспансерном учете под наблюдением врача.
Профилактика заболеваний сонных артерий
Для предотвращения развития патологических изменений в строении стенок сонных артерий необходимо:
Геометрия в медицине что это значит
Остеопороз (ОП) в настоящее время привлекает к себе все больше внимание врачей разных специальностей. Это обусловлено увеличивающейся частотой встречаемости данного заболевания, в том числе и среди лиц молодого возраста. По последним данным в России ОП установлен у 14 млн. человек, состояние остеопении зафиксировано у 20 млн. человек. Распространенность ОП по Москве составляет до 19,8% у женин и 13,3% у мужчин старше 50 лет.
Для ОП характерно снижение костной массы и структурные нарушения микроархитектоники. Но изменения структуры кости также характерны для остеонекроза и остеоартроза, сочетающиеся со снижением минеральной плотности кости. При таком положении дел все более актуальным становится вопрос ранней диагностики, на доклиническом этапе и сокращение числа переломов, связанных с остеопорозом.
С учетом факторов риска развития ОП проведение денситомтерии (объективное количественное измерение параметров плотности костных тканей) показано всем женщинам старше 40 лет, мужчинам старше 60 лет, женщинам с частыми беременностями, при наличии заболеваний, связанных с нарушением кальций-фосфорного обмена, эндокринопатиями, заболеваниями ЖКТ, системы крови, почек, ревматическими болезнями, при приеме препаратов, снижающих плотность костной ткани (кортикостероиды, контрацептивы, противосудорожные препараты, иммунодепрессанты, антациды содержаншие алюминий, тиреоидные гормоны, агониста гонадотропин-релизинг гормона), при несбалансированном питании (соблюдение разгрузочных диет, лечебное голодание, малое содержание в пище кальция, витамина Д, употребление большого количества кофеинсодержащих напитков).
В настоящее время существует несколько видов денситометрии:
Чем же отличаются перечисленные виды денситометрии? Какой вариант денситометрии предпочтительно использовать для оценки плотности костной ткани?
Рентгеновские методы исследования основаны на принципе поглощения костной тканью рентгеновского излучения, пропорциональном содержанию костного минерала. Двухэнергетическая рентгеновская абсорбциометрия (DXA) — считается «золотым стандартом», минеральная плотность костной ткани (МПКТ) определяется в граммах на квадратный сантиметр.
К достоинствам этого метода можно отнести возможность измерения МПКТ в позвоночнике, бедренных костях, различить структурные особенности тел позвонков.
При этом существуют следующие особенности:
Количественная компьютерная томография (QCT) — позволяет более точно, чем DXA определить МПКТ, есть возможность раздельно исследовать компактную и губчатую ткань тел позвонков, что делает ее уникальной среди прочих денситометрических методов исследования костей, оценить структурные характеристики губчатой кости, исключить из анализа остеофиты, кальцинаты, гемангиомы. Оценка МПК проводится на объем кости (г\см куб.). Не требует дополнительного сканирования при наличии рутинного КТ — исследования позвоночника, имеется возможность извлечь измерение МПК позвоночника, бедренных костей из результатов сканирования по другим показаниям. Предпочтительно для врачей, имеющих опыт лечения ОП, опирающихся на комплексное обследование (оценка клиники, лабораторных показателях и инструментальных данных).
Ультразвуковая денситометрия основана на оценке состояния костной ткани по скорости прохождения ультразвуковой волны через кость (SOS от англ. speed of sound) и величины затухания ультразвуковой волны в кости (BUA — от англ. broadband ultrasound attenuation). Ультразвуковая денситометрия имеет следующие преимущества:
Для взвешенного подхода к постановке диагноза нужно сочетать любой вид денситометрии с оценкой маркеров метаболизма костной ткани (лабораторные показатели), подробным сбором анамнеза и осмотра пациента.
Врач гериатр — кто это и зачем к нему обращаться
Гериатрия — частный раздел геронтологии (науки, изучающей все аспекты старения человека), занимающийся изучением, профилактикой и лечением болезней старческого возраста.
Гериатр — это медицинский специалист, в сферу деятельности которого входит оказание помощи пожилым и старым людям. Она заключается в диагностике, лечении и предупреждении заболеваний с учетом особенностей преклонного возраста. Гериатрия, как медицинская специальность направлена на сохранение и укрепление здоровья пожилых людей с учетом специфики их возраста, а также на увеличение продолжительности и улучшение качества их жизни.
Любая болезнь может протекать по разному в зависимости от возраста пациента. К тому же, большинство лекарственных препаратов тестируется на людях молодого и среднего возраста и, соответственно, лучше им подходят, а у пожилых пациентов могут появляться нежелательные побочные эффекты. Гериатр способен оценить целесообразность назначения того или иного препарата и определить дозировку с учетом возрастной специфики. Кроме того, у пожилых людей может быть одновременно сразу несколько болезней, приобретенных в разные периоды жизни, в среднем от 5 до 8, иногда даже больше. Помимо этого, есть ещё и проявления самого процесса старения организма, так называемые гериатрические синдромы. Самые распространённые выражаются в снижении памяти и уменьшении мышечной массы. Из-за этого существуют особенности в назначении лекарственных препаратов и применении методов лечения. Поэтому людям в преклонном возрасте лучше обращаться к гериатру, который разработает наиболее подходящий план обследования и тактику излечения больного с учетом всех возрастных изменений.
Прежде всего гериатр должен определить стратегию лечения: какие болезни надо лечить в первую очередь, какие — во вторую, а какие не надо лечить вообще. Если их много, то назначать терапию от всех заболеваний сразу может быть даже опасно. Это способно снизить качество жизни и ухудшить прогноз. Гериатр также владеет методиками оценки общего состояния пациента — насколько он активен и самостоятелен.
Какие болезни лечит врач гериатр
Гериатр лечит любые возрастные заболевания, но прежде всего он лечит не отдельную болезнь, а решает комплекс проблем со здоровьем, связанных с возрастными изменениями организма. Самыми распространенными болезнями, связанными со старением, являются атеросклероз и сердечно-сосудистые заболевания, рак, артрит, остеопороз, диабет 2 типа, гипертония и болезнь Альцгеймера. Заболеваемость ими увеличивается экспоненциально с возрастом.
Перенесенные в течение жизни заболевания и травмы также могут повлиять на общее состояние организма, и их последствия могут проявляться в пожилом возрасте. Помимо упомянутых выше самых распространенных болезней, возможны и другие возрастные нарушения, включая нарушения обменных процессов, патологии пищеварительной системы, неврологические нарушения, эндокринные возрастные изменения, психиатрические и другие возрастные расстройства и патологии. Гериатр оказывает весть спектр медицинской помощи пациентам преклонного возраста.
Вот что говорит о специфике работы врача гериатра и об уникальности этой специальности главный внештатный гериатр Министерства здравоохранения России и директор Российского геронтологического научно-клинического центра РНИМУ им. Н. Пирогова Ольга Ткачева:
«Самое главное — гериатр осуществляет очень тщательный подбор лекарств. Это необходимо для более эффективной и безопасной терапии. Ведь организм пожилого человека воспринимает их по-другому, печень и почки, играющие главную роль в переработке и выведении лекарств, работают уже не так, как раньше.
Это имеет особо важное значение еще и потому, что у пожилых людей обычно уже много болезней, и им назначают сразу несколько разных лекарств. Из-за этого каждый новый препарат нужно добавлять очень осторожно.
Именно в таких случаях нужна помощь врача-гериатра. Например, оценив состояние больного, он вообще может отменить некоторые препараты. И это пойдет только на пользу — не все болезни в таком возрасте нужно лечить активно, а от большого количества принимаемых лекарств может быть больше вреда, чем от некоторых заболеваний.
Задача гериатра — скорректировать лечение, спланировать его на перспективу. Гериатр — это консультант, он помогает в сложных случаях, чтобы лечение у пациентов со множественными болезнями было более эффективным и более безопасным. Но он не заменяет лечащего врача. »
В каком возрасте обращаться к гериатру
Процесс старения организма очень индивидуален. Некоторые люди в возрасте старше 70 лет продолжают сохранять ясность ума, ведут активный образ жизни, занимаются спортом и не замечают возрастных изменений. А у других уже к 60 годам может быть букет возрастных болезней, общий упадок сил и депрессивное настроение. В каком же возрасте можно обращаться к врачу гериатру?
Официальная классификация возрастов, принятая Всемирной Организацией Здравоохранения (ВОЗ) сегодня выглядит так:
Соответственно пациентами врача гериатра могут быть люди от 60 лет.
В каких случаях следует обращаться к гериатру
Чаще всего такие проявления старения организма возникают после 75 лет. Но иногда эти процессы могут начаться и раньше. Гериатры наблюдают у некоторых пациентов ускорение процессов старения, которое происходит после выхода на пенсию или сильного стресса. В таких случаях гериатр может назначить профилактическое лечение, чтобы отодвинуть развитие старения.
Где найти врача гериатра
С 2018 года гериатрическая помощь в России была включена в программу обязательного медицинского страхования (ОМС). Сегодня потребность во врачах-гериатрах в России удовлетворена всего на 40%. Для этого 1 тысяча врачей прошла первичную подготовку по специальности «Гериатрия». А к 2024 г. должно появиться 2 тысячи таких специалистов. Это притом что еще несколько лет назад их было всего 200.
К 2024 г. будет построена трехуровневая система гериатрической службы.
Первый уровень — это организация медицинской помощи пожилым людям в амбулаторных условиях. Для этого в поликлиниках создаются кабинеты, в которых врач-гериатр будет вести прием пожилых пациентов. Они будут создаваться из расчёта один кабинет на 20 тысяч пожилых людей.
Второй уровень — организация медицинской помощи пожилым в стационарных условиях. Для этого будут созданы специализированные комфортные отделения в региональных клиниках. Их задача — составить для пациента со множеством заболеваний индивидуальную программу действий, которая поможет ему оставаться активным и предотвратит потерю самостоятельности. Здесь будут лечить не просто пожилых людей с возрастными заболеваниями, а пациентов с явными проявлениями процесса старения: снижением памяти, слабостью из-за уменьшения мышечной массы и со многими сочетанными заболеваниями.
Третий уровень — региональные гериатрические центры. Они будут организовывать всю работу, касающуюся медицины пожилых людей и оказывать амбулаторную и стационарную медицинскую помощь. Головным учреждением такого типа является Российский геронтологический научно-клинический центр в Москве, в котором есть не только амбулаторное и стационарные отделения разной специализации, но и научные лаборатории. Здесь можно получить амбулаторную и стационарную помощь как по программе ОМС, так и платно.
Астигматизм
Что такое астигматизм?
Астигматизм — аномалия рефракции, возникающая из-за вытягивания роговицы или хрусталика в неправильную продолговатую форму. Из-за этого лучи света, преломляясь, не достигают центра сетчатки, и человек получает размытое искаженное изображение.
Проще говоря, в норме роговица и хрусталик — круглые, как апельсин, а при астигматизме приобретают более вытянутую форму лимона. Это и создает ошибку преломления.
Астигматизм в переводе с латыни — отсутствие (фокусной) точки. Астигматизм возникает вследствие неправильной (не сферичной) формы роговицы (реже — хрусталика). В нормальном состоянии роговица и хрусталик здорового глаза имеют ровную сферическую поверхность. При астигматизме их сферичность нарушена. Она обладает разной кривизной по разным направлениям. Соответственно, при астигматизме в разных меридианах поверхности роговицы присутствует разная преломляющая сила и изображение предмета при прохождении световых лучей через такую роговицу получается с искажениями.
Простыми словами, астигматизм — это состояние, возникающее из-за того, что хрусталик или роговица вытягиваются в форму эллипса, хотя должны иметь круглую форму в здоровом состоянии. Из-за этого свет неправильно преломляется и не фокусируется в центре сетчатки. Изображение получается размытым.
Некоторые участки изображения могут фокусироваться на сетчатке, другие — «за» или «перед» ней (бывают и более сложные случаи). В результате вместо нормального изображения человек видит искаженное, в котором одни линии четкие, другие — размытые. Представление об этом можно получить, если посмотреть на свое искаженное отражение в овальной чайной ложке. Аналогичное искаженное изображение формируется при астигматизме на сетчатке глаза.
Специалисты различают роговичный и хрусталиковый астигматизм. Но влияние роговичного астигматизма на зрение больше, чем хрусталикового, так как роговица обладает большей преломляющей способностью. Разница в преломлении самого сильного и самого слабого меридианов характеризует величину астигматизма в диоптриях. Направление меридианов будет характеризовать ось астигматизма, выраженную в градусах.
Как видит человек с астигматизмом
Степени астигматизма
Специалисты выделяют три степени астигматизма:
Симптомы астигматизма слабой степени часто практически незаметны, и человек, имеющий такой вид нарушения рефракции, может узнать о своем диагнозе лишь при осмотре у офтальмолога.
При астигматизме средней степени ухудшение зрения уже становится ощутимым – чем большим количеством диоптрий характеризуется недуг, тем более размытым будет изображение. Появляется еще один неприятный симптом: картинка искажается, и прямые линии начинают искривляться, очертания предметов «плывут».
Астигматизм высокой степени помимо ухудшения зрения характеризуется усилением симптомов, связанных с постоянным напряжением зрения. Головокружения, резь в глазах, головные боли, в той или иной мере присутствующие и при астигматизме более легких степеней, могут доставлять серьезный дискомфорт человеку, страдающему астигматизмом высокой степени.
Чтобы понять, как видит человек с астигматизмом, надо просто представить, что мир вдруг стал таким, будто смотришь на него сквозь кривое зеркало. Линии ломаются, становятся размытыми и нечеткими.
Виды астигматизма
По природе возникновения астигматизм разделяют на врожденный и приобретенный.
В зависимости от того, с каким нарушением рефракции сочетается астигматизм, выделяют следующие виды этого нарушения зрения:
Как улучшить зрение при астигматизме?
На сегодняшний день существует три способа коррекции астигматизма: очки, контактные линзы и эксимер-лазерная коррекция.
Можно ли вылечить астигматизм гимнастикой?
Астигматизм нельзя вылечить с помощью зрительной гимнастики. Эти упражнения направлены на укрепление глазодвигательных мышц и снятие напряжения с глаз. Астигматизм можно компенсировать очковой коррекцией, торическими контактными линзами и сделав лазерную коррекцию.
Очковая коррекция астигматизма
При астигматизме чаще всего выписывают специальные «сложные» очки со специальными цилиндрическими линзами. Специалисты упоминают, что ношение «сложных» очков у пациентов с высокой степенью астигматизма может вызывать неприятные симптомы, например, такие как головокружение, резь в глазах, зрительный дискомфорт. В отличие от простых очков, в рецепте на астигматические «сложные» очки появляются данные о цилиндре и оси его расположения. Очень важно, чтобы до подбора очков пациенту была проведена тщательная диагностика. Так как нередко бывают случаи, когда человеку с диагнозом «астигматизм» приходится по нескольку раз менять свои очки.
При астигматизме носить очки не только можно, но и нужно. При отсутствии коррекции астигматизм может прогрессировать, а зрение ухудшаться.
Важно понимать, что очки не лечат астигматизм, а только компенсируют его. Сняв очки, человек снова будет видеть искаженные кривые линии. Избавиться от астигматизма можно только с помощью лазерной коррекции зрения.
Контактные линзы при астигматизме
Говоря об исправлении астигматизма при помощи контактных линз, важно отметить, что до недавнего времени корригировать астигматизм возможно было только при помощи жестких контактных линз. Такая модель линз не только доставляла неудобства в процессе ношения, но и оказывала плохое влияние на роговицу. Однако, медицина не стоит на месте и сегодня для исправления астигматизма применяются специальные торические контактные линзы.
Специальные астигматические линзы отличаются от обычных тем, что для правильного подбора важны три параметра: сила диоптрии, сила цилиндра и ось цилиндра. Торические линзы разработаны именно для коррекции нарушеий зрения при астигматизма, а обычные линзы не компенсируют их в полной мере.
Пациентам с небольшим астигматизмом ( 0,5-0,75 диоптрий) могут быть выписаны обычные (не торические) контактные линзы. Если астигматизм превышает 0,75 диоптрий, показаны астигматические линзы.
Эксимер-лазерная коррекция астигматизма
В последние годы для лечения астигматизма (до ±3,0 D) чаще всего применяется эксимер-лазерная коррекция. Лазерную коррекцию по методике ЛАСИК сложно назвать операцией. Проводится данная процедура в течение 10–15 минут под местной капельной анестезией, при этом воздействие лазера не превышает 30–40 секунд, в зависимости от сложности случая.
Во время коррекции зрения методом ЛАСИК специальным прибором — микрокератомом отделяются поверхностные слои роговицы толщиной 130–150 микрон, открывая лазерному лучу доступ к более глубоким ее слоям. Затем лазер испаряет часть роговицы, лоскут возвращается на место и фиксируется за счет коллагена, собственного вещества роговицы. Наложения швов не требуется, так как восстановление эпителия по краю лоскута происходит естественным образом. После коррекции зрения методом ЛАСИК реабилитационный период минимальный. Хорошо видеть пациент начинает уже через 1–2 часа после процедуры, а окончательно зрение восстанавливается в течение недели.
На консультации у офтальмолога многие спрашивают: надо ли корректировать астигматизм слабой степени? Слабая степень астигматизма не превышает 1 диоптрию и компенсировать ее действительно необязательно. Но если даже слабый астигматизм влияет на качество зрения и доставляет дискомфорт, то важно его исправить.
Чем опасен астигматизм
Если астигматизм не лечить, он может привести к косоглазию и резкому падению зрения. Без коррекции астигматизм может вызывать головные боли и резь в глазах. Поэтому очень важно регулярно посещать врача-офтальмолога.
Что нельзя делать при астигматизме?
При астигматизме можно заниматься спортом, но нельзя поднимать тяжести, избегать резких наклонов и сильного напряжения мышц (например, при занятиях тяжелой атлетикой, в тренажерном зале). Это может негативно повлиять на внутриглазное давление. При высоких степенях астигматизма не рекомендуется заниматься теми видами спорта, где требуется работа в команде из-за проблем с ориентацией в пространстве.