Гепатита а что это за заболевание симптомы
Гепатит
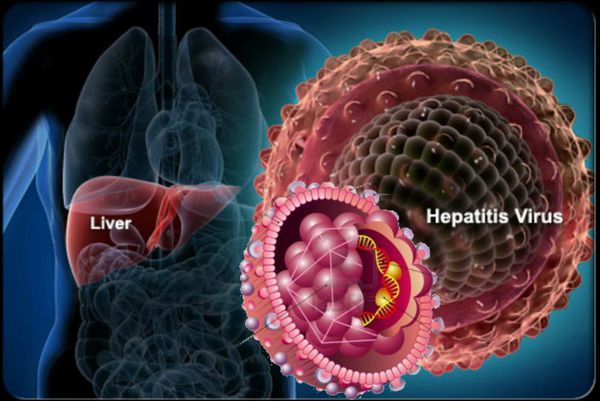
Гепатит — это заболевание печени воспалительного характера, которое сопровождается поражением ее тканей и усугублением общего состояния организма. Нередко гепатит переходит в хроническую форму и при отсутствии должного лечения и наблюдения со стороны медиков быстро приводит к циррозу печени и раку.
Гепатит — это заболевание печени воспалительного характера, вследствие поражения печеночных тканей происходит значительное усугубление общего состояния организма. При бессимптомном течении болезни и при отсутствии своевременного лечения гепатит переходит в хроническую форму и со временем приводит к циррозу печени и раку.
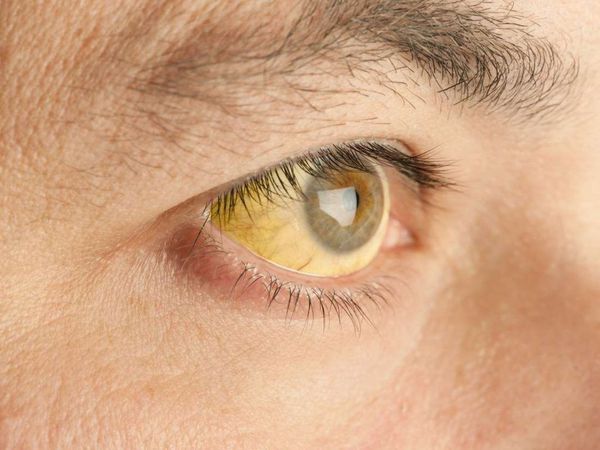
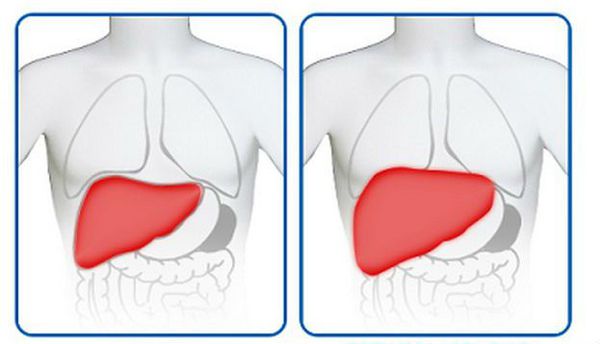
При попадании в организм человека вирус гепатита поражает ткани печени, вызывает в них воспаление и далее происходит постепенное замещение паренхимы печени соединительной тканью. В этот период основные функции органа нарушаются. Так, печень перестает вырабатывать ферменты, необходимые для свёртывания крови и процесса пищеварения. В крови повышается уровень билирубина (желчного пигмента), появляется желтуха. Наиболее явно она проявляет себя на кожных покровах, слизистой оболочке мягкого неба и склерах.
Вследствие нарушения свертываемости крови, при малейших ударах появляются серьезные гематомы, возникает угроза внутренних кровотечений. При отсутствии должного лечения либо тяжелом течении болезни, клетки печени поражаются все больше, совокупность симптомов становится ярче, печень увеличивается в размерах и полностью перестает выполнять свои функции. Гепатиты в такой стадии приводят к летальному исходу.
Виды гепатита
В настоящее время выделяют несколько разновидностей вирусного гепатита:
Также вирусный гепатит отличается по форме течения болезни:
Острый гепатит чаще всего проявляет себя явными симптомами и признаками заболевания, хронической болезнь считается тогда, когда вирус не поддается лечению в течение 6 месяцев.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.
Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)
Диаметр вириона составляет 28-30 нм. Является РНК-вирусом. Содержит специфические белки капсида, протеазы P2, Р3 и РНК-полимеразу. Не имеет оболочки. Существует единственный серотип и несколько генотипов вируса (в настоящее время известно 7).
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
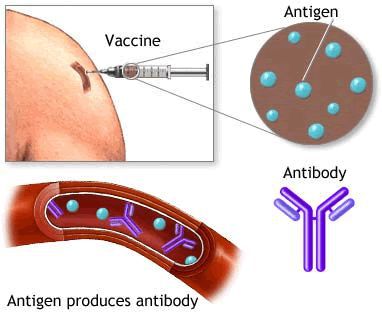
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
Кто находится в группе риска
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.
При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
При типичном циклическом течении — после периода желтухи (разгара заболевания) — наступает период реконвалесценции (выздоровления): общее состояние нормализуется, стираются признаки нарушения пигментного обмена, возникает «пигментный криз» — уменьшение желтушности кожи и слизистых оболочек, осветление мочи и потемнение кала. Выявляется чёткая тенденция к нормализации патологически изменённых лабораторных показателей, в основном печёночных аминотрансфераз, билирубина и протромбина.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
Патогенез гепатита А
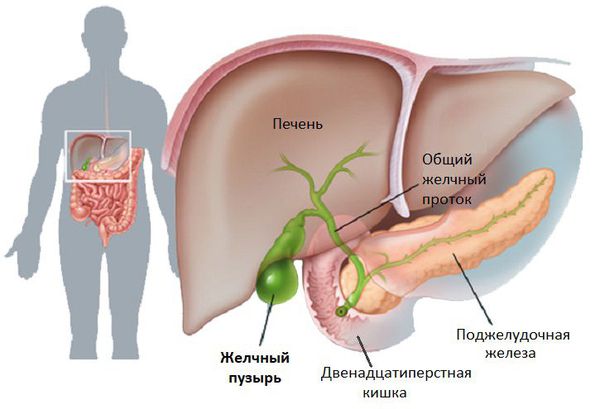
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.
Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
По длительности течения также выделяют две формы гепатита А:
Степени тяжести гепатита А:
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
Диагностика гепатита А
Методы лабораторной диагностики:
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.
Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
Группы лиц, которым показана вакцинация против гепатита А:
Виды гепатита печени
Статья проверена 30.03.2021. Статью проверил специалист: Леонова Марина Леонидовна, терапевт, гастроэнтеролог, зам. главного врача, зав. поликлиникой.
Гепатологический центр клиники «Союз» предлагает все виды лечения гепатита печени – как терапевтические, так и хирургические. При оперативных вмешательствах, требующихся пациентам, используются только самые современные методики и применяются только новейшие технологии. Все специалисты гепатологического центра обладают большим практическим опытом в лечении гепатита.
Что такое вирусный гепатит? Это целая группа инфекционных заболеваний, которые вызывают воспаление и поражение печени. Существует несколько видов вирусного гепатита, но, как правило, самые распространенные из них – это вирусные гепатиты А, В и С. Очень часто гепатит называют «желтухой», так как пожелтение кожи и склер глаз является одним из симптомов этого заболевания.
Виды гепатита печени
Гепатит печени А
Вирусный гепатит А – широко распространенное заболевание, которое называют «болезнью грязных рук».
Передается вирусный гепатит А, как правило, бытовым путем (общение с инфицированным человеком, общая с ним посуда и туалет, загрязненная вода). Кроме того, гепатитом А можно заразиться через продукты питания, которые не были подвергнуты тщательной термической обработке, так как вирус всасывается из желудочно-кишечного тракта и постепенно достигает печени.
Вирус может сохраняться живым несколько часов, поэтому очень важно соблюдать правила гигиены и обязательно мыть руки, особенно если существует тесный контакт с человеком, у которого уже диагностирован этот вид гепатита.
Основные симптомы вирусного гепатита А
Повышается температура, возникает общая слабость и недомогание, тошнота, рвота. Через несколько дней острая клиническая картина исчезает, гепатит переходит в скрытую форму и, таким образом, протекает бессимптомно. В этом заключается опасность этого вида гепатита – иногда диагностика затрудняется из-за отсутствия ярких симптомов. В некоторых случаях гепатит А скрывается под «маской» гастроэнтерита. Единственным видимым признаком наличия заболевания является желтуха – пожелтение покрова кожи и склер глаз.
Вирусный гепатит А не вызывает тяжелых повреждений печени и, при своевременной и качественной терапии, происходит полное выздоровление. Нередки эпидемии гепатита А, которые возникают, как правило, у группы людей, объединенных общим нахождением в одном учреждении (детский сад, школа). Ребенок, перенесший гепатит А (часто в бессимптомной форме), приобретает иммунитет к этому заболеванию. Взрослые переносят гепатит А гораздо тяжелее, что связано с влиянием сопутствующих заболеваний.
В очень редких случаях гепатита А развивается тяжелая форма заболевания (холестатическая форма), при которой возникает застой желчи, некроз печени и печеночная недостаточность. Эта форма является весьма серьезным осложнением, могущим привести к летальному исходу.
Гепатит А имеет только острую форму и никогда не переходит в хронический гепатит.
Профилактика гепатита А:
Гепатит печени B
Вирусный гепатит В – заболевание, характеризующееся весьма сильным поражением печени. Заражение этим видом гепатита происходит, как правило, через кровь или половым путем. Из-за воспалительного процесса, происходящего в печени, начинается замена клеток печени рубцовой тканью, что приводит к развитию фиброза, который, в свою очередь, может привести к циррозу печени. При циррозе изменяется не только структура печени, но происходит и нарушение ее функций.
Гепатит В передается при контакте слизистых оболочек или поврежденной кожи с биологическими жидкостями носителя вируса, поэтому можно точно сказать, каким образом происходит его передача:
Гепатитом В нельзя заразить при рукопожатии, объятиях, кашле или чихании.
Основные симптомы вирусного гепатита В
Первоначально гепатит В проявляется повышением температуры, слабостью, тошнотой и рвотой, болью в суставах и мышцах. Эти признаки очень схожи с симптомами обычного гриппа, поэтому часто не возникает даже мысли о возможном заражении.
Понять, что грипп не имеет никакого отношения к вашему недомоганию, можно по следующей фазе заболевания. В этот период яркие симптомы исчезают, человек, вроде бы, начинает чувствовать облегчение, но именно в этот момент проявляется желтуха – кожные покровы и слизистые желтеют, моча становится темного «пивного» цвета, в области печени чувствуется постоянная тяжесть и болезненные ощущения.
Вирусный гепатит В может быть как острым, так хроническим гепатитом. Как правило, острая форма гепатита может быстро прогрессировать и иногда приводит к фульминантному гепатиту, который является наиболее тяжелой формой поражения печени.
Хронический гепатит В может являться следствием острой формы, а может развиваться как хроническая форма изначально. В случае постепенного заболевания гепатитом В, без предшествующей ему острой формы, часто бывает трудно определить, когда же началась болезнь. Как правило, больные хронической формой гепатита В отмечали появление слабости, быстрой утомляемости, сонливости, перманентной тошноты без особой причины. Как правило, определить хронический гепатит В можно по постепенно проявляющейся желтухе. Без лечения хронический гепатит может вызвать цирроз печени и другие серьезные осложнения.
Профилактика вирусного гепатита В
Гепатит печени С
Вирусный гепатит С – самый серьезный вид гепатита среди этой группы вирусов. Гепатит С называют «ласковым убийцей», так как процесс развития заболевания, как правило, происходит незаметно и человек долгие годы может даже и не подозревать, что является носителем этого страшного вируса. Иногда заболевание становится явным только в момент проявления цирроза или, что еще страшнее, рака печени. По статистике, практически 50 % заболевших гепатитом С имеют цирроз печени.
Хронический гепатит С на сегодняшний день является самым распространенным заболеванием среди всех вирусных гепатитов. Такая распространенность, вполне возможно, связана именно с отсутствием яркой симптоматической картины, поскольку отсутствие выраженных симптомов приводит к отсутствию лечения.
Одна из особенностей гепатита С – большое количество форм вируса, которые одновременно могут встречаться при этом заболевании. Они очень изменчивы и плохо поддаются воздействию защитных сил иммунной системы, что не позволяет добиться хорошего эффекта при лечении и предрасполагает к дальнейшему развитию заболевания.
Заражение вирусным гепатитом С происходит, в основном, через кровь и половым путем. Но гематогенный путь заражения (через кровь) более распространен.
Воздушно-капельным и контактным путем (через объятия, рукопожатия и поцелуи) вирусный гепатит С не передается.
Вирусный гепатит С может развиться как в острой, так и в хронической форме. Хронический гепатит, как правило, более распространен.
Основные симптомы вирусного гепатита С
К сожалению, большинство заболевших гепатитом С не замечают никаких симптомов, которые говорили бы об инфицировании. Особенно это касается хронического гепатита, при котором первые признаки заболевания начинают проявляться только тогда, когда поражение печени достигло серьезного уровня, как правило, при развитии цирроза.
При острой форме вирусного гепатита С больные могут чувствовать усталость и вялость, боль в мышцах, тошноту, замечать повышение температуры. В этом случае может проявляться желтуха – кожные покровы и склеры глаз меняют цвет.
Профилактика хронического гепатита С
Гепатит печени D
Вирусный гепатит D сам по себе не является возбудителем заболевания. Он не может самостоятельно развиваться, так как ему требуется «помощь» другого вируса. Как правило, этим соучастником является вирус гепатита В – человек с диагностированным гепатитом В или являющийся носителем этого вируса может одновременно заболеть и гепатитом D. Соединение этих двух видов гепатита порождает суперинфекцию (с весьма серьезными последствиями), которая практически во всех случаях приводит к циррозу печени. Иногда происходит одновременное заражение гепатитом В и D.
Вирусный гепатит D или дельта-гепатит передается исключительно через кровь.
Основные симптомы вирусного гепатита D
Развитие заболевания проходит по такому же принципу, как и при гепатите В: на начальной стадии может повышаться температура, возникать слабость, тошнота, боли в мышцах. Когда яркие симптомы исчезают и наступает облегчение, возможно проявление желтухи: пожелтение кожи и склер глаз, появление боли и тяжести в области печени.
Но, в отличие от вирусного гепатита В, это заболевание протекает, как правило, в более тяжелой форме, что обусловлено «двойным вирусным ударом».
Профилактика гепатита D
В первую очередь профилактика направлена на предупреждение заражением гепатита В и, конечно же, в обеспечении всех условий для отсутствия контакта с инфицированным человеком.
Что такое вирусный гепатит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Стоит разграничивать истинно вирусные гепатиты (т. е. вызываемые вирусами, которые в основном поражают печень) и вирусные инфекции, при которых повреждение печени (как правило, умеренное) является одним из проявлений, но не основным. Это возможно, например, при аденовирусной или герпетической инфекции, геморрагических лихорадках, краснухе и др.
Классификация этиологических агентов вирусных гепатитов:
На сегодняшний день не вызывает сомнения роль вирусов гепатитов А, В, С, D, Е в повреждении печени человека. Остальная группа вирусов с той или иной частотой выявляется в разных популяциях, однако связать их с какой-либо явной значимой патологией печени пока не представляется возможным.
Эпидемиология
Вирусные гепатиты представлены на всех континентах. Ими могут заразиться люди любого возраста. Заболеваемость в мировых масштабах огромна и охватывает не менее 500 млн человек.
Симптомы вирусного гепатита
Подавляющее большинство случаев вирусных гепатитов протекает бессимптомно или малосимптомно (незначительная и непродолжительная вялость, слабость, снижение аппетита, тяжесть в животе). Как правило, они не выявляются на ранних этапах, не регистрируются и часто диагностируются случайно, например, при обследовании перед плановой госпитализацией, постановке на учёт по беременности, обследовании у гастроэнтеролога по поводу патологии кишечника и др.
В тех случаях, когда заболевание протекает в манифестной форме (как в острый период, так и при обострении/декомпенсации хронического процесса) симптомы, как правило, достаточно скудные. В первую очередь обращают на себя внимание пожелтение склер и кожных покровов, потемнение мочи и осветление кала.
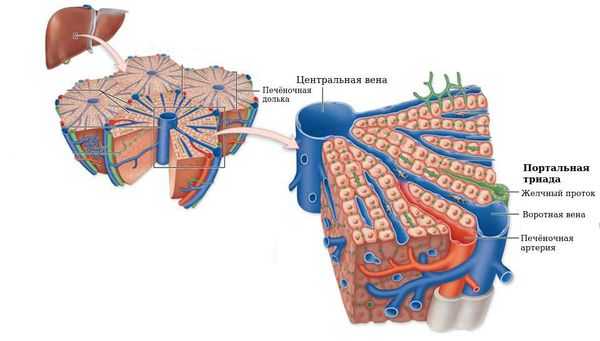
Больные ощущают слабость, снижение работоспособности, умеренный дискомфорт и тяжесть в правом подреберье, тошноту, отсутствие аппетита, послабление стула, иногда возможны уртикарные высыпания на теле (красная зудящая сыпь в виде мелких волдырей — крапивница). Возможно увеличение размеров печени, реже — селезёнки, увеличение лимфоузлов, окружающих портальную триаду.
Степени тяжести при вирусных гепатитах.
Патогенез вирусного гепатита
Детальный патогенез каждого вида вирусного гепатита целесообразно рассмотреть в отдельных статьях. Достаточно понимать варианты нормального функционирования печени и общие механизмы её патологии.
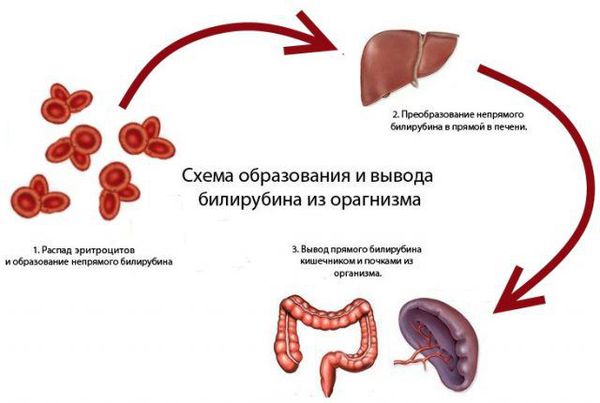
Образование и обмен билирубина в норме
Билирубин — продукт превращения гемоглобина (Hb), своеобразный «отход», который должен быть удалён из организма. Он образуется в основном из Hb, который освобождается из эритроцитов (срок жизни 120 дней). Разрушение гемоглобина и образование билирубина происходит в клетках системы фагоцитирующих мононуклеаров:
Краткая схема образования билирубина выглядит так:
Эритроциты (в селезёнке) — Гемоглобин (в селезёнке) — Вердоглобин (продукт ферментативного окисления небелковой части гемоглобина, образующийся в клетках системы макрофагов) — Биливердин (промежуточный продукт распада гемоглобина).
Этапы образования и выведения билирубина:
Билирубин-диглюкоронид может проходить двоякую трансформацию:
Патология обмена билирубина при вирусных гепатитах
Поражение гепатоцитов приводит к ослаблению захвата свободного билирубина и нарушению процесса присоединения к нему глюкуроновой кислоты (3 фаза). Как следствие, в крови повышается содержание свободного билирубина. Нарушение транспортировки связанного билирубина в желчный капилляр (4 фаза) приводит к повышению связанного билирубина в крови. В то же время наблюдается внутрипечёночный холестаз, т. е. в крови повышается уровень как свободного билирубина, так и связанного, причём последнего больше (кожа желтеет).
Из крови в мочу проникает связанный билирубин (моча приобретает тёмный цвет) и желчные кислоты, которые понижают поверхностное натяжение мочи и заставляют её легко вспениваться. В кишечник связанного билирубина поступает мало — кал обесцвечивается. Из-за внутрипечёночного холестаза и нарушения секреции желчи в кишечник попадает мало желчи. Так как желчь необходима для переваривания жирной пищи и усвоения жирорастворимых витаминов, из-за её недостатка в кале остаётся много жира (стеаторея), нарушается всасывание витамина К. Из-за низкого уровня витамина К снижается синтез протромбина в печени, в результате ухудшается свёртываемость крови.
Общие патогенетические механизмы в печени при гепатитах
Синдром цитолиза (цитолитический синдром) — совокупность признаков, свидетельствующих о нарушении работы печени вследствие нарушения целостности клеток печени и выхода печёночных ферментов в кровь. Степень подъёма активности аминотрансфераз (ферментов, которые отражают функциональность печени человека) говорит о выраженности цитолитического синдрома, но не указывает прямо на глубину нарушения функции органа.
Существует эмпирический коэффициент де Ритиса — АсАТ/АлАТ. Он отражает соотношение активности сывороточных АСТ (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза). Коэффициент де Ритиса ориентировочно указывает на преимущественное поражение того или иного паренхиматозного органа. При гепатитах его значение менее чем 1,33. У здорового человека он в пределах 0,91-1,75.
Синдром холестаза характеризуется нарушением оттока желчи. Она задерживается во внутрипечёночных желчных ходах, в результате чего ткани печени отекают и набухают. Происходит накопление в крови билирубина, холестерина, β-липопротеидов и щелочной фосфатазы. Также характерно появление холемии — патологического синдрома, характеризующегося накоплением в крови желчных кислот. В норме содержание кислот в крови составляет 5-25 мМ/литр. Если их количество увеличивается, развивается холемия, которая сопровождается зудом, расчёсами, поражением центральной нервной системы (ЦНС) и окрашиванием кожи посредством желчи (80 % желчные кислоты + билирубин).
Мезенхимально-воспалительный синдром — поражение паренхимы печени, соединительнотканной стромы, ретикулоэндотелия. Клинически выражается увеличением печени и селезёнки, повышением температуры тела, острофазовых показателей, а также уровня аутоантител, тимоловой пробы, β и γ протеинов.
Синдром иммунодепрессивного воздействия (вторичный иммунодефицит) — временное или постоянное угнетение иммунной системы, развивающееся под влиянием определённых химических и физических воздействий на организм, а также вследствие некоторых инфекционных процессов.
Синдром дискинезии желчевыводящих путей — нарушение их моторики. Может возникнуть из-за изменения иннервации желчевыводящих путей за счёт относительного преобладания тонуса блуждающего или симпатического нерва.
Классификация и стадии развития вирусного гепатита
По клиническим проявлениям:
По степени тяжести:
По характеру течения:
По степени активности:
Осложнения вирусного гепатита
Острая печёночная недостаточность (синдром острой печёночной энцефалопатии) при остром гепатите:
Холецистохолангит — воспаление желчевыделительной системы. Появляются выраженные боли в правом подреберье, нарастают симптомы желтухи и зуд кожи.
Аутоиммунный гепатит (при гепатите А и С) — различные формы повреждения печени, возникающие в результате агрессии собственных иммунных клеток к гепатоцитам на фоне течения вирусного гепатита.
Гемолитико-уремический синдром у детей при гепатите А — гемолитическая анемия, тромбоцитопения (падение уровня тромбоцитов), острая почечная недостаточность (уменьшение диуреза, слабость, боли в животе, интоксикация, повышение креатинина крови).
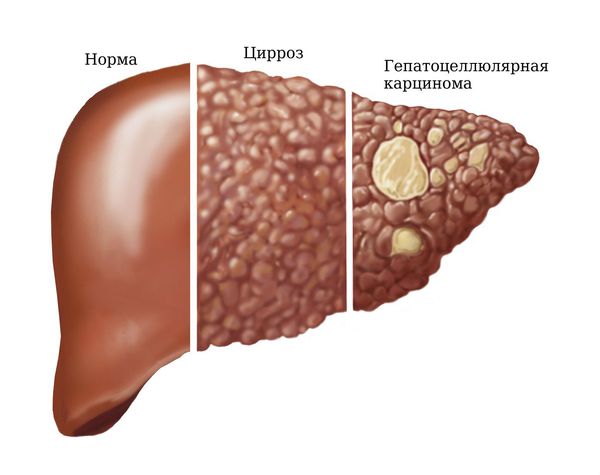
Цирроз печени — гибель клеток печени и их замещение соединительной тканью. Возникает в основном при хронических гепатитах В, С и D. В результате цирроза нарушается функционирование печени:
Гепатоцеллюлярная карцинома — опухоль печёночной ткани. Может возникнуть в основном при хроническом гепатите В.
Криоглобулинемия — аутоиммунное поражение стенок сосудов, обусловленное накоплением в стенках мелкого и среднего калибров патологических белков. Это может привести к изъязвлению, некрозу и потере конечностей, фиброзу почек и лёгких.
Преждевременные роды и гибель плода. Характерно для гепатита Е.
Нейропатии — аутоиммунные поражения нервов, сопровождающиеся болями, нарушениями чувствительности, слабостью мыщц. Чаще появляется при гепатите Е.
Реактивные поражения внутренних органов (панкреатит, гломерулонефрит). Характерно появление боли в проекции поражённого органа, нарушение его функциональной активности, изменение специфических лабораторных показателей.
Диагностика вирусного гепатита
Лабораторная диагностика
Клинический анализ крови: количество лейкоцитов в норме или умеренно снижено, повышение уровня лимфоцитов, моноцитов и снижение нейтрофилов в периферической крови, снижение уровня тромбоцитов, сниженная или нормальная скорость оседания эритроцитов (СОЭ).
Биохимический анализ крови: повышение уровня общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ (в первую очередь) и АСТ, снижение индекса протромбина (ПТИ), повышение тимоловой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение гамма-глутаминтранспептидазы (ГГТП) и щелочной фосфатазы, альфафетопротеина.
Общий анализ мочи: появление гематурии (крови в моче), протеинурии (белка) и цилиндрурии (цилиндров).
Биохимический анализ мочи: появление уробилина и желчных пигментов за счёт прямого билирубина.
Некоторые клинико-лабораторные показатели при вирусных гепатитах
Протромбиновый индекс — это показатель, используемый при диагностике нарушений свёртывания крови на стадии превращения протромбина в тромбин. Отношение стандартного протромбинового времени к протромбиновому времени пациента выражается в процентах (%)
Серологические тесты — обнаружение в сыворотке крови (при необходимости в лейкоцитарной взвеси) маркеров вирусных гепатитов:
УЗИ органов брюшной полости: увеличение (или уменьшение) размеров печени с изменением структуры её ткани, увеличение лимфоузлов в воротах печени, увеличение селезёнки.
Фиброскан — измерение плотности ткани печени, уточнение степени фиброза по шкале Metavir.
Дифференциальная диагностика
Лечение вирусного гепатита
При острых гепатитах лёгкой степени тяжести лечение можно проводить на дому (при наличии условий), среднетяжёлые и тяжёлые формы лечатся в стационаре.
При хронической патологии (вне значимого обострения) лечение проводится в амбулаторных условиях. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается диета № 5 по Певзнеру. Она подразумевает достаточное количества воды (более 1,5 л в сутки при остром гепатите, ограничение потребления жидкости при декомпенсации функции печени), исключение алкогольных и газированных напитков, жареной, копчёной, солёной, консервированной и острой пищи, приём поливитаминов.
При необходимости возможен приём сорбентов, гепатопротекторов, антиоксидантов, диуретиков, пробиотиков, гормональных средств, витаминов.
Прогноз. Профилактика
Прогноз заболеваний, как правило, благоприятный при условии отсутствия тяжёлой сопутствующей патологии (декомпенсированного поражения почек, сердца, лёгких) и декомпенсации хронического гепатита (стойкого жизнеугрожающего поражения печени с тяжёлым прогрессирующим нарушением её функции).
При гепатитах А и Е пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер. При остром гепатите В самоизлечение наступает достаточно часто, при гепатите D редко, при гепатите С не более, чем в 10 % случаев.
Профилактика заражения включает специфические мероприятия и неспецифические, учитывая механизмы заражения.
Специфические — проведение иммунизации (профилактических прививок) против вирусного гепатита А, В и в некоторых случаях гепатита Е. Прививки от гепатита В обязательны для всего населения планеты, от гепатита А — рекомендуются для населения регионов с высоким риском заражения.