Герминогенная опухоль что это
Герминогенные опухоли (внечерепные)
Другие названия/типы: тератокарцинома, опухоль желточного мешка, герминома, тератома, смешанная герминогенная опухоль, опухоль эндодермального синуса
Что такое герминогенные опухоли?
Зародышевые клетки — это клетки репродуктивной системы. Созревая, такие клетки становятся яйцеклетками у женщин или сперматозоидами у мужчин. Зародышевые клетки развиваются очень рано, когда ребенок растет внутри матери.
Тело человека состоит из двух типов клеток: соматических и зародышевых. Соматическая клетка — это любая клетка тела, не являющаяся половой зародышевой клеткой. Зародышевая клетка — это клетка, участвующая в размножении. Корень «герм» происходит от латинского «germen» и в переводе означает «росток» или «побег».
Иногда зародышевые клетки могут образовывать опухоли — их называют «герминогенные опухоли» (ГО). Они могут быть доброкачественными (не раковыми) или злокачественными (раковыми).
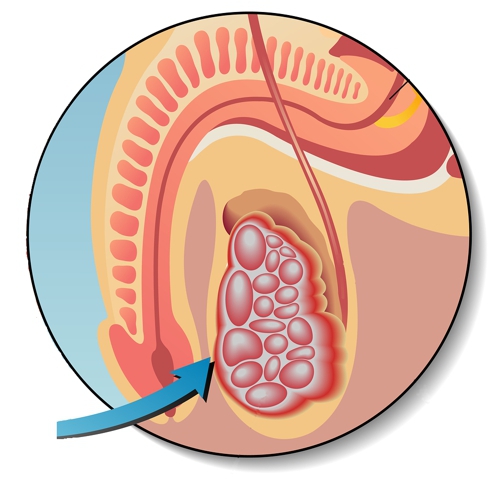
Поскольку зародышевые клетки начинают расти на очень ранних этапах развития плода, они иногда могут перемещаться в области за пределами яичника или яичка. Герминогенные опухоли могут появляться в различных частях тела:
Внечерепные герминогенные опухоли — это все герминогенные опухоли, которые возникают за пределами головного мозга.Обычновнечерепные герминогенные опухоли формируются в репродуктивных органах (яичники или яички). Они называются гонадными герминогенными опухолями.
Зародышевые клетки также могут перемещаться за пределы репродуктивной системы и образовывать опухоли. Герминогенные опухоли, которые образуются за пределами яичников и яичек, называются внегонадными герминогенными опухолями. Около половины герминогенных опухолей образуются за пределами яичников и яичек. Эти опухоли обычно растут вдоль средней линии тела (его центра).
Герминогенные опухоли могут развиваться в любом возрасте, от младенчества до зрелости. Среди пациентов детского возраста они чаще всего встречаются у маленьких детей и подростков 15–19 лет. Эти опухоли составляют около 3% от всех случаев рака у детей.
Для лечения некоторых детей с герминогенной опухолью может быть достаточно только хирургической операции. Химиотерапия может использоваться в дополнение к хирургическому вмешательству для лечения заболевания на поздних стадиях или уменьшения размера опухоли перед операцией. Если опухоль может быть полностью удалена хирургическим путем, вероятность излечения очень высокая.
Существует несколько типов герминогенных опухолей.
Зрелые тератомы (нераковые)
Зрелые тератомы являются доброкачественными опухолями. Клетки опухоли больше похожи на нормальные клетки. Это наиболее распространенный тип внечерепных герминогенных опухолей. Обычно они формируются в крестце или копчике новорожденных. Могут также встречаться в яичниках у девочек, когда они вступают в период полового созревания
Незрелые тератомы (раковые)
Злокачественные герминогенные опухоли (раковые)
Герминомы — это злокачественные герминогенные опухоли. Такие опухоли продуцируют гормон, называемый бета-хорионическим гонадотропином человека (β-ХГЧ). Этот гормон может использоваться в качестве маркера опухоли и помогает диагностировать и наблюдать за течением заболевания.
Типы гермином включают: дисгерминомы (яичник), семиномы (яичко) и внегонадные герминомы. Это, как правило, медленно растущие опухоли.
Негерминомы — это злокачественные герминогенные опухоли, склонные к более быстрому росту. Негерминомные опухоли включают в себя опухоль желточного мешка, хориокарциномы, тератокарциномы и смешанные герминогенные опухоли. Негерминомы, которые обнаруживают в яичках, называются несеминомами.
Факторы риска и причины возникновения герминогенных опухолей
Герминогенные опухоли наиболее часто встречаются у детей младшего возраста и подростков. Увеличение количества герминогенных опухолей наблюдается у подростков в возрасте 15–20 лет.
Причины возникновения герминогенных опухолей, как правило, неизвестны. Определенные наследственные синдромы могут повышать риск развития герминогенных опухолей — к ним относятся синдром Клайнфелтера, синдром Суайра и синдром Тернера.
Среди новорожденных и грудных детей герминогенные опухоли, возникающие в нижней части позвоночника или области копчика (крестцово-копчиковые), чаще встречаются у девочек. После младенчества герминогенные опухоли у девочек чаще всего развиваются в яичниках.
У мальчиков наличие неопущенного яичка может увеличить риск возникновения гонадной герминогенной опухоли в этом яичке.
Признаки и симптомы герминогенных опухолей
Признаки и симптомы герминогенной опухоли зависят от ее размера и расположения. К возможным симптомам относятся:
Диагностика герминогенной опухоли
Врачи используют различные исследования для оценки герминогенных опухолей и постановки диагноза. К ним относятся:
Гистологические типы герминогенной опухоли
Герминогенные опухоли классифицируются на основе их внешнего вида под микроскопом. Подтипы указаны ниже.
Герминогенные опухоли
Герминогенные опухоли, что это такое?
Большая часть герминогенных опухолей возникает внутри гонад. Внегонадные опухоли встречаются значительно реже, это опухоли забрюшинного пространства, переднего средостения и центральной нервной системы.
Развитие герминогенных опухолей связано с аномалиями миграции зародышевых клеток в процессе развития эмбриона.
Герминогенные опухоли встречаются в основном у молодых людей, а также у детей (более подробно об этом в статье «Герминогенные опухоли у детей»).
Большая часть этих опухолей диагностируется в пределах относительно узкого возрастного интервала: 25 — 35 лет.
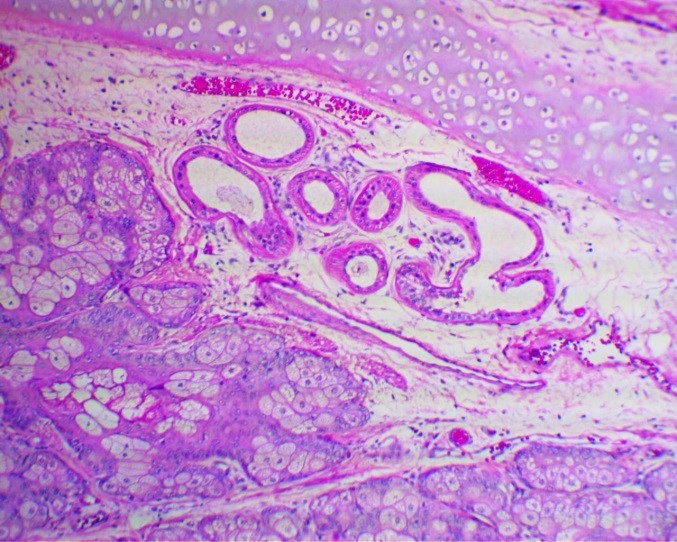
Герминогенные опухоли относятся к достаточно редким заболеваниям и составляют около 1% от всех злокачественных опухолей у мужчин. Более 90% герминогенных опухолей у мужчин представлены новообразованиями яичка, т.е. могут быть отнесены к опухолям наружной локализации, доступным осмотру и пальпации.
На момент постановки диагноза большинство пациентов имеют распространенный процесс (IIC – III ст.): до 60% больных.
Классификация Всемирной Организации Здравоохранения (ВОЗ) подразделяет герминогенные опухоли на 3 категории:
Вероятность возникновения герминогенных опухолей яичек увеличивается при крипторхизме (неопущении яичка в мошонку), травмах, инфекционных заболеваниях.
В группе риска находятся пациенты с различными генетическими заболеваниями.
Виды герминогенных опухолей
В зависимости от морфологической картины, клинического течения герминогенные опухоли делятся на семиномные и несеминомные опухоли. Семиномные опухоли составляют около 40%, несеминомные – 60%. Тактика лечения и прогноз различны в двух этих группах.
Семиномы характеризуются довольно вялым течением, долгое время человек не ощущает никаких симптомов болезни. Эти опухоли хорошо поддаются лечению: они чувствительны к лучевой терапии и особенно к химиотерапии.
При запущенном процессе наблюдается, как правило, лимфогенное метастазирование в забрюшинные лимфоузлы, реже в средостенные и надключичные лимфоузлы.
К данным опухолям относят следующие морфологические подтипы:
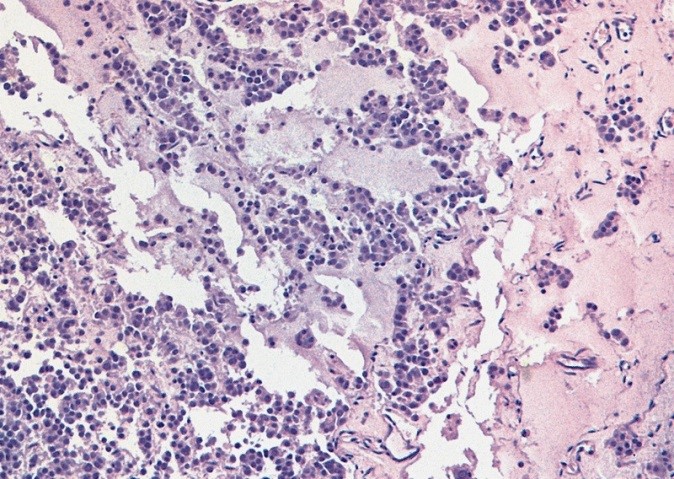
Микропрепарат, тератома яичника
Симптомы и первые признаки герминогенных опухолей
Опухоли яичка в ранних стадиях не сопровождаются болями или другими неприятными симптомами, в связи с чем долгое время не возникает стимулов для обращения к врачу.
Чаще всего пациенты приходят с жалобами на увеличение яичка, боль в мошонке, увеличение лимфоузлов. При распространенности процесса появляются симптомы интоксикации, например, слабость, снижение веса, отсутствие аппетита.
Когда опухоль располагается в средостении, особенности при ее больших размерах, пациента будут беспокоить жалобы на кашель, одышку, боли в груди, невозможность выполнять без усилия привычную физическую активность, возможна отечность шеи, синюшность кожных покровов.
Могут возникать шум в голове/ушах, ухудшение зрения, головная боль, сонливость. Это объясняется тем, что растущая опухоль давит на верхнюю полую вену.
Опухоли забрюшинного пространства обычно также не дают о себе знать длительное время. На них могут указывать такие симптомы, как нарушение стула и мочеиспускания, боли в животе, варикозное расширение вен, а также отеки.
Герминогенные опухоли центральной нервной системы (головного мозга) имеют следующие клинические проявления: головная боль, расстройство движений глазных яблок, тошнота, рвота и развитие судорог.
Диагностика герминогенных опухолей
В качестве уточняющих исследований проводится КТ органов брюшной полости и грудной клетки, либо УЗИ органов брюшной полости и рентгенография грудной клетки в двух проекциях.
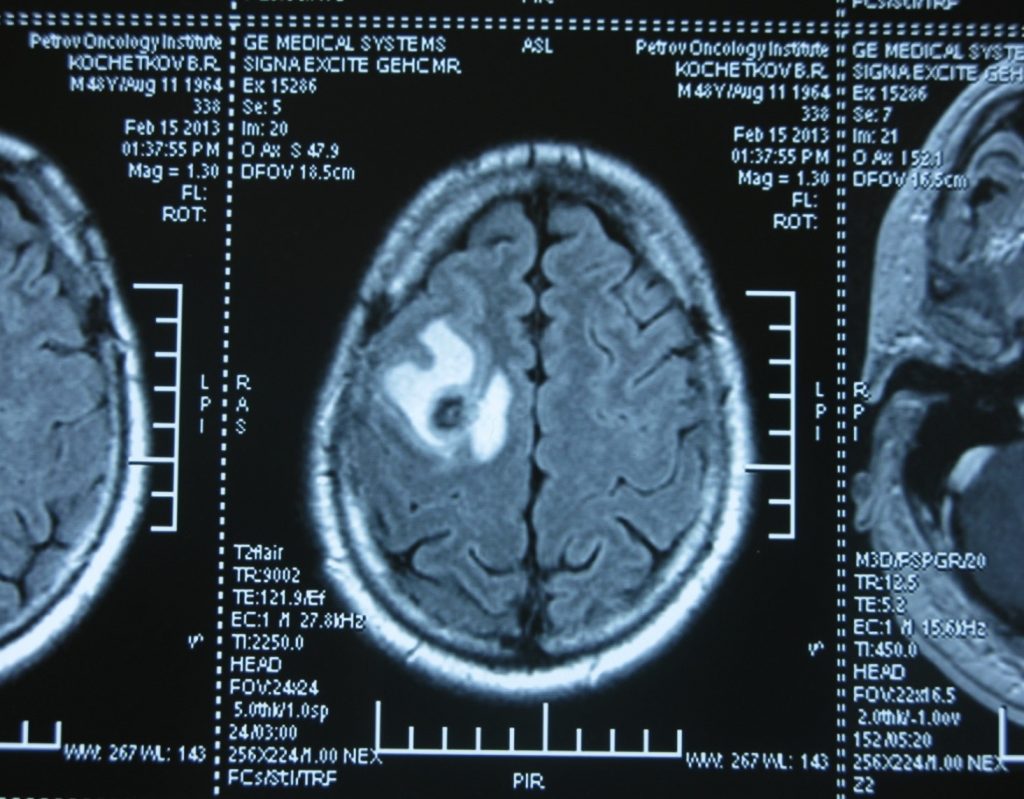
Также выполняют МРТ головного мозга, чтобы выявить наличие метастазов в нем.
Орхофуникулэктомия — удаление яичка, выполняется с диагностической и лечебной целью.
Метастаз в головной мозг при герминогенных опухолях (МРТ головного мозга)
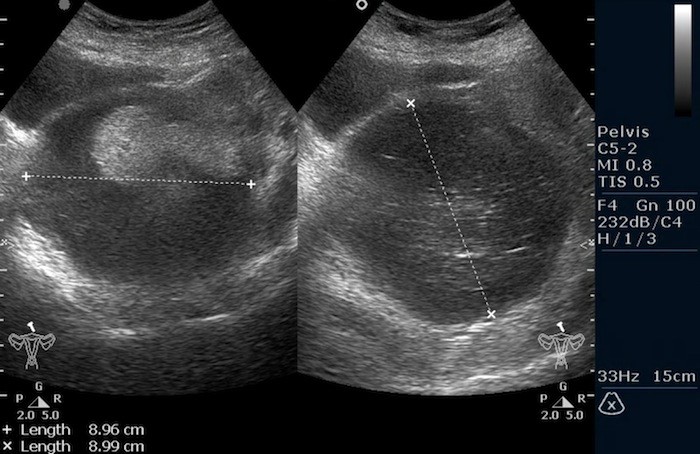
Тератома яичника (УЗИ малого таза)
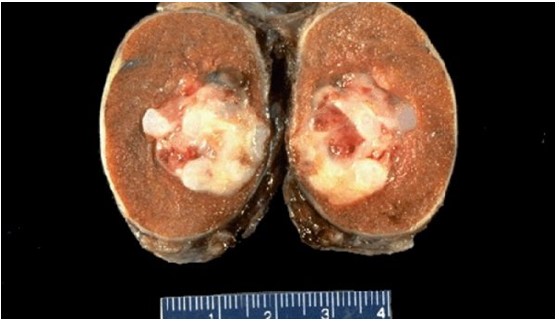
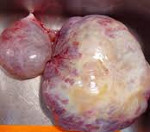
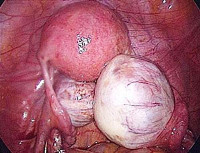
Герминогенная опухоль яичка (макропрепарат)
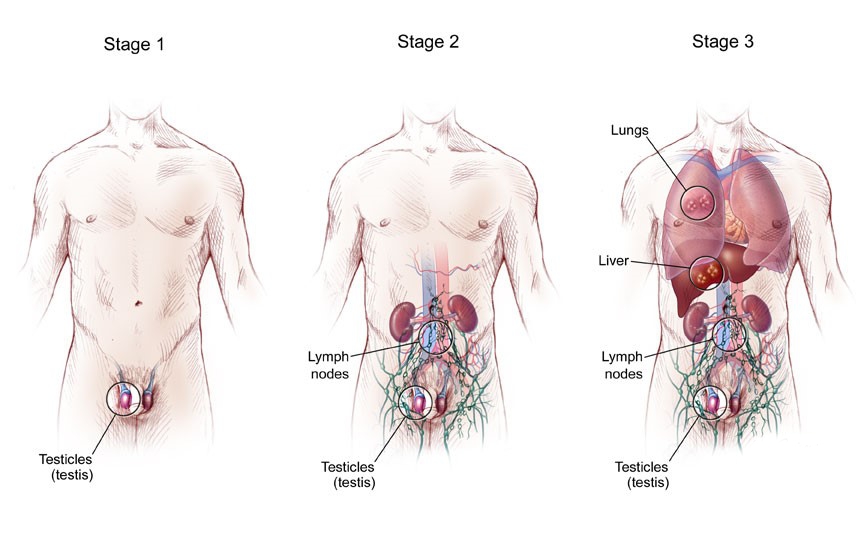
Стадии герминогенных опухолей
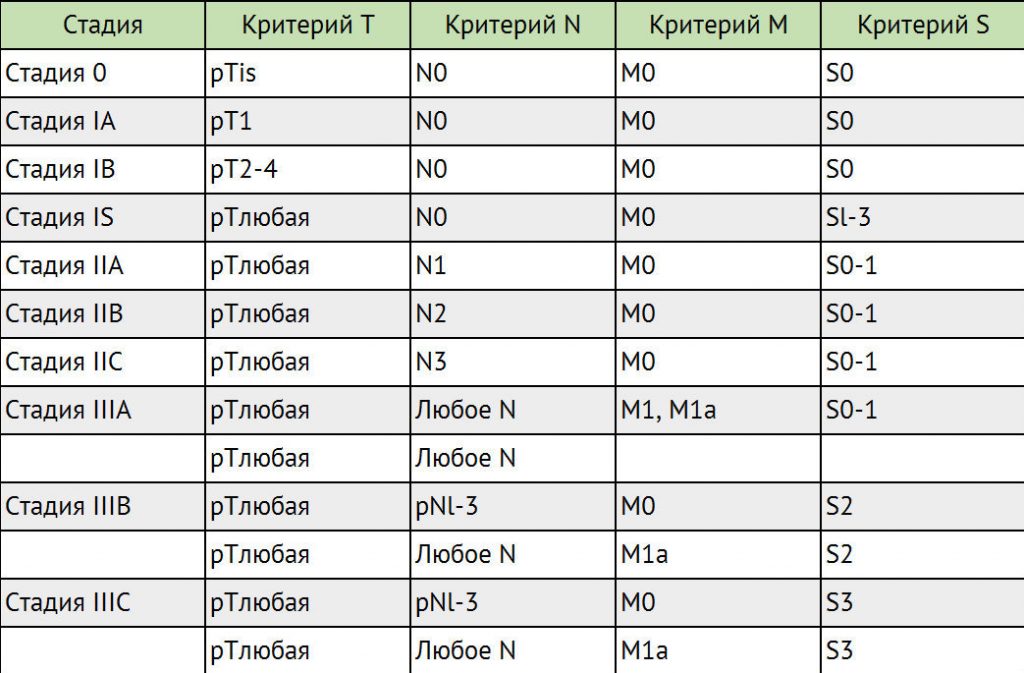
Для выработки индивидуального плана лечения учитываются классификации TNM, а также классификация метастатических герминогенных опухолей Международной объединенной группы по герминогенным опухолям (IGCCCG).
Стадирование герминогенных опухолей в соответствии с классификацией ТNМ
Для герминогенных опухолей IV стадия заболевания не предусмотрена.
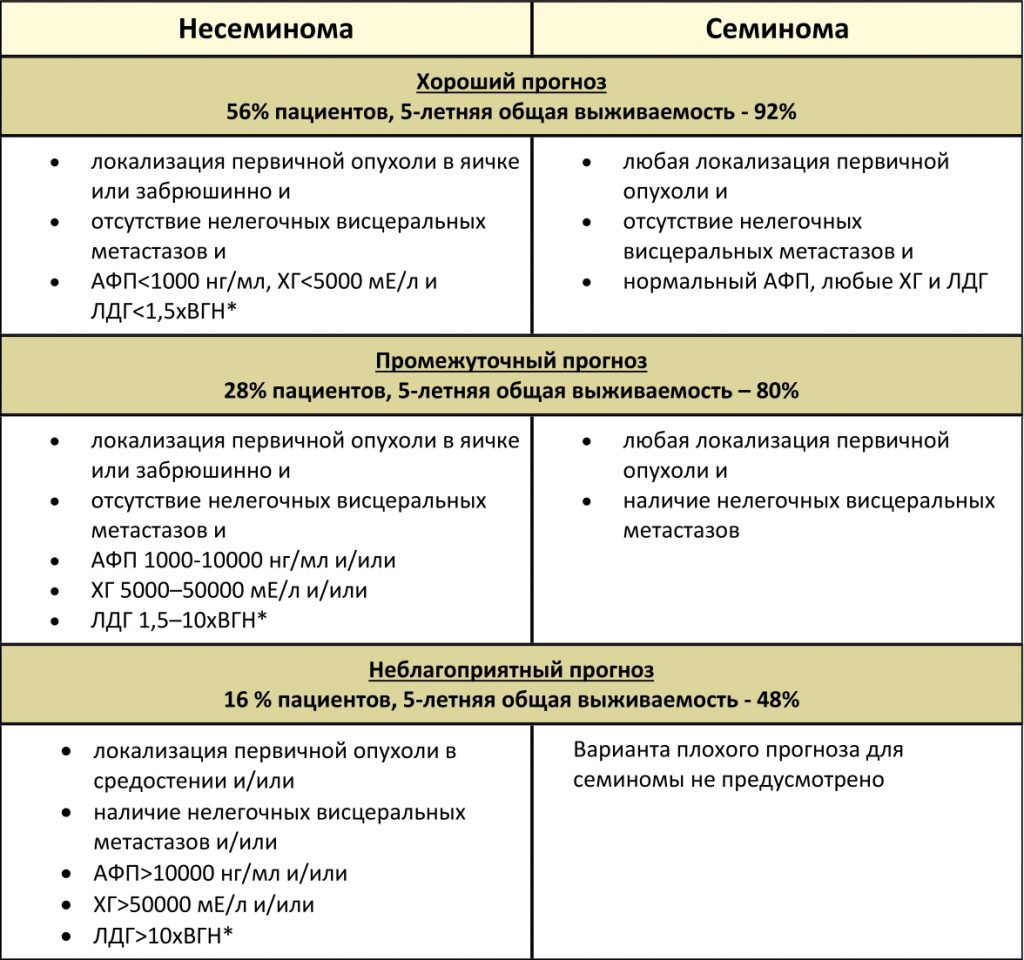
Классификация IGCCCG включает в себя ряд таких прогностических факторов как гистологическая форма, локализация первичной опухоли и расположение метастазов. Учитываются уровни опухолевых маркеров: АФП (альфа-фетопротеина), ХГ (хорионического гонадотропина) и ЛДГ (лактатдегидрогеназы). На их основе определяется прогноз пациента – «хороший», «промежуточный» или «неблагоприятный»
Методы лечения герминогенных опухолей
К настоящему времени в онкологической практике накоплен большой научно-практический материал, разработаны стандарты и международные рекомендации по лечебной тактике больных герминогенными опухолями.
При герминогенных опухолях проводится, как правило, комплексное лечение, которое включает в себя хирургическое лечение, системное противоопухолевое лечение, реже лучевую терапию.
Метод лечения основывается на морфологическом типе опухоли, группе прогноза и стадии заболевания.
Большинство больных герминогеными опухолями добиваются излечения даже при распространенной форме заболевания, когда процесс не ограничен только первичной опухолью. Наиболее эффективная схема лечения – это химиотерапия с последующим удалением остаточных опухолевых очагов.
Хирургические методы:
Лучевая терапия назначается чаще при поражении головного мозга. Ее применение обусловлено возможностью точного локального воздействия на опухолевые массы.
Химиотерапия
Показания к химиотерапии определяются степенью распространенности процесса, наличием легочных/внелегочных метастазов. Стандартным режимом химиотерапии при герминогенных опухолях является режим «BEP», включающий блеомицин, этопозид и цисплатин. Для пациентов с дыхательной недостаточностью, обширным поражением легких, во избежание легочной блеомициновой токсичности, как альтернативный вариант, может быть использованы режимы химиотерапии VIP (этопозид, ифосфамид, цисплатин) или ЕР (этопозид, цисплатин).
Следует отметить, что при проведении системного лекарственного лечения необходимо строгое соблюдение временных рамок (начало очередного цикла проводится на 22 день).
Для оценки эффективности химиотерапии каждые 2 цикла и после ее окончания проводится компьютерная томография исходных зон поражения, перед каждым циклом мониторинг уровня опухолевых маркеров. Рост маркеров на фоне лечения или после его завершения, а также замедление их снижения свидетельствует об активности опухолевого процесса и необходимости проведения второй линии химиотерапии.
Перед проведением химиотерапии рекомендуется обдумать и решить вопрос о необходимости криоконсервации спермы.
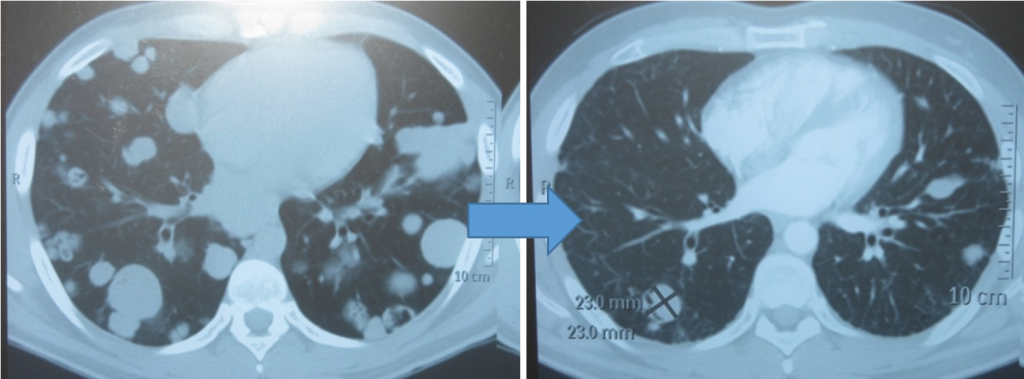
Метастазы в легких до лечения и после 4х циклов химиотерапии по схеме «ВЕР» (КТ грудной клетки)
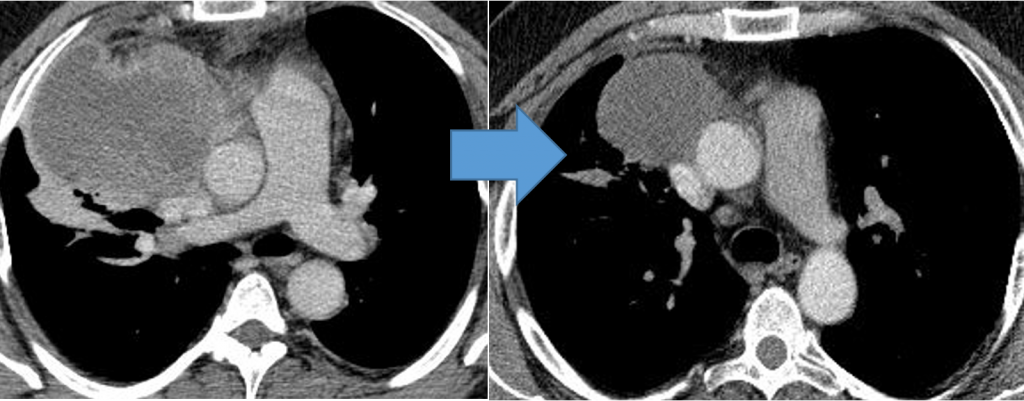
Герминогенная опухоль средостения до лечения и после 4х циклов химиотерапии по схеме «ВЕР » — уменьшение опухоли более чем на 50% (КТ грудной клетки)
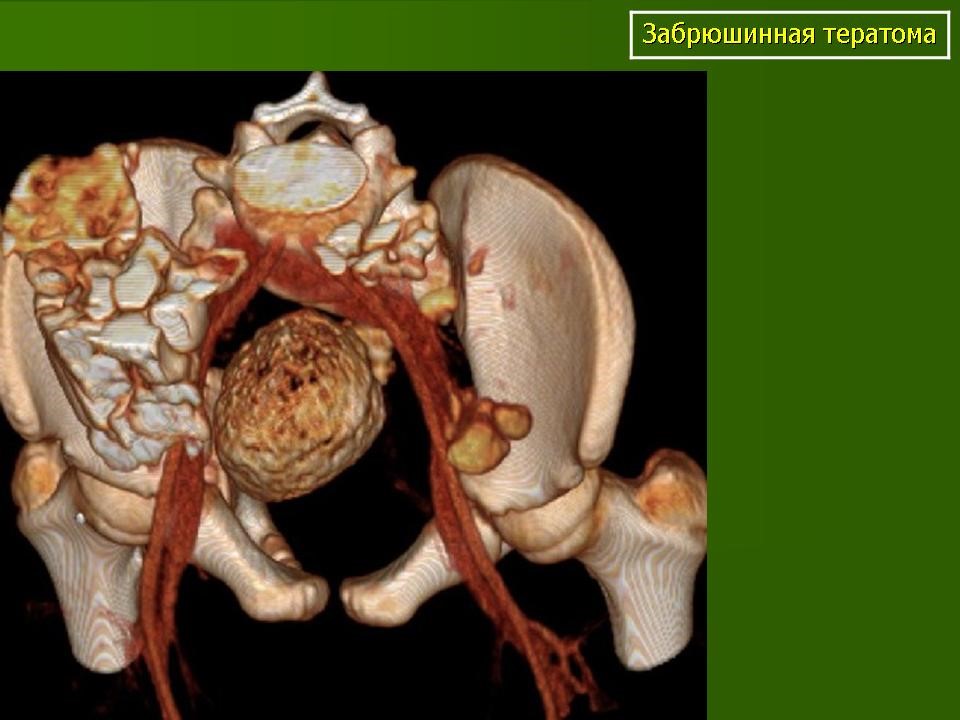
Забрюшинная тератома (3D реконструкция)
Контроль эффективности лечения и динамическое наблюдение.
Перед началом каждого цикла химиотерапии проводится контроль онкомаркеров (АФП, ЛДГ, ХГЧ).
Обязательный принцип динамического наблюдения за больными герминогенными опухолями — строгое соблюдение временных промежутков при выполнении контрольного обследования. Первый год после лечения необходимо проходить обследование каждые два месяца, а на второй год – раз в три месяца.
Следующие два года нужно обследоваться сначала каждые четыре месяца, затем каждые шесть месяцев. И далее планируется ежегодный поход к врачу.
Перечень обследований рекомендованных к выполнению в период динамического наблюдения: физикальный осмотр, кровь на маркеры (АФП, ЛДГ, ХГЧ), УЗИ пахово-подвздошных областей, брюшной полости и забрюшинного пространства, рентгенография органов грудной клетки каждые 6 месяцев.
Прогноз выживаемости
Благодаря успехам в развитии химиотерапии, герминогенные опухоли стали ярким примером курабельных солидных опухолей. Пятилетняя выживаемость больных герминогенными опухолями составляет от 60 до 90%.
Классификация метастатических герминогенных опухолей Международной объединенной группы по герминогенным опухолям (IGCCCG), основанная на прогностических факторах
*ВГН – верхняя граница нормы.
Герминогенные опухоли
Герминогенные опухоли – группа неоплазий, развивающихся из первичных зародышевых клеток половых желез. Могут возникать как в яичках или яичниках, так и экстрагонадно. Проявления зависят от локализации. При поверхностно расположенных новообразованиях наблюдается видимая деформация, при узлах в яичнике отмечаются боли, дизурия и нарушения менструального цикла. При герминогенных опухолях средостения возникает одышка, при внутричерепных поражениях выявляются очаговые и общемозговые симптомы. Диагноз выставляется с учетом симптомов, данных рентгенографии, УЗИ, КТ, МРТ и других методик. Лечение – операция, химиотерапия, радиотерапия.
Общие сведения
Герминогенные опухоли – группа доброкачественных и злокачественных неоплазий, возникающих из первичных половых клеток, являющихся предшественниками яичек и яичников. Из-за миграции таких клеток в период эмбриогенеза герминогенные опухоли могут развиваться за пределами гонад: в средостении, крестцово-копчиковой области, головном мозге, забрюшинном пространстве и других анатомических зонах. Первичные экстрагонадные новообразования составляют 5% от общего количества герминогенных опухолей.
Соотношение между количеством экстра- и интрагонадных неоплазий меняется с возрастом. У детей младшего возраста преобладают поражения крестцово-копчиковой зоны, по мере взросления увеличивается частота новообразований в яичках и яичниках. Герминогенные опухоли всех локализаций составляют 3% от общего количества онкологических заболеваний у детей, герминогенные новообразования яичников – 2-3% от всех злокачественных неоплазий яичников у женщин, герминогенные поражения яичка – 95% от общего числа опухолей яичка у мужчин. Лечение проводят специалисты в сфере онкологии, гинекологии, урологии и других областей медицины.
Причины герминогенных опухолей
Герминогенные опухоли возникают из зародышевых половых клеток, которые на начальных стадиях эмбриогенеза образуются в желточном мешке, а затем мигрируют по организму зародыша к урогенитальному гребешку. В процессе миграции часть таких клеток может задерживаться в различных анатомических зонах, что в последующем обуславливает образование герминогенных опухолей внегонадной локализации. В норме герминогенные клетки превращаются в зрелые клетки яичек и яичников, однако, при определенных условиях такие клетки могут оставаться в своем зародышевом состоянии и под воздействием негативных внешних и внутренних факторов давать начало новообразованиям гонад.
Установлено, что герминогенные опухоли нередко диагностируются у пациентов с различными генетическими аномалиями, например, синдромом Клайнфельтера. Выявляется наследственная предрасположенность, которая может сочетаться либо не сочетаться с хромосомными нарушениями. Характерной особенностью герминогенных опухолей является изохромосома, возникающая в результате удвоения короткого плеча и потери длинного плеча 12-й хромосомой, однако, могут обнаруживаться и другие хромосомные аномалии. Отмечается частое сочетание герминогенных опухолей с другими онкологическими поражениями, в том числе – лейкозами, лимфомами и нейробластомами. Вероятность возникновения герминогенных неоплазий яичек увеличивается при крипторхизме.
Гистологический тип герминогенных опухолей зависит от возраста. У новорожденных чаще диагностируются доброкачественные тератомы, у детей младшего возраста выявляются неоплазии желточного мешка, у подростков обнаруживаются злокачественные тератомы и дисгерминомы, у взрослых – семиномы и т. д. Факторы, способствующие активизации роста и злокачественной трансформации зародышевых половых клеток, пока не выяснены. Предполагается, что толчком к развитию герминогенных опухолей у детей могут стать хронические заболевания матери или прием матерью определенных лекарственных препаратов.
Классификация герминогенных опухолей
Существует несколько классификаций герминогенных неоплазий, составленных с учетом морфологических характеристик новообразования, расположения и особенностей течения заболевания. Согласно классификации ВОЗ, выделяют следующие морфологические типы герминогенных опухолей:
Источником гермином являются первичные половые клетки, источником остальных неоплазий – элементы окружения таких клеток.
С учетом локализации различают гонадные и экстрагонадные герминогенные опухоли. Экстрагонадные неоплазии подразделяют на экстракраниальные и интракраниальные. Кроме того, выделяют злокачественные и доброкачественные герминогенные неоплазии, а также первичные и рецидивные новообразования.
Симптомы герминогенных опухолей
Особенности течения заболевания определяются локализацией, размером и степенью злокачественности неоплазии. Типичными симптомами герминогенных опухолей яичника являются боли в животе различной интенсивности в сочетании с нарушениями менструального цикла. У детей последний признак отсутствует, что обуславливает отсутствие настороженности в отношении поражения внутренних половых органов на начальных стадиях заболевания. При прогрессировании герминогенных опухолей к перечисленным симптомам присоединяются увеличение живота и нарушения мочеиспускания. При пальпации на начальных стадиях определяется округлый, умеренно подвижный узел с четкими контурами. В последующем узел увеличивается в размере, возникают увеличение и деформация живота. На поздних стадиях выявляется асцит и нарушения функций различных органов, обусловленные отдаленным метастазированием.
Герминогенные опухоли средостения, как правило, локализуются за грудиной. Для доброкачественных новообразований (тератом) характерен медленный рост, для злокачественных (тератобластом и других неоплазий) – агрессивное распространение и быстрое прорастание близлежащих органов. Наиболее частыми проявлениями герминогенной опухоли являются одышка, кашель и боли в груди. При сдавлении верхней полой вены возникают шум в голове, головная боль, шум в ушах, расстройства сознания, сонливость и нарушения зрения. Возможны судороги. При злокачественных герминогенных опухолях наблюдаются гипертермия, лихорадка, снижение веса и нарушения функций различных органов, обусловленные прорастанием либо отдаленным метастазированием.
Забрюшинные герминогенные опухоли длительное время протекают бессимптомно. Могут проявляться диспепсией, болями в животе, дизурией, одышкой, отеками и варикозным расширением вен нижних конечностей. При злокачественных поражениях на поздних стадиях выявляются симптомы раковой интоксикации. Герминогенные опухоли крестцово-копчиковой зоны обычно диагностируются у детей раннего возраста и протекают доброкачественно. При крупных неоплазиях наблюдаются боли и слабость в нижних конечностях, нарушения дефекации и дизурия. Возможны кровотечения и некроз. Внутричерепные герминогенные опухоли чаще локализуются в зоне эпифиза, иногда – в области гипоталамуса либо гипофиза. Проявляются головной болью, тошнотой, рвотой и расстройствами движений глазных яблок.
Диагностика и лечение герминогенных опухолей
Диагноз устанавливается с учетом жалоб, результатов физикального обследования и данных дополнительных исследований. В зависимости от локализации неоплазии может потребоваться ректальный осмотр либо вагинальное исследование. Пациентам назначают УЗИ, КТ и МРТ пораженной области. Оценивают содержание альфа-фетопротеина в сыворотке крови. При злокачественных герминогенных опухолях для исключения лимфогенных и отдаленных метастазов проводят рентгенографию грудной клетки, УЗИ и МРТ органов брюшной полости, УЗИ лимфоузлов, сцинтиграфию костей скелета и другие диагностические процедуры. Тип неоплазии определяют с учетом данных гистологического исследования.
Доброкачественные герминогенные опухоли иссекают, при злокачественных новообразованиях назначают комбинированное лечение, включающее в себя операцию (при резектабельных неоплазиях), химиотерапию и радиотерапию. При наличии одиночных метастазов в легких и печени возможно их оперативное удаление. При низкой эффективности терапии агрессивных семином в некоторых случаях осуществляют высокодозную радиотерапию с последующей трансплантацией костного мозга, однако эффективность этого метода при герминогенных опухолях пока трудно оценить из-за недостаточного количества наблюдений.
Прогноз при доброкачественных неоплазиях обычно благоприятный. Злокачественные герминогенные опухоли ранее рассматривались как прогностически неблагоприятные, однако использование комбинированной терапии позволило повысить пятилетнюю выживаемость при данной патологии до 60-90%. На выживаемость влияют вид и распространенность герминогенной опухоли, радикальность хирургического вмешательства, наличие или отсутствие метастазов.
Герминогенные опухоли (головного мозга)
Другие названия/типы: внутричерепная герминогенная опухоль, герминома, негерминомная герминативноклеточная опухоль (НГГКО), хориокарцинома, тератокарцинома, опухоль желточного мешка, опухоль эндодермального синуса, тератома, смешанная герминогенная опухоль
Что такое внутричерепные герминогенные опухоли?
Внутричерепные герминогенные опухоли (ГО) — это редкий вид опухолей, возникающих в головном мозге. Чаще всего их диагностируют у детей и подростков. Такие опухоли составляют примерно 3–5% от всех опухолей головного мозга у детей.
Зародышевые клетки развиваются очень рано, когда эмбрион развивается внутри матери. Эти клетки обычно перемещаются в яичники или яички и созревают с образованием яйцеклеток или сперматозоидов. В некоторых случаях эти клетки могут образовывать опухоли. Гонадные герминогенные опухоли образуются в яичниках и яичках. Если зародышевые клетки перемещаются в области, находящиеся за пределами половых органов, они могут образовывать внегонадные герминогенные опухоли. Эти опухоли возникают в головном мозге (внутричерепные) и других частях тела, таких как грудная клетка или брюшная полость (внечерепные герминогенные опухоли).
Герминогенные опухоли чаще всего развиваются в одной из двух областей головного мозга: пинеальной или супраселлярной. В пинеальной области находится шишковидное тело. Супраселлярная область расположена вблизи гипофиза. Из-за своего расположения супраселлярные герминогенные опухоли обычно оказывают влияние на гормональные функции. Если опухоль расположена близко к зрительному нерву, может нарушаться и зрение. Внутричерепные герминогенные опухоли обычно не распространяются за пределы центральной нервной системы (ЦНС).
Внутричерепные герминогенные опухоли ЦНС часто классифицируются как герминомные илинегерминомныегерминативноклеточные опухоли (НГГКО). Ниже указаны типы герминогенных опухолей ЦНС.
Среди герминогенных опухолей наиболее распространены герминомы. Вероятность излечения детей с герминомой составляет 90%.
Лечение герминогенных опухолей обычно проводят с применениемкомбинациихимиотерапии и лучевой терапии. Расположение опухоли обычно затрудняет хирургическое вмешательство.
Факторы риска и причины возникновения внутричерепной герминогенной опухоли
Большинство (90%) герминогенных опухолей возникают у пациентов моложе 20 лет, и большая их часть — в раннем подростковом возрасте. Герминогенные опухоли в 2-3 раза чаще возникают у мальчиков по сравнению с девочками. Герминогенные опухоли, расположенные в пинеальной области, возникают в основном у мальчиков и обычно являются герминомами. В супраселлярной области НГГКО и герминомы возникают с одинаковой частотой. У мальчиков и девочек наблюдается одинаковая частота возникновения опухолей в супраселлярной области.
Признаки и симптомы внутричерепной герминогенной опухоли
Признаки и симптомы герминогенной опухоли головного мозга различаются в зависимости от размера и расположения опухоли. Опухоль может вызывать накопление жидкости (гидроцефалия), что приводит к повышению давления в головном мозге. Опухоли, расположенные вблизи гипофиза, могут оказывать влияние на выработку гормонов. Если опухоль расположена рядом со зрительным нервом, может нарушаться зрение.
По мере роста опухоли может нарушаться нормальная циркуляция спинномозговой жидкости. Это вызывает накопление жидкости в головном мозге — состояние, которое называется «гидроцефалия». Жидкость вызывает расширение желудочков и повышает давление на головной мозг (внутричерепное давление). Многие из симптомов герминогенных опухолей в пинеальной области обусловлены повышением давления на ткани головного мозга.
Диагностика внутричерепной герминогенной опухоли
Врачи проверяют наличие герминогенных опухолей центральной нервной системы несколькими способами.
Определение стадии развития внутричерепной герминогенной опухоли
Стандартной системы определения стадии развития герминогенной опухоли головного или спинного мозга не существует. Такая опухоль описывается как впервые диагностированная или рецидивирующая. Герминогенная опухоль головного мозга может распространяться на другие части центральной нервной системы: головной мозг, позвоночник и спинномозговую жидкость. Такие опухоли обычно не распространяются за пределы центральной нервной системы (ЦНС).
Прогноз при лечении внутричерепной герминогенной опухоли
Герминогенные опухоли у детей обычно хорошо поддаются лечению, а выживаемость составляет около 90%.
Факторы, которые влияют на прогноз:
Для определенных типов герминогенных опухолей характерен более благоприятный исход. Однако другие факторы также оказывают влияние на лечение и прогноз. Далее представлены общие указания с учетом типа заболевания.
| Прогноз | Тип опухоли |
|---|---|
| Благоприятный | Герминома Зрелая тератома |
| Смешанный | Герминома со синцитиотрофобластными гигантскими клетками Незрелая тератома Смешанные опухоли (герминома или тератома) Тератома со злокачественной трансформацией |
| Неблагоприятный | Хориокарцинома Тератокарцинома Опухоль желточного мешка Смешанная опухоль |
Лечение внутричерепной герминогенной опухоли
Лечение герминогенной опухоли зависит от нескольких факторов, включая размер и расположение опухоли, возраст ребенка и тип опухоли. Основными методами лечения герминогенных опухолей являются химиотерапия и лучевая терапия.
Химиотерапия
Для лечения герминогенных опухолей обычно используется химиотерапия в сочетании с лучевой терапией. Герминомы хорошо реагируют на химиотерапию, что позволяет использовать более низкую дозу облучения. При рецидиве заболевания можно попробовать использовать высокодозную химиотерапию со спасением стволовых клеток.
Химиотерапевтические препараты, которые могут применяться для лечения таких опухолей, включают карбоплатин, этопозид и ифосфамид.
Лучевая терапия
Лучевую терапию используют в качестве основного метода лечения герминогенных опухолей. Метод и доза облучения зависят от типа опухоли, ее расположения и распространения на другие области. Возраст ребенка является важным фактором, который необходимо учитывать для уменьшения риска возникновения отдаленных последствий в случае применения лучевой терапии для лечения рака мозга у детей.
Хирургическая операция
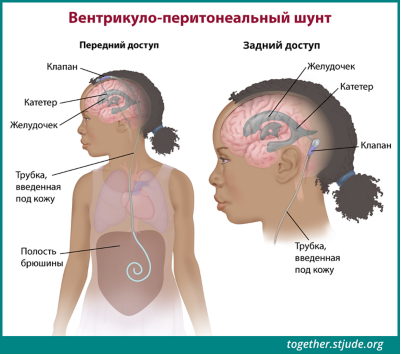
В некоторых случаях пациенту с герминогенной опухолью проводится хирургическая операция для установки шунта в головной мозг с целью предотвращения накопления жидкости (гидроцефалия). Шунт — это небольшая трубка, отводящая спинномозговую жидкость (СМЖ) для ее удаления из области головного мозга. Избыток жидкости вызывает повышение внутричерепного давления и может вызывать многие симптомы, связанные с опухолями головного мозга. Шунт бывает временным или постоянным.
В некоторых случаях пациенту с герминогенной опухолью проводится хирургическая операция для установки шунта. Шунт — это небольшая трубка, отводящая спинномозговую жидкость для ее удаления из области головного мозга.
Жизнь после внутричерепной герминогенной опухоли
Для долгосрочного наблюдения пациентов периодически проводятся процедуры визуализации по графику, учитывающему тип опухоли и ответ на лечение. Последующее наблюдение должно также включать в себя курс реабилитации и консультации невролога.
Пациенты с герминогенными опухолями головного мозга подвержены риску возникновения долгосрочных нарушений эндокринных функций, включая несахарный диабет и нарушения функции гипофиза (гипопитуитаризм). Важен постоянный мониторинг уровня гормонов. Пациентам может потребоваться прием лекарственных препаратов, в том числе препаратов заместительной гормональной терапии.
Гипопитуитаризм: гипофиз называют главной железой, поскольку он отвечает за выработку многих гормонов и контролирует работу других желез. Нарушение функции гипофиза может привести к ряду проблем, таких как задержка роста и/или полового созревания, повышенная утомляемость, нарушение функции щитовидной железы и нарушение фертильности.
—
Дата изменения: июнь 2018 г.
Химиотерапия
Химиотерапия — это лечение рака с помощью мощных лекарственных препаратов. Они уничтожают злокачественные клетки или останавливают их рост.
Подробнее о химиотерапии
Герминогенные опухоли (внечерепные)
Зародышевые клетки — это клетки репродуктивной системы. Созревая, такие клетки становятся яйцеклетками у женщин или сперматозоидами у мужчин. Зародышевые клетки развиваются очень рано, когда ребенок растет внутри матери.
Подробнее о внечерепных герминогенных опухолях
Лучевая терапия
Лучевая терапия применяется при лечении многих детских онкологических заболеваний, особенно опухолей головного мозга, костей и внутренних органов.