Гиперэхогенное образование в желчном пузыре без акустической тени что это
Диалог гастроэнтеролога и врача УЗИ о билиарном сладже
Врачи
Марина Владимировна : Историческая справка
История нас отсылает ко второй половине II века н.э., когда древнеримский медик, хирург и философ Гален описал многообразие желчных камней при вскрытии умерших.
Позднее, в XII – XVIII века представления о желчнокаменной болезни были развиты Галлером в его знаменитых трудах «Opuscula pathologica» и «Elementa physiologiae corporis humani» (1757-1766).
Но, желчнокаменная болезнь начинается не с камней, а с изменения физико-химических свойств желчи, так называемого сладжа.
Как переводится понятие билиарный сладж дословно?
Билиарный – от латинского слова Biliaris, что значит желтый
Сладж – от английского Sladge – «взвесь, грязь, тина, ил, ледяная каша»
Обнаружение билиарного сладжа (БС) рассматривается как начальная стадия желчнокаменной болезни (ЖКБ), её безконкрементная или предкаменная стадия.
Первые попытки выделить предкаменную стадию ЖКБ были сделаны в 70-е годы ХХ века, когда ученые выделили начальную стадию заболевания, понимая под ней биохимические изменения качества желчи с последующими физико-химическими нарушениями её структуры, приводящими к формированию кристаллов холестерина, образованию билиарного сладжа.
Наталья Николаевна. Прогресс в изучении и диагностике начальных стадий ЖКБ произошел когда в широкую практику вошло ультрасонографическое исследование (УЗИ), которое позволило создать классификацию и типы билиарного сладжа. В настоящее время под термином билиарный сладж понимают ЛЮБУЮ НЕОДНОРОДНОСТЬ ЖЕЛЧИ, выявляемую при УЗИ.
Основные варианты БС:
1. Эхонеоднородная желчь со сгустками – желчь с наличием единичных или множественных участков повышенной эхогенности, имеющих четкие или размытые контуры, смещаемых, без акустической тени (неплотные сгустки), чаще расположенные по задней стенке желчного пузыря.
2. Взвесь гиперэхогенных частиц – точечные, единичные или множественные гиперэхогенные образования, не дающие акустическую тень, выявляемые при изменении положения тела.
3. Замаскообразная желчь – эхонеоднородная желчь с наличием участков, приближающихся по эхогенности к паренхиме печени, смещаемых или фиксированных к стенке желчного пузыря, с четким контуром, не дающих акустическую тень.
В клинической практике более чем в 70% случаев встречается второй вариант билиарного сладжа – взвесь гиперэхогенных частиц.
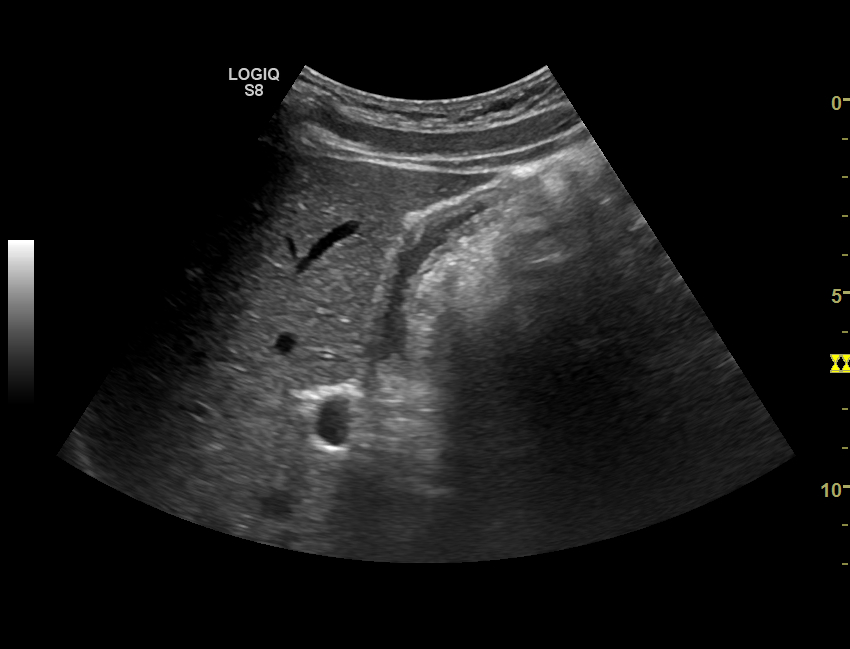
Марина Владимировна. Среди гастроэнтерологических пациентов с жалобами, характерными для поражения желчевыводящих путей и желчного пузыря БС обнаруживается в половине случаев. В подавляющем большинстве пациенты предъявляют жалобы на чувство тяжести и ноющую боль в правом подреберье, иногда отдающую под правую лопатку, возможна тошнота, горький привкус во рту, дискомфорт после приема пищи, запор, при обструкции (закупорке) желчных протоков – развитие желтухи и болевого синдрома: желчной колики.
Кого мы можем отнести к группе риска? Пациентов старше 40 лет, женский пол, лиц с ожирением, отягощенной наследственностью (если у близких родственников есть ЖКБ). Помимо постоянных факторов, существуют и временные предпосылки – это длительный прием некоторых лекарственных препаратов, в том числе гормональных контрацептивов, беременность. Факторами риска могут быть: избыточный вес и его колебания, нерегулярное и нерациональное питание, длительные периоды голодания, диеты, направленные на стремительное снижение массы тела и некоторые патологические состояния и заболевания – дисфункция сфинктера Одди, вирусные гепатиты.
У детей неоднородность желчи может развиваться с младенческого возраста. Одной из причин является физиологическая желтуха, возникающая у многих детей после рождения из-за избыточного количества билирубина, содержащегося в жидкости, который кристализируется и превращается в осадок. Ещё одна причина возникновения БС у детей – искусственное вскармливание. У школьников частая причина – стрессы, большие психоэмоциональные нагрузки, гиподинамия, отказ от завтрака, что возникает из-за утреннего застоя желчи, скопившегося за ночное время. Дети жалуются на приступы тошноты и болевые ощущения в области правого подреберья.
Наталья Николаевна: врачи УЗД придерживаются классификации ЖКБ, в которой выделяют 4 стадии заболевания:
I стадия – начальная или пред каменная, это билиарный сладж.
II стадия – формирование желчных камней
III стадия – стадия хронического рецидивирующего калькулезного холецистита
IV стадия – стадия осложнений
Выявление ЖКБ на её начальной стадии – формирования БС – предоставляет широкие возможности для первичной профилактики холелитиаза. Вторая стадия позволяет более четко определить показания для различной консервативной терапии или хирургического лечения. На третьей стадии основным методом лечения является оперативное вмешательство.
Инструментальные методы исследования играют ведущую роль в диагностике ЖКБ. Основным из них является УЗИ, позволяющее выявить заболевание на стадии формирования БС. С помощью УЗИ определяют размеры камней, их количество, локализацию, подвижность, в определенной мере и структуру. УЗИ, а именно динамическая эхохолецистография позволяет судить о двигательной активности желчного пузыря, функции сфинктера Одди. Для этого изучают объем желчного пузыря и диаметр холедоха натощак и после желчегонной нагрузки. Ультрасонография дает возможность оценить состояние стенки желчного пузыря, например, установить наличие или отсутствие воспалительного процесса, холестероза, внутристеночных абсцессов, аденомиоза стенки.
При осложненном течении ЖКБ с помощью УЗИ оценивают степень деструкции (разрушения) стенки желчного пузыря и состояние околопузырного пространства.
Однако у тучных пациентов, при выраженном метеоризме УЗИ в большинстве случаев не позволяет достаточно хорошо визуализировать желчный пузырь и особенно желчные протоки. В этих случаях показано проведение эндоскопической ультрасонографии. Это УЗИ проводится с помощью эндоскопа из желудка и 12-ти перстной кишки.
Марина Владимировна. Важно при терапии БС назначать УЗ-контроль 1 раз в 3 месяца, так как выявление ЖКБ на её начальной стадии предоставляет широкие возможности для первичной профилактики камнеобразования. БС имеет несколько сценариев развития:
Поэтому так важно при первых симптомах нарушения работы желчного пузыря не затягивать визит к врачу и не заниматься самолечением.
Камни в желчном пузыре: симптомы и когда обратиться к врачу
Желчнокаменная болезнь (ЖКБ) — это образование камней (конкрементов) в жёлчном пузыре и жёлчных протоках. Желчные камни — это затвердевшие отложения пищеварительной жидкости, которые чаще всего образуются в вашем желчном пузыре. Ваш желчный пузырь — это маленький грушевидный орган в правой части живота, прямо под печенью. Желчный пузырь содержит пищеварительную жидкость, называемую желчью, которая выделяется в тонкий кишечник, участвуя в переваривании пищи.
Камни в желчном пузыре бывают размером от песчинки до мяча для гольфа. У некоторых людей развивается только один желчный камень, в то время как у других одновременно много мелких камней.
Наличие конкрементов несет риск развития опасных состояний и тяжелых осложнений.
Симптомы
Зачастую камни в желчном пузыре могут не вызывать никаких признаков или симптомов. Если желчный камень застревает в протоке и вызывает закупорку, то развиваются следующие симптомы:
Когда обратиться к врачу
Запишитесь на прием к врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят.
Немедленно обратитесь за помощью, если у вас появятся признаки и симптомы серьезного осложнения, связанного с камнями в желчном пузыре, например:
Номер для вызова скорой медицинской помощи в Москве – 103
Причины ЖКБ
Непонятно, что вызывает образование камней в желчном пузыре. Врачи считают, что камни в желчном пузыре могут возникнуть в следующих случаях:
Ваша желчь содержит слишком много холестерина. Обычно ваша желчь содержит достаточно химических веществ, чтобы растворить холестерин, выделяемый вашей печенью. Но если ваша печень выделяет больше холестерина, чем может растворить желчь, избыток холестерина может превратиться в кристаллы и, в конечном итоге, в камни.
Ваша желчь содержит слишком много билирубина. Билирубин — это химическое вещество, которое вырабатывается при расщеплении эритроцитов в организме. При определенных состояниях печень вырабатывает слишком много билирубина, включая цирроз печени, инфекции желчных путей и некоторые заболевания крови. Избыток билирубина способствует образованию камней в желчном пузыре.
Ваш желчный пузырь опорожняется неправильно. Если желчный пузырь не опорожняется полностью или достаточно часто, желчь может стать очень концентрированной, что способствует образованию желчных камней.
Типы желчных камней
Типы желчных камней, которые могут образовываться в желчном пузыре, включают:
Холестериновые камни в желчном пузыре. Самый распространенный тип желчных камней, называемый холестериновыми желчными камнями, часто имеет желтый цвет. Эти камни в желчном пузыре состоят в основном из нерастворенного холестерина, но могут содержать и другие компоненты.
Пигментные камни в желчном пузыре. Эти темно-коричневые или черные камни образуются, когда ваша желчь содержит слишком много билирубина.
Факторы риска
Факторы, которые могут увеличить риск образования камней в желчном пузыре, включают:
Осложнения
Осложнения камней в желчном пузыре могут включать:
Воспаление желчного пузыря. Камень в желчном пузыре, застрявший в шейке желчного пузыря, может вызвать воспаление желчного пузыря (холецистит). Холецистит может вызвать сильную боль, перитонит.
Закупорка общего желчного протока. Камни в желчном пузыре могут блокировать каналы (протоки), по которым желчь течет из желчного пузыря или печени в тонкий кишечник. Это может привести к сильной боли, желтухе и инфекции желчных протоков.
Закупорка протока поджелудочной железы. Проток поджелудочной железы — это трубка, идущая от поджелудочной железы и соединяющаяся с общим желчным протоком непосредственно перед входом в двенадцатиперстную кишку. Соки поджелудочной железы, которые способствуют пищеварению, проходят через проток поджелудочной железы.
Камень в желчном пузыре может вызвать закупорку протока поджелудочной железы, что может привести к воспалению поджелудочной железы (панкреатиту). Панкреатит вызывает сильную постоянную боль в животе и обычно требует госпитализации. Тяжелые формы панкреатита часто заканчиваются смертью больного.
Рак желчного пузыря. Люди с камнями в желчном пузыре имеют повышенный риск развития рака желчного пузыря.
Профилактика ЖКБ
Вы можете снизить риск образования камней в желчном пузыре:
Не пропускайте приемы пищи. Старайтесь каждый день придерживаться своего обычного времени приема пищи. Пропуск приемов пищи или голодание может увеличить риск образования желчных камней.
Худейте медленно. Если вам нужно похудеть, не торопитесь. Быстрая потеря веса может увеличить риск образования желчных камней.
Потребляйте больше продуктов с высоким содержанием клетчатки. Включите в свой рацион больше продуктов, богатых клетчаткой, таких как фрукты, овощи и цельнозерновые продукты.
Поддерживайте здоровый вес. Ожирение и лишний вес увеличивают риск образования желчных камней. Работайте над достижением здорового веса, сокращая количество потребляемых калорий и увеличивая физическую активность. Как только вы достигнете здорового веса, работайте над его поддержанием, продолжая придерживаться здоровой диеты и продолжая заниматься спортом.
Пропедевтика лучевых методов обследования желчного пузыря
Рассмотрены методы диагностики патологических изменений желчного пузыря, такие как ультразвуковое исследование, радионуклидные методы, рентгенологические методы, компьютерная томография и магнитно-ядерная томография.
Methods of gallbladder lesions diagnostics such as ultrasound investigation, isotopic methods, X-ray methods, computed tomograph scanning, magnetic resonance imaging have been analyzed.
Ведущим методом диагностики патологических изменений желчного пузыря (ЖП) является ультразвуковое исследование (УЗИ).
Ультразвуковое исследование
Несомненными его преимуществами являются неинвазивность, возможность быстрого и портативного проведения исследования; отсутствие действия ионизирующей радиации и необходимости внутривенного введения контрастных веществ; независимость от физиологического состояния желудочно-кишечного тракта и гепатобилиарной системы [1–3].
Особенности синтопии желчного пузыря — прилежание его задней стенки в области тела и дна к правым отделам толстого кишечника и луковице двенадцатиперстной кишки диктуют необходимость подготовки пациентов к ультразвуковому обследованию с целью уменьшения пневматизации соответствующих отделов пищеварительного тракта. Для этого необходимо, как минимум, 6-часовое голодание накануне проведения диагностической манипуляции, а оптимальным считается проведение исследования натощак после ночного сна. Такие условия требуются еще и для наиболее детальной визуализации строения стенки желчного пузыря и его содержимого, поскольку он представляет собой полый орган, заполненный желчью и способный сокращаться в ответ на гуморальную стимуляцию при приеме пищи, что приводит к уменьшению его размеров, резкому утолщению стенок и невозможности детализировать внутрипросветные изменения [2, 3].
Анатомическое строение желчного пузыря несложно. В нем выделяют узкую шейку, соединяющуюся с пузырным протоком, тело пузыря, имеющее практически параллельные стенки, и куполообразное дно. В месте соединения шейки и пузырного протока стенка часто образует карман (или дивертикул) Гартмана, в котором могут скапливаться конкременты, блокирующие выход пузырной желчи [3–5] (рис. 1).
Для проведения ультразвукового исследования желчного пузыря датчик сканера (как правило, частотой 3,5 МГц) располагают в правом подреберье обследуемого — месте анатомической проекции. Улучшить визуализацию органа можно, уложив пациента на левый бок, что позволяет несколько оттеснить петли кишечника влево, этой же цели служит проведение исследование во время задержки дыхания при глубоком вдохе. Визуализация желчного пузыря через межреберья наиболее постоянна, но наименее информативна и используется в основном в ургентных ситуациях у неподготовленных пациентов. Для лучшей оценки характера внутрипузырных изменений (наличие мелких конкрементов, выявление их подвижности) возможно проведение обследования в вертикальном их положении или с наклоном туловища вперед [2–5].
В диагностике желчнокаменной болезни (ЖКБ) ультразвуковое сканирование по праву занимает ведущие позиции. Чувствительность ультразвукового исследования при выявлении желчных конкрементов превышает 95%, которые выглядят как гиперэхогенные структуры с акустической тенью [1, 5] (рис. 2).
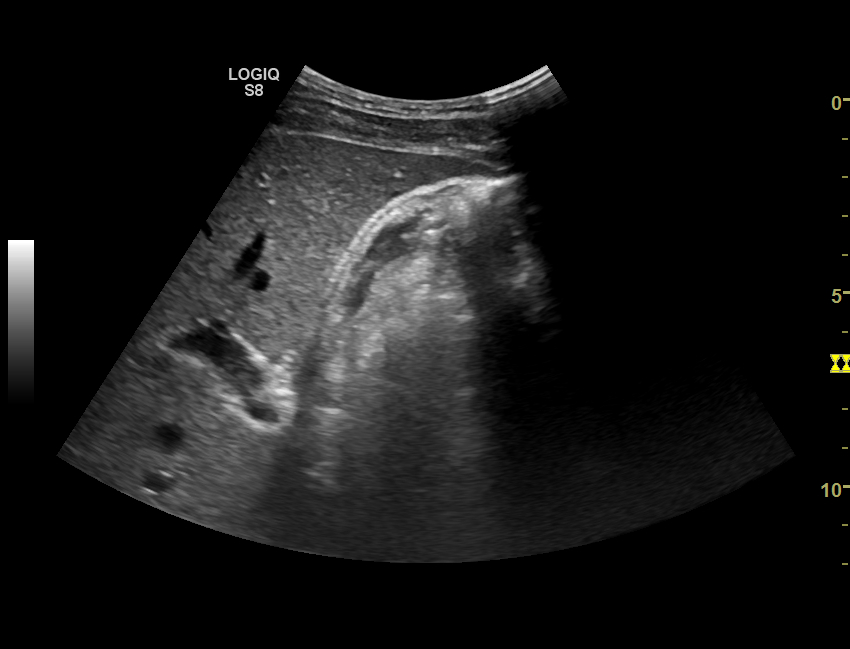
В подавляющем большинстве случаев конкременты подвижны, но могут быть фиксированы к стенке или неподвижно располагаться в шейке пузыря. Другими инородными телами, имитирующими холелитиаз, могут быть сгустки крови или гноя, паразиты. Полипы желчного пузыря неподвижны или ограниченно подвижны в случае наличия у них ножки, всегда связаны со стенкой и, как правило, не дают акустической тени, обычно размер их не превышает 5 мм. Как правило, на фоне длительного отсутствия сокращений пузыря возможна визуализация расслоения желчи на два компонента с четкой границей раздела, один из которых анэхогенный и занимает верхние, по отношению к горизонтальной плоскости, отделы пузыря, другой — более плотный, располагающийся снизу. Это явление, называемое застоем желчи, или сладжем (англ. «sludge» — грязь, тина, ледяная каша, ил, взвесь), возникает вследствие присутствия в ней кристаллов холестерина и билирубината кальция и их способности обратимо формировать крупные агрегаты (рис. 3).
.jpg)
Сочетание указанных симптомов с обнаружением скопления жидкости около пузыря, особенно в сочетании с выявлением дефекта стенки, говорит о ее перфорации и, возможно, о формировании перипузырного абсцесса (рис. 5). Обнаружение ультразвуковых признаков скопления газа в просвете пузыря на фоне других признаков острого его воспаления указывает на такую тяжелейшую патологию, как эмфизематозный холецистит, вызываемый газообразующей анаэробной флорой [3, 5] (рис. 6).
Другое осложнение желчнокаменной болезни, проявляющееся нарушением пассажа желчи, — холедохолитиаз. Нарушение оттока желчи по общему желчному протоку вызывает его расширение более 7 мм, расширение внутрипеченочных желчных протоков (более 40% от диаметра прилежащей ветви воротной вены) (рис. 7). Бесспорным доказательством холедохолитиаза служит обнаружение конкрементов, которые чаще всего локализуются в дистальной части общего желчного протока, но могут быть визуализированы лишь в 70–80% случаев [1, 4, 5].
Расширение внутри- и внепеченочных желчных протоков отмечается и при таком осложнении желчнокаменной болезни, как синдром Мирицци (Mirizzi), который заключается в обструкции общего желчного протока в результате объемного эффекта воспалительной реакции тканей на камень, расположенный в шейке пузыря или пузырном протоке, при низком впадении его в холедох (рис. 8) [5].
.jpg)
Известно, что удаление ЖП по поводу ЖКБ не избавляет больных от метаболических нарушений, в том числе от гепатоцитарной дисхолии, сохраняющейся и после операции [6]. Выпадение физиологической роли ЖП, а именно концентрация желчи в печени в межпищеварительный период и выброс ее в двенадцатиперстную кишку во время еды, сопровождается нарушением пассажа желчи в кишечник и расстройством пищеварения [6, 7].
Изменение химического состава и объема желчи, хаотическое ее поступление в двенадцатиперстную кишку после холецистэктомии (ХЭ) нарушают переваривание и всасывание жира и других веществ липидной природы, уменьшают бактерицидность дуоденального содержимого, что приводит к микробному обсеменению и нарушению моторики двенадцатиперстной кишки, развитию синдрома избыточного бактериального роста в кишечнике (особенно в подвздошной кишке), расстройству печеночно-кишечной циркуляции и снижению синтеза желчных кислот в печени [6]. Как следствие — синдром нарушенного пищеварения, симптомы которого часто ошибочно трактуются как постхолецистэктомический синдром (ПХС), ассоциирующийся хирургами в первую очередь с нераспознанными до операции или не устраненными во время ХЭ механическими препятствиями желчеоттоку (оставленными или возникшими вновь камнями в холедохе, стенозом фатерова сосочка и т. д.) [6].
При подготовке к операции ХЭ большое внимание всегда уделяется диагностике механических препятствий желчеоттоку в двенадцатиперстную кишку. Совершенно иное дело обстоит с дооперационной верификацией внепеченочных билиарных дисфункций. Отсутствие косвенных признаков функциональных нарушений сфинктера Одди в виде расширения общего желчного протока при УЗИ, повышения печеночных ферментов, болевых приступов и т. д. совсем не исключает дисфункций фатерова сосочка, формирующихся задолго до поступления пациента. По нашим данным, у 45% пациентов с желчнокаменной болезнью при радионуклидной гепатобилисцинтиграфии (ГБСГ) устанавливаются функциональные нарушения транспорта радиофармпрепарата из общего желчного протока в двенадцатиперстную кишку, не требующие проведения ретроградной панкреатохолангиографии и эндоскопической коррекции.
Радионуклидные методы в ряде случаев являются просто безальтернативными из-за строгой специфичности включения радиофармпрепарата (РФП) в различные метаболические процессы (ГБСГ). Функциональное состояние гепатобилиарной системы при любой патологии гепатобилиарной системы, в том числе и при ЖКБ, изучается с помощью стандартной ГБСГ.
Гепатобилисцинтиграфия
ГБСГ позволяет объективно оценивать наиболее важные с позиций функционирования пищеварительно-транспортного конвейера процессы: желчесинтетическую и желчеэкскреторную функции печени, а также транспорт желчи в двенадцатиперстную кишку. Метод основан на регистрации пассажа короткоживущих радионуклидов Тс-99м+бромезида по билиарному тракту.
Исследование проводится натощак, в горизонтальном положении пациента после введения 3 мКм Тс-99м+бромезида внутривенно. Длительность процедуры составляет 60 минут. В качестве желчегонного завтрака пациенты принимают желтки куриных яиц или 200 мл 10% сливок через 30 минут от начала исследования.
Нормальными показателями ГБСГ считаются:
1) время полувыведения (Т1/2) радиофармпрепарата (РФП) из печени менее 35 минут;
2) время полувыведения (Т1/2) РФП из холедоха менее 50 минут;
3) время поступления РФП в двенадцатиперстную кишку менее 40 минут;
4) адекватным поступлением РФП в кишечник является преобладание активности РФП в двенадцатиперстной кишке по сравнению с таковой в холедохе к концу исследования.
Общепринятая стандартная методика радиоизотопного исследования с желчегонным завтраком не всегда позволяет конкретизировать характер функциональных изменений желчеоттока. Это объясняется тем, что пищевая нагрузка оказывает свое действие как посредством активации поступления в кровоток холецистокинина (ХК) при раздражении I-клеток слизистой оболочки двенадцатиперстной кишки и интрамурального нервного сплетения [8]. Активность пищеварительных ферментов и чувствительность сфинктерного аппарата желчевыводящих путей к интестинальным гормонам вариабельна и на практике трудноопределима [9]. Тонус интрамуральных нервных волокон зависит от физиологической активности органов верхних отделов пищеварительного тракта [10, 11].
В этой связи при радионуклидной диагностике внепеченочных билиарных дисфункций (ВБД) достаточно часто применяется внутривенное введение гормона холецистокинина, но релаксирующий эффект этого препарата зависит от состояния центральной нервной системы, гормонального фона пациента и нарушается при холестерозе ЖП, поскольку локализация рецепторов к холецистокинину совпадает с местами отложений эфиров холестерина в стенке пузыря и желчных протоках, что затрудняет точное определение дозы вводимого гормона [8, 10].
Для уточнения характера нарушений желчеоттока по общему желчному протоку в клинике факультетской хирургии им. С. И. Спасокукоцкого РНИМУ им. Н. И. Пирогова на базе Первой Градской больницы выполняются ГБСГ с аминокислотным холекинетическим тестом (ГБСГ-АХТ) и ГБСГ с Бускопан®-тестом (патент РФ № 2166333).
ГБСГ с аминокислотным холекинетическим тестом
Исследование проводится натощак. Через 30 минут после введения РФП и начала исследования в периферическую вену вводится раствор аминокислот Вамин-14 или Фреамин, не содержащие глюкозы и электролитов. Последнее условие мы считаем весьма важным, так как возникающая при инфузии глюкозы гипергликемия полностью или частично ингибирует секрецию холецистокинина [8]. Доза препарата выбиралось из расчета 1,5–2 мл/кг массы тела (80–130 мл). Продолжительность инфузии составляет 5–7 минут, поскольку введение раствора аминокислот более 10 минут (независимо от дозы) не приводит к увеличению выброса эндогенного холецистокинина, а наоборот, снижает инкрецию гормона [9]. ВБД и причина замедленной экскреции радиофармпрепарата гепатоцитами оценивается на основании различий показателей стандартной ГБСГ и ГБСГ-АХТ (рис. 10).
ГБСГ с использованием гиосцина бутилбромида
Гиосцина бутилбромид (Бускопан®) — производное третичного аммониевого соединения гиосцина. Гиосцин — алкалоид, присутствующий в растении рода Duboisia. Его химически перерабатывают с помощью добавления бутиловой группы для получения четвертичной аммониевой структуры. Эта модификация формирует молекулу, которая по-прежнему обладает антихолинергическими свойствами, сравнимыми со свойствами гиосцина.
Но, в отличие от гиосцина, четвертичные аммониевые соединения, такие как гиосцина бутилбромид, ограничивают системное поглощение и значительно уменьшают число побочных реакций. Гиосцина бутилбромид — антихолинергический препарат с высокой степенью сродства к мускариновым рецепторам, расположенным на клетках гладких мышц желудочно-кишечного тракта, вызывает спазмолитический эффект. Кроме того, препарат связывается с никотиновыми рецепторами, что определяет эффект блокировки нервных узлов, что обуславливает его антисекреторное действие.
Техническая сторона исследования мало отличается от вышеизложенного АХТ-теста. По окончании стандартной гепатобилисцинтиграфии пациент вместо инфузии раствора аминокислот принимает per os 20 мг гиосцина бутилбромида. Через 20 минут выполняется повторная запись и обработка данных (рис. 11). Таким образом, применение Бускопан®-теста позволяет сократить время диагностики для врача и упрощает диагностическую процедуру для пациента.
Наиболее эффективно ГБСГ с Бускопан®-тестом зарекомендовала себя при исследовании пациентов после холецистэктомии (рис. 12).
Ведущими факторами нарушения функции печени после холецистэктомии являются наличие и продолжительность дискинезии сфинктерного аппарата желчных путей. У пациентов значительно преобладает парадоксальный спазм сфинктера Одди как причина задержки РФП в холедохе. Функциональные нарушения оттока желчи обусловлены холестерозом желчных путей, в частности сфинктера Одди (рис. 13, 14).
Рентгенологические методы
Рентгенологические методы исследования желчного пузыря и внепеченочных желчных протоков сегодня практически не применяются, поэтому приводим их краткое описание в качестве исторической справки.
Обзорная рентгенография
Обзорная рентгенография брюшной полости проводится намного реже, чем УЗИ, из-за лучевой нагрузки. Но, тем не менее, она являлась достаточно информативным методом диагностики желчекаменной болезни. На рентгенограмме можно увидеть наличие, месторасположение и количество рентгенпозитивных камней, содержащих соли кальция (рис. 15).
Пероральная холецистография
Пероральная холецистография проводится при подозрении на рентгеннегативные (холестериновые) камни. Метод основывается на всасывании в желудочно-кишечном тракте и выведении с желчью контрастного вещества (рис. 16).
При нарушении всасывания в кишечнике, снижении выделительной функции печени, закупорке пузырного протока камнем и прочем пероральная холецистография может быть отрицательной, т. е. на ней не определяется тень желчного пузыря.
Внутривенная холецистография
Внутривенная холецистография выполняется при отрицательном результате перорального рентгеноконтрастного метода. С помощью данной методики удается контрастировать желчный пузырь в 80–90% случаев (рис. 17).
Компьютерная томография и магнитно-ядерная (магнитно-резонансная) томография
Недостатки классических рентгенологических исследований желчного пузыря с успехом восполняют компьютерная томография (КТ) и магнитно-ядерная томография (магнитно-резонансная томография, МРТ). При калькулезном холестерозе конкременты визуализируются в виде теней однородной структуры (холестериновые камни) (рис. 18) или представлены неоднородными тенями с чередованием участков смешанных камней — холестериновое ядро с кальциево-билирубиновой оболочкой (рис. 19).
Компьютерная томография и магнитно-ядерная томография позволяют заподозрить желчекаменную болезнь у пациентов, обследуемых по поводу другой патологии органов брюшной полости, так как описание изображения желчного пузыря является обязательной составляющей протокола этих исследований.
Литература
* ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ГУЗ ГКБ № 1 им. Н. И. Пирогова, Москва



.jpg)

.jpg)
.jpg)
.jpg)
.jpg)
_575.jpg)
_575.jpg)
_575.jpg)
.jpg)
.jpg)