Гиперинтенсивные очаги по т2 в головном мозге что это значит
Очаги в головном мозге на МРТ
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
Гиперинтенсивные очаги
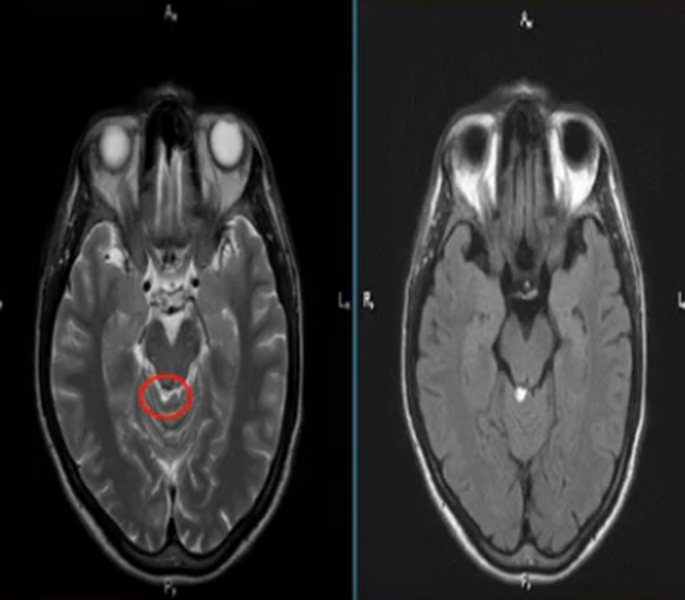
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
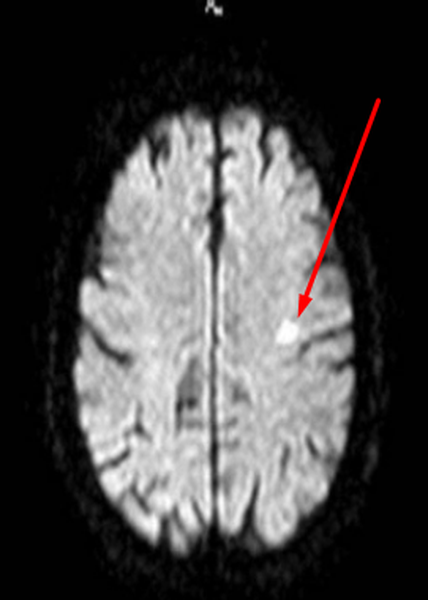
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
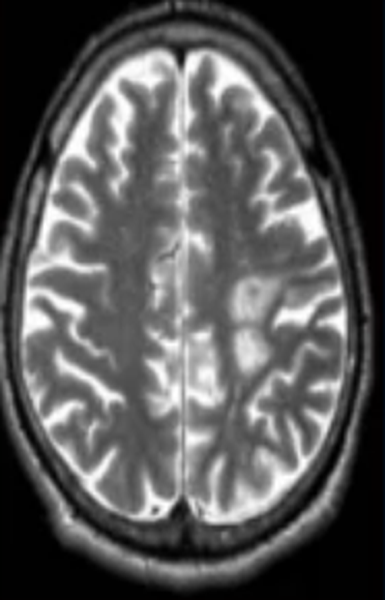
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
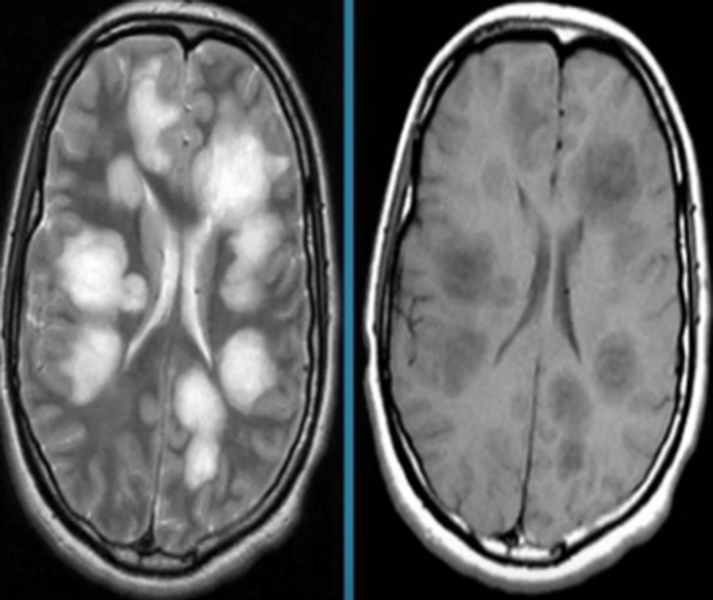
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.






Гиперинтенсивность белого вещества мозга локального характера по данным МРТ головного мозга
Церебральное заболевание мелких сосудов представляет собой гетерогенное заболевание, при котором различные по своей этиологии факторы могут приводить к разным вариантам гиперинтенсивности белого вещества (WMH). Функции формы WMH могут помочь различать эти разные типы изменений. Представляет интерес алгоритм определения объема WMH и различные определения функции формы и местоположения WMH при сканировании мозга МРТ ( 3T).
Особенности формы и местоположения WMH могут также служить для дифференциации WMH предполагаемого сосудистого происхождения от других причин WMH, таких как рассеянный склероз. Такие особенности (например, овальная форма и вовлечение U-волокон в рассеянный склероз) используются для определения наиболее вероятной этиологии WMH в клинической практике, в основном с визуальной оценкой. Однако это может быть сложной задачей, и многие функции WMH не легко визуально воспринимаются. Автоматическое обнаружение и сегментация WMH является предпочтительным, но также сопряжено с техническими проблемами. Эти проблемы включают в себя частичные объемные эффекты, особенно для небольшого WMH и воспроизводимости измерений в пределах напряженности поля MRI, последовательности и вариаций параметров последовательности.
Расшифровка МРТ головного мозга
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
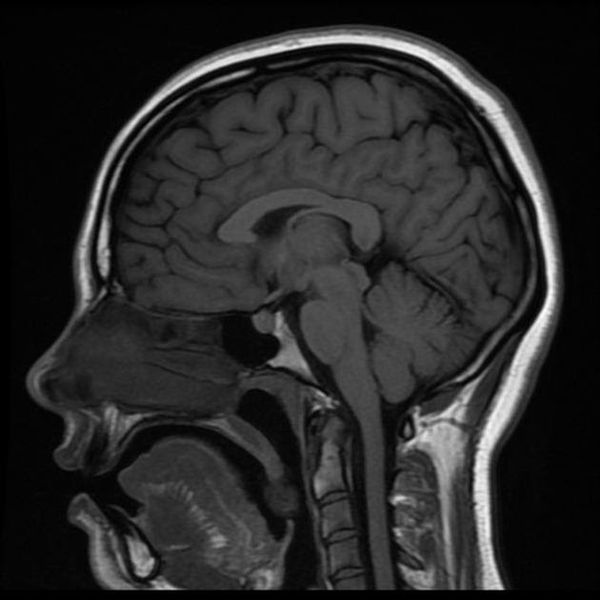
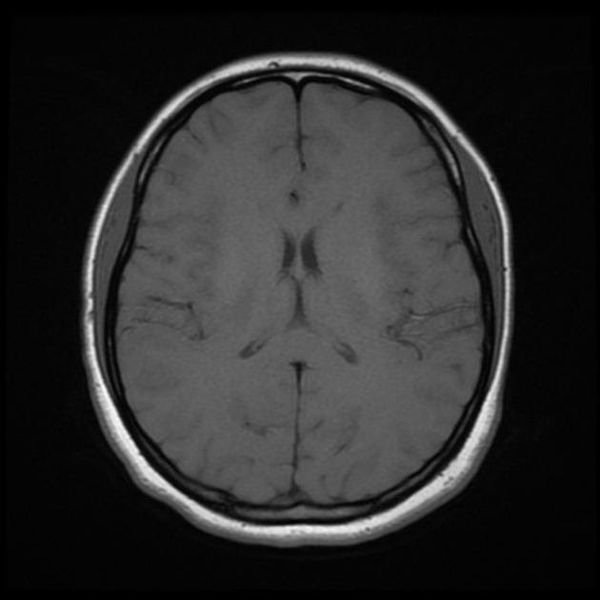
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
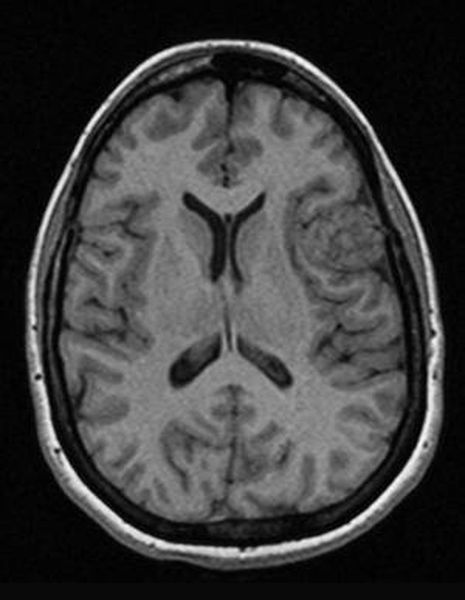
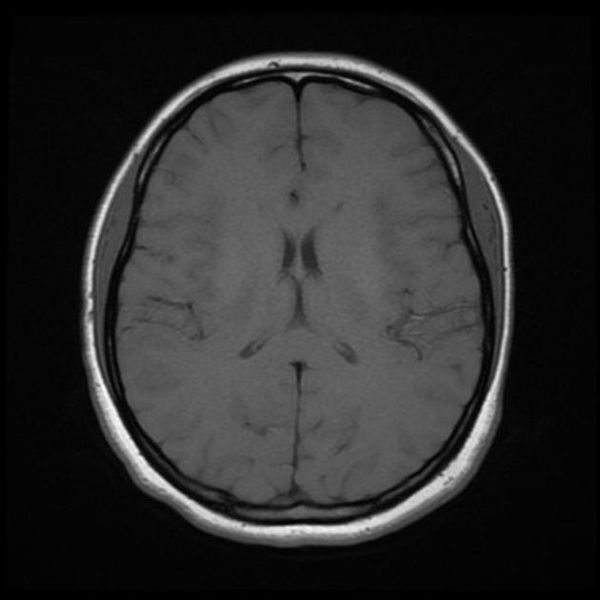
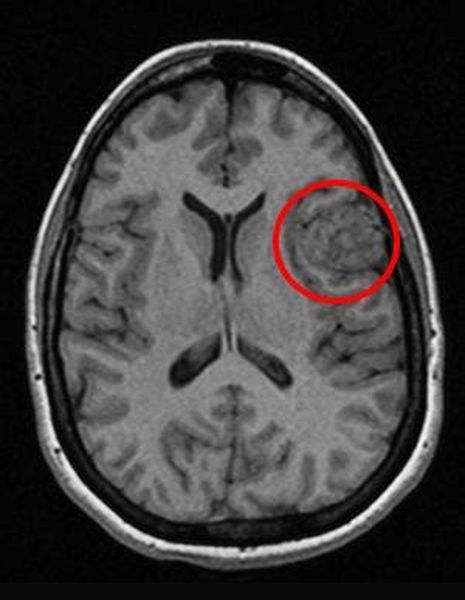
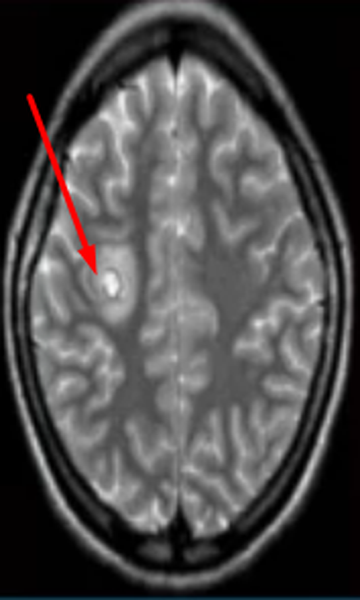
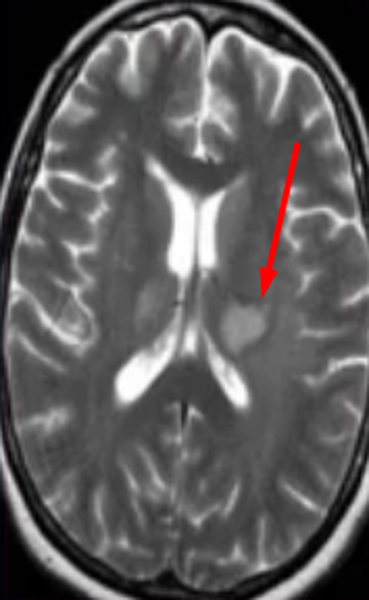
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
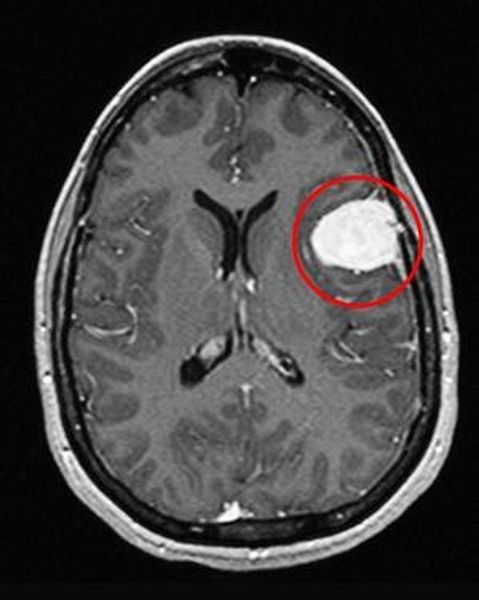
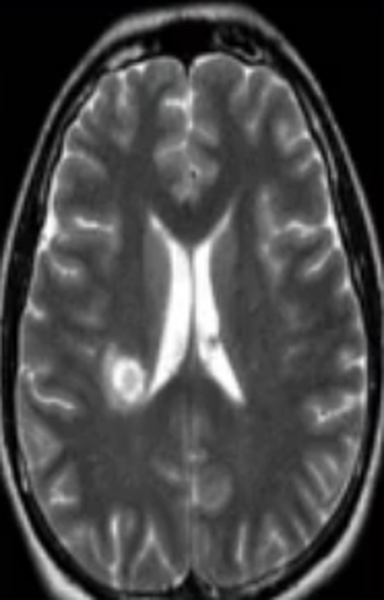
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Гиперинтенсивные очаги по т2 в головном мозге что это значит
МРТ центральной нервной системы является методом выбора у пациентов с клиническими проявлениями рассеянного склероза, одобренным интернациональной группой экспертов в 2001 году. Диагноз рассеянного склероза основывается на подтверждении диссеминации заболевания в пространстве и времени, а также исключении прочих заболеваний, которые могут имитировать клинические и лабораторные проявления рассеянного склероза.
МР-критерии оценки рассеянного склероза основаны на обнаружении локальных очагов в ЦНС, которые имеют типичные для данного заболевания морфологию, тип распространения, эволюцию на Т2-ВИ, FLAIR, пре- и постконтрастных Т1-ВИ. Первые критерии, разработанные группой MAGNIMS в 2010 году, известны как критерии McDonald. С начала 2011 года, по мере появления новой информации из исследований, полученных в том числе и с использованием МР-сканеров с высокой (3.0 Тл и 7.0 Тл) напряженностью магнитного поля, возникла потребность в пересмотре некоторых пунктов критериев McDonald 2010 года. Результатом данной работы стало создание новой редакции критериев MAGNIMS от 2016 года.
ОСНОВНАЯ ЧАСТЬ
В соответствии с критериями McDonald 2010 года для рассеянного склероза, диссеминация в пространстве может быть определена при наличии, по меньшей мере, одного очага на Т2-ВИ в, как минимум, 2-х из 4-х локализаций:
Согласно данным MAGNIMS 2016, необходимо увеличение количества требуемых очагов в перивентрикулярном пространстве с 1 до 3-х, а также выделение дополнительной локализации – зрительного нерва.
Наличие единичного очага в перивентрикулярном пространстве не всегда отражает высокую вероятность наличия демиелинизирующего процесса, что подтверждается случайным обнаружением перивентрикулярных очагов у 30 % пациентов, обследуемых по поводу мигрени. Наличие 3-х или более перивентрикулярных очагов является наиболее точным пороговым значением. Однако следует помнить, что наличие единичного перивентрикулярного очага у детей (а также одного или более гипоинтенсивных на Т1-ВИ очагов) позволяет надежно дифференцировать рассеянный склероз от демиелинизирующих заболеваний с монофазным течением.
Очаги в зрительном нерве
20-31% пациентов с клинически изолированным синдромом дебютируют в виде неврита зрительного нерва. По сравнению с прочими клиническими проявлениями, взрослые пациенты с невритом зрительного нерва с большей вероятностью будут иметь монофазное Лучшие практики лучевой и инструментальной диагностики течение демиелинизирующего процесса. В то же время, наличие по крайней мере одного Т2-ВИ гиперинтенсивного очага головного мозга у детей с невритом зрительного нерва с высокой вероятностью соответствует проявлениям рассеянного склероза. Отсутствие очагов в мозге характерно для монофазного демиелинизирующего процесса.
Данные патологоанатомических исследований показали широкое вовлечение серого вещества в демиелинизирующий процесс при рассеянном склерозе. В то же время, множество кортикальных очагов остаются невидимыми при МР-исследованиях, по крайней мере 1.5 Тл и 3.0 Тл сканерах.
Так как интра-, лейко-, юкстакортикальные очаги не могут быть достоверно различимы на исследованиях, выполненных на большинстве МР-сканеров, для их обозначения группой экспертов принят термин «кортико-юкстакортикальные очаги». В соответствии с критериями McDonald 2010 года, диссеминация во времени может быть установлена на основании одного из пунктов:
Неконтрастируемые гипоинтенсивные очаги на Т1-ВИ («черные дыры») представляют собой хронические очаги выраженного аксонального повреждения. Критерии диссеминации во времени не изменились с 2010 года, и наличие неконтрастируемых «черных дыр» не является дополнительным критерием диссеминации во времени у взрослых пациентов с рассеянным склерозом. Наличие «черных дыр» является признаком, позволяющим дифференцировать рассеянный склероз и монофазный демиелинизирующий процесс у детей.
СИМПТОМНЫЕ ОЧАГИ
Решение о том, является ли выявленный очаг симптоматическим, зачастую принять очень сложно. Разделение очагов на симптомные/асимптомные достаточно просто произвести в стволе мозга, спинном мозге, но не в прочих локализациях. На основании этих сведений группа экспертов рекомендует не производить разделение на симптоматические/несимптоматические очаги.
ВИЗУАЛИЗАЦИЯ СПИННОГО МОЗГА
По данным критериев McDonald 2010 года, бессимптомные очаги в спинном мозге также могут вносить вклад в оценку диссеминации заболевания во времени и пространстве. На основании этих данных рекомендуется выполнять МРТ спинного мозга при отсутствии спинальной неврологической симптоматики для дополнения данных о диссеминации заболевания.
В случае, когда распространение очагов в головном мозге не удовлетворяет критериям диссеминации в пространстве, рекомендуется выполнение МРТ всего спинного мозга для выявления дополнительных очагов. При наличии спинальной симптоматики выполнение МРТ спинного мозга показано для исключения прочих (компрессия, опухоль, васкулит) причин. Значение МРТ спинного мозга в оценке диссеминации во времени при отсутствии неврологической симптоматики низкое.
В 2017 году европейской группой экспертов общества MAGNIMS были опубликованы новые рекомендации к диагностическим критериям рассеянного склероза по McDonald. Работа является результатом консенсуса, принятого на основании мнений экспертов и данных доказательной медицины. Ключевые изменения используемых ранее критериев в первую очередь касаются раздела «диссеминации в пространстве»:
25 % пациентов с клинически изолированными проявлениями заболевания дебютируют с неврита зрительного нерва
Обоснование: зачастую единичные перивентрикулярные очаги являются случайными находками при некоторых состояниях (например, при мигрени); наличие минимум 3-х (трех) очагов повышает диагностическую точность при клинических исследованиях
Обоснование: патологоанатомические исследования показали большой объем поражения серого вещества головного мозга при рассеянном склерозе. Новые техники МРТ имеют высокую чувствительность в отношении локализации очагов. Тем не менее, большинство кортикальных очагов остаются невидимыми на изображениях, полученных при помощи традиционных МР-сканерах с напряженностью поля 1.5 и 3.0 Тл.
Комментарий: так как при помощи традиционных МР-сканеров затруднительно дифференцировать кортикальные и юкстакортикальные очаги, подобные локализации принято объединить в общий термин «кортико-юкстакортикальные».
Обоснование: ранее по критериям McDonald 2010 симптомные очаги (например, очаг в спинном мозге у пациента с соответствующей очаговой неврологической симптоматикой) не включались в диагностические критерии; тем не менее, решить, относится ли очаг к симптомным, зачастую принять затруднительно. Диссеминация в пространстве Новые критерии MAGNIMS 2016 определяют диссеминацию в пространстве как вовлечение по меньшей мере 2 (двух) из 5 (пяти) указанных ниже локализаций в центральной нервной системе:
Диссеминация во времени может быть определена двумя путями:
Критерии 2017 года
На 34-м Конгрессе Европейского комитета по лечению и исследованиям в области рассеянного склероза (ECTRIMS 2018) проходившем в Берлине с 10 по 12 октября ученые из Испании, Великобритании и Нидерландов доложили о полученных новых результатах в диагностике рассеянного склероза (РС). Выяснилось, что использование критериев МакДональда 2017 г. привело к диагностике на 25% больше случаев РС у взрослых по сравнению с использованием критериев 2010 года.
Важно отметить, что использование критериев нового пересмотра часто приводило к более ранней диагностике РС без существенного риска постановки неправильного диагноза. Все докладчики отмечали, что обновлённые критерии МакДональда 2017 года действительно лучше работают на практике и являются более «чувствительными». Как и в предыдущих пересмотрах данных критериев, постановка диагноза РС требует сочетания клинических и радиологических признаков.
Наиболее значимые изменения, внесенные в пересмотр 2017 года:
Критерии
Постановка диагноза рассеянного склероза может быть выполнена при соблюдении любых их пяти нижеперечисленных групп критериев, в зависимости от количества клинических атак:
Диссеминация в пространстве
Диссеминация в пространстве требует наличия ≥1 T2-гиперинтенсивного очага (≥3 мм по длинной оси), симптоматических и/или асимптоматических, типичных для рассеянного склероза, в двух или более из следующих локализаций:
Примечательно, T2-гиперинтенсиные очаги зрительного нерва, присутствующие у пациентов с оптикомиелитом зрительного нерва, не могу использоваться в критериях МакДональда от 2017 года.
Диссеминация во времени
Диссеминация во времени может быть установлена одним из двух способов:
Первично прогрессирующий рассеянный склероз (PPMS)