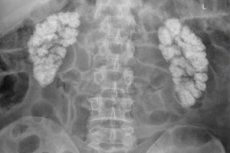
Гиперкальциноз в почках что это
Гиперкальциноз в почках что это
а) Терминология:
• Медуллярный нефрокальциноз (НК), кортикальный нефрокальциноз
• Кальцификация паренхимы почки
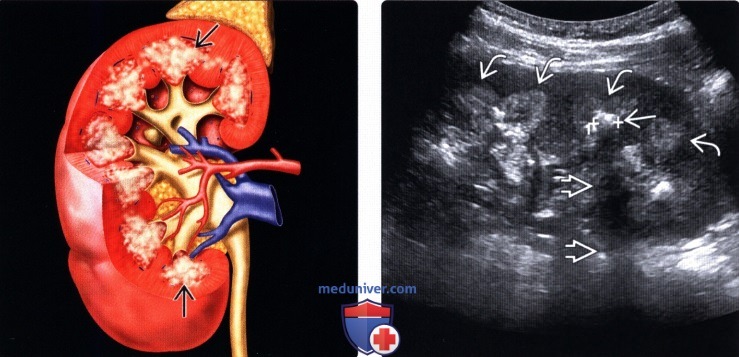
(Правый) На продольном УЗ срезе левой почки визуализируются гиперэхогенные пирамиды с нарушением нормальной кортико-медуллярной дифференциации. Обратите внимание на наличие медуллярного кольца гиперэхогенного края, окружающего почечную пирамиду. Заднее акустическое затенение способствует визуализации конкремента. 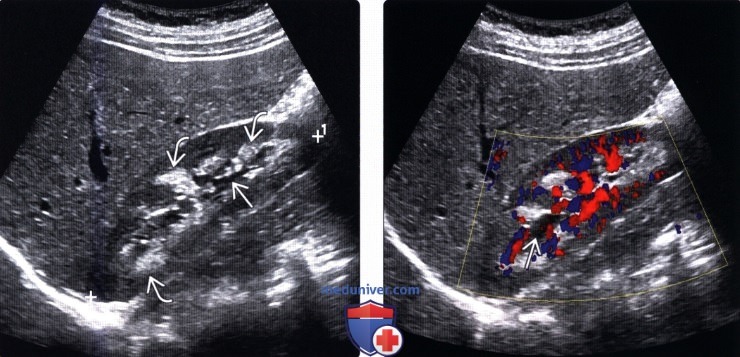
(Правый) На продольном УЗ срезе правой почки с цветовой допплерографией у того же пациента подтверждено наличие гиперэхогенных пространств, представляющих собой каликоэктазию.
в) Дифференциальная диагностика:
• Мочекаменная болезнь
• Эмфизематозный пиелонефрит
• Гиперэхогенное мозговое вещество другой этиологии: метаболические нарушения, болезни накопления, аутосомно-рецессивная поликистозная болезнь почек
г) Патология:
• Наиболее частые причины медуллярного НК: гиперпаратиреоз, почечный канальцевый ацидоз (ПКА) 1 типа (дистальный) и медуллярная губчатая почка
• Наиболее распространенные причины кортикального НК: острый кортикальный некроз, хронический гломерулонефрит, оксалоз
• Сочетанный медуллярный и кортикальный НК встречается редко и наблюдаются при оксалозе
д) Диагностическая памятка:
• Медуллярная губчатая почка — асимметричный, сегментарный или односторонний медуллярный НК
• Гиперпаратиреоз и ПКА 1 типа — обычно диффузная или равномерная кальцификация
• Оксалоз обычно вызывает как медуллярный, так и кортикальный НК
• Нефрокальциноз часто сочетается с мочекаменной болезнью
Редактор: Искандер Милевски. Дата публикации: 14.11.2019
Нефрокальциноз у взрослых и детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гиперкальциемическая нефропатия, нефрокальциноз, кальцификация или обызвествление почек представляет собой генерализованное отложение в почечных тканях кальция в виде его нерастворимых солей (оксалата и фосфата).
Код по МКБ-10
Эпидемиология
Визуализируемый с помощью микроскопии нефрокальциноз относится к случайной, но достаточно частой находке патологоанатомов, а клиническая статистика прижизненного выявления нефрокальциноза составляет 0,1-6%. [1] О нефрокальцинозе сообщалось до 22% случаев первичного гиперпаратиреоза. [2]
По некоторым данным, распространенность нефрокальциноза у недоношенных младенцев доходит до 15-16%.
У взрослых 95-98% случаев приходится на медуллярный нефрокальциноз и 2-5% – на кортикальный.
Причины нефрокальциноза
Основная причина нефрокальциноза, который возникает при целом ряде патологий и является одним из их визуализируемых признаков, – нарушение метаболизма кальция и фосфорно-кальциевого равновесия системного характера, приводящее к отложению тканевых кальцификатов (кальцинатов). В большинстве случаев при нарушениях этих сложных процессов с участием различных факторов отмечается кальцификация билатеральная, то есть развивается нефрокальциноз обеих почек. [3]
Итак, отложение кальция в тканях почек может быть обусловлено:
Нефрокальциноз у детей может быть:
Факторы риска
К факторам риска нефрокальциноза специалисты относят:
Патогенез
Кальций содержат костные ткани, а на долю внескелетного Ca приходится только 1% данного макроэлемента в организме. Уровень кальция контролируется регуляторными механизмами желудочно-кишечного тракта, почками и остеогенными клетками (остеокластами).
В течение суток клубочки почек фильтруют 250 ммоль ионов Ca и с мочой выводится примерно 2% отфильтрованного кальция.
При гиперкальциемической нефропатии патогенез отложения кальцификатов в тканях почек кроется в нарушении механизмов биохимической регуляции уровня кальция и фосфора, а также нарушениях метаболизма костной ткани, обусловленных гормоном паращитовидной железы (ПТГ), витамином D, тиреотропным гормоном кальцитонином (влияющим на синтез ПТГ), пептидным гормоном FGF23 – продуцируемым клетками костной ткани фактором роста фибробластов 23.
Так, экскреции кальция замедляется при повышении синтеза ПТГ, а из-за недостатка кальцитонина увеличивается резорбция костной ткани,
Также в плазме крови и во внеклеточных жидкостях уровень ионизированного Ca повышается, если недостаточно содержание ионов фосфора – вследствие его повышенного выведения из организма. А его выведение может быть чрезмерным из-за нарушения функций почечных канальцев или повышенной выработки гормона FGF23.
Кроме того, немаловажную роль в возрастании концентрации кальция в плазме – с последующей кристаллизацией и отложением его солей в почках – играет гиперактивность внутриклеточного фермента 1-α-гидроксилазы, обеспечивающей трансформацию витамина D в кальцитриол (1,25-дигидроксивитамин D3). В совокупности с высоким уровнем паратиреоидного гормона кальцитриол стимулирует реабсорбцию Са в кишечнике. [13]
Симптомы нефрокальциноза
По словам нефрологов сам процесс кальцификации почек происходит бессимптомно, и ранние или первые признаки нефрокальциноза отсутствуют, кроме тех случаев, когда начинают проявлять себя последствия причинных факторов, обусловливающих ухудшение клубочковой фильтрации почек и снижение ее скорости.
Симптомы варьируются от этиологии и могут включать: артериальную гипертензию; повышенное мочеобразование – полиурию и учащенное мочеиспускание; полидипсию (неуемную жажду).
В случаях медуллярного нефрокальциноза очаговые кальциевые отложения могут образовываться в чашечках почек с формированием мочевых конкрементов, которые приводят к рецидивирующим инфекциям мочевыводящих путей; к абдоминальным и поясничным болям (вплоть до почечных колик); тошноте и рвоте; появлению в моче крови (гематурии).
У детей первого года жизни нефрокальциноз – кроме нарушений мочеиспускания и склонности к инфекционным воспалениям мочевыводящих путей – тормозит физическое и психомоторное развитие.
Последствия и осложнения
Среди последствий нефрокальциноза следует отметить развитие очаговой известковой дистрофии почек, приводящей к острой и хронической почечной недостаточности с возможной интоксикацией организма (уремией) содержащимися в крови химическими соединениями (мочевиной и креатинином).
Возможно осложнение в виде обструктивной уропатии, приводящей к отеку почки и гидронефрозу.
Кальцификация верхушек почечных пирамид (сосочков) приводит к хроническому тубулоинтерстициальному нефриту.
Медуллярный нефрокальциноз – особенно при наличии у пациентов гиперпаратиреоза – часто осложняется мочекаменной болезнью, которая начинается с отложения в почечных чашечках микроскопических кальций-оксалатных кристаллов. [14]
Формы
Осаждение и накопление кальция при нефрокальцинозе может быть трех типов:
Отложения могут накапливаться во внутреннем медуллярном интерстиции, в базальных мембранах и в изгибах петель Генле, в корковом слое и даже в просветах канальцев. И в зависимости от локализации нефрокальциноз разделяют на медуллярный и кортикальный.
Медуллярный нефрокальциноз характеризуется интерстициальным (межклеточным) отложением оксалата и фосфата кальция в мозговом веществе почки – вокруг почечных пирамид.
Если кальцификации подвергаются ткани коркового слоя паренхимы почек – в виде одной-двух полос отложившихся солей Ca вдоль зоны поврежденных кортикальных тканей или множества мелких отложений, разбросанных в почечной коре – то определяется кортикальный нефрокальциноз.
Диагностика нефрокальциноза
Диагностика нефрокальциноза требует полного исследования почек. Патологию диагностируют, как правило, методами визуализации, так как обнаружить отложения Са может только инструментальная диагностика с помощью: УЗИ почек и мочеточников; [15] ультразвуковой допплерографии почек, КТ или МРТ.
При недостаточной убедительности результатов лучевых методов в диагностике почек для подтверждения нефрокальциноза может потребоваться биопсия почки.
Необходимые лабораторные исследования включают анализы мочи: общий, пробу по Зимницкому, на общий кальций в моче, а также экскрецию фосфата, оксалата, цитрата и креатинина. Сдаются анализы на общий и ионизированный кальций в крови, на содержание в плазме крови щелочной фосфазы, паратгормона, кальцитонина.
Учитывая многофакторную этиологию кальциноза почек, спектр диагностических исследований может гораздо шире. Например, для выявления остеопороза проводится КТ губчатой костной ткани, рентгеновская абсорбциометрия и УЗИ-денситометрия; большего количества анализов требует определение синдрома МЭН I типа и т.д. [16]
Дифференциальная диагностика
Обязательна дифференциальная диагностика: с папиллярным некрозом почки, туберкулезом почки, пневмоцистной или микобактериальной внелегочной инфекцией у пациентов с СПИДом и др.
Не следует путать нефрокальциноз с нефролитиазом, то есть образованием камней в почках, хотя у части пациентов обе патологии присутствуют одновременно.
Причины и лечение кальцификации
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Гиперкальциноз в почках что это
а) Терминология:
1. Синонимы:
• Медуллярный нефрокальциноз, кортикальный нефрокальциноз
2. Определение:
• Рентгенопозитивные диффузные отложения кальция в почечной паренхиме
2. Рентгенологические признаки нефрокальциноза:
• Рентгенография:
о Мелкая точечная кальцификация в почечных пирамидах
о Крупная сливная кальцификация
о Точечная или по типу «трамвайной линии» кальцификация коркового вещества
• Внутривенная пиелография:
о Медуллярный нефрокальциноз: кальцификация в почечных пирамидах на нативных рентгенограммах
о Можно визуализировать линейную исчерченность и кистозные полости в сосочках у пациентов с губчатой почкой
3. КТ при нефрокальцинозе:
• Бесконтрастная КТ:
о Точечная или сливная кальцификация в почечной паренхиме
о Кольцевидный рисунок из-за относительно повышенной кальцификации в кортико-медуллярном сегменте
4. МРТ при нефрокальцинозе:
• Кальцификация имеет низкую ИС на Т1-ВИ и Т2-ВИ
• Участки плотной кальцифицированной паренхимы, не накапливающие контраст
5. УЗИ при нефрокальцинозе:
• Исследование в режиме серой шкалы:
о Медуллярный нефрокальциноз: эхогенные почечные пирамиды:
— Может быть представлен в виде кольца с повышенной эхогенностью по периферии пирамиды
— Наличие задней тени варьирует в зависимости от количества и плотности кальцификаций
о Кортикальный нефрокальциноз:
— Гиперэхогенное по периферии корковое вещество с акустической дорожкой
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Бесконтрастная КТ
• Рекомендации по протоколу визуализации:
о Выявление нефрокальциноза на рентгенограммах оптимизировано техникой низкого напряжения
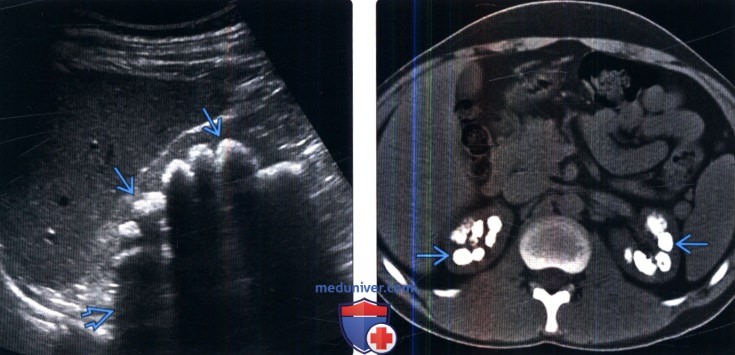
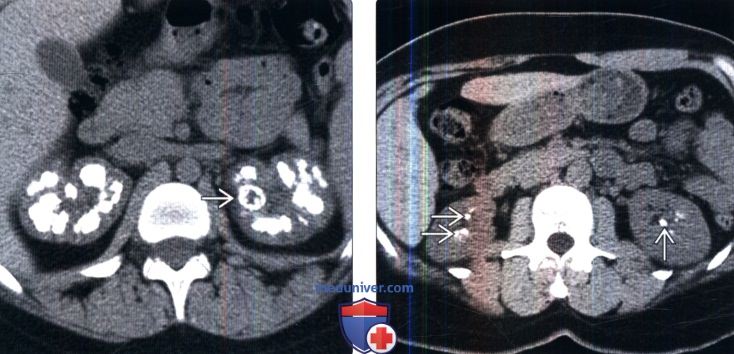
(Справа) Бесконтрастная КТ, аксиальная проекция: у этого же пациента выявлены распространенные плотные кальцификаты в мозговом веществе обеих почек. Медуллярный нефрокальциноз, вызванный гиперпаратиреозом и ацидозом почечных канальцев, обычно очень плотный (в отличие от губчатой почки).
в) Дифференциальная диагностика нефрокальциноза:
1. Технические артефакты:
• Бесконтрастная КТ: остаточный контраст
2. Папиллярный некроз почки:
• Чаще при аналгетической нефропатии
• Криволинейный, кольцевидный или треугольный кальцификат в некротизированных сосочках
• Кальцификаты расположены по дуге, соответствующей положению верхушек сосочков
• Может быть неотличим от нефрокальциноза
3. Туберкулез почки:
• Очаговая аморфная кальцификация в почке в очагах казеозной инфекции
• Диффузная: плотная кальцификация по всей аутонефрэктомической почки («пластинчатая» почка)
4. Внелегочная инфекция, вызванная Pneumocystis carinii или Mycobacterium avium-intracellulare у пациентов с СПИДом:
• Возможно наличие как кортикальной, так и медуллярной точечной кальцификации
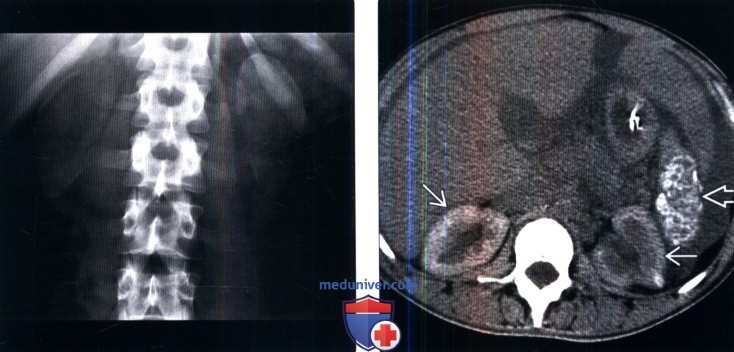
(Справа) Бесконтрастная КТ, аксиальная проекция: у пациента с медуллярной губчатой почкой обнаружены множественные очаговые кальцификации в мозговом веществе обеих почек. Медуллярная губчатая почка обычно приводит ко многоочаговой, но не диффузной кальцификации мозгового вещества около верхушек почечных пирамид.
2. Макроскопические и хирургические признаки:
• Зависят от этиологии нефрокальциноза
3. Микроскопия:
• Отложение кальция в интерстиции, клетках канальцевого эпителия, вдоль базальных мембран:
о Кроме того, отложение кальция в просвете канальцев
(Справа)Бесконтрастная КТ, аксиальная проекция: у молодой женщины с серповидноклеточной анемией и кортикальным нефрокальцинозом выявлены диффузная кальцификация коркового вещества обеих почек и диффузная кальцификация атрофированной селезенки с хроническим инфарктом.
д) Клинические особенности:
1. Клиническая картина нефрокальциноза:
• Наиболее частые признаки/симптомы:
о Чаще протекает бессимптомно
о Другие признаки/симптомы:
— Боль в боку, гематурия при наличии связи с уролитиазом
• Клинический профиль: кортикальный нефрокальциноз:
о Острый кортикальный некроз:
— Острое повреждение сосудов (шок, отслойка плаценты)
— Нефротоксичные препараты (этиленгликоль, анестезия метоксифлураном, амфотерицин В)
о Хронический гломерулонефрит
о Синдром Альпорта: наследственный нефрит и нервная глухота
• Клинический профиль: медуллярный нефрокальциноз:
о Скелетная деоссификация:
— Первичный и вторичный гиперпаратиреоз
— Метастазы в костях
— Пролонгированная иммобилизация
о Увеличение всасывания кальция в кишечнике:
— Саркоидоз
— Молочно-щелочной синдром
о Губчатая почка
о Гипероксалурия:
— Наследственный тип (оксалоз)
— Приобретенный: вторичный по отношению к заболеваниям тонкой кишки или бариатрической хирургии
о Ацидоз почечных канальцев первого типа (дистальный):
— Первичный или вторичный по отношению к другим системным заболеваниям (синдром Шегрена, системная красная волчанка и др.)
— Дистальный каналец не способен секретировать ионы водорода
— Метаболический ацидоз с pH мочи более 5,5
— Ацидоз почечных канальцев второго типа (проксимальный) никогда не вызывает нефрокальциноз
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Заболеваемость: 0,1-6%
о Губчатая почка: встречают в 0,5% экскреторных урограмм
3. Течение и прогноз:
• Зависит от основной причины развития нефрокальциноза
4. Лечение нефрокальциноза:
• Методы, риски, осложнения:
о Медуллярный нефрокальциноз часто осложняется уролитиазом
о Пациентам с гиперпаратиреозом рекомендуют резекцию паращитовидных желез:
— Даже если сывороточный кальций в пределах нормы, особенно при наличии камней в почках:
У пациентов с гиперпаратиреозом распространенность мочекаменной болезни повышается в четыре раза
е) Диагностическая памятка:
1. Следует учесть:
• Очаговые области дистрофической кальцификации в объемном образовании или локализации инфекции не рассматривают как нефрокальциноз
2. Советы по интерпретации изображений:
• Объемный плотный медуллярный нефрокальциноз обычно служит результатом ацидоза почечных канальцев первого типа
• Односторонний или сегментарный медуллярный многоочаговый нефрокальциноз: губчатая почка
ж) Список использованной литературы:
1. Shavit L et al: What is nephrocalcinosis? Kidney Int. ePub, 2015
2. Koraishy FM et al: CT urography for the diagnosis of medullary sponge kidney. Am J Nephrol. 39(2):165-70, 2014
3. Fabris A et al: Medullary sponge kidney: state of the art. Nephrol Dial Transplant. 28(5):111 1-9,2013
4. Hida T et al: MR imaging of focal medullary sponge kidney: case report. Magn Reson MedSci. 1 1 (1):65-9, 2012
5. Venkatanarasimha N et al: Imaging features of ductal plate malformations in adults. Clin Radiol. 66(11):1086-93, 2011
6. Eddington H et al: Vascular calcification in chronic kidney disease: a clinical review. J Ren Care. 35 Suppl 1:45-50, 2009
7. Bobrowski AEetakThe primary hyperoxalurias. Semin Nephrol. 28(2): 152-62, 2008
8. Heher EC et al: Adverse renal and metabolic effects associated with oral sodium phosphate bowel preparation. Clin J Am Soc Nephrol. 3(5)4 494-503, 2008
9. Muthukrishnan J et al: Distal renal tubular acidosis due to primary hyperparathyroidism. Endocr Pract. 14(9): 1 133-6, 2008
10. Suh JM et al: Primary hyperparathyroidism: is there an increased prevalence of renal stone disease?. AJR Am J Roentgenol. 191 (3):908—1 1,2008
11. Diallo O et al: Type 1 primary hyperoxaluria in pediatric patients: renal sonographic patterns. AJR Am J Roentgenol. 183(6)4 767-70, 2004
12. Chen MY et al: Abnormal calcification on plain radiographs of the abdomen. Crit Rev Diagn Imaging. 40(2-3):63-202, 1999
13. Dyer RB et al: Abnormal calcifications in the urinary tract. Radiographics. 18(6)4405-24, 1998
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 4.10.2019