Гипермобильность суставов у детей что делать
Гипермобильный синдром: клинические проявления, дифференциальный диагноз, подходы к терапии
Н.Г. Правдюк, Н.А.Шостак
Кафедра факультетской терапии им. А.И. Нестерова, Российский государственный медицинский университет, Москва Дисплазия соединительной ткани (ДСТ) представляет собой уникальную онтогенетическую аномалию развития организма, которая относится к числу сложных вопросов современной медицины. Рассматриваются основные подходы к дифференциальной диагностике различныхформ ДТС. Ведущее место отводится клинической оценке, подходам к терапии одного из вариантов недифференцированной формы ДТС – гипермобильному синдрому.
Ключевые слова: дисплазия соединительной ткани, гипермобильный синдром, гипермобильность суставов.
РФК 2008;3:70-75
Hypermobility syndrome: clinical manifestations, differential diagnosis, therapy approaches N.A. Shostak, N.G. Pravdyuk
Chair of Faculty Therapy named after A.I. Nesterov, Russian State Medical University, Moscow Connective tissue dysplasia (CTD) represents special ontogenetic abnormality which is a complex problem of contemporary medicine. The principles of differential diagnosis of various forms of CTD are considered. A clinical estimation and therapy approaches are discussed with focus on hypermobility syndrome as one of undifferentiated form of CTD.
Key words: connective tissue dysplasia, hypermobility syndrome, joint hypermobility.
Rational Pharmacother. Card. 2008;3:70-75
Группа наследственных заболеваний соединительной ткани и скелета была впервые выделена американским генетиком Mc Kusick в 1955 году. К тому времени она объединяла лишь некоторые нозологические формы: несовершенный остеогенез, синдром Марфана, синдром Элерса-Данло, эластическую псевдоксантому и гаргоилизм. [1] В течение последующих трех десятилетий благодаря достижениям генетики были описаны и классифицированы свыше 200 заболеваний соединительной ткани и скелета наследственного характера.
Клинические проявления дисплазий соединительной ткани
Дисплазия соединительной ткани (ДСТ) – генетически детерминированное нарушение развития соединительной ткани, приводящее к изменению ее структуры и функций и реализующееся в клиническом многообразии фенотипических признаков и органных проявлений. В настоящее время предложено подразделение ДСТ на дифференцированный и недифференцированный синдромы [2].
Дифференцированные дисплазии характеризуются установленным генным или биохимическим дефектом с определенным типом наследования и клинической картиной заболевания (синдром Марфана, синдром Элерса-Данлоса, несовершенный остеогенез, эластическая псевдоксантома и др.).
Недифференцированные дисплазии соединительной ткани диагностируются в случаях, когда наборфенотипических признаков не соответствует ни одному из дифференцированных синдромов.
Соединительнотканная дисплазия, затрагивая все органы и системы, проявляется комплексом фенотипических признаков. Весьма характерным для ДСТ является генерализованная гипермобильность суставов (ГМС), которая может быть ведущим признаком как недифференцированной ДСТ, так и частью дифференцированных синдромов.
Для объективной оценки генерализованной гипермобильности суставов используются критерии Бейтона [3] (табл. 1).
Таблица 1. Признаки гипермобильности суставов (критерии Бейтона)
Научный и практический интерес к ГМС возник еще в конце 19 века, когда были описаны наследственные синдромы, в клинической картине которых ГМС являлась одним из ведущих симптомов (синдром Марфана, синдром Элерса-Данло, несовершенный остеогенез). Влияние ГМС на состояние здоровья имеет самые разнообразные аспекты. Первое описание ГМС было сделано в 1967 году Kirk, Ansell и Bywaters. [4]. Авторами был предложен термин «гипермобильный синдром» (ГС), отражающий феномен гипермобильности суставов, сочетающийся с дисфункцией опорно-двигательного аппарата (подвывихи, артралгии). Позже стало известно, что ГМС ассоциируется с внешними фенотипическими признаками ДСТ, сходными с маркерами дисплазии при дифференцированных синдромах, а «гипермобильный синдром» стал рассматриваться в рамках нозологической формы. Однако генетическая основа ГС до настоящего времени остается неизвестной.
Клинические проявления ГС многообразны и включают как суставные, так и внесуставные признаки, отраженные в критериях ГС. Диагностические критерии ГС представлены в табл. 2 и именуются Брайтоновскими критериями [5].
Малые критерии ГС были дополнены в ходе работ А.Г. Беленького [6] и включают пролапс митрального клапана, полую стопу, браходактилию, деформацию грудной клетки, сандалевидную щель стопы, сколиоз, Hallux valgus. ГС диагностируется при наличии 2 больших критериев, 1 большого и 2 малых критериев или 4 малых. Достаточно 2 малых критериев, если родственник 1 линии родства имеет признаки ДСТ.
Таблица 2. Диагностические критерии ГС (Brighton, 1998г)
Малые критерии:
Основным клиническим проявлением ГС является поражение опорно-двигательного аппарата в виде артралгий (полиартралгий), ассоциированных с физической нагрузкой. Наиболее часто в процесс вовлекаются коленные и голеностопные суставы. Причиной болевого синдрома в этом случае является чувствительность к нагрузке опорных суставов и умеренные ортопедические аномалии (дисплазия тазобедренных суставов, продольное и поперечное плоскостопие). Дебют артралгий приходится на молодой возраст, преимущественно у лиц женского пола. Подвывихи суставов (в основном, голеностопных и коленных) типичны для пациентов с ГС. Рецидивирующий выпот в суставе, как проявление ГМС, является нечастой, но наиболее сложной диагностической ситуацией. Характерной особенностью синовита при ГМС является непосредственная связь с травмой, невоспалительный характер синовиальной жидкости и быстрое обратное развитие. В последующему этих пациентов может развиться стойкая артралгия травмированного коленного сустава, связанная с постравматической менископатией. Дорсалгии, нередко сочетающиеся со сколиозом и спондилолистезом, встречаются у пациентов с ГС в любом возрасте. Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурситы, туннельные синдромы) встречаются у пациентов с ГС и возникают в ответ на необычную (непривычную) нагрузку или минимальную травму. Наиболее полная картина клинических проявлений и потенциальных осложнений ГС (в том числе со стороны опорно-двигательного аппарата) представлена в табл. 3.
Таблица 3. Клинические проявления и потенциальные осложнения ГС [1]
Хронические (нетравматические)
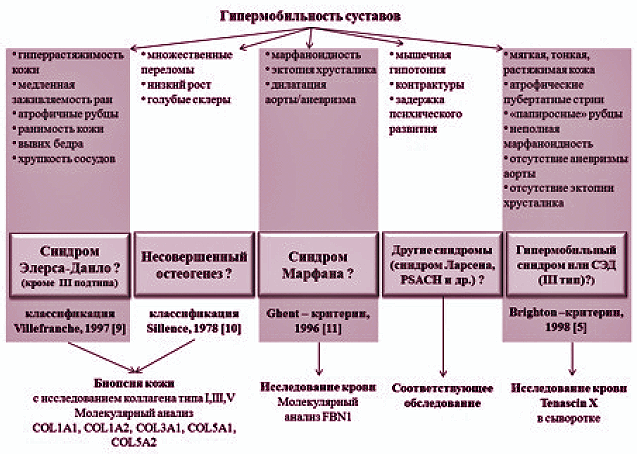
ГМС требует тщательного клинического анализа и дифференцированного диагностического подхода. Немаловажную роль в диагностике ГС играет оценка фенотипических маркеров ДСТ. При наличии сопутствующей гиперрастяжимости кожи (диагностируемой при толщине кожной складки над ключицами > 2 см), атрофичных рубцов, повышенной ранимости кожи, в первую очередь, следует думать о классическом варианте синдрома Элерса-Данло (СЭД) (I/II подтип по классификации Villefranche, 1997). Наличие же врожденного вывиха суставов свидетельствует в пользу артрохалазического типа (VII подтип). Обширные кровоподтеки на коже и/или семейный анамнез сосудистых или кишечных разрывов или внезапной смерти являются признаками сосудистого подтипа СЭД (IV). Если умеренная гипермобильность суставов сочетается с характерным внешним обликом, подвывихом хрусталика и/или дилатацией аорты или аневризмой, необходимо думать о синдроме Марфана. Та же клиническая комбинация без глазных и кардиальных проявлений свидетельствует в пользу гипермобильного подтипа СЭД (III). В настоящее время не определены генетические и нозологические границы между гипермобильным типом СЭД и ГС. Кроме того, было показано, что у пациентов с III подтипом СЭД и ГС имеются мутации в генах, кодирующих неколлагеновые молекулы Tenascin-X, при этом отмечается снижение уровня сывороточного Tenascin-X в обеих группах гетерозиготных лиц женского пола [7]. Идентификация мутаций генов Тenascin-X является важной моделью изучения генетической основы ГС.
Клиническая картина несовершенного остеогенеза характеризуется повышенной ломкостью костей, переломы возникают при небольших нагрузках или спонтанно. Клиническая картина заболевания не ограничивается патологией скелета. Синие склеры, низкий рост, разрушение дентина зубов, прогрессирующая тугоухость в детском и юношеском возрасте, контрактуры, мышечная гипотония и повышенная частота пупочных и паховых грыж, врожденных пороков сердца и нефролитиаза – характерный комплекс патологических изменений при несовершенном остеогенезе. Другие характерные признаки в сочетании с ГМС могут указывать на наличие псевдоахондроплазии (PSACH), синдрома Ларсена, мышечной дистрофии Ульриха и др.
Биохимические и генетические нарушения при ДСТ
Наряду с клинической оценкой ДСТ в диагностике заболевания важную роль играют биохимические методы исследования. Они позволяют оценить состояние обмена соединительной ткани, уточнить диагноз, прогнозировать течение заболевания. Наиболее информативным является определение уровня оксипролина и гликозоаминогликанов в суточной моче, а также лизина, пролина, оксипролина в сыворотке крови. Генетические дефекты синтеза коллагена приводят к уменьшению его поперечных связей и возрастанию количества легкорастворимых фракций. Именно поэтому у больных с врожденной дисплазией соединительной ткани отмечается достоверное повышение оксипролина в суточной моче, степень которого коррелирует с тяжестью патологического процесса. О катаболизме межклеточного вещества судят по величине экскреции гликозоаминогликанов [8].
Для наследственных заболеваний соединительной ткани характерно изменение соотношения коллагенов разных типов и нарушение структуры коллагенового волокна. Типирование коллагена проводится методом непрямой иммунофлюоресценции по Sternberg L.A. при помощи поликлональных антител кфибронектину и коллагену [8]. Современной и перспективной является молекулярно-генетическая диагностика (ДНК-диагностика) дисплазии соединительной ткани, предполагающая применение молекулярных методов выявления генных мутаций. Молекулярный анализ гена fibrillin1 (FBN1) при подозрении на синдром Марфана может быть выполнен на геномной ДНК, извлеченной из лейкоцитов крови. В случаях диагностики СЭД или несовершенного остеогенеза проводится биопсия кожи с последующим биохимическим анализом коллагена типов I, III и V. В зависимости от клинической и биохимической оценки дальнейший молекулярный анализ проводится на ДНК, извлеченной из культивируемых фибробластов.
Алгоритм обследования пациента с гипермобильностью суставов представлен на рис. 1.
Рисунок 1. Алгоритм диагностики гипермобильности суставов
Возможности лечения ДСТ
Лечение ГМС при отсутствии жалоб не требует специальных мероприятий. При умеренных артралгиях показано ограничение физических нагрузок. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентациюи исключение игровых видов спорта. При упорных болях в одном или нескольких суставах используют эластичные ортезы, обеспечивающие искусственное ограничение объема движений. Немаловажную роль играет укрепление окружающих болезненный сустав мышц с помощью изометрических упражнений, обеспечивающих оптимизацию локальной биомеханики и как следствие – исчезновение болей. В качестве симптоматической медикаментозной терапии при болевом синдроме показан прием нестероидных противовоспалительных препаратов и анальгетиков. С учётом патогенетической основы несостоятельности соединительной ткани и системного характера проявлений ГС основным направлением терапии является коррекция нарушенного метаболизма коллагена. Это позволяет предотвращать возможные осложнения ДСТ. К средствам, стимулирующим коллагенообразование, относят аскорбиновую кислоту, препараты мукополисахаридной природы (хондроитинсульфат, глюкозаминсульфат), витамины группы В (В1, В2, В3, В6) и микроэлементы (медь, цинк, магний). Последние являются кофакторами внутри- и внеклеточного созревания молекулы коллагена и других структурных элементов соединительной ткани [8].
Особая роль в регуляции метаболизма соединительной ткани отводится магнию. В условиях его недостатка происходит усиление деградации коллагеновых и, возможно, эластиновых волокон, а также полисахаридных нитей гиалуронана. Это обусловлено инактивацией гиалуронансинтетаз и эластаз, а также повышением активности гиалуронидаз и матричных металлопротеиназ. На клеточном уровне дефицит магния приводит также к увеличению числа дисфункциональных молекул т-РНК, замедляя, тем самым, скорость белкового синтеза. Кроме того, определенную роль в деградации соединительной ткани играют аутоиммунные реакции, обусловленные присутствием аллеля Bw35 системы HLA. Активация Т-клеточного иммунитета к компонентам соединительной ткани, содержащим рецепторы, соответствующие антигену Вw35, приводит к деградации соединительнотканного матрикса, что сопряжено с неконтролируемой потерей магния [12]. Повышенная экспрессия этого антигена отмечена у пациентов с первичным пролапсом митрального клапана, который является фенотипическим маркером ГС. В ряде исследований показана принципиальная возможность замедления процессов дегенерации соединительной ткани при лечении препаратами магния. Это достигается посредством усиления биосинтетической активности фибробластов, ответственных за нормализацию волокнистых структур соединительнотканного матрикса [13].
Необходимо отметить, что ДСТ имеет, как правило, прогрессирующий характер и лежит в основе формирования соматической патологии. Последняя нередко выходит на первый план и определяет прогноз основного заболевания. Своевременная метаболическая терапия играет важную роль в лечении и профилактике потенциальных осложнений ДСТ, в том числе ГС.
Синдром гипермобильности суставов у детей
В теории, различие между гипермобильностью и верхним пределом нормальной мобильности является произвольным, поскольку движение суставов различно в пределах общей популяции. Однако, на практике у большинства детей трудно отличить гипермобильность от общепринятой клинической нормы.
Гипермобильность может быть локализованной, вовлекающей один или несколько суставов, или генерализованной, с вовлечением ряда суставов по всему телу. Хотя избыточная разболтанность суставов является выраженной чертой многих системных нарушений, чаще она возникает изолированно.
Таблица 1. Заболевания, характеризующиеся гипермобильностью
Синдром гипермобильности
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Генерализованнная гипермобильность при отсутствии системного заболевания является частым нарушением, которое имеет распространеность 4-13% в общей популяции. Вероятно, здесь недооценивается истинная частота, поскольку у многих людей с гипермобильностью все же не развиваются симптомы со стороны суставов, или они не обращаются за медицинской помощью. Кроме того, распространеннность гипермобильности заметно варьирует в зависимсоти от возраста, пола и этнической принадлежности обследуемой популяции.
Хорошо известно, что дети имеют относительно разболтанные суставы по сравнению со взрослыми; эта нормальная избыточная подвижность быстро уменьшается в период старшего детского или раннего подросткового возраста и более медленно на протяжении периода зрелости. Связанное с возрастом снижение мобильности суставов приписывали прогрессирущим биохимическим изменениям структуры коллагена, которые приводят к повышению жесткости компонентов соединительной ткани в суставах. В любом данном возрасте у женщин отмечается более высокая степень подвижности суставов.
Гипермобильность также очень заметно варьирует в различных этнических группах: она чаще отмечается у лиц африканского, азиатского и средне-восточного происхождения. В данных этнических группах сохраняются вариации, обусловленные возрастом и полом.
Исследователи, изучающие распространенность синдрома гипермобильности, часто обследовали пациентов в ревматологических клиниках, куда их направляют для оценки по поводу жалоб со стороны скелетно-мышечной системы. Систематическое обследование данных лиц на признаки генерализованной гипермобильности при отсутствии системного заболевания дало показатели распространенности синдрома гипермобильности 2-5%, при относительном преобладании синдрома у молодых девушек. Как и в случае с генерализованной гипермобильностью, данные цифры, вероятно, не отражают истинную распространенность синдрома, поскольку многие лица не обращаются за медицинской помощью при слабовыраженных или периодических мышечно-скелетных симптомах.
В подгруппе пациентов с эпизодической и неясной болью в суставах распространенность синдрома гипермобильности может быть значительно выше. Gedalia и коллеги обнаружили гипермобильность у 66% школьников с рецидивирующим артритом или артралгией неясной этиологии. Хотя артрит обычно не считается признаком синдрома гипермобильности, эти данные предполагают повышенную распространенность данного состония у детей с периодическими мышечно-скелетными симптомами.
Первичные заболевания, которые могут включать гипермобильность перечислены в таблице 1. Генерализованная гипермобильность является выраженной чертой наследственных заболеваний соединительной ткани, включая синдром Марфана, синдром Ehlers-Danlos и остеогенез imperfecta. При марфаноидном синдроме гипермобильности генерализованная гипермобильнсоть отмечается в сочетании с типичными скелетными проявлениями и кожной гиперэластичностью синдрома Марфана, но проявления со стороны глаз и сердечно-сосудистой системы отсутствуют. Гипермобильность часто отмечается при метаболических заболеваниях, таких как гомоцистинурия и гиперлизинемия, хромосомных нарушениях, таких как синдром Дауна, и при разнообразных семейных и спорадических генетических синдромах. Разболтанность суставов может быть связана с ортопедическими нарушениями, включая врожденную гиперплазию бедра и рецидивирующие дислокации плеча и надколенной чашечки.
Гипермобильность может быть приобретенной при неврологических заболеваниях, таких как полиомиелит и сухотка спинного мозга (tabes dorsalis) и неврологических заболеваниях. Хотя гипермобильность может развиться при ювенильном ревматоидном артрите, гораздо более вероятно ограничение подвижности суставов.
Хотя точная этиология синдрома гипермобильности неизвестна, он без сомнения имеет сильный генетический компонент. Пораженные родственники первого порядка выявляются в 50% случаев. Наиболее распространенным является аутосомно-доминантный тип наследования, хотя аутосомно-рецессивный и Х-связанный тип также были зафиксированы.
Преобладание женщин с синдромом гипермобильности способствовало предположению о роли связанных с полом факторов в развитии и проявлении данного нарушения. Некоторые клиницисты отмечали фенотипические различия, включая различия в локализации, характере, и тяжести суставных симптомов, между мужчинами и женщинами из одной и той же семьи. Относительная роль внешних воздействий, та-ких как эстроген или Х-связанные генетические факторы, не понятна.
Биохимические и молекулярные исследования подтвердили классификацию синдрома гипермобильности, как нарушения соединительной ткани. Анализ коллагена образцов кожи от пациентов с синдромом гипермобильности показал нарушение нормальных соотношений подтипов коллагена и аномалии микроскопической структуры соединительной ткани. В 1996 Британское общество ревматологии сообщило о выявлении мутаций в генах фибриллина в нескольких семьях с синдромом гипермобильности.
Несмотря на углубленные размышления, патогенез генерализованной разболтанности суставов при синдроме гипермобильности остается неясным. Кажется вероятным, что нормальное развитие и функция суставов требуют взаимодействия ряда генов, кодирующих структуру и сборку протеинов относящейся к суставам соединительной ткани. Хотя синдром гипермобильности может возникать в результате одной или более мутаций в данных генах, важность патогенетической классификации для педиатра общего профиля является скорее семантической, чем клинической проблемой.
Патогенез жалоб со стороны суставов у пациентов с синдромом гипермобильности можно лучше всего понять, рассмотрев основную структуру сустава. Степень мобильности сустава определяется крепостью и гибкостью окружающих мягких тканей, включая капсулу сустава, связки, сухожилия, мышцы подкожную ткань и кожу. Было сделано предположение, что избыточная подвижность суставов приводит к несоответствующему изнашиванию и разрывам суставных поверхностей и окружающих мягких тканей, что дает в результате симптомы, относимые за счет этих тканей. Клинические наблюдения нарастания симптомов, связанного с избыточным использованием гипермобильных суставов, служат еще одним подтверждением данной гипотезы. Недавние наблюдения также подтвердили снижение проприоцептивной чувствительности в суставах пациентов с синдромом гиперомобильности.
Подобные находки привели к предположению, что нарушенная сенсорная обратная связь способствует избыточной травме суставов у больных людей.
Хотя наиболее часто отмечается боль в колене, может страдать любой сустав, включая таковые позвоночника. Боль обычно является самокупирующейся по длительнсоти, но может рецидивировать при физической активности. Реже у детей может отмечаться ригидность суставов, миалгии, мышечные спазмы и неартикулярная (вне области сустава?) боль в конечностях. Хотя короткие эпизоды опухания суставов могут иметь место при синдроме гипермобильности, они редко встречаются и должны побуждать к рассмотрению альтернативного диагноза. В некоторых случаях возникновению симптомов предшествует недавний скачок роста, и больные женщины часто сообщают о предменструальных обострениях.
Дополнительно к первичным проявлениям генерализованной гипермобильности суставов, физикальное обследование может выявить боль при манипуляции с суставами и, в редких случаях, слабовыраженную степень истечения (выпота). Признаки активного воспаления, включая значительную болезненность, опухание, красноту, ощущение тепла и лихорадку отсутствуют. Если такие признаки имеют место, они предполагают иной диагноз.
Обследование пациентов с синдромом гипермобильности также может выявить экстраартикулярные аномалии, которые более типичны для серьезных заболеваний соединительной ткани. Такие проявления включают pes planus, сколиоз, лордоз, genu valgum, латеральное смещение надколенной чашечки, марфаноидный хабитус, высокое небо, кожные стрии, истонченную кожу и варикозные вены.
Хотя у большинства пораженных детей все же отсутствуют отклонения со стороны сердечно-сосудистой системы, у подгруппы пациентов могут отмечаться признаки пролапса митрального клапана (ПМК). Как отмечалось ранее связь ПМК с синдромом гипермобильности является спорной. Хотя ранние исследования указывали на повышенную распространенность ПМК у таких пациентов, более свежие исследования с использованием более строгих эхокардиографичесикх критериев диагностики ПМК поставили данную связь под сомнение.
Однако, серьезные сердечно-сосудистые отклонения наблюдаются при некоторых заболеваниях соединительной ткани, при которых тоже имеет место гипермобильность. По этой причине любому ребенку с гипермобильностью и подозрительными симптомамми со стороны сердца или физикальными проявлениями требуется дальнейшее обследование кардиолога.
ДИАГНОСТИКА
Ключом к постановке диагноза синдрома гипермобильности является точная оценка ребенка на признаки генерализованной разболтанности суставов. Это осуществляется с помощью 5 простых клинических приемов, которые не требуют специального оборудования и могут быть выполнены любым врачом об-щего профиля в течении 30-60 сек. Синдром гипермобильности может наблюдаться в любом возрасте.
Следует заметить, что разболтанность суставов у пациентов с синдромом гипермобильности фактически всегда является симметричной, за исключнием случаев наличия других мышечно-скелетных аномалий, которые могут ограничивать движения суставов. Кроме того, некоторые считают гиперэкстензию всех 5 пальцев, а не только 5-го, физикальным проявлением, которое необходимо исследовать при синдроме гипермобильности.
Разработанное Carter и Wilkinson и позже модицифированное Beighton для исследо-вания больших популяций, данное исследование стало наиболее широко принятым методом скрининга с целью выявления генерализованной гипермобильности. Оно хорошо коррелирует с более количествен-ными инструментальными методами. Пациенты оцениваются по 9 бальной шкале, при этом 1 балл дает-ся за каждый участок гипермобильности. Баллы затем суммируют, и получают общий показатель или по-казатель Beighton. Показатель Beighton 4 или более баллов обычно считают характерным для генерали-зованной гипермобильности.
Расчет показателя Beighton
НЕСПОСОБЕН ВЫПОЛНИТЬ (0 очков)
СПОСОБЕН ВЫПОЛНИТЬ (1 очко)
Соприкосновение большого пальца с предплечьем
Синдром гипермобильности суставов: диагностика и лечение пациентов в амбулаторной практике
В статье представлен обзор методов диагностики, лечения синдрома гипермобильности суставов, которые можно применять в амбулаторной практике с учетом приоритетных проблем пациента.
The article presents an overview of the methods of diagnosis, treatment joint hypermobility syndrome, which can be used in ambulatory practice based on the priority problems of the patient.
Гипермобильность суставов (ГМС) — это состояние, при котором амплитуда движений в суставах превышает норму [13]. Если избыточная подвижность суставов сочетается с мышечно-суставными симптомами, это говорят о синдроме гипермобильности суставов (СГМС).
Клиническая картина синдрома гипермобильности суставов
Характерными проявлениями являются мышечно-суставной болевой синдром, рецидивирующие подвывихи, вывихи суставов. С возрастом, несмотря на то, что гипермобильность уменьшается, многие симптомы сохраняются и в некоторых случаях усугубляются [12]. Существует гипотеза о том, что боль является результатом микротравматизации мягких тканей или перегрузки гипермобильного сустава. Самыми уязвимыми структурами являются ахиллово сухожилие, голеностопный сустав, вращательная манжета плеча, латеральные и медиальные надмыщелки, поясничный и шейный отделы позвоночника [10, 13].
Пациенты с синдромом гипермобильности суставов избегают различные виды физической активности из-за страха усиления боли и повреждений суставов, что связано с неправильным стереотипом движений. Это приводит к нарушениям биомеханики мышечно-скелетной системы, детренированности, снижению тонуса мышц [14].
Внесуставные проявления включают чрезмерную растяжимость, ранимость кожи, дисфункцию вегетативной нервной системы, варикозное расширение вен, склонность к образованию гематом, урогенитальный пролапс, синдром Рейно, невропатии, фибромиалгию, низкую плотность кости, тревожность и панические состояния, депрессию [1, 5, 7].
Синдром гипермобильности суставов при своевременной диагностике и правильной тактике лечения имеет благоприятный прогноз. Однако плохая выявляемость гипермобильности суставов и, как следствие, отсутствие необходимого лечения приводит к тому, что боль становится хронической. Рецидивирующие микротравматизации при гипермобильности суставов приводят со временем к воспалительным и дистрофическим изменениям в суставах с инвалидизирующими последствиями [11, 18].
Диагностика синдрома гипермобильности суставов
В клинической практике для выявления гипермобильности суставов используются критерии Бейтона (табл. 1). Однако данные критерии часто не подтверждают гипермобильность, в то время как в других суставах у пациента с мышечно-суставной болью имеет место чрезмерная подвижность [8]. Критерии Ротеса (табл. 1) позволяют оценить подвижность в большем количестве суставов, но их использование в амбулаторной практике ограничено, поскольку они занимают много времени и требуют навыка применения гониометра [19]. Нами разработан «Способ диагностики гипермобильности суставов в амбулаторной практике» [3], который легко воспроизводим, имеет высокий уровень чувствительности (92%) и специфичности (97%) (табл. 1). В том случае, когда с возрастом гипермобильность уменьшается, можно использовать опросник, предложенный Хакимом и Грэхемом [15] (табл. 2).
Для установления синдрома гипермобильности суставов используются Брайтонские критерии, представленные в табл. 3 [19].
Программа курации пациентов с синдромом гипермобильности суставов
Для каждого пациента выделяют приоритетные проблемы, ставят ближайшие и отдаленные цели лечения. Весь процесс восстановительного лечения может состоять из различных подходов, в зависимости от преобладающих симптомов (рис. 1).
В случае неосложненного течения, когда основным синдромом является мышечно-суставная боль умеренной интенсивности, основу лечебных мероприятий составляет лечебная физкультура, коррекция образа жизни с обучением правильной модели движений и рациональная психотерапия [6, 20].
Основной частью лечения пациентов с синдромом гипермобильности суставов является укрепление мышц, окружающих проблемные суставы. В первую очередь необходима тренировка трапециевидных мышц, поперечных мышц живота, мышц бедра. В случае если боль связана с движением, то пациентам рекомендуется выполнять статическое напряжение мышц с минимальным движением в суставах (изометрические нагрузки). Если мышечно-суставная боль связана с гиподинамией и длительными статическими позами, то показано сочетание изометрических и изокинетических видов нагрузок, когда напряжение мышц осуществляется с движением в суставах. С целью улучшения проприоцептивного чувства следует использовать ортезирование, гимнастический мяч и балансирующую доску. Во время выполнения этих упражнений для улучшения контроля над движениями желательно использовать зеркала. Занятия в бассейне позволяют укрепить все основные группы мышц с одновременным снятием осевой нагрузки с суставов и позвоночника. Все перечисленные выше виды тренировок направлены на увеличение мышечной силы, а не объема мышц. Ключевую роль имеет увеличение тонуса мышц и нейромышечной координации [6, 20].
Комплекс упражнений также должен включать аэробные нагрузки, направленные на тренировку кардиореспираторной системы. Подходящей нагрузкой является ходьба начиная с 10–15 минут и постепенным увеличением дистанции и скорости движения. Частота аэробных нагрузок должна составлять 3–4 раза в неделю. Клинически установлено, что ежедневные тренировки небольшой интенсивности эффективны для пациентов с синдромом гипермобильности суставов [17]. Частота сердечных сокращений (ЧСС), достигаемая во время нагрузки, рассчитывается по формуле ЧСС = (220 – возраст) × 0,6. У пациентов с синдромом гипермобильности суставов более интенсивные тренировки могут привести к утомлению и, как результат, ослаблению динамического нейромышечного контроля, травмам и боли. Кроме того, ходьба улучшает проприоцепцию, осанку, стабилизирует суставы, испытывающие основную нагрузку [16].
Формирование корректной модели движений заключается в акцентировании внимания пациента на участках мышечно-суставной системы, уязвимых при физических нагрузках. Лицам с гипермобильностью суставов следует не допускать избыточного переразгибания суставов при выполнении различных движений, подъеме и переносе тяжестей. Существуют некорректные позы, которые могут спровоцировать или усилить мышечно-суставной болевой синдром: 1) положение сидя с фиксацией гиперкифозом грудного отдела позвоночника к опоре (рис. 2А); 2) положение сидя с вытянутыми ногами без поддержки коленных суставов (рис. 2Б); 3) положение сидя с опорой на латеральный край стопы (рис. 2В); 4) поза сидя с повернутыми под ягодицы ногами (рис. 2Г); 5) сидя по-турецки (рис. 2Д); 6) положение стоя с переразгибанием коленных суставов и усилением лордоза поясничного отдела позвоночника (рис. 2Е); 7) положение кисти во время сна (рис. 2Ж); 8) положение кисти при подъеме груза (рис. 2З) [9].
Повседневная активность, такая как проведение ремонта, садоводческие работы, копка, уборка пылесосом, может быть причиной появления боли. В течение дня полезны регулярные перерывы с выполнением мягких круговых движений в суставах и потягиваний, чередование разных видов физической активности, коррекция осанки. Во время покупок следует ограничивать вес сумок и равномерно распределять нагрузку на обе руки. В длительных поездках на транспорте полезна разминка в виде простых движений в суставах или ходьбы по салону поезда, самолета [20].
В повседневную активность рекомендуется включить плавание, а также такие разновидности гимнастики, как пилатес, тай-цзи, цигун, различные виды йоги, танцы. Любой вид физической активности должен доставлять удовольствие, не вызывать боли и быть адекватным для каждого пациента [20].
Пациентам с синдромом гипермобильности суставов не рекомендуются интенсивные тренировки с избыточной нагрузкой на связки и сухожилия, контактные виды спорта [18].
Дополнительно в программу лечения включается мануальная терапия, массаж с применением щадящей техники, так как кожа у этих пациентов может быть легко ранима [12].
Боль на фоне повышенного уровня тревоги может сопровождаться кинезифобией, что приводит к детренированности мышц [18]. В этом случае в программу лечения необходимо включить рациональную психотерапию, которая представляет собой беседу с пациентом о механизмах возникновения мышечно-суставной боли и ее доброкачественном течении при правильном выполнении физических упражнений и повседневных нагрузок.
В случае осложненного течения, которое проявляется острой болью, вывихами, подвывихами, тендинитами, бурситами, проводится стандартное лечение [20]. Для купирования острой боли показаны нестероидные противовоспалительные препараты внутрь и/или наружно, электромиостимуляция мышц, окружающих проблемные. При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) необходимо выяснить возможный провоцирующий фактор (неудобная обувь, избыточная нагрузка и т. д.) и исключить его. При грубой ортопедической патологии (рецидивирующие подвывихи, спондилолистез, hallux valgus, патология менисков) необходима консультация хирургов. Лечение пациентов с синдромом гипермобильности суставов старшего возраста с клиническими и рентгенологическими признаками полиостеоартроза по существу мало отличается от общепринятой терапии остеоартроза, включая применение хондропротекторов [1].
С учетом приоритетных проблем пациента с синдромом гипермобильности суставов нами была разработана программа курации [2, 3] (рис. 2), с помощью которой врач в амбулаторных условиях может провести эффективное лечение пациентов с синдромом гипермобильности суставов.
Таким образом, курация пациентов с синдромом гипермобильности суставов — это длительный многокомпонентный процесс, требующий терпения, знаний и умений общепрактикующего врача.
Литература
* ГБОУ ВПО ОмГМА МЗ РФ, Омск
** ЗКГМУ им. М. Оспанова, Актобе, Казахстан
_575.gif)
.gif)
.gif)
_575.gif)
.gif)