Гипертензия что за болезнь у пожилых людей
Лекарства от высокого давления для пожилых
Артериальное давление считается одним из главных показателей состояния организма, так как оно отражает работу сердечно-сосудистой, эндокринной и нервной системы, почек, кроветворения. Повышение давления может быть эпизодическим или стойким. Универсальных лекарств от высокого давления у пожилых людей не бывает — препараты должны назначаться врачом, с учетом клинической картины и индивидуальных особенностей пациента.
первичной, когда она высокое давление является ведущим симптомом;
вторичной, когда она сопровождает заболевания почек, эндокринной и нервной системы. В этом случае повышенное давление — один из симптомов.
Гипертония относится к числу хронических заболеваний, которые могут прогрессировать, поэтому требует постоянной терапии. Чтобы поддерживать давление в пределах нормы, нужен хороший препарат. Выбрать его можно только после диагностики, по рекомендациям специалиста.
Причины повышенного давления у пожилых
почек и надпочечников;
стенозе (коарктации) аорты и атеросклерозе.
Факторами риска считаются также употребление большого количества соли, нервные перегрузки, наследственность, вредные привычки.
Пациентам старше 60 лет рекомендуется обращаться к врачу, если есть хотя бы один из следующих симптомов:
головная боль, локализованная в области затылка и сопровождающаяся головокружением;
чувствительность к перемене погоды;
повышенная утомляемость, общая слабость, нарушения памяти;
ощущение удушья, боли в груди;
повторяющиеся приступы тошноты.
Виды препаратов
Лекарства от повышенного давления для пожилых людей можно разделить на:
Антагонисты кальция
Артериальные сосуды сохраняют тонус в норме, благодаря ионам кальция. Средства с их содержанием способствуют расслаблению сосудистых стенок, из-за чего снижается артериальное давление. Из побочных действий отмечается учащенное сердцебиение, периодическое головокружение.
Дилтиазем
Препарат назначается при диагностировании серьезных патологий сердца, вызванных прогрессирующей гипертонией.
наличие артериальной гипертензии;
профилактические меры при загрудинных болях (приступы стенокардии);
предупреждение развития аритмии, представленной наджелудочковыми пароксизмами, экстрасистолией, трепетаниями и мерцаниями предсердий.
Фармакотерапия артериальной гипертензии у пожилых больных

При выборе фармакотерапии артериальной гипертензии у лиц пожилого и старческого возраста препаратами выбора могут быть антагонисты кальция, из которых лерканидипин способен обеспечивать постепенно развивающийся и продолжительный антигипертензивный эффект
When selecting the pharmacotherapy of hypertension in elderly and senile age drugs of choice may be calcium antagonists of which lercanidipine be capable of gradually evolving and continuous antihypertensive effect when taken 1 time a day.
Вопросы рациональной фармакотерапии артериальной гипертензии (АГ) и оптимального выбора антигипертензивных лекарственных средств важны и актуальны для самых разных категорий больных, однако особое значение они приобретают для пациентов, у которых имеют место разнообразные сопутствующие состояния, заболевания и факторы риска. Все это в полной мере относится к пациентам пожилого и старческого возраста, у которых помимо АГ имеется большой спектр сочетанной патологии. Частыми сопутствующими заболеваниями у них являются ишемическая болезнь сердца (ИБС), хроническая обструктивная болезнь легких (ХОБЛ), заболевания желудочно-кишечного тракта, патология щитовидной железы, метаболический синдром и пр. Эти заболевания в значительной степени повышают риск общей и сердечно-сосудистой смертности, что требует совершенствования тактики ведения пациентов пожилого возраста [1, 2].
Рациональный выбор фармакотерапии требует также учета ряда факторов, от которых зависит выбор того или иного класса лекарственных средств. У лиц пожилого и старческого возраста в первую очередь следует учитывать особенности формирования и патогенеза повышенного артериального давления (АД) и особенности фармакокинетики и фармакодинамики лекарственных препаратов [3].
Особенности АГ у пожилых
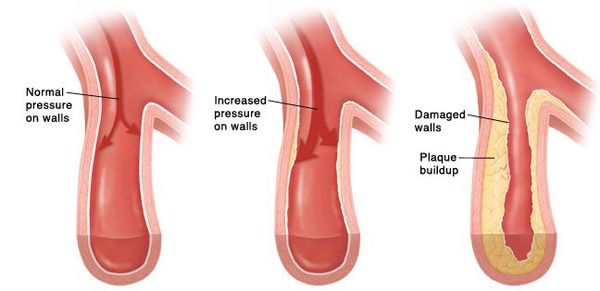
Хотя причины, приводящие к развитию АГ, одинаковы у всех больных независимо от возраста, у пожилых в процессе старения появляются дополнительные предпосылки к развитию АГ, такие как гипоксическое повреждение и возрастная функциональная перестройка диэнцефально-гипоталамических структур головного мозга, возрастные изменения симпатоадреналовой (САС) и ренин-ангиотензин-альдостероновой систем (РААС); возрастное снижение эластичности, повышение ригидности, а также атеросклеротические изменения аорты и крупных артерий; усугубление дисфункции эндотелия сосудов и уменьшение его способности продуцировать вазодилатирующие субстанции; ишемические изменения почек и сердца; ухудшение реологии крови, микроциркуляции и тканевого метаболизма; увеличение массы тела, снижение физической активности, нарастание длительности вредных привычек.
Отмечается низкая концентрация альдостерона плазмы, которая коррелирует с уровнем ангиотензина и активностью ренина плазмы. Все это определяет особенности и формирование наиболее распространенного варианта АГ у лиц пожилого возраста — изолированной систолической АГ (ИСАГ), для которой характерно увеличение жесткости аорты и крупных артерий, снижение демпфирирующей роли волны крови крупными и мелкими артериями, повышение систолического АД (САД) и снижение диастолического АД (ДАД). Распространенность ИСАГ составляет 0,1% среди лиц в возрасте до 40 лет, 0,8% — в возрасте 40–49 лет, 5% — в возрасте 50–59 лет, 12,6% — в возрасте 60–69 лет и 23,6% — в возрасте 70–80 лет. Это увеличение числа больных с ИСАГ связывают с тем, что повышение САД происходит, по меньшей мере, до 80-летнего возраста, в то время как ДАД после 50 лет либо остается на прежнем уровне, либо имеет тенденцию к снижению [2]. Данные Фремингемского исследования свидетельствуют о том, что у лиц всех возрастных групп риск развития сердечно-сосудистых осложнений (ИБС, в том числе инфаркт миокарда, инсульт, сердечная недостаточность, атеросклероз периферических артерий) имеет тесные корреляционные связи, прежде всего, с уровнем систолического, а не диастолического АД. Риск развития хронической сердечной недостаточности в ходе 34-летного наблюдения оказался в 2,3 раза выше у мужчин и в 3,0 раза выше у женщин при сравнении групп лиц с самыми низкими и с самыми высокими показателями систолического АД.
У пациентов старше 60 лет может встречаться своеобразная форма АГ с частыми кратковременными, малосимптомными подъемами АД до высоких цифр, которые чередуются падением АД ниже нормальных значений. Подобные эпизоды могут наступать либо без видимой причины, либо в результате приема малых доз антигипертензивных препаратов. Качество жизни у таких пациентов значительно ухудшается, прежде всего, из-за страха ожидания очередного подъема или падения АД. Назначение антигипертензивных препаратов даже в небольшой дозе может приводить к усугублению тяжести гипотонических состояний. В патогенезе данного варианта АГ важную роль играют нарушения вегетативной нервной системы на различных уровнях, связанные с возрастными дегенеративными изменениями.
Особенностями АГ у пожилых являются также «псевдогипертония», связанная в первую очередь с повышением жесткости сосудов, «гипертонией белого халата», повышенная вариабельность АД, а также эпизоды постпрандиальной и ортостатической гипотонии. АГ у пожилых пациентов часто сопровождается метаболическими нарушениями (дислипидемия, сахарный диабет, подагра, ожирение), наличие которых повышает общий риск развития сердечно-сосудистых осложнений. Наличие гипертрофии миокарда левого желудочка у пожилых пациентов увеличивает риск внезапной смерти. Снижение клубочковой фильтрации и функции почек с возрастом требует динамического наблюдения за уровнем мочевины, креатинина и электролитов.
Особенности фармакокинетики и фармакодинамики лекарственных препаратов у пожилых
С возрастом прогрессируют процессы, которые существенно влияют на биодоступность и, в конечном счете, на эффективность лекарственных средств. Большое значение имеют возрастные изменения желудочно-кишечного тракта (гипокинезия желудка и кишечника, атрофические изменения их слизистой оболочки, уменьшение кровотока), приводящие в итоге к замедлению скорости опорожнения желудка и уменьшению активной абсорбции.
Уменьшение мышечной массы, общего и процентного содержания воды в организме, объема плазмы, концентрации альбуминов и содержание жировой ткани, а также возрастные атеросклеротические изменения в сосудах также способствуют уменьшению объема распределения водорастворимых и жирорастворимых веществ. Изменяется скорость фармакокинетических процессов, определяющих как скорость биотрансформации ксенобиотиков из-за уменьшения активности ферментов печени и снижения ее кровоснабжения, так и скорость почечной экскреции лекарственных средств. С возрастом уменьшается масса почек, число функционирующих клубочков, скорость почечного кровотока (у больных старше 70 лет он в 2 раза ниже, чем у лиц среднего возраста) и клубочковой фильтрации.
Также с возрастом меняется плотность рецепторов, динамика ионных каналов, активность ферментных систем, ответственных за формирование фармакологического эффекта на лекарственные препараты, ослабляются гомеостатические механизмы, что часто может приводить к гипотоническим состояниям при антигипертензивной терапии, гипогликемии при лечении сахароснижающими средствами.
Принципы антигипертензивной терапии у пожилых
Все перечисленные выше факторы определяют особенности подхода и принципы антигипертензивной фармакотерапии у пожилых больных:
Особое внимание в Европейских и национальных рекомендациях последнего пересмотра уделяется целевому уровню АД, который для пожилых больных с САД более 160 мм рт. ст. составляет 150–140 мм рт. ст. (класс рекомендаций I, уровень доказательности A). Для пожилых больных моложе 80 лет, ведущих активный образ жизни, при хорошей переносимости лечения целевой уровень САД может быть менее 140 мм рт. ст. (класс рекомендаций IIb, уровень доказательности С) [4, 5].
Выбор антигипертензивных препаратов у пожилых больных
Современная кардиология располагает большим количеством современных антигипертензивных лекарственных средств, рациональное использование которых, безусловно, приводит к снижению частоты неблагоприятных исходов. Особую актуальность вопросы оптимального и рационального выбора лекарственного средства (ЛС) с учетом особенностей их действия имеют в системе первичного звена здравоохранения, т. к. от грамотно подобранной антигипертензивной терапии в амбулаторно-поликлинических учреждениях зависит дальнейший прогноз для больного. Большую помощь практическому врачу на этапе выбора фармакотерапии могут оказать рекомендации, обобщающие доказательную базу по всем классам антигипертензивных ЛС.
В рекомендациях для лечения АГ рекомендованы пять основных классов лекарственных средств, которые имеют убедительную доказательную базу по влиянию на прогноз. Это ингибиторы ангиотензин-превращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина II (БРА), антагонисты кальция (АК), β-адреноблокаторы (БАБ) и диуретики, которые могут назначаться как в виде монотерапии, так и в составе комбинированной терапии. Все эти классы антигипертензивных ЛС могут использоваться у пожилых больных с АГ, однако при ИСАГ преимуществом обладают диуретики и антагонисты кальция (класс рекомендаций I, уровень доказанности А) [4, 5].
Из диуретиков оптимальным, отвечающим современным требованиям препаратом является Индапамид ретард, который относится к тиазидоподобным диуретикам. Его благоприятные эффекты имеют большую доказательную базу, которая свидетельствует о том, что препарат не только влияет на уровень АД и состояние органов-мишеней, но и снижает показатели смертности [6–12]. Отличает Индапамид ретард хорошая переносимость лечения и низкая частота побочных эффектов, что имеет решающее значение в лечении пожилых как с позиций сохранения качества жизни, так и с точки зрения обеспечения приверженности к терапии. В ряде исследований были показаны более низкая частота гипокалиемии, отсутствие негативного влияния на углеводный и липидный обмен в сравнении с классическими тиазидными диуретиками, а также в целом данные о хорошей переносимости лечения Индапамидом ретард.
Антагонисты кальция
Из антагонистов кальция (АК) клиническое применение получили в основном те, которые обладают конкурентным антагонизмом в отношении потенциал-зависимых медленных кальциевых каналов L-типа. Хорошо известны и давно используются в клинической практике АК I поколения с коротким периодом полувыведения — нифедипин, верапамил, дилтиазем. К II поколению относятся препараты с длительным периодом полувыведения, которые подразделяют на два подкласса: IIа — новые лекарственные формы препаратов-прототипов с медленным высвобождением; IIб — препараты, отличающиеся от прототипов по химической структуре, обладающие медленным высвобождением. К III поколению относят производные дигидпиридина сверхдлительного действия — амлодипин, лацидипин и лерканидипин [13].
Преимуществом всех АК является хорошая переносимость и большой спектр фармакологических эффектов: антиангинальный, антигипертензивный, цитопротекторный, антитромботический, в связи с чем они широко используются в кардиологической практике.
Одним из новых АК III поколения является лерканидипин (оригинальный препарат Леркамен®), который благодаря высокой липофильности и сосудистой селективности способен обеспечивать постепенно развивающийся и продолжительный антигипертензивный эффект при приеме 1 раз в сутки. В отличие от других дигидропиридиновых АК он обладает очень высокой селективностью в отношении гладкой мускулатуры сосудов, превышающей сродство к другим типам гладкой мускулатуры. Релаксирующая активность лерканидипина по отношению к гладкой мускулатуре аорты крыс была в 177 раз выше, чем к таковой в мочевом пузыре, и в 8,5 раз выше, чем в кишечнике (для сравнения: нитрендипин имеет одинаковую активность в отношении трех типов тестируемых тканей). При этом соотношение концентрации, необходимой для ингибирования сократимости на 50%, в кардиальной/сосудистой ткани было выше у лерканидипина (730), чем у лацидипина (193), амлодипина (95), фелодипина (6) и нитрендипина (3) [14].
Эффективность современных антигипертензивных лекарственных средств предусматривает возможность улучшать функциональное и структурное состояние органов-мишеней. Органопротективные свойства лерканидипина состоят в уменьшении массы миокарда левого желудочка [15, 16], нефропротекции [17], ангиопротекции [18–20]. Важно и то, что лерканидипин метаболически нейтрален и даже оказывает положительное влияние на метаболизм липидов у больных с мягкой и умеренной АГ и у больных сахарным диабетом (СД) 2-го типа [21].
Препарат эффективен у больных с мягкой, выраженной или резистентной АГ (в составе комбинированной терапии) [22], с изолированной систолической АГ, у женщин с АГ в постменопаузальном периоде [23], у пациентов с СД 2-го типа [21, 24], а также у пожилых больных (табл.) [25–29]. Причем лерканидипин у пожилых старше 60 лет по эффективности и переносимости не уступает двум другим дигидропиридиновым АК — амлодипину и лацидипину [26].
Фармакокинетика лерканидипина у лиц пожилого возраста и у пациентов с дисфункцией почек или печени легкой и средней степени тяжести мало отличима от таковой в общей популяции. Коррекция дозы лерканидипина на начальном этапе лечения у лиц пожилого возраста и пациентов с легкими и умеренными нарушениями функции почек или печени не требуется, хотя начало лечения и титрация дозы у них должны осуществляться с осторожностью. По данным клинических исследований лерканидипин хорошо переносится [19, 29, 30]. Большинство побочных реакций при приеме препарата связано с вазодилатацией. В двух наиболее крупных исследованиях (9059 и 7046 больных мягкой и умеренной АГ) побочные реакции были отмечены у 1,6% и 6,5% больных, получавших лерканидипин в дозе 10 или 20 мг/сут соответственно. Наиболее часто встречались следующие побочные реакции: головная боль (0,2% и 2,9%), отеки лодыжек (0,4% и 1,2%), ощущение жара (1,0% и 1,1%) [19, 30].
Рекомендовано соблюдать особую осторожность при его назначении пациентам с синдромом слабости синусового узла (если не имплантирован кардиостимулятор). Риск возникновения сонливости и повышенной утомляемости при приеме лерканидипина невелик, но должен учитываться при управлении транспортным средством или обслуживании потенциально опасных механизмов.
Заключение
Антагонист кальция лерканидипин благодаря высокой липофильности и сосудистой селективности способен обеспечивать постепенно развивающийся и продолжительный антигипертензивный эффект при приеме 1 раз в сутки. Препарат эффективен у больных АГ разных категорий, в том числе у пожилых. Лерканидипин так же эффективен, как и многие другие современные антигипертензивные препараты, а хороший профиль переносимости может способствовать лучшей приверженности к долгосрочной антигипертензивной терапии этим препаратом.
Статья представляет собой независимое авторское мнение и не спонсируется компанией «Берлин-Хеми/А. Менарини».
Литература
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Повышением артериального давления могут сопровождаться десятки различных хронических заболеваний, и гипертоническая болезнь — лишь одно из них, но самое частое: примерно 9 случаев из 10. Диагноз ГБ устанавливается в тех случаях, когда имеется стабильное повышение АД, но при этом никаких иных заболеваний, которые приводят к повышению АД, не обнаруживается.
Гипертоническая болезнь — это болезнь, для которой стабильное повышение АД служит основным ее проявлением. Факторы риска, увеличивающие вероятность ее развития, были установлены при наблюдениях за большими группами людей. Помимо имеющейся у некоторых людей генетической предрасположенности, среди таких факторов риска находятся:
Симптомы артериальной гипертензии
Повышенное артериальное давление само по себе у многих людей не проявляется какими-либо субъективными ощущениями. Если же повышенное АД сопровождается симптомами, это может быть ощущение тяжести в голове, головная боль, мелькание перед глазами, тошнота, головокружение, неустойчивость при ходьбе, а также ряд других симптомов, довольно неспецифичных для повышенного артериального давления. Перечисленные выше симптомы гораздо отчетливее проявляют себя при гипертоническом кризе — внезапном значительном подъеме АД, приводящем к явному ухудшению состояния и самочувствия.
Можно было бы и дальше перечислять через запятую возможные симптомы ГБ, но особой пользы в этом нет. Почему? Во-первых, все эти симптомы неспецифичны для гипертонической болезни (т.е. могут встречаться как по отдельности, так и в различных сочетаниях и при других болезнях), а во-вторых, для констатации наличия артериальной гипертонии важен сам факт стабильного повышения артериального давления. А выявляется это не оценкой субъективных симптомов, а только при измерениях АД, причем неоднократных. Имеется в виду, во-первых, что «за один присест» следует измерять АД дважды или трижды (с небольшим перерывом между измерениями) и принимать за истинное АД среднее арифметическое из двух или трех измеренных значений. Во-вторых, стабильность повышения АД (критерий диагностики гипертонической болезни как хронического заболевания) следует подтвердить при измерениях в разные дни, желательно с интервалом не менее недели.
В случае развития гипертонического криза симптомы будут обязательно, иначе это не гипертонический криз, а просто бессимптомное повышение АД. И симптомы эти могут быть как те, что перечислены выше, так и другие, более серьезные — о них говорится в разделе «Осложнения».
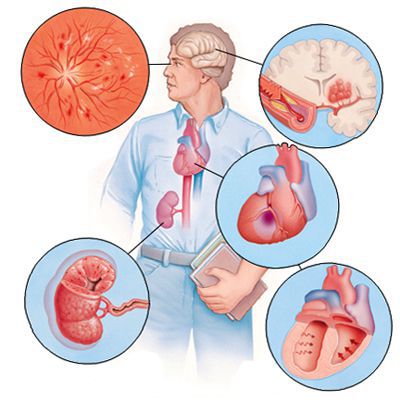
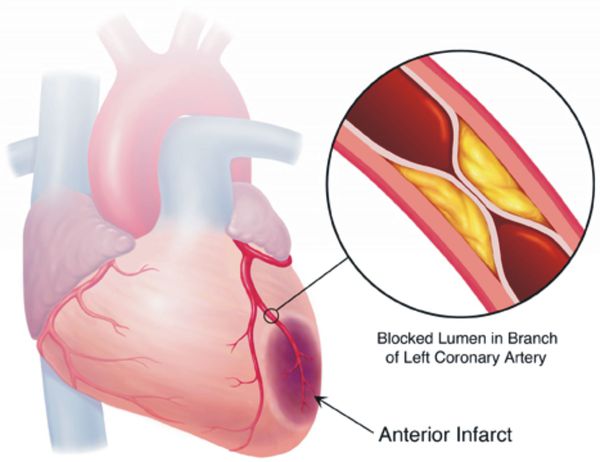
Если гипертоническая болезнь с течением времени — обычно многих лет — приводит к поражению различных органов (их в данном контексте называют «органы-мишени»), то это может проявиться снижением памяти и интеллекта, инсультом либо преходящим нарушением мозгового кровообращения, увеличением толщины стенок сердца, ускоренным развитием атеросклеротических бляшек в сосудах сердца и других органов, инфарктом миокарда или стенокардией, снижением скорости фильтрации крови в почках и т. д. Соответственно, клинические проявления будут обусловлены уже этими осложнениями, а не повышением АД как таковым.
Патогенез артериальной гипертензии
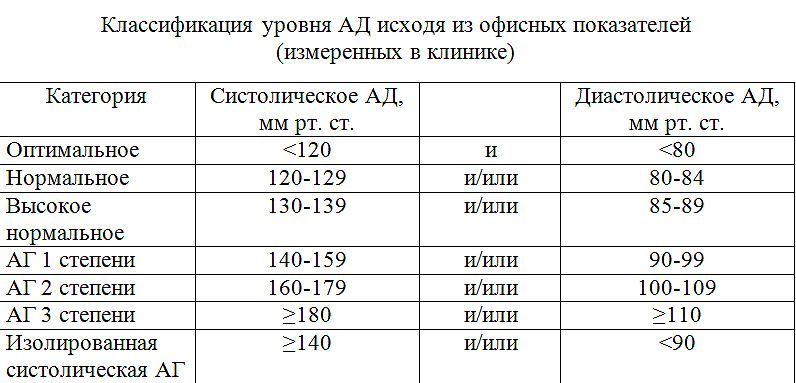
Классификация и стадии развития артериальной гипертензии
Если значения систолического и диастолического АД попадают в разные категории, то степень артериальной гипертонии оценивается по наивысшему из двух значений, причем неважно — систолическому или диастолическому. Степень повышения АД при диагностике гипертонической болезни устанавливают при неоднократных измерениях в разные дни.
Осложнения артериальной гипертензии
Цель лечения гипертонической болезни — не «сбивание» повышенного артериального давления, а максимальное снижение риска сердечно-сосудистых и других осложнений в долговременном аспекте, поскольку этот риск — опять-таки, при оценке в масштабе «годы-десятилетия» — увеличивается на каждые дополнительные 10 мм рт. ст. уже от уровня АД 115/75 мм рт. ст. Имеются в виду такие осложнения, как инсульт, ишемическая болезнь сердца, сосудистая деменция (слабоумие), хроническая почечная и хроническая сердечная недостаточность, атеросклеротическое поражение сосудов нижних конечностей.
Большинство больных гипертонической болезнью до поры до времени ничего не беспокоит, поэтому у них нет особой мотивации лечиться, регулярно принимая определенный минимум лекарственных препаратов и изменив образ жизни на более здоровый. Однако в лечении гипертонической болезни не существует каких-то одноразовых мероприятий, которые бы позволили навсегда забыть об этой болезни, ничего более не делая для ее лечения.
Диагностика артериальной гипертензии
С диагностикой артериальной гипертонии как таковой все обычно обстоит довольно просто: для этого требуется лишь неоднократно зарегистрированное АД на уровне 140/90 мм рт. ст. и выше. Но гипертоническая болезнь и артериальная гипертония — не одно и то же: как уже говорилось, повышением АД может проявляться целый ряд заболеваний, и гипертоническая болезнь — только одно из них, хотя и самое частое. Врач, проводя диагностику, с одной стороны, должен убедиться в стабильности повышения АД, а с другой — оценить вероятность того, не является ли повышение АД проявлением симптоматической (вторичной) артериальной гипертонии.
Для этого на первом этапе диагностического поиска врач выясняет, в каком возрасте впервые начало повышаться АД, нет ли таких симптомов, как, например, храп с остановками дыхания во сне, приступы мышечной слабости, необычные примеси в моче, приступы внезапного сердцебиения с потливостью и головной болью и т.д. Имеет смысл уточнить, какие лекарственные препараты и биодобавки принимает пациент, т.к. в некоторых случаях именно они могут привести к повышению АД или усугублению уже повышенного. Несколько рутинных (выполняемых практически всем пациентам с повышенным АД) диагностических тестов, наряду со сведениями, полученными в ходе беседы с врачом, помогают оценить вероятность некоторых форм вторичной гипертонии: общий анализ мочи, определение в крови концентрации креатинина и глюкозы, а иногда — калия и других электролитов. В целом же, с учетом невысокой распространенности вторичных форм артериальной гипертонии (около 10% от всех ее случаев) для дальнейшего поиска этих заболеваний как возможной причины повышенного АД надо иметь веские основания. Поэтому, если на первом этапе диагностического поиска не обнаруживается существенных данных в пользу вторичного характера артериальной гипертонии, то в дальнейшем считается, что АД повышено за счет гипертонической болезни. Это суждение может быть иногда впоследствии пересмотрено по мере появления новых данных о пациенте.
Помимо поиска данных за возможный вторичный характер повышения АД, врач устанавливает наличие факторов риска сердечно-сосудистых заболеваний (это нужно для оценки прогноза и более целенаправленного поиска поражения внутренних органов), а также, возможно, уже существующих болезней сердечно-сосудистой системы или их бессимптомного поражения — это влияет на оценку прогноза и стадии гипертонической болезни, выбор лечебных мероприятий. С этой целью, помимо беседы с пациентом и его осмотра, выполняется ряд диагностических исследований (например, электрокардиография, эхокардиография, ультразвуковое исследование сосудов шеи, при необходимости — некоторые другие исследования, характер которых определяется уже полученными о пациенте медицинскими данными).
Суточное мониторирование АД с помощью специальных компактных приборов позволяет оценить изменения АД в ходе привычного для пациента образа жизни. Данное исследование необходимо не во всех случаях — в основном, если измеренное на приеме у врача АД значительно отличается от измеренного дома, при необходимости оценить ночное АД, при подозрении на эпизоды гипотонии, иногда — для оценки эффективности проводимого лечения.
Таким образом, одни диагностические методы при обследовании пациента с повышенным АД применяются во всех случаях, к применению других методов подходят более избирательно, в зависимости от уже полученных о пациенте данных, для проверки предположений, возникших у врача в ходе предварительного обследования.
Лечение артериальной гипертензии
В отношении немедикаментозных мер, направленных на лечение гипертонической болезни, больше всего убедительных доказательств накоплено о положительной роли снижения потребления поваренной соли, уменьшения и удержания на этом уровне массы тела, регулярных физических тренировках (нагрузках), не более чем умеренном употреблении алкоголя, а также об увеличении содержания в рационе овощей и фруктов. Только все эти меры эффективны как часть долговременных изменений того нездорового образа жизни, который и привел к развитию гипертонической болезни. Так, например, снижение массы тела на 5 кг приводило к снижению АД в среднем на 4,4/3,6 мм рт. ст. [9] — вроде бы, немного, но в сочетании с другими вышеперечисленными мерами по оздоровлению образа жизни эффект может оказаться весьма значительным.
Оздоровление образа жизни обосновано практически для всех больных гипертонической болезнью, а вот медикаментозное лечение показано хотя и не всегда, но в большинстве случаев. Если больным с повышением АД 2 и 3 степеней, а также при гипертонической болезни любой степени с высоким рассчитанным сердечно-сосудистым риском медикаментозное лечение назначают обязательно (его долговременная польза продемонстрирована во многих клинических исследованиях), то при гипертонической болезни 1 степени с низким и средним рассчитанным сердечно-сосудистым риском польза такого лечения не была убедительно доказана в серьезных клинических испытаниях. В таких ситуациях возможную пользу от назначения медикаментозной терапии оценивают индивидуально, учитывая предпочтения пациента. Если, несмотря на оздоровление образа жизни, повышение АД у таких пациентов сохраняется на протяжении ряда месяцев при повторных визитах к врачу, необходимо вновь переоценить необходимость применения лекарств. Тем более, что величина расчетного риска часто зависит от полноты обследования пациента и может оказаться значительно выше, чем это представлялось вначале. Почти во всех случаях лечения гипертонической болезни стремятся добиться стабилизации АД ниже 140/90 мм рт. ст. Это не означает, что оно в 100% измерений будет находиться ниже этих значений, но чем реже АД при измерении в стандартных условиях (описанных в разделе «Диагностика») будет превышать этот порог, тем лучше. Благодаря такому лечению значительно уменьшается риск сердечно-сосудистых осложнений, а гипертонические кризы если и случаются, то гораздо реже, чем без лечения. Благодаря современным лекарственным препаратам те негативные процессы, которые при гипертонической болезни неизбежно и подспудно разрушают со временем внутренние органы (прежде всего, сердце, мозг и почки), эти процессы замедляются или приостанавливаются, а в ряде случаев их можно даже обернуть вспять.
Из лекарственных препаратов для лечения гипертонической болезни основными являются 5 классов лекарств [9] :
В последнее время особенно подчеркивается роль в лечении гипертонической болезни первых четыре классов лекарств. Бета-адреноблокаторы тоже используются, но в основном тогда, когда их применения требуют сопутствующие заболевания — в этих случаях бета-блокаторы выполняют двойное предназначение.
В наши дни предпочтение отдается комбинациям лекарственных препаратов, так как лечение каким-то одним из них редко приводит к достижению нужного уровня АД. Существуют также фиксированные комбинации лекарственных препаратов, которые делают лечение более удобным, так как пациент принимает лишь одну таблетку вместо двух или даже трех. Подбор нужных классов лекарственных препаратов для конкретного пациента, а также их доз и частоты приема проводится врачом с учетом таких данных о пациенте, как уровень АД, сопутствующие заболевания и др.
Благодаря многогранному положительному действию современных лекарств лечение гипертонической болезни подразумевает не только снижение АД как такового, но и защиту внутренних органов от негативного воздействия тех процессов, которые сопутствуют повышенному АД. Кроме того, поскольку главная цель лечения — максимально снизить риск ее осложнений и увеличить продолжительность жизни, то может потребоваться коррекция уровня холестерина в крови, прием средств, снижающих риск тромбообразования (которое приводит к инфаркту миокарда или инсульту), и т. д. Отказ от курения, как бы банально это ни звучало, позволяет многократно снизить имеющиеся при гипертонической болезни риски инсульта и инфаркта миокарда, затормозить рост атеросклеротических бляшек в сосудах. Таким образом, лечение гипертонической болезни подразумевает воздействие на болезнь по многим направлениям, и достижение нормального артериального давления — лишь одно из них.
Прогноз. Профилактика
Суммарный прогноз определяется не только и не столько фактом повышенного артериального давления, сколько количеством факторов риска сердечно-сосудистых заболеваний, степенью их выраженности и длительностью негативного воздействия.
Такими факторами риска являются:
При этом важны не только интенсивность воздействия факторов риска (например, курение 20 сигарет в день, несомненно, хуже, чем 5 сигарет, хотя и то, и другое связано с ухудшением прогноза), но и длительность их воздействия. Для людей, которые еще не имеют явных сердечно-сосудистых заболеваний, кроме гипертонической болезни, оценить прогноз можно с помощью специальных электронных калькуляторов, один из которых учитывает пол, возраст, уровень холестерина в крови, АД и курение. Электронный калькулятор SCORE пригоден для оценки риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет от момента оценки риска. При этом получаемый в большинстве случаев невысокий в абсолютных числах риск может производить обманчивое впечатление, т.к. калькулятор позволяет рассчитать именно риск сердечно-сосудистой смерти. Риск же нефатальных осложнений (инфаркт миокарда, инсульт, стенокардия напряжения, и др.) в разы выше. Наличие сахарного диабета увеличивает риск по сравнению с рассчитанным с помощью калькулятора: для мужчин в 3 раза, а для женщин — даже в 5 раз.
В отношении профилактики гипертонической болезни можно сказать, что, поскольку известны факторы риска ее развития (малоподвижность, лишний вес, хронический стресс, регулярное недосыпание, злоупотребление алкоголем, повышенное потребление поваренной соли и другие), то все изменения образа жизни, уменьшающие воздействие этих факторов, снижают и риск развития гипертонической болезни. Однако снизить этот риск совсем до нуля вряд ли возможно — есть факторы, которые от нас не зависят совсем или зависят мало: генетические особенности, пол, возраст, социальное окружение, некоторые другие. Проблема состоит в том, что о профилактике гипертонической болезни люди начинают задумываться в основном тогда, когда они уже нездоровы, а АД уже в той или иной степени повышено. А это уже вопрос не столько профилактики, сколько лечения.
_575.gif)