Гипертензия левого желудочка сердца что это
Гипертрофия левого желудочка: симптомы и диагностика в Киеве
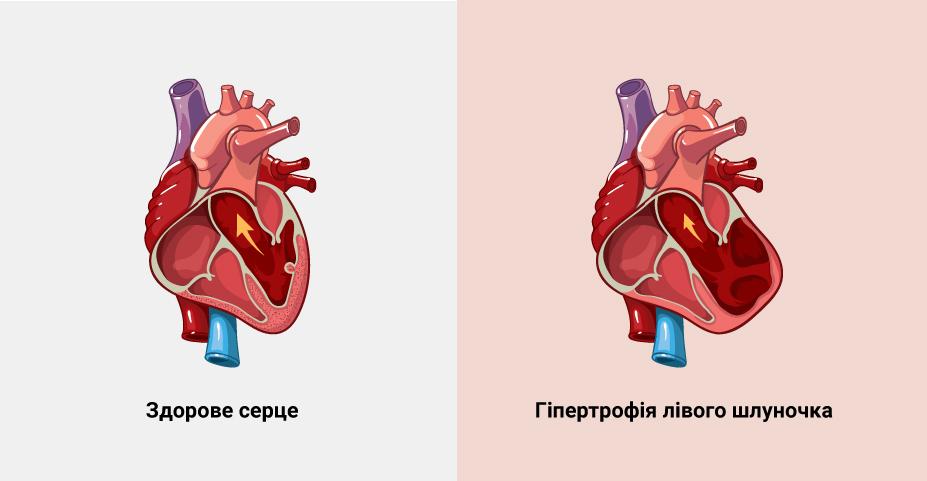
Гипертрофия левого желудочка (ГЛЖ) – это увеличение толщины стенки и массы ЛЖ, вызванное физическими перегрузками, заболеваниями сердца и сосудов, наследственностью. В норме толщина желудочка не превышает 11 мм. Патология часто диагностируется у людей с гипертонической болезнью. ГЛЖ встречается у людей всех возрастов.
Гипертрофия левого желудочка не является болезнью. Это отклонение от нормы, которое возникает на фоне патологий сердца. ГЛЖ становится причиной нарушения ритма сердца и сердечной недостаточности. Лечение включает консервативную терапию и хирургическое вмешательство. Заболевание протекает бессимптомно, изредка возникают одышка, обмороки, учащенное сердцебиение.
Классификация гипертрофии левого желудочка
По степени проявления различают:
По причине возникновения ГЛЖ бывает:
Патологическая гипертрофия левого желудочка сердца вызвана артериальной гипертензией, аортальным пороком сердца и другими заболеваниями.
Этиология и патогенез
ГЛЖ – реакция сердца на чрезмерную нагрузку. Патология бывает приобретенной и врожденной.
Основные причины гипертрофии левого желудочка:
Ожирение и сахарный диабет вызывают метаболический синдром, который провоцирует увеличение и утолщение стенок ЛЖ. Патология может возникнуть также на фоне нескольких негативных факторов.
Прогрессирование гипертрофии левого желудочка приводит к несоответствию между растущей потребностью миокарда в кислороде и его нарушенной доставкой с кровью. Адаптивная (физиологическая) форма болезни перерастает в дезадаптивную (патологическую).
Стадии прогрессирования патологии:
Изменения в сердце затрагивают всю сердечно-сосудистую систему. Возникает гипертрофия кардиомиоцитов, замещение мертвых кардиомиоцитов фиброзной тканью.
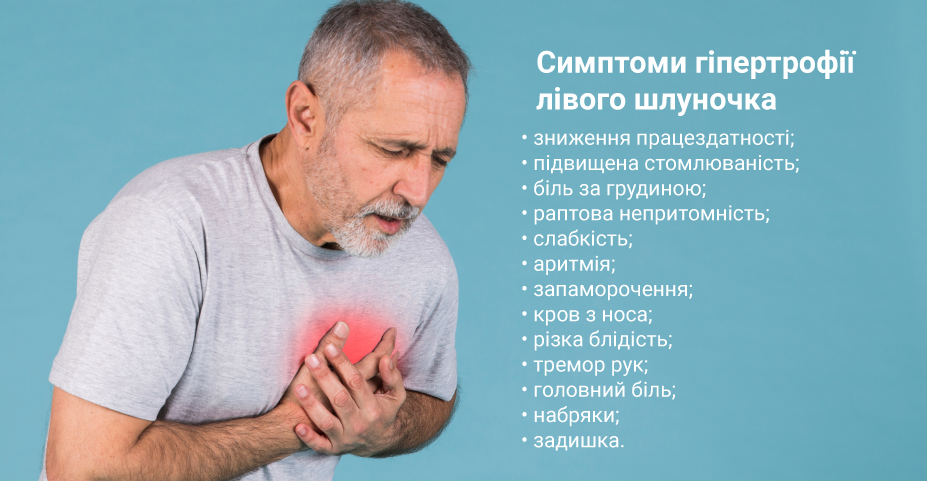
Симптомы и признаки гипертрофии левого желудочка
Заболевание на первых стадиях протекает бессимптомно. Признаки возникают, когда желудочек значительно увеличен.
Гипертрофия левого желудочка — симптомы:
Стремительное увеличение ЛЖ может приводить к появлению мерцательной аритмии и стенокардии.
Особенности течения гипертрофии левого желудочка сердца у беременных
При гестации развиваются адаптивные изменения в сердечно-сосудистой системе. Повышаются сердечный выброс и частота сердечных сокращений, увеличивается объем циркулирующей крови, камер и ЛЖ без угнетения работы сердца. У беременных с сердечными патологиями нарушается адаптация левых отделов, что приводит к дисфункции, ухудшению маточно-плацентарного кровотока и нормального развития плода. Чтобы оценить риски, необходимо сделать ЭКГ и эхоКГ. В 80 % случаев беременность завершается благополучно.
Особенности ГЛЖ у детей
В период роста у ребенка увеличивается нагрузка на сердце. Нарастание массы ЛЖ вызвано врожденными патологиями или проблемами с кровообращением. Без лечения повреждаются сосуды легких, становятся жесткими, менее эластичными, усугубляя течение патологии. Заболевание может вызывать стеноз, чрезмерную нагрузку на сердце в утробе матери, аномалии строения перегородок. Симптомы гипертрофии левого желудочка появляются не сразу, поэтому рекомендуется сделать УЗИ сердца после рождения.
Гипертрофия левого желудочка: последствия и осложнения
Выраженная ГЛЖ опасна такими осложнениями:
Развивается ишемия, мерцательная аритмия, инсульт.
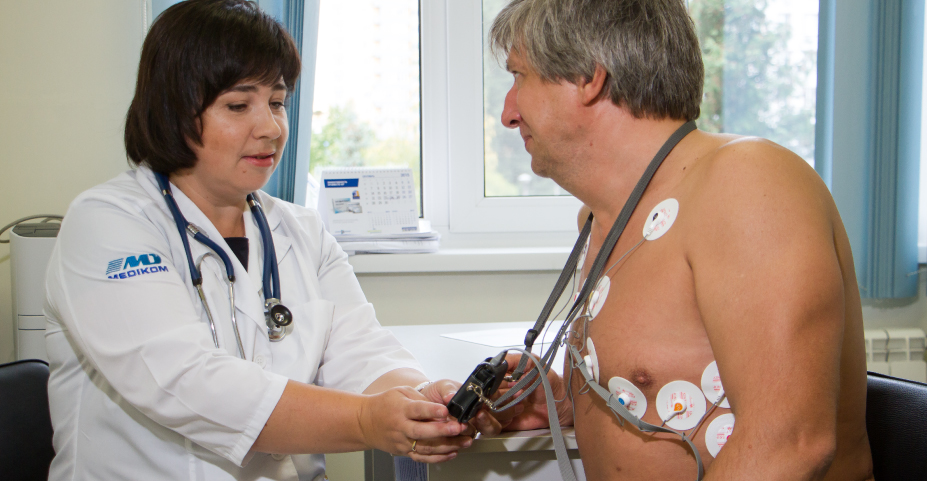
Диагностика гипертрофии левого желудочка
Патология диагностируется в медицинском учреждении. Врач-кардиолог исследует сердечные камеры, направляет на дополнительное обследование, которое включает:
Лечение гипертрофии левого желудочка
Терапия направлена на устранение причин гипертрофии левого желудочка. Необходимо нормализовать рацион, режим дня, артериальное давление. Рекомендуется отказаться от вредных привычек и холестеринсодержащих продуктов питания. Показаны пешие прогулки, легкие физические упражнения.
Лечение гипертрофии левого желудочка включает прием таких групп препаратов:
Дозировка и длительность лечения определяется врачом.
Операции при гипертрофии левого желудочка
Если медикаментозное лечение не дало результатов, показано оперативное вмешательство:
Перед операцией врач оценивает соотношение противопоказаний и необходимости хирургического вмешательства.
Контроль излеченности
Лечение гипертрофии левого желудочка считается успешным, если жизнь пациента продлена, уменьшены нарушения функционирования митрального клапана. Отсутствие прогресса болезни 6-9 месяцев говорит о правильно подобранном лечении. Если патологический процесс не сопровождается выраженными симптомами, стенка утолщена незначительно, терапия не требуется. Врач назначает корректировку образа жизни.
Профилактика гипертрофии левого желудочка
Чтобы избежать развития патологии, нужно уменьшить или отказаться полностью от кофе, спиртного, табачных изделий. Рекомендуется снизить количество употребляемой соли и жирной еды. Необходимо контролировать работу сердца, регулярно проходить обследование. Запрещены чрезмерные физические нагрузки, следует избегать стрессов и переживаний.
Советы и рекомендации
Специалисты советуют сбалансировать питание и включить в рацион такие продукты:
Рекомендуется исключить из рациона соль, сладости, животные жиры, острые и пряные блюда. Питаться нужно дробно и часто. Ужин не позже чем за 3 часа до сна.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Гипертензивная болезнь сердца, осложненная сердечной недостаточностью
Общая информация
Краткое описание
Сердечная недостаточность – симптомокомплекс, характеризующийся слабостью, одышкой, задержкой жидкости, который развивается вследствие различных заболеваний сердечно-сосудистой системы, приводящих к:
— неспособности сердца перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей тканей, или же обеспечению этих потребностей только при повышенном давлении наполнения;
— хронической гиперактивации нейрогормональных систем.
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ/МОАГ 1999 г.
Категории нормального АД:
— оптимальное АД
Степень 1
САД 140-159
ДАД 90-99
Степень 2
САД 160-179
ДАД 100-109
Степень 3
САД >180
ДАД >110
Классификация гипертонического сердца (Frohlich, 1987 г.)
— 1 стадия – отсутствуют клинические признаки гипертонического сердца, но с помощью специальных методов исследования выявляются признаки повышенной нагрузки на миокард, увеличение потребности миокарда в кислороде и напряжения миокарда, ранние признаки нарушения диастолической функции миокарда левого желудочка, в частности, в снижение индекса опорожнения левого предсердия.
— 2 стадия – увеличение левого предсердия (по данным ЭКГ и ЭХОКГ).
— 3 стадия – развитие гипертрофии левого желудочка (по данным ЭКГ, ЭХОКГ, рентгенографии), при этом отсутствуют клинические признаки недостаточности кровообращения.
— 4 стадия – развитие сердечной недостаточности вследствие прогрессирования гипертонической болезни сердца, часто присоединяется ишемическая болезнь сердца.
| Функциональные классы ХСН (могут изменяться на фоне лечения) | Стадии ХСН (меняются на фоне лечения) |
| I ФК | I стадия |
| Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой |
в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
нагрузками сопровождается появлением симптомов.
физической активности.
Степени
Описание
Диастолическая дисфункция левого желудочка
Диастолическая дисфункция левого желудочка в сочетании с его
Застойная сердечная недостаточность (выраженная одышка, Rtg –
признаки отека легких, что соответсвует ХСН III-IV ФК) при
нормальной фракции выброса левого желудочка (50% и больше)
Застойная сердечная недостаточность с низкой фракцией выброса
левого желудочка (меньше 50%)
| Факторы риска сердечно-сосудистых заболеваний | Поражение органов-мишеней | Сопутствующие (ассоциированные) клинические состояния |
| 1. Используемые для стратификации риска: — Величина САД и ДАД (степень 1-3) — Возраст: — мужчины >55 лет — женщины > 65лет — Курение — Уровень общего холестерина в крови >6,5 ммоль/л — Сахарный диабет — Семейные случаи раннего развития сердечно-сосудистых заболеваний 2. Другие факторы, неблагоприятно влияющие на прогноз*: — Сниженный уровень холестерина ЛПВП — Повышенный уровень холестерина ЛПНП — Микроальбуминурия (30-300 мг/сут) при сахарном диабете — Нарушение толерантности к глюкозе — Ожирение — Сидячий образ жизни — Повышенный уровень фибриногена в крови — Социально- экономические группы с высоким риском — Географический регион высокого риска | — Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография) |
— Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
— Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
— Генерализованное или
очаговое сужение артерий
сетчатки
заболевания:
— Ишемический инсульт
— Геморрагический
инсульт
— Транзиторная
ишемическая атака.
Заболевания сердца:
— Инфаркт миокарда
— Стенокардия
— Реваскуляризация
коронарных сосудов;
— Застойная сердечная
недостаточность.
Заболевания почек:
— Диабетическая
нефропатия
— Почечная недостаточность
(креатинин > 177мкмоль/л).
Сосудистые заболевания:
— Расслаивающая
аневризма
— Поражение
периферических
артерий с клиническими
проявлениями.
— Выраженная
гипертоническая
ретинопатия
— Геморрагии или
экссудаты;
— Отек соска
зрительного нерва.
Диагностика
Критерии диагностики:
1. Подтверждение наличия АГ и установление ее стабильности (повышении АД выше 140/90 мм.рт.ст. у больных неполучающих регулярную гипотензивную терапию в результате как минимум трех измерений в различной обстановке).
2. Исключение вторичной артериальной гипертонии.
3. Стратификация риска АГ (определение степени повышения АД, определение устранимых и неустранимых факторов риска, поражения органов-мишеней и ассоциированных состояний).
4. Выявление заболеваний, приводящих к развитию сердечной недостаточности на фоне АГ: перенесенный инфаркт миокарда, стенозирующий атеросклероз коронарных артерий, сахарный диабет, тяжелые инфекции, пароксизмальная мерцательная аритмия и трепетание предсердий.
5. Симптомы сердечной недостаточности: одышка, сердцебиение, повышенная утомляемость, задержка жидкости в организме.
7. ЭХОКГ-признаки сердечной недостаточности – укорочение миокарда в средней части левого желудочка, снижение фракции выброса меньше 40%. Рентгенологические признаки застойных явлений в легких.
Перечень основных диагностических мероприятий:
Лечение
Тактика лечения
2. Физическая реабилитация (ходьба или велотренинг). Нагрузка строго дозирована и индивидуальна. Расчет нагрузки: 30-60 мин активных занятий при ЧСС, составляющей 75% максимальной. Применение данного метода повышает толерантность к нагрузкам, аэробную способность организма и переносимость лекарственных средств.
3. Психологическая и социальная реабилитация.
4. Медикаментозная терапия.
4.1 Снижение АД
4.2 Разгрузка сердца: объемная – диуретики.
Диуретики необходимо применять с ИАПФ, использовать вместе с антагонистами альдостерона, назначать ежедневно в минимальных дозах, позволяющих добиться необходимого положительного диуреза (для активной фазы лечения +800 мл).
Гидрохлортиазид. Назначается в дозах по 50-100 мг/сут утром. Максимальная доза 200 мг/сут. Препарат принимается ежедневно или через день. Возможны кратковременные перерывы (3-5 дней).
Фуросемид. Доза устанавливается индивидуально в каждом конкретном случае. В процессе лечения режим дозирования корригируется в зависимости от величины диуретического эффекта и динамики состояния больного. При приеме внутрь средняя начальная доза 40-80 мг/сут, поддерживающая 20-40 мг/сут. При необходимости быстрого улучшения самочувствия препарат вводится в/в или в/м, начальная доза 20-50 мг. При одновременном приеме с ИАПФ препараты калия не назначаются.
4.4 Миокардиальная – бета-адреноблокаторы (метопролол). Применяют только дополнительно к ИАПФ. Назначают терапию с 1/8 средней терапевтической дозы (для метопролола 12,5 мг). Дозу повышают медленно (в 2 раза, не чаще чем через 2 недели) до достижения оптимальных суточных доз (для метопролола до 200 мг/сутки).
Кардиотонические средства (сердечные гликозиды) при ХСН уменьшают выраженность симптоматики, заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз. Назначаются в малых дозах (дигоксин до 0,25 мг/сутки) при мерцательной аритмии и трепетании предсердий. При синусовом ритме назначать с осторожностью и в малых дозах.
Перечень дополнительных лекарственных средств:
1. Статины (симвастатин).
Вспомогательные лекарственные средства эффект которых и влияние на прогноз больных не доказаны, но их применение диктуется определенными клиническими ситуациями.
2. Периферические вазодилататоры (нитраты) не являются средствами лечения ХСНА. Назначают только при сопутствующей стенокардии, когда есть уверенность, что именно они избавляют пациента от приступов стенокардии.
3. Нитроглицерин – быстродействующие формы: под язык 0,3-0,6 мг, табл. и капс., повторяют по потребности. Принимают внутрь, не разжевывая, запивая водой, лучше после еды, 1-2 табл. (капс.) 2 раза/сут. (обычно утром и в полдень), в отдельных случаях до 4 раз/сут, но не более 12 табл. в день. Может применяться в виде аэрозоля для сублингвального применения, 1-2 дозы (0,4-0,8 мг) под язык. Нитроглицерин в/в инфузионно 5-200 мкг/мин (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.). Дозу повышают до получения желаемого гемодинамического эффекта или побочных проявлений (головная боль, тошнота). Необходим мониторинг АД.
4. Изосорбида динитрат – внутрь, не разжевывая, запивая водой, лучше после еды. Кратность зависит от длительности действия: таблетки средней продолжительности действия 3-4 раза в день по 1-30 мг на прием; препараты пролонгированного действия 20 мг 2-3 раза в сутки, препараты пролонгированного действия 40 и 60 мг 2 раза в сутки, препараты пролонгированного действия 120 мг 1 раз в сутки. Аэрозоль для сублингвального приема в положении сидя 1-3 дозы (1.25-3.75 мг) п/я. Лекарственные формы для наклеивания на десну 20-40 мг 1-3 раза в сутки. В/в инфузионно 2-10 мг/ч. и более (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.).
5. Блокаторы кальциевых каналов (амлодипин) назначают дополнительно к ИАПФ при клапанной регургитации и легочной гипертензии. Начальная доза составляет 5 мг 1 раз в сутки, средняя поддерживающая доза 10 мг/сут.
6. Антиаритмические средства (амиодарон) применяют при опасных для жизни желудочковых аритмиях. Внутрь в течение 1-й недели 200 мг 3 раза в сутки, в течение 2-й недели 200 мг 2 раза в сутки, далее уменьшение дозы до поддерживающей 100-400 мг в сутки. В/в инфузия: 5-7 мк/кг за 20-120 мин. под контролем ЭКГ и АД, при необходимости продолжение инфузии 1.2-1,8 г/сут. (Предлагается включить данный препарат в список жизненно важных препаратов как препарат выбора для купирования пароксизмальных наджелудочковых и желудочковых тахикардиях, мерцательной аритмии, желудочковой тахикардии и фибрилляции желудочков. Высокоэффективен как средство первичной и вторичной профилактики внезапной аритмической смерти у постинфарктных больных и при ХСНА).
7. Ацетилсалициловая кислота по 75-160 мг 1 раз в сутки.
Перечень основных медикаментов:
1.*Гидрохлортиазид 25 мг, табл.
2. *Фуросемид 40 мг, табл.
3. *Эналаприл 2,5 мг, 10 мг, табл.
4. *Периндоприл 4 мг, табл.
5. *Лизиноприл 2,5 мг, 5 мг, 10 мг, 20 мг табл.
6. *Спиронолактон 25 мг, 50 мг, табл.
7. *Дигоксин 62,5 мкг, 250 мкг, табл.
8. Моэксиприл 7,5 мг, 15 мг, табл.
Перечень дополнительных медикаментов:
1. Эпросартан 300 мг, табл.
2. *Ацетилсалициловая кислота 100 мг, 500 мг табл.
3. Симвастатин 5-80 мг, табл.
4.*Ловастатин 10 мг, 20 мг, 40 мг, табл.
Гипертрофия левого желудочка
Гипертрофия левого желудочка: виды, причины, симптомы, диагностика, лечение и профилактика
Гипертрофия левого желудочка представляет собой заболевание, характеризующееся уплотнениями в левых стенках органа сердечного желудочка. В случае обнаружения у пациентов различных уплотнений, расположенных в перегородках в межпограничной области правого, а также левого желудочка. Данная патология влияет на процесс потери былых эластичных свойств желудочковых стенок организма.
Современная медицина классифицирует заболевание по следующим разновидностям недомоганий:
Причины
В основном недуг провоцируется наследственным фактором. У людей, имеющих родственников в любом поколении с наличием сердечных болезней, существует риск генетической предрасположенности к отклонению. Это говорит о том, что у них растет вероятность уплотнения в стенке. Недуг вызывается:
Все эти факторы повышают кровяную пульсацию, из-за которой утолщаются сердечные мышцы. Именно поэтому и возникают уплотнения в органе.
Симптомы
В зависимости от стадии патологии, возраста пациента и функциональных способностей его организма дефект может не иметь никаких признаков.
В основном заболевание не имеет никаких признаков на первой стадии, когда увеличение веса миокарда не становится препятствием и не мешает его кровообращению.
Если обнаружено несоответствие в размере органа и кровоснабжении, то видны первые проявления дефекта. Недуг характеризуется кардиалгией (болями в грудной клетки), быстрой утомляемостью, головокружениями и обмороками.
Нарушения в нервной системе способствуют развитию аритмий и блокад. При присоединении недостаточности в левом предсердии появляется одышка как при покое, так и при физических нагрузках. Это отмечается на поздних стадиях.
Диагностика
Провести осмотр пациента может только кардиолог, который руководствуется сбором анамнеза и осмотром. Одним из эффективных способов считают электрокардиографию., позволяющую измерить толщину сердечной мышцы.
При гипертрофии на ЭКГ видны следующие изменения:
Помимо указанных выше методов диагностики, врач проводит обследование с помощью магнитно-ядерного резонанса, компьютерной томографии и рентгена грудной клетки.
Лечение
Терапию проводят бета-блокаторами в комплексе с верапамилом. Этим методом удается уменьшить симптоматику, провоцируемую сердечно-сосудистой патологией. В качестве дополнений к терапии медикаментозными средствами рекомендуют соблюдать диету. Также нужно отказаться от привычек, наносящих вред организму, если они имеются.
Чтобы лечение было эффективным необходимо: отказаться от сигарет, понизить уровень потребления пищевой соли, сбросить лишнюю массу тела.
Рацион должен быть обогащен молочными и кисломолочными продуктами, морепродуктами, свежими овощами и фруктами. Потребуется сократить количество употребления изделий из муки, ограничить сладости и животные жиры. Физическая активность должна быть умеренного характера.
Врачи не исключают вероятность того, что понадобится оперативное вмешательство, чтобы удалить участок мышцы сердца, которая подверглась гипертрофии. Важно отметить, что развитие данного недуга часто происходит на протяжении нескольких лет жизни.
Профилактика
Риск заболевания можно снизить путем полного отказа от спиртных напитков, кофе и сигарет, активного образа жизни, осуществления систематического контроля над работой сердца, сокращения потребления соли в пищу, отказа от жирных продуктов и введения в рацион большого количества фруктов и овощей.
Лечение гипертрофии сердца
В России ежегодно умирает 1 млн 300 тыс. человек от болезней сердечно-сосудистой системы. При этом от 2 до 5 человек на 100 000 населения страдают от такого серьезного заболевания, как гипертрофия сердца. И примерно половина из них находится в возрасте от 20 до 35 лет. Больным ставится диагноз «гипертрофическая кардиомиопатия», сокращенно недуг обозначается как ГКМП. Это первичное поражение миокарда, при котором левый или правый желудочки увеличиваются в объеме. При этом медики разделяют ГКМП на симметричную и ассиметричную.
Гипертрофия левого желудочка
Это типичное заболевание среди гипертоников. При грамотном лечении гипертрофия левого желудочка сердца достаточно быстро перестает быть проблемой. Однако если пустить все на самотек, то летальный исход неизбежен. По статистике, 4 % случаев заканчиваются смертью. Опасность болезни в том, что гипертрофия левого желудочка сердца значительно ухудшает эластичность стенки.
Причины увеличения левого желудочка сердца:
Проблема этой патологии в том, что лишь миокард становится больше. При этом сосуды и элементы проводящей системы не меняют свои размеры. Это постепенно приводит к тому, что развивается ишемия мышечных клеток. Сердечный ритм сбивается, а в левом желудочке скапливается много крови. Со временем это приводит к:
Гипертрофия правого желудочка
С этой части сердца и начинается малый круг кровообращения. По статистике врачей различных клиник, болезнь диагностируется обычно у новорожденных или детей постарше. При этом гипертрофия правого желудочка сердца является достаточно редким заболеванием. Оно может развиться также у:
В зависимости от размера желудочка болезнь разделяют на три этапа:
Причины, по которым развивается гипертрофия правого желудочка:
Болезнь опасна тем, что могут быть затронуты легочные сосуды и артерии. Они теряют свою эластичность, что приводит к развитию склеротических процессов. Из-за этого недуга может развиться синдром Эйзенменгера, который особенно опасен для беременных женщин.
Признаки гипертрофии
Болезнь не сразу дает о себе знать определенными нарушениями в привычном образе жизни. Достаточно долго человек может вести себя как обычно. Поэтому так важно сразу распознать первые симптомы. Медики выделяют следующие признаки гипертрофии:
Важно понимать, что гипертрофия сердца может вовсе не проявлять себя долгие годы. Иногда диагноз ставится уже посмертно, после вскрытия. Поэтому необходимо следить за состоянием здоровья и периодически обследоваться в медицинском центре.
Причины гипертрофии миокарда
Постепенно миокард может увеличиться в размерах, потерять эластичность. Это приведет или к серьезным проблемам со здоровьем, или даже к летальному исходу. Поэтому так важно знать, каковы причины гипертрофии миокарда. Медики обычно выделяют следующие факторы:
Опытный врач при осмотре определит одну или несколько причин, а потом отправит на определенные обследования. Они позволят точно выяснить, что у больного гипертрофия сердца.
Диагностика заболевания
Как лечить гипертрофию сердца?
Как правило, болезнь удается купировать при помощи определенных лекарственных препаратов. Как лечить гипертрофию сердца, определяет только кардиолог. Он учитывает множество факторов:
Иногда требуется хирургическое вмешательство. Как можно лечить гипертрофию левого желудочка сердца таким способом, врач подробно расскажет на приеме. Обычно такая радикальная мера нужна тогда, когда симптомы выражены очень ярко, а лекарственные средства не дают должного эффекта.
К какому врачу обратиться?
Гипертрофия миокарда сердца и другие осложнения ГКМП не всегда диагностируются вовремя. В итоге лечение назначают тогда, когда недуг приводит к серьезным проблемам. Поэтому так важно знать, к какому врачу обратиться, чтобы вам была оказана всесторонняя помощь. В МХЦ сети «Открытая клиника» трудятся кардиологи с огромным опытом работы. Они определят признаки гипертрофии еще на первом осмотре. После этого врач выпишет направление на обследование, причем назначит лишь те процедуры, которые вам действительно необходимы.
После получения результатов КТ, МРТ, УЗИ, ЭКГ, анализа крови станет понятно, каким должно быть лечение гипертрофии сердца. После этого врач выпишет лекарственные препараты. Если возникнет вопрос о наблюдении и лечении в стационаре, то в МХЦ сети «Открытая клиника» вам будут предложены лучшие условия. Мы делаем все возможное, чтобы наши пациенты чувствовали себя комфортно в сложные периоды своей жизни.
Другие заболевания, которые мы лечим: