Гипертермия что у ребенка
Гипертермия что у ребенка
Когда у вашего ребенка высокая температура, вы инстинктивно пытаетесь первым делом охладить его. Однако у теплого ребенка совсем не обязательно повышенная температура, и даже если у него и есть высокая температура, сбивать ее совсем не обязательно.
Любой обеспокоенный родитель вызовет врача, как только заметит у своего ребенка высокую температуру, и для этого у него будут все основания. Очень важно выяснить, какова причина высокой температуры. Но это не значит, что нужно всеми силами ее сбивать.
Тактильные ощущения родителя не всегда правдивы и могут быть обусловлены воздействиями окружающей температурной среды. В связи с этим, при малейшем подозрении на повышение температуры, прежде чем принять какие-то меры ее необходимо измерить.
Как нужно поступать с высокой температурой, чтобы вернуть вашего ребенка в достаточно комфортные условия?
Засекайте по времени момент измерения температуры.
Температура у младенца точнее всего измеряется ректальным термометром, который короче и имеет более толстый баллон с ртутью, чем ротовой термометр. Смажьте его вазелином и осторожно вставьте в задний проход не дальше, чем на два сантиметра, держите его по крайней мере три минуты. Для того чтобы сделать это, положите младенца на стол или себе на колени в положение смены пеленок и поднимите его ноги для более легкого проникновения градусника. Или вы можете положить младенца себе на колени животом вниз, раздвинуть ему ягодицы и затем вставить термометр.
Оцените температуру, указанную на термометре.
В случае, если температура тела продолжает расти, вы обнаруживаете еще какие-либо проявления заболевания – необходимо обратиться за специализированной помощью и вызвать врача на дом !
Как снизить высокую температуру?
На сегодняшний день торговых наименований и форм выпуска препаратов достаточно много. Основными компонентами всех жаропонижающих средств, применяемых в детском возрасте, являются два препарата – парацетамол и ибупрофен. Ацетилсалициловая кислота, Метамизол натрия (анальгин), Кетопрофен, Нимесулид – в детской практике, без назначения врача, строго запрещены, ввиду высокого риска возникновения побочных эффектов.
Какую форму жаропонижающего выбрать – свеча, сироп, таблетка?
Традиционно, для детей младшего возраста выбирают ректальные свечи, поскольку они наиболее удобны в применении. Достаточно большой диапазон лекарственных препаратов с разными дозировками сводят к минимуму риск проявления аллергических реакций. Важный момент – все препараты в форме свечей необходимо хранить в холодильнике.
Любимый всеми метод физического охлаждения – обтирание.
Устройте ребенку ванну с обтиранием губкой продолжительностью 15-20 минут. Посадите ребенка в ванну с горячей водой и протрите мокрой губкой его тело, ноги и руки.
Когда вода испаряется, она охлаждает тело, что помогает снизить температуру. Не пользуйтесь такой холодной водой, что ребенок начинает дрожать. Дрожь повысит температуру тела, тем самым сведя к нулю весь смысл ванны и обтирания губкой. Если вы не хотите брать ребенка из постели, чтобы обтереть его в ванночке, вы можете просто расстегнуть его пижаму и обтереть влажной губкой.
Когда-то родители обтирали ребенка с высокой температурой растирочным спиртом, однако сегодня врачи не рекомендуют делать это. Помимо того, что после растирания ребенок начинает дрожать, алкоголь проникает через кожу и может вызвать у ребенка токсическую реакцию. Кроме того, вдыхание паров алкоголя раздражает легкие и дыхательные пути.
Давайте ребенку побольше жидкости.
Для младенцев, которых кормят грудью или искусственно, из бутылочки, жидкое питание обеспечивает достаточное количество влаги.
Одевайте ребенка легко.
Ребенок во фланелевой пижаме или завернутый в стеганое одеяло будет быстро перегреваться, что ухудшит его состояние и приведет к повышению температуры. Одевайте своего ребенка в легкую одежду, и пусть он спит под тонким одеялом или под простыней.
Дайте возможность ребенку самому выбирать пищу.
Если ваш ребенок, у которого высокая температура, не хочет есть, не принуждайте его. С другой стороны, если он попросит пищу, не отказывайте ему.
Только врач сможет понять, почему произошла данная ситуация и определить дальнейшую тактику лечения. Не всегда повышение температуры тела обусловлено банальной простудой или «перегревом». Отсутствие других симптомов – повод задуматься и разобраться в причине повышения температуры.
До тех пор, пока у ребенка сохраняется болезненное состояние или высокая температура, лучше всего держать его дома до полного выздоровления.
Допуск в дошкольные и образовательные учреждения возможен только с разрешения врача!
Простудные заболевания и гипертермия
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся
В 2004 году исполнится 50 лет с тех пор, как ученые установили связь простуды и гриппа с вирусами. На сегодняшний день известно более 200 видов вирусов и микроорганизмов, относящихся к 20 семействам, вызывающих острые респираторные заболевания (ОРЗ), и этот список постепенно пополняется. У детей простуда — самая распространенная инфекционная патология.
Простудные заболевания при неправильно организованной и неадекватной помощи, в том числе при самолечении, нередко приводят к формированию группы часто болеющих детей, развитию хронических болезней желудочно-кишечного тракта, почек. Кроме того, ОРЗ являются причиной возникновения хронических очагов инфекции.
Проникновение в организм патогенных вирусов и иных микроорганизмов не всегда вызывает заболевание. Кроме инфекционного начала, необходимы условия, позволяющие патогенным микроорганизмам преодолевать естественную неспецифическую сопротивляемость организма. Одним из таких условий является переохлаждение. Недаром в англоязычных странах простудные заболевания называют cold («холод») и связывают их возникновение с влиянием холодной и влажной погоды. Простудным заболеваниям чаще всего подвергаются дети в возрасте 1-5 лет в связи с утратой материнского и отсутствием приобретенного иммунитета.
Наибольшее количество простудных заболеваний регистрируется в осенне-зимне-весенний период, причем развитию ОРЗ способствует не столько низкая температура воздуха, сколько ее сочетание с повышенной влажностью. Охлаждение организма происходит быстрее, когда поверхность кожи покрыта потом, так как при испарении влаги расходуется много тепла. При охлаждении любого участка тела (и особенно стоп) рефлекторно снижается температура слизистых оболочек верхних дыхательных путей (миндалин, слизистой оболочки носа и др.). В результате слизистая оболочка становится проницаемой для вирусов и болезнетворных микроорганизмов.
В отличие от взрослых у детей ввиду несовершенства механизма теплообмена простуда может наступить не только при переохлаждении, но и при перегревании. Особенно это касается детей раннего возраста. Известно, что 30-40% всех заболеваний у детей первого года жизни составляют ОРЗ.
Процессы теплообразования и теплоотдачи тесно связаны между собой, они помогают поддерживать постоянную температуру тела, и нарушение равновесия приводит к ослаблению местной защиты. В раннем возрасте у нетренированных и незакаленных детей механизмы образования тепла ослаблены, нервно-сосудистые реакции протекают нестабильно, что в условиях контакта с инфекцией приводит к развитию простуды. Следует, однако, отметить, что ребенок благодаря лабильности нервной регуляции быстрее, чем взрослый, приспосабливается к влиянию метеорологических факторов.
Если простуду без лихорадки у детей можно рассматривать как явление, не вызывающее беспокойства, то ОРЗ с лихорадкой и особенно с гипертермической реакцией угрожает ребенку развитием серьезных осложнений. Плохо переносят лихорадку дети с перинатальной энцефалопатией, врожденными пороками сердца, аритмиями, патологией ЦНС, наследственными метаболическими заболеваниями, фебрильными судорогами в анамнезе, родившиеся глубоко недоношенными. Тем не менее лихорадка в большинстве случаев носит защитный характер и ее опасность для организма ребенка преувеличивают из-за боязни возможных осложнений.
Большинство вирусов и патогенных бактерий снижают темпы своей репродукции при повышении температуры окружающей среды. Лихорадка при инфекционно-воспалительном заболевании развивается за счет образования «эндогенных пирогенов» [1]. В ответ на инфицирование вирусами и бактериями циркулирующие лимфоциты, моноциты вырабатывают цитокины, включая интерлейкины 1 и 6, фактор некроза опухоли-α. Эти медиаторы стимулируют продукцию простагландина Е2 в переднем гипоталамусе, что устанавливает новый, более высокий уровень температурного обмена. При лихорадке в основном возникают нарушения теплообмена нейрогенного происхождения. Ускоряются обменные процессы, возрастают потери жидкости, стимулируется продукция интерферона, антител, усиливается фагоцитоз.
При большинстве простудных инфекций максимум температуры тела устанавливается в пределах 37-39°С, что не грозит серьезными расстройствами здоровья. Поэтому исходно здоровым детям с хорошей реактивностью и адекватной реакцией на воспалительный процесс в соответствии с критериями ВОЗ и отечественной педиатрической практикой не рекомендуется вводить жаропонижающие средства при температуре тела ниже 38,5-39,5°С [3, 6].
В свою очередь превышение определенного порога становится для ребенка опасным. Пределом считается температура тела выше 38-39,5°С. Таким образом, можно считать, что с этого момента риск развития у ребенка гипертермического синдрома очень высок. Следует принимать во внимание и способ измерения температуры тела: аксиллярный, ректальный, тимпанический и др.
При гипертермическом синдроме, который признан абсолютным патологическим вариантом лихорадки, отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушениями микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов. В основе расстройств лежит патологическая интеграция первично и вторично измененных образований ЦНС или патологическая система по Г. Н. Крыжановскому [9], деятельность которой имеет биологически отрицательное значение для организма. Гипертермический синдром требует обязательной медикаментозной коррекции, при этом не следует пренебрегать методами физического охлаждения.
В процессе клинического наблюдения за ребенком важно различать «красную» и «белую» гипертермию. Чаще наблюдают прогностически более благоприятную «красную» гипертермию, при которой теплопродукция соответствует теплоотдаче. В этом случае поведение ребенка обычное, кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые, учащение пульса и дыхания соответствует повышению температуры тела (на каждый градус выше 37°С одышка становится больше на 4 дыхания в минуту, а тахикардия — на 20 ударов в минуту). Для «белой» гипертермии характерны нарушения поведения ребенка — безучастность, вялость или, наоборот, возбуждение, бред и судороги. Кожа бледная, с «мраморным рисунком», цианоз ногтевых лож и губ, положительный симптом «белого пятна», конечности холодные, чрезмерные одышка и тахикардия.
При «красной» гипертермии план неотложной медицинской помощи заключается в использовании методов физического охлаждения, ребенку дают обильное питье, назначают ибупрофен (нурофен для детей) или парацетамол. Обычно через 3-4 ч требуется повторный прием препаратов, так как антипиретики оказывают исключительно симптоматическое действие.
При «белой» гипертермии уже изначально нельзя рассчитывать на эффект только от жаропонижающих средств. Парентерально дополнительно вводят сосудорасширяющие препараты: 2%-ный раствор папаверина, 1%-ный раствор дибазола, 0,25%-ный раствор дроперидола. По показаниям добавляют никотиновую кислоту 5-30 мг в сутки и антигистаминные препараты.
Температура тела у больного ребенка контролируется каждые 30 мин. Лечебные мероприятия, направленные на борьбу с гипертермией, прекращаются после понижения температуры тела до 37,5°С, так как в дальнейшем она может понижаться без дополнительных вмешательств.
В патогенезе простудных заболеваний, помимо лихорадки, имеют значение воспалительные явления и болевые ощущения в зеве и носоглотке. В первые часы и дни болезни окончательный диагноз поставить трудно, а ребенку, особенно раннего возраста, нужна немедленная помощь. В связи с этим понятно, как важно иметь в своем арсенале эффективное лекарственное средство, обладающее комплексным воздействием и не вызывающее побочных эффектов. Поэтому при выборе препарата для снятия лихорадки лучше отдавать предпочтение средствам, обладающим жаропонижающим и одновременно противовоспалительным и обезболивающим действием. Этим требованиям при лечении простуды, осложненной лихорадкой, у детей отвечает ибупрофен (нурофен для детей), принцип действия которого основан на ингибировании циклооксигеназной активности.
Ибупрофен относится к нестероидным противовоспалительным средствам (НПВС). Обладая одновременно жаропонижающим, анальгетическим и противовоспалительным действием, НПВС не имеют гормональной активности, но благодаря угнетению синтеза простагландинов как в центральной нервной системе, так и на периферии оказывают необходимый комплексный эффект.
Парацетамол в отличие от ибупрофена обладает исключительно жаропонижающим действием. В настоящее время рекомендовано ограничить применение у детей ацетилсалициловой кислоты и метамизола, учитывая риск тяжелых осложнений. Производные пиразолона и парааминофенола, длительное время использовавшиеся в педиатрии, запрещены к применению у детей из-за существенных побочных действий [7, 10].
Данные о частоте использования жаропонижающих препаратов в России противоречивы. Тем не менее парацетамол при лечении простудных заболеваний, сопровождающихся лихорадкой, выписывают более 90% педиатров, ибупрофен — более 50%, ацетилсалициловую кислоту — около 30% [2, 5]. За рубежом с конца 80-х годов в качестве жаропонижающего лекарственного средства, составляющего альтернативу парацетамолу, в детской практике активно используют ибупрофен, который продается в аптеках без рецепта.
Нами было проведено изучение эффективности, безопасности и переносимости педиатрической суспензии ибупрофена (нурофена для детей). Спектр показаний к назначению препарата включает в себя инфекционно-воспалительную и поствакцинальную лихорадки, болевой синдром при отите, прорезывании и заболеваниях зубов, головную боль, растяжение связок и другие виды болей.
70 детей в возрасте от 6 месяцев до 12 лет (средний возраст 5,3+1,6 года, 29 девочек и 41 мальчик) имели симптомы простуды и гипертермическую температуру тела. Примерно у половины детей было отмечено наличие осложнений в виде отита, синусита и обструктивного бронхита. Все дети получали амбулаторно нурофен для детей.
Критерии включения в исследование: лихорадка выше 39,0°С у детей с благополучным преморбидным фоном и выше 38,0°С у детей из группы риска (фебрильные судороги в анамнезе, неврологическая патология, врожденный порок сердца), информированное письменное согласие родителей. Из исследования исключались больные дети, получавшие одновременно парацетамол, а также пациенты, у которых наблюдалась повышенная чувствительность к нурофену.
Нурофен для детей назначался в соответствии с общепринятыми рекомендациями в разовой дозе 10 мг/кг 3-4 раза в сутки при наличии лихорадки и болевого синдрома (головной и ушной боли, болях в горле, артралгий) в течение 3-7 дней.
Ежедневно регистрировалась информация о самочувствии ребенка, на фоне приема препарата многократно измерялась температура тела. Эффективность лечения детей оценивалась в соответствии с протоколом исследования на основании динамики клинических симптомов заболевания. Для характеристики отдельных клинических симптомов использовалась балльная шкала оценок. Переносимость нурофена для детей характеризовалась наличием или отсутствием побочных эффектов в ходе лечения.
Практически у всех детей с простудой разовый прием нурофена для детей приводил к снижению температуры тела на 1-1,5°С, исчезновению болевых ощущений в зеве. У больных детей из группы риска, когда препарат назначался при температуре тела менее 39,0°С, жаропонижающий эффект от действия нурофена для детей развивался через 30 мин после его приема. В течение 1,5 ч регистрировалось приблизительно равномерное снижение температуры тела, составляющее в целом 3,9% от исходной повышенной температуры тела. Отмечено, что за 90 мин у всех детей данной группы после использования нурофена для детей температура тела снижалась до 37,0-37,2°С.
При исходной температуре тела у детей выше 39,0°С после приема нурофена наблюдалось более интенсивное, однако не столь равномерное снижение лихорадки. Так, через 30 мин после приема препарата понижение температуры тела на 1-1,5°С было отмечено у 58,3% детей, через 60 мин — у 86,1%, через 90 мин — у 94,4%. Через 120-150 мин наблюдения общий показатель падения температуры тела у 36 детей с благополучным преморбидным фоном составил 4,4% от исходной величины. Следует отметить, что детям с «белым» типом лихорадки (3 ребенка) нурофен для детей назначали в комбинации с папаверином в разовой дозе 5-10 мг в зависимости от возраста.
Положительной стороной использования нурофена для детей является довольно стойкий жаропонижающий эффект, наблюдающийся у детей. В большинстве наблюдений после купирования гипертермии субфебрилитет, или температура тела в пределах 37-37,8°С держалась на протяжении 2-3 ч (см. рис.). Повторный подъем температуры тела являлся основанием для дальнейшего использования препарата. Регулярный, строго по часам, прием нурофена для детей, как это принято при курсовом лечении, нами не практиковался.
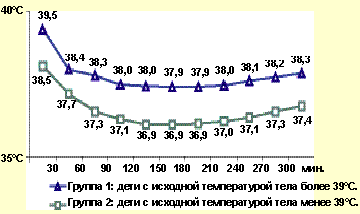 |
| Рисунок. Динамика температуры тела у детей с лихорадкой на фоне приема нурофена |
Помимо жаропонижающего, нурофен для детей оказывает и анальгетическое воздействие, что было зарегистрировано при назначении препарата детям с явлениями интоксикации (головная боль и т. д.), а также с острым катаральным средним отитом. Используя балльную шкалу оценки болевых ощущений, мы выявили, что положительные сдвиги отмечались уже через 30 мин после приема лекарственной суспензии. Обезболивающее действие нурофена для детей также весьма продолжительно и обычно составляет не менее 2,5 ч.
Проведенное нами сравнительное изучение, а также данные других авторов показали, что ибупрофен в дозе 10 мг/кг и парацетамол в дозе 15 мг/кг дают похожий обезболивающий результат — исчезают головные боли, боли в горле и артралгии. В обеих группах эффект был значительно более выражен, чем при приеме плацебо [6]. Так, у всех 6 детей с отитом, получавших нурофен для детей, отмечена положительная динамика по валидной шкале оценок.
Средний срок «курсового» использования нурофена для детей составлял 4,1+1,4 дня. По мере улучшения клинической симптоматики уменьшалось число приемов препарата, а отсутствие лихорадки и болевого синдрома служили показаниями для его отмены.
Нурофен для детей в виде суспензии хорошо переносится, препарат безопасен и обладает приятным вкусом. Следует отметить, что при кратковременном применении ибупрофена риск развития нежелательных эффектов довольно низок [10].
Таким образом, проведенные наблюдения показали высокий жаропонижающий эффект, хорошую переносимость и безопасность суспензии нурофена для детей при лечении пациентов с простудными заболеваниями на фоне гипертермического и болевого синдромов. Нурофен для детей можно использовать в педиатрической практике в качестве безрецептурной формы.
Стойкий и длительный эффект нурофена для детей позволяет признать его высокоэффективным средством лечения простудных заболеваний, сопровождающихся гипертермическим синдромом. В последние годы ибупрофен рекомендован детям в качестве одного из основных жаропонижающих средств. Следует также отметить, что антипиретики необходимо назначать детям только в том случае, если лихорадка превышает допустимый предел и ведет к нарушению функций сердечно-сосудистой, центральной нервной и других систем [5, 7].
Лихорадка у детей
Лихорадка (гипертермия) – защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей, при которой перестройка процессов терморегуляции приводит к повышению температуры тела. При этом в результате гипертермии активируются процессы иммунного ответа. Повышенная температура тела может сохраняться в течение нескольких часов, дней, месяцев, лет (эфемерная, острая, подострая, хроническая лихорадка). По степени повышения температуры различают лихорадку: субфебрильную – 37,2-38,0ºС, фебрильную – 38,1-39ºС, пиретическую – 39-41ºС и гиперпиретическую – 41-42ºС.
Основной причиной лихорадки у детей являются инфекционные заболевания. С практической точки зрения выделяют лихорадку, возникающую в результате воспаления (при инфекционных и неинфекционных воспалительных заболеваниях) и “невоспалительные” гипертермии. Повышение температуры тела инфекционного генеза развивается в ответ на воздействие вирусов и бактерий, продуктов их распада (липосахаридов, белковых веществ, нуклеиновых кислот и др.). Температура тела может повышаться при неинфекционных воспалительных болезнях иммунопатологического генеза (диффузные болезни соединительной ткани, геморрагический васкулит) или резорбционного происхождения (ушиб, сдавление, разрез, ожог, некроз, асептическое воспаление, гемолиз).
Механизм “невоспалительных” лихорадок различен:
Клиническая диагностика.
II.2. Гипертермический синдром – патологический процесс на фоне длительно удерживающейся лихорадки, приводящей к срыву компенсаторных возможностей терморегуляции и полиорганным, микроциркуляторным и дисметаболическим расстройствам. При высокой температуре (39-40˚С) потребление кислорода не обеспечивает возрастающие тканевые потребности, что приводит к развитию гипоксии, ацидоза и кетоза, эндотоксикоза; возникает угроза истощения энергетических ресурсов, что наиболее опасно для нервной системы и функции миокарда. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарств
Лечебная тактика врача при повышении температуры, состоит в решении двух вопросов:
Показания для назначения жаропонижающих препаратов:
Жаропонижающие средства (по данным ВОЗ) следует применять тогда, когда аксилярная температура у ребенка превышает 38,5˚С. ВОЗ рекомендовано использовать у детей при ОРИ парацетамол и ибупрофен в качестве эффективных и безопасных средств.
Необходимо снижать температуру тела 38˚С и выше в следующих ситуациях:
Неотложная помощь:
При “красной” гипертермии:
Внимание! Однократное применение физических методов охлаждения не следует продолжать более 30-40 минут. Недопустимо резкое снижение температуры тела из-за возможности развития коллапса.
— 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год (0,5-1,0 мг/кг), но не более 1,0 мл или 1% раствор дифенгидрамина (димедрола) из расчета 0,1 мл/год (0,1 мг/кг).
Примечание. Для купирования гипертермии можно использовать раствор вольтарена или диклофенака (в 1 мл – 25 мг акт. вещества) 0,5 мл/год (1мг/кг) в/мышечно, но не более 3,0 мл.
При “белой” гипертермии:
— 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год или 1%р-р димедрола – 0,1 мл/год,
Внимание! При лихорадке температура тела контролируется каждые 30-60 мин. и после ее снижения до 37,5˚С лечебные гипотермические мероприятия прекращают, так как она может снизиться самостоятельно без дополнительных вмешательств.
Гипертермический синдром у детей
Гипертермический синдром у детей – нарушение терморегуляции со значительным повышением температуры тела и сопутствующей неадекватной реакцией со стороны внутренних органов, в частности сердечно-сосудистой и нервной системы. Проявляется гипертермией от 39,5 C° и выше, нарушениями гемодинамики, признаками отека мозга и острой полиорганной недостаточностью. Подтверждается клинически, а также по результатам термометрии и лабораторного исследования крови и мочи. Специфические методы диагностики отсутствуют. Лечение комплексное. Назначается антипиретическая, регидратационная терапия, лечение основного заболевания.
Общие сведения
Гипертермический синдром у детей – критическое состояние, угрожающее жизни ребенка. Чаще развивается у детей до 6 лет, намного реже – у подростков. При отсутствии своевременной диагностики и лечения высока вероятность смертельного исхода. Опасность состояния заключается в скорости его развития. Кроме того, во врачебной практике не всегда удается сразу заподозрить патологическую гипертермию, что позволило бы вовремя начать лечение и избежать необратимых последствий. Одной из разновидностей гипертермического синдрома у детей является злокачественная гипертермия, которая развивается всегда в послеоперационном периоде. Подобное состояние у детей до трех лет в педиатрии имеет отдельное название – синдром Омбреданна.
Причины гипертермического синдрома у детей
Гипертермический синдром у детей, как и любое повышение температуры другой этиологии, представляет собой защитную реакцию организма, чаще всего на инфекционный агент (бактерия, вирус и др.). Только в данном случае реакция является неадекватной, с вовлечением в патогенез многих жизненно важных органов и систем. Подобное состояние развивается по множеству причин. Гипертермический синдром у детей сопутствует многим заболеваниям, сопровождающимся лихорадкой: грипп и ОРВИ, краснуха, ветряная оспа, септические состояния и т. д. Могут играть роль уже имеющиеся неврологические расстройства у ребенка, предшествующие травмы и опухоли головного мозга и др. Доказана генетическая предрасположенность.
Вследствие повышения температуры тела компенсаторно увеличивается частота дыхания, что постепенно приводит к ацидозу крови. Одновременно повышается теплоотдача путем потоотделения, вследствие чего развивается гиповолемия, и снижается концентрация ионов натрия и калия в крови. Эти и некоторые другие механизмы влияют на центр терморегуляции в гипоталамусе, что приводит к еще большему повышению температуры тела. Теплоотдача при этом снижена из-за спазма периферических сосудов, поэтому гипертермия становится резистентной. Длительное сохранение высокой температуры приводит к серьезному повреждению липидного барьера клеточных мембран, что вызывает нарушение проницаемости сосудов и приводит к отеку мозга, появлению белка в моче и др.
Симптомы гипертермического синдрома у детей
Отмечаются нарушения гемодинамики в виде тахикардии, пониженного артериального давления, ухудшения микроциркуляции. Последнее является основной причиной отека мозга, который в клинике гипертермического синдрома у детей проявляется тонико-клоническими судорогами, иногда – бредом и галлюцинациями. В тяжелых случаях возможно непроизвольное мочеиспускание и дефекация. Может присутствовать абдоминальный болевой синдром, связанный со спазмом сосудов брюшной полости. Гипертермический синдром у детей первого года жизни часто осложняется отеком легких.
Диагностика гипертермического синдрома у детей
Повышенная температура тела фиксируется при помощи термометрии. Изменение температуры проводится в подмышечной впадине либо между пальцами рук или ног. Также обязательной является ректальная термометрия, поскольку в постановке диагноза гипертермического синдрома у детей большую роль играет градиент температуры. При данном состоянии разница между кожной и ректальной температурой всегда составляет больше 1 C°. Патогномоничным признаком гипертермического синдрома у детей является обязательное присоединение неврологической симптоматики, что нехарактерно для обычной лихорадки. Холодные кожные покровы при повышенной температуре тела также свидетельствуют в пользу гипертермического синдрома, подтверждая централизацию кровообращения, характерную для данного состояния.
При физикальном осмотре педиатр выявляет тахикардию, учащение дыхания, пониженное артериальное давление. В общем анализе крови – лейкоцитоз и увеличение СОЭ, диспротеинемия, ацидоз. В моче обнаруживается белок. Для диагностики основного заболевания, чаще инфекционной природы, проводится рентгенография грудной клетки, лабораторное определение конкретного возбудителя в крови и моче и другие специфические исследования в зависимости от основного диагноза.
Лечение гипертермического синдрома у детей
Терапия проводится в стационарных условиях, при необходимости – в отделении интенсивной терапии. Необходима нормализация температуры тела и устранение сопутствующей симптоматики. Важно помнить, что температура должна снижаться постепенно во избежание чрезмерной нагрузки на сердечную мышцу. Если кожные покровы теплые, используются физические методы снижения температуры, например, обтирание прохладными полотенцами. В лечении гипертермического синдрома у детей используются антипиретики из группы нестероидных противовоспалительных препаратов, однако при гипертермическом синдроме у детей они могут оказаться недостаточно эффективными.
Нарушения циркуляции устраняются препаратами группы стероидов и аскорбиновой кислотой, которые в совокупности нормализуют проницаемость капилляров. Проводится регидратационная терапия: при отсутствии рвоты показано обильное питье, солевые растворы используются перорально, в остальных случаях производится внутривенное капельное введение солевых растворов. Периферические спазмолитики применяются с целью децентрализации кровообращения. Судороги купируются антиконвульсантами. Обязательно лечение основного заболевания, вызвавшего патологическое повышение температуры. Проводится противовирусная терапия и антибиотикотерапия.
Прогноз и профилактика гипертермического синдрома у детей
При своевременно начатом лечении прогноз гипертермического синдрома у детей чаще благоприятный. В случае запоздалой диагностики и тяжелого течения заболевания возможны необратимые неврологические последствия. Так, любое последующее состояние с лихорадкой часто также может развиваться патологически. Повышается судорожная готовность мозга, возможно формирование очага эпилептической активности. Другими последствиями длительной гипертермии могут быть хроническая почечная недостаточность, миокардит, нарушения функции надпочечников и др.
Профилактика гипертермического синдрома у детей обеспечивается настороженностью врачей в отношении детей с высоким риском развития патологического повышения температуры (травмы и опухоли мозга в анамнезе, неврологические заболевания и др.). Своевременно начатое лечение вирусных и бактериальных инфекций также снижает частоту развития неадекватной гипертермии.