Гипертермия кожи что это
Гипертермия
Что такое гипертермия?
Гипертермия (повышенная температура) – это вспомогательный метод, применяемый при лечении больных с онкологическими и неонкологическими заболеваниями.
В онкологической практике гипертермию проводят при температурах 41-45 °С с целью улучшения результатов лучевой-, химио- и/или гормонотерапии. Механизм её действия заключается в торможении восстановления клеток опухоли от повреждений, полученных после лучевой и лекарственной терапии.
У неонкологических больных гипертермия проводится в умеренном режиме (39-40 °С, 15-40 мин). Лечебный эффект связан с улучшением кровотока, обмена веществ в тканях, увеличением концентрации лекарственных препаратов в «больном» очаге и повышением местного иммунитета. Во многих случаях гипертермия оказывает лечебный эффект и в самостоятельном виде, т.е. без дополнительного применения лекарственных препаратов.
Нагревание осуществляется с помощью специальных аппаратов, генерирующих электромагнитные (ЭМ) излучения различных диапазонов волн.
Когда применяется гипертермия?
В онкологии гипертермия применяется в тех случаях, когда необходимо усилить действие лучевой, химио- и гормонотерапии, особенно если известно, что опухоль является устойчивой к таким видам лечения. Наиболее широко используется при лечении рецидивных опухолей или метастазов, которые, как правило, являются устойчивыми к любым видам противоопухолевой терапии.
В некоторых случаях, при противопоказаниях к лучевой или химиотерапии, гипертермия проводится в самостоятельном виде для повышения качества жизни больных: снятия болевых симптомов и улучшения общего самочувствия.
В неонкологической практике гипертермия применяется при лечении хронических неспецифических воспалительных заболевании (бронхит, пародонтит, простатит и др.), поздних лучевых фиброзов.
Методы гипертермии
Существуют следующие способы гипертермии:
Оборудование, используемое для гипертермии
Основными установками, которые используются в настоящее время для проведения лечебного нагрева, являются аппараты, генерирующие ЭМ-поле в СВЧ-, УВЧ- или ВЧ-диапазоне. Выбор методики и аппарата зависит от глубины залегания опухоли, её конфигурации и размера. В зависимости от этих параметров подбирается установка с определенной частотой излучения и длиной волны.
Противопоказания к проведению лучевой терапии
Как проводится лечение в онкологии?
Перед лечением выполняются необходимые исследования (рентгенография, УЗИ, компьютерная томография, магнитно-резонансная томография и др.), с помощью которых определяется точное месторасположение новообразования. На основании имеющихся данных принимается решение о способе лечения больного: выбор аппарата и аппликатора. Врач обязательно рассказывает пациенту о планируемом лечении, риске возникновения побочных эффектов и мерах по их профилактике. Врач выбирает план лечения пациента: методику гипертермии, количество сеансов и сочетание с другими методами лечения (по согласованию с другими специалистами). Процедура гипертермии проводится в течение 60-150 мин и завершается непосредственно перед лучевой терапией В случае комбинации её с химиотерапией нагрев осуществляется во время или сразу после завершения введения химиопрепаратов.
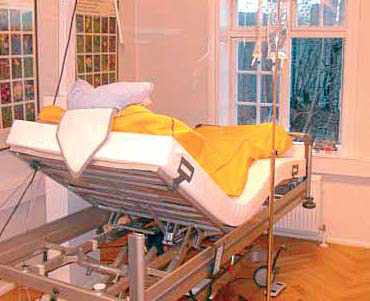
Наружная (локо-регионарная) гипертермия проводится на кушетке в удобном для больного положении. В случае лечения рака прямой кишки внутриполостной аппликатор вводится в просвет опухоли. Температура в опухоли контролируется введенными в нее 1-2 термодатчиками, или она вычисляется расчетным методом по специальной программе. Во время нагревания кожа или слизистая оболочка охлаждается водой (10-30 °С), циркулирующей в аппликаторе. Поэтому больной во время сеанса гипертермии чувствует только тепло разной степени выраженности и может даже читать или слушать музыку.
Общая гипертермия проводится на гипертермической установке «Яхта-5» под общим наркозом. Контроль температуры осуществляется в прямой кишке, при необходимости в пищеводе. Голова больного во время процедуры охлаждается с помощью холодного воздуха от специального аппарата. Курс лечения состоит из 2-4 процедур, проводимых 1 раз в 3-6 недель в комбинации с химиотерапией. Технически общая гипертермия осуществляется одинаково при всех локализациях опухолей, различие заключается в интенсивности и продолжительности нагревания, а также в количестве процедур и интервалов времени между сеансами, которое зависит от общего состояния пациента.
Как проводится лечение неонкологических больных?
При лечении неонкологических больных, по сравнению с онкологическими, применяется более низкий температурный режим (39-40 °С) и более короткое воздействие (15-40 мин). С другой стороны, это лечение схоже с физиотерапией, где также используется ЭМ-излучение. Отличие состоит в том, что при физиотерапии уровень нагрева в воспалительном участке весьма слабый, не превышает 37,5-38 °С (в основном греется кожа). Поэтому лечебный эффект при физиотерапии связан со специфическим воздействием ЭМ-поля и меньше всего – тепловым эффектом. При гипертермии лечебный эффект в основном связан с воздействием тепла.
Побочные эффекты гипертермии
Побочные эффекты наблюдаются при лечении только онкологических больных из-за необходимости поддержания высокой температуры в опухоли (41-45 °С) и продолжительностью воздействия.
Как правило, после процедуры кожа на месте нагрева краснеет и приобретает нормальный цвет в течение 4-6 часов. Но в некоторых случаях может появляться болезненность и припухлость кожи и подлежащих тканей, редко – ожоги кожи, которые наблюдаются, в основном, у больных с утраченной тактильной и термической чувствительностью после ранее проведенной лучевой терапии или операции. Все вышеуказанные изменения поддаются консервативной терапии. При покраснении кожи можно использовать кремы и лосьоны для ухода за детской кожей. В случае ожогов – аэрозоль «Пантенол». Кожа после гипертермии требует к себе бережного и щадящего отношения, поэтому пациентам следует носить свободную одежду, которая не стесняет место, где проводится нагревание, не натирает кожу. Нижнее белье должно быть изготовлено из льняной или хлопчатобумажной ткани. Для проведения гигиенических процедур следует использовать теплую воду и щадящее (детское) мыло.
В ФГБУ «НМИЦ радиологии» Минздрава России каждый случай заболевания рассматривается на междисциплинарном консилиуме при участии онколога, хирурга, онкоморфолога, онко-радиолога и многих других специалистов, которые вместе работают над тем, чтобы совместно определить тактику лечения пациента.
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Гипертермия в вопросах и ответах
1. Что такое гипертермия?
Гипертермия – способ лечения злокачественных опухолей, при котором участок либо всё тело подвергается действию высокой температуры (свыше 39,5°С).
Проведенные многочисленные исследования показали, что при воздействии высокой температуры происходит значительное повреждение или полное уничтожение опухолевых клеток без повреждения нормальных тканей. Повреждая белковые структуры, гипертермия уничтожает опухолевые клетки, тем самым уменьшает объём опухоли. Эффективность гипертермических способов лечения постоянно изучается в клинических условиях.
2. Как используется гипертермия при лечении рака?
Гипертермия почти всегда используется совместно с другими способами терапии опухолевых заболеваний, такими как лучевая терапия и химиотерапия. При сочетанном использовании лучевой терапии гипертермия делает одни опухолевые клетки более чувствительными к радиации, другие – препятствует восстановлению при сублетальных повреждениях опухолевых клеток. При совместном использовании гипертермии и лучевой терапии воздействия следуют с интервалом в один час друг после друга. Гипертермия также позволяет повысить эффективность целого ряда химиопрепаратов (антрциклинов, цисплатинсодержащих препаратов и других). На многочисленных клинических исследованиях были изучены комбинации гипертермии с лучевой терапией и/или химиотерапией. Эти исследования сосредоточились на лечении многих типов опухолей, включая саркомы мягких тканей, меланому, рак головы и шеи, опухоли мозга, легкого, пищевода, молочной железы, мочевого пузыря, прямой кишки, печени, шейки матки, мезотелиомы и других. В большинстве из этих исследований было показано значительное уменьшение объёма опухолей в тех случаях, когда гипертермия сочеталась с другим видом лечения. Однако не все эти исследования показали увеличение выживаемости при таком сочетанном лечении.
3. Какие существуют методы гипертермии?
В настоящее время изучаются несколько методов гипертермии, включая локальную, региональную, гипертермию всего тела (общую).
Эффективность лечения с использованием гипертермии зависит от величины температуры, достигнутой во время лечения, а так же от продолжительности воздействия, особенностей опухолевых клеток и тканей. Чтобы гарантировать, что необходимая температура достигнута, но не превышена, проводится постоянный температурный контроль в опухоли и окружающих тканях в течение всего сеанса лечения. Для контроля температуры в интересующих областях используются инвазивные микротермометры, которые устанавливаются под местной анестезией.
4. Какие существуют осложнения и побочные эффекты гипертермии?
Большинство нормальных тканей не повреждаются во время гипертермии, если температура не превышает 43,5°С. Однако, из-за различий в биологических характеристиках тканей, может происходить локальный перегрев виде локальных пятен. Это может закончиться ожогами, индуратами, дискомфортом или болезненностью. При перфузии могут происходить отёк тканей, тромбоз, кровотечение, или другие виды повреждений нормальных тканей в перфузированной области; однако, большинство этих побочных эффектов имеет временный характер. Общая гипертермия может вызвать более серьезные побочные эффекты, включая нарушения сердечного ритма и кровообращения, но это происходит очень редко. Как правило, из побочных эффектов после проведения сеанса общей гипертермии наиболее часто встречается диарея, тошнота, рвота.
5. Каковы перспективы использования гипертермии?
Многие исследователи считают, что необходимо решить ещё много вопросов, прежде, чем гипертермия можно будет считать стандартным методом лечением опухоли. Проводится большое количество клинических испытаний, чтобы оценить эффективность гипертермии. Одни исследования направлены на изучение эффективности гипертермии в комбинации с другими методами лечения различных опухолей. Другие – сосредоточены на улучшении методов гипертермии.
Изменения температуры тела. Гипо- и гипертермия
Содержание статьи:
Что большинство людей знают о терморегуляции собственного организма? В основном лишь то, что в норме температура тела 36,6 °С. А между тем это сложный процесс, в котором задействованы разные органы и системы нашего организма. За счет терморегуляции наш организм способен приспосабливаться к различным погодным условиям. Однако существует вероятность нарушения этого процесса, влекущая за собой переохлаждение или повышение температуры тела.
Терморегуляция организма
Терморегуляция – это сложный физиологический процесс теплообразования и теплоотдачи, позволяющий поддерживать постоянную температуру тела, несмотря на значительные перепады температуры внешней среды.
За поддержание температуры в человеческом организме отвечает вегетативная нервная система и гипоталамус. Организм воспринимает температуру окружающей среды за счет нервных окончаний в коже и мышцах – терморецепторов. Терморецепторы постоянно передают эту информацию в центральную нервную систему, а именно в гипоталамус, в котором расположен центр терморегуляции. В свою очередь центр терморегуляции определяет скорость метаболизма, который настраивает основной обмен на:
При повышении температуры теплопродукция уменьшается, и организм вырабатывает меньше тепла, а интенсивность метаболизма снижается. Одновременно увеличивается теплоотдача, что защищает организм от перегрева (капилляры расширяются, кожа краснеет, выделяется пот).
При понижении температуры начинаются противоположные процессы: теплоотдача уменьшается (капилляры сужаются, температура крови повышается), а теплопродукция увеличивается. Таким образом организм сохраняет тепло.
Причины гипотермии и гипертермии
Основной причиной нарушения терморегуляции являются внешние факторы. В отличие от других теплокровных животных в ходе эволюции мы стали менее приспособлены к перепадам температуры, и длительные колебания в 1-2 °С от нормы могут привести к гипо- и гипертермии.
Гипотермия – это критическое переохлаждение организма, когда температура падает до 35 °С и ниже. Основной причиной гипотермии является потеря тепла на холоде через кожу и дыхание. Наш организм включает защитную программу, при которой спасает жизненно важные органы, жертвуя кожными покровами, конечностями – всем тем, без чего человек может выжить. Гипотермию делят на три стадии:
Гипертермия – стойкое повышение температуры тела выше 38,5 °С, вызванное внешними факторами, затрудняющими теплоотдачу или увеличивающими поступление тепла извне. Гипертермия также делится на три стадии:
Лечебная гипертермия
Содержание
Метод лечебной гипертермии – основан на искусственном повышении температуры тела. Это даёт возможность организму высвободить собственные ресурсы на борьбу с хроническими и вирусными заболеваниями. Посмотрев короткий видеоролик, вы сможете узнать о том, как можно лечить гипотермией большинство известных сегодня болезней.
Инфракрасное излучение было открыто как часть солнечного спектра в 1801 г. английским астрономом сэром Уильямом Хершелем. Это один из самых естественных источников тепла, если принять во внимание тот факт, что эволюция всех живых организмов происходила под светом солнца. Его также называют тепловая радиация, потому что оно стимулирует естественную вибрацию молекул и воспринимается рецепторами кожи как тепло. Инфракрасное излучение, как вид лечебной гипертермии, не видимое человеческому глазу, исторически делится на три категории A, B и C, в зависимости от длины волны:
Воздух эффективно поглощает инфракрасное излучение дальней области (прогревание воздуха), а инфракрасное излучение категории C также поглощается водой. Большая часть инфракрасного излучения категории B поглощается водой. По своей природе, воздух и атмосферная влажность служат фильтрами для инфракрасного излучения категорий B и C на его пути от Солнца к поверхности Земли. Это наблюдение было использовано при создании водяного фильтра для инфракрасного излучения категории А (wIRA): Вода, содержащаяся в коже, создает барьер, через который не проникают инфракрасные волны категории B и C. При поглощении кожей они приводят к тяжелому тепловому удару поверхности кожи, потому что вследствие плохой циркуляции крови ослабляется охлаждающий эффект. Но даже и в спектре волн категории А, легко переносимых кожей, есть диапазоны волн, которые тяжело переносятся кожей: 940 нм, 1180 нм и 1380 нм, но в технологии wIRA применяются патентованные водяные фильтры, которые не пропускают излучение этих диапазонов и делают излучение лечебным для человека.
Показания к применению
Общая лечебная гипертермия, может эффективно комбинироваться с использованием пирогенных веществ, является методом поддерживающей терапии, который может комбинироваться с другими методами лечения по следующим показаниям:
Лечебная гипертермия показана для лечения болезней, путём контролируемого повышения температуры тела больного.
Это даёт следующий лечебный эффект:
Уровни общей лечебной гипертермии
Проведение лечения методом лечебной гипертермии
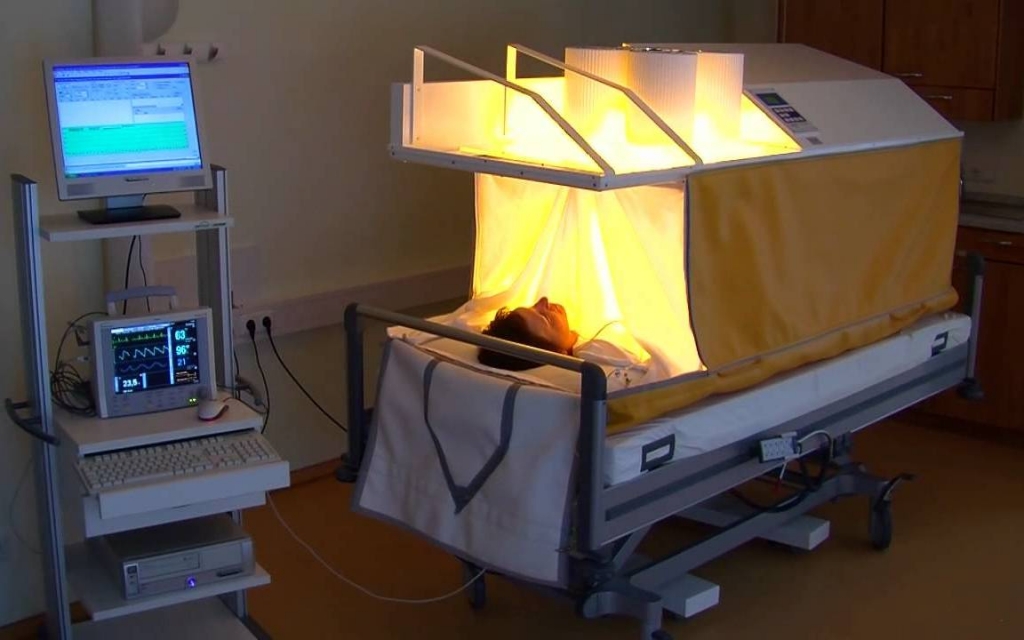
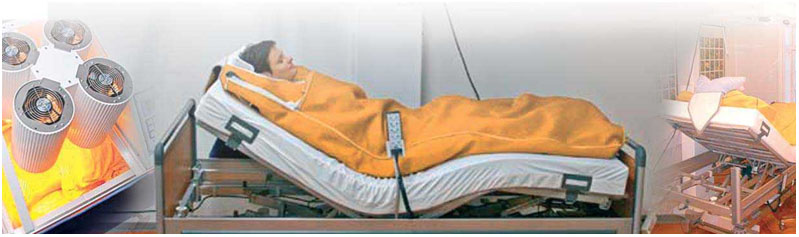
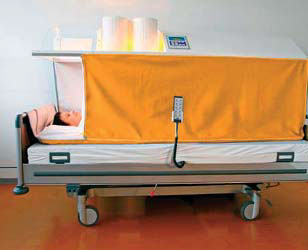
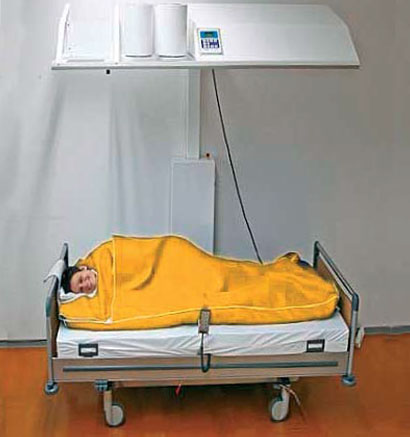
Нагрев тела wIRA-излучателями.
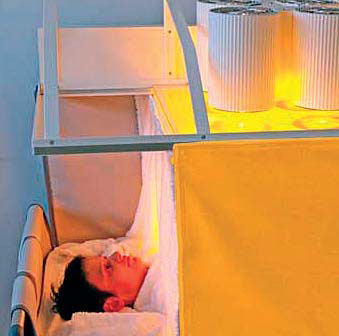
Окошко в крыше тента и прозрачные боковые стенки обеспечивают прямой аудио-визуальный контакт.
Фаза сохранения тепла. Положение пациента полулежа.
Специализированное место для пациента.
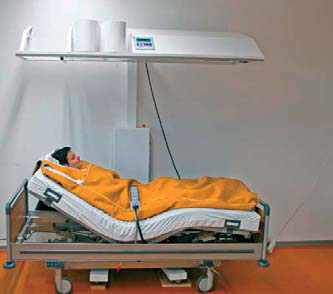
Аппарат гипертермии heckel HT3000 без подъемного устройства.
Фаза сохранения тепла. Положение пациента лежа на боку.
Лечение гипертермией на аппарате heckel HT3000
Сама природа послужила образцом для создания нашей методики лечебной гипертермии (ключевое слово «тепло»). Излучатели hydrosun® содержат патентованные, жидкостные светофильтры закрытого типа, с помощью которых воспроизводится комбинированное воздействие солнечного света и атмосферы Земли в условиях естественной влажности. Водяные светофильтры абсорбируют инфракрасные лучи, длина волны которых может быть опасна для кожи. Способность проникать в глубокие слои кожи является характеристикой отфильтрованного водой лечебного инфракрасного излучения типа А (wIRA), так же как и его эпидермальная совместимость. Эта комбинация является основой эффективности излучения высокой интенсивности wIRA при лечении заболеваний. Рост базальной лечебной температуры тела происходит быстро и в терапевтическом диапазоне. Длинноволновые тёмные инфракрасные излучатели в области стоп и голеней создают комфортную температуру под тентом, предотвращая отдачу тепла организмом, полученного от излучателей.
Методика проведения процедур гипертермического лечения на аппарате heckel HT3000
Пациент лежит на матрасе комфортабельного специализированного места для пациента. Его голова находится под тентом или вне его. Излучатели wIRA включены и расположены над верхней частью туловища.
Фаза сохранения лечебного тепла
Тент разбирается и пациент заворачивается в его материал. Общая температура повышается на несколько десятых градуса и может сохраняться таковой в течение необходимого времени. Специализированное место для пациента имеет электрический привод. По желанию пациента в любое время его можно привести в любое положение, от положения лежа на спине или на боку до положения сидя. Блок излучателей может быть поднят до потолка при помощь электрического подъемника heckle Lift3000.
Преимущества лечения аппаратом heckel HT3000
Инфракрасное излучении категории А, которое проходит через водяной фильтр, глубоко проникает в ткани и оказывает только слабое лечебное тепловое воздействие наповерхность кожи. Созданное таким образом тепло быстро разносится током крови, не приводя к локальным очагам нагревания или перегрева. Такой режим нагрева гораздо эффективнее и лучше переносится организмом человека, по cравнению с передачей тепла нагретым воздухом. Вместе с равномерным повышением температуры тканей происходит снижение тонуса мышц и снятие боли, что является положительным лечебным воздействием облучения wIRA. Происходит проникновение тепла в более глубокие уровни тканей, которое сопровождается улучшением общего и капиллярного кровообращения, повышением парциального давления кислорода и улучшением метаболизма.
Оценка данных, при лечении гипертермии на аппарате heckel HT3000
Общая лечебная гипертермия при высоких температурах (свыше 40 оС) требует постоянного наблюдения за показателями жизнедеятельности организма. Базальная температура тела, частота пульса, ЭКГ, оксиметрия, артериальное давление (неинвазивное измерение) и частота дыхания постоянно измеряются, а данные выводятся на цветной дисплей, на котором возможна установка предельных значений сигналом тревоги. Прочтение и запись данных показателей жизнедеятельности производится с помощью специального, совместимого с LAN, программного обеспечения FebroData®, в которое включено множество других функций для управления лечебным процессом и оценки данных.
1. Данные об изменениях температуры тела сохраняются и анализируются (длительность излучения и лечения, градиент повышения температуры; отличия от исходной температуры, введённой оператором).
2. Различные температурные кривые для данного пациента для совмещения и сравнения.
3. Параллельно вводимые медикаменты, считываются из листа назначения и отмечаются на оси времени.
4. Календарь на весь год, создаваемый для каждого пациента, позволяет быстро просмотреть историю сеансов гипертермии на определенную дату, параллельно с другими видами лечения.
5. Статистические функции позволяют осуществить обзор процентного соотношения пациентов по признакам пола, возраста, показанным комбинациям, количеству лечебных сеансов и температурным режимам.
6. Одновременно до 4 сеансов лечения могут отображаться на одном мониторе ПК.
Аппарат лечебной гипертермии «heckel HT3000” зарегистрирован Федеральной Службой по надзору в сфере здравоохранения и социального развития и разрешен к применению на территории Российской Федерации. Регистрационное свидетельство № ФСЗ 2009/04129.
Аппарат гипертермии «heckel HT3000” сертифицирован по системе сертификации ГОСТ Р и имеет сертификат соответствия № РОСС DE.МЕ67.В06412.
«Белая» и «красная» лихорадка у детей: что это такое и чем опасно
«Белая» лихорадка – очень опасное состояние, при котором срочно нужно вызывать врача. Об отличии «белой» гипертермии у детей от обычной «красной» рассказала инфекционист детской клиники «РЖД-Медицина» Анна Хоперскова.
Есть два состояния при повышенной температуре: «белая» и «красная» лихорадка.
Ни в коем случае нельзя самостоятельно давать ребенку препараты, в особенности содержащие ацетилсалициловую кислоту и метамизол.
Что касается «красной» гипертермии, она охарактеризуется красноватыми кожными покровами – горячими и влажными на ощупь, теплыми конечностями, учащенным пульсом и дыханием на фоне повышения температуры. При «красной» лихорадке поведение ребенка не меняется.
Причинами лихорадки, помимо реакции на инфекцию, также могут быть: перегревание, метаболические или эндокринные расстройства, состояния после трансфузии, аллергические реакции, применение ряда препаратов.
Инфекционист детской клиники «РЖД-Медицина» предупредила: игры в телефоне, просмотр телевизора нужно исключить на время лечения при «красной» гипертермии. Заменой могут служить аудиосказки, чтение книг. Сбивать температуру рекомендуется физическими методами:
Принимать жаропонижающие рекомендуется при температуре выше 38,5 градусов. Препараты можно не давать ребенку, если он пьет много жидкости, является активным, принимает еду как обычно, нет токсикоза, самочувствие нормальное.
Жаропонижающие нужно обязательно давать тем детям, которые входят в группы риска по развитию осложнений на фоне высокой температуры.