Гипертоническая болезнь 2 степени риск 3 хсн 1 фк2 что это
Гипертоническая болезнь
Это заболевание лечат:
Отделение кардиологии
Запись на приём Задать вопрос
Гипертоническая болезнь — патология сердца и сосудов, проявляющаяся повышением артериального давления. В патогенетическом механизме формирования заболевания огромную роль играют нарушения нейрогуморального, центрального и почечного механизмов регуляции кровяного давления.
Артериальная гипертензия относится к основополагающим факторам риска развития потенциально летальных заболеваний — инсульта и инфаркта. Именно поэтому важно знать, почему возникает гипертония, как ставится диагноз и какие лекарства используют в лечении.
Причины гипертонической болезни
Истинная гипертоническая болезнь или, как ее еще называют, эссенциальная гипертензия возникает как результат перенапряжения деятельности нервной системы. Итогом этого процесса становится нарушение процессов регуляции и поддержания оптимального кровяного давления.
Учеными установлено множество факторов, способствующих возникновению гипертензии:
чрезмерное эмоциональное перенапряжение;
ненормированный рабочий день;
злоупотребление алкоголем и табакокурением.
Доказана наследственная зависимость формирования гипертонической болезни — определено более 20 генов, которые ответственны за развитие патологии.
Симптомы гипертонии
Выраженность клинических симптомов зависит от уровня повышения давления и вовлеченности в процесс так называемых органов-мишеней. Под этим термином понимаются те органы, на которых длительное повышение давления сказывает самым неблагоприятным образом: сетчатка глаз, головной мозг, почки, сердце.
На начальной стадии пациентов обычно беспокоит головокружение и периодические головные боли. Повышение давления обычно сопровождается шумом в ушах, тошнотой, ощущением сердцебиения, пульсацией в голове.
Прогрессирование заболевания приводит к явлениям сердечной недостаточности: одышка при физической нагрузке, чувство нехватки воздуха. Хронический характер патологии сопровождается отеками ног, одутловатостью лица.
При скачках артериального давления может отмечаться расстройство зрительной функции в виде “мушек” перед глазами и снижения остроты зрения. Самый главный симптом — это повышение давления, подтвержденное инструментально!
Степени и стадии гипертонической болезни
Классифицируют гипертоническую болезнь по стадиям и степеням. Разделение на степени основано на уровне подъема давления:
I степень — подъем систолического давления свыше 139 вплоть до 159 мм рт. ст (диастолическое колеблется в интервале 90-99 мм рт. ст);
II степень — от 160 до 170 мм рт. ст. (интервал колебаний диастолического — 100-109);
III степень — давление поднимается выше 180 мм рт. ст.
Стадия гипертонии учитывает еще и степень поражения органов-мишеней:
1 стадия (низкий риск) — мягкая гипертония, при которой отсутствует поражение органов-мишеней;
2 стадия (высокий риск) — среднетяжелое или тяжелое течение болезни, при котором отмечается вовлеченность в процесс органов мишеней: гипертрофия сердца, спазм артерий сетчатки, ухудшение почечного кровотока;
3 стадия (очень высокий риск) — крайне тяжелое течение, сопровождающееся частыми гипертоническими кризами и опасными поражениями органов-мишеней в виде инсульта, инфаркта, кровоизлияний в сетчатку.
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
стенокардия — острые боли в сердце, вызванные недостатком кислорода;
инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
острая левожелудочковая недостаточность — проявляется отеком сердца.
Лечение гипертонической болезни
В терапии артериальной гипертензии используется комплексный подход. Сначала пациент проходит тщательное обследование, которое позволит исключить симптоматическую гипертонию, то есть вызванную каким-либо другим заболеванием.
Полностью излечиться от гипертонической болезни невозможно — препараты приходится в большинстве случаев принимать пожизненно под регулярным контролем АД. В лечении используются несколько групп препаратов:
Гипертоническая болезнь
Описание гипертонической болезни
Гипертоническая болезнь ─ это широко распространенная патология сердечно-сосудистой системы, для которой характерно стойкое или преходящее повышение артериального (кровяного) давления.
На сегодняшний день медицине известно, что гипертония ─ это системная болезнь, при которой страдают многие органы человека.
В начале заболевания повышение АД (артериального давления) может не отражаться на состоянии пациента. В зависимости от степени тяжести процесса гипертоническая болезнь может вызывать разрушения в структурах сердечной мышцы, головного мозга, почек и глаз.
Степени гипертонической болезни и группы риска
Выделяется три степени тяжести гипертонической болезни:
Степень тяжести гипертонической болезни всегда определяется вместе с факторами риска развития возможных осложнений со стороны сердечно-сосудистой системы.
Исходя из этих факторов, кардиолог прогнозирует гипертоническую болезнь.
Выделяется четыре группы риска гипертонической болезни:
Точное определение вида гипертонической болезни имеет важное терапевтическое значение. Отсутствие адекватного лечения при гипертонии может стать причиной развития гипертонического криза.
Факторы риска развития гипертонической болезни
Выделяются следующие возможные причины развития гипертонической болезни:
Симптомы гипертонической болезни
Признаки заболевания могут проявляться по-разному в зависимости от того, на какой стадии протекает гипертоническая болезнь.
Симптомы, которые чаще всего наблюдаются при гипертонии:
При проявлении симптомов, для диагностики и лечения возможного заболевания запишитесь на прием к врачу кардиологу.
Диагностика и лечение гипертонической болезни
Диагностика заболевания
Диагностика гипертонической болезни в клинике А-Медия проводится следующими методами:
Лечегие гипертонической болезни
Лечение гипертонической болезни в нашей клинике планирует квалифицированный кардиолог только после постановки точного диагноза.
Первый шаг: наш врач примет меры, направленные на понижение артериального давления у пациента.
Дальнейшая терапия планируется индивидуально исходя из типа гипертонической болезни. Легкая и средняя форма заболевания может лечиться лекарственными препаратами. При тяжелой гипертонии всегда назначаются гипотензивные средства. Обязательным условием является модификация образа жизни.
Профилактика гипертонической болезни
Для профилактики гипертонической болезни и возможных осложнений при данном заболевании кардиолог клиники А-Медия рекомендует принять следующие меры:
Обратитесь в клинику А-Медия для лечения гипертонической болезни, и наш опытный кардиолог поможет вам избежать тяжелых осложнений этого заболевания и значительно улучшить качество вашей жизни.
О сердце
Хроническая сердечная недостаточность (ХСН) начинается без выраженных симптомов и часто обнаруживается только при переходе в тяжелую форму. Что нужно знать об этом заболевании и какие действия предпринять, чтобы избежать негативных последствий и сохранить здоровье — рассказываем в статье.
Что такое хроническая сердечная недостаточность
Когда сердце не обеспечивает достаточное кровоснабжение организма, это вызывает отеки и кислородное голодание тканей и внутренних органов. Такое состояние называется сердечной недостаточностью и имеет две формы — острую и хроническую.
Острая форма возникает из-за резкого нарушения сократительной активности миокарда, сопровождается резкой болью за грудиной и всегда требует экстренной медицинской помощи. Приступ могут спровоцировать: обострение текущего сердечно-сосудистого заболевания, внезапное поражение сердечной мышцы, отравление, травма, инсульт и т. д.
Хроническая форма сердечной недостаточности, в отличие от острой, начинается бессимптомно и развивается постепенно. Начальная стадия заболевания не имеет выраженных признаков, а проблемы с сердцем можно выявить только в процессе медицинского обследования. Со временем у больного появляются одышка и учащённое сердцебиение во время физических нагрузок. На поздних стадиях эти симптомы сохраняются и в состоянии покоя.
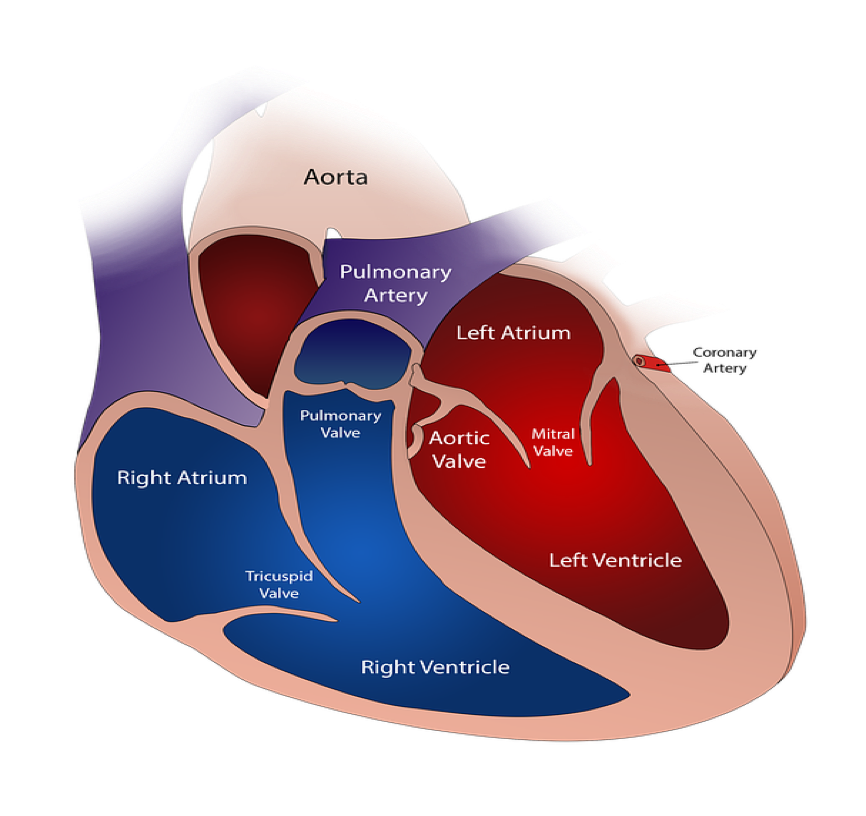
Строение сердца: предсердия, желудочки и сердечные клапаны
Причины развития
Хроническая сердечная недостаточность возникает на фоне других болезней, поражающих миокард и кровеносные сосуды. Поэтому необходимо всегда лечить или держать на врачебном контроле первичные заболевания, а также следить за состоянием своей кровеносной системы.
Факторы развития ХСН
Артериальная гипертония (АГ) — основная причина развития хронической сердечной недостаточности.
Ишемическая болезнь сердца (ИБС) — на втором месте среди провоцирующих факторов.
Кардиомиопатии (в том числе спровоцированные инфекционными заболеваниями, сахарным диабетом, гипокалиемией и т.д.).
Клапанные (митральный, аортальный, трикуспидальный, пульмональный) и врожденные пороки сердца.
Аритмии (тахиаритмии, брадиаритмии).
Болезни перикарда и эндокарда.
Нарушения проводимости (антриовентрикулярная блокада).
Высокая нагрузка (например, при анемии).
Перегрузка объемом (например, при почечной недостаточности).
Течение любого заболевания из списка выше должно контролироваться лечащим врачом
Стадии и симптомы ХСН
В российской медицине используют две классификации хронической сердечной недостаточности: классификацию хронической недостаточности кровообращения Н.Д. Стражеско, В.Х. Василенко и функциональную классификацию Нью-Йоркской ассоциации Сердца. В диагностике заболевания учитывают показатели обеих систем.
Классификация Н. Д. Стражеско, В. Х. Василенко (1935 г.)
Состояние пациента оценивается по количеству и степени тяжести клинических проявлений заболевания.
Начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена.
Выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом и большом круге кровообращения), нарушения функции органов и обмена веществ выражены и в покое. Трудоспособность резко ограничена.
Нарушение гемодинамики выражено умеренно, отмечается нарушение функции какого-либо отдела сердца (право- или левожелудочковая недостаточность).
Выраженные нарушения гемодинамики, с вовлечением всей сердечно-сосудистой системы, тяжелые нарушения гемодинамики в малом и большом круге.
Конечная, дистрофическая. Тяжелая недостаточность кровообращения, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры органов и тканей, выраженные дистрофические изменения. Полная утрата трудоспособности.
Строение кровеносной системы человека: красным цветом отмечены артерии, синим — вены
Функциональная классификация Нью-Йоркской Ассоциации Сердца
Принята в 1964 году Нью-йоркской ассоциацией сердца (NYHA). Данная классификация используется для описания выраженности симптомов, на ее основе выделяют четыре функциональных класса заболевания (ФК).
Первый класс ФК. Нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения.
Второй класс ФК. Незначительное ограничение в физической активности. Комфортное состояние в покое. Обычная физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Третий класс ФК. Явное ограничение физической активности. Комфортное состояние в покое. Меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Четвертый класс ФК. Невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Как проверять сердце
Если во время врачебного осмотра кардиолог заподозрит хроническую сердечную недостаточность, пациенту будет назначено дополнительное обследование. Эти же процедуры рекомендуется проходить людям с уже имеющимся хроническим заболеванием сердца хотя бы раз в год.
Электрокардиография (12-канальная ЭКГ) — исследование сердечного ритма, ЧСС, наличие нарушений проводимости и изменения геометрии (гипертрофии) сердца с помощью регистрации и расшифровки электрических полей сердца.
Эхокардиография — ультразвуковое исследование сердца (УЗИ), позволяет получить информацию об анатомии (объёмы, геометрия, масса и т.д.) и функциональном состоянии сердца (глобальная и региональная сократимость ЛЖ и ПЖ, функция клапанов, легочная гипертензия и т.д.).
Коронарография — дополнительный метод обследования при ХСН. Рекомендуется выполнение коронарографии у пациентов с клиникой стенокардии, являющихся потенциальными кандидатами для реваскуляризации миокарда.
Рентгенография органов грудной клетки — оценка размеров и положения сердца, а также состояния кровотока в легких и выявление заболеваний легких.
Не ждите развития болезни — предотвратить ухудшение работы организма всегда проще, чем лечить заболевание
О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
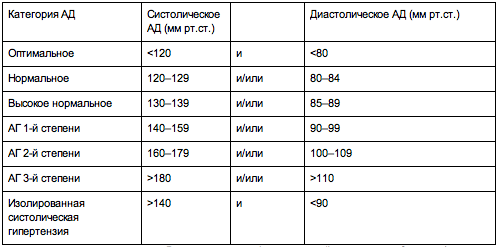
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
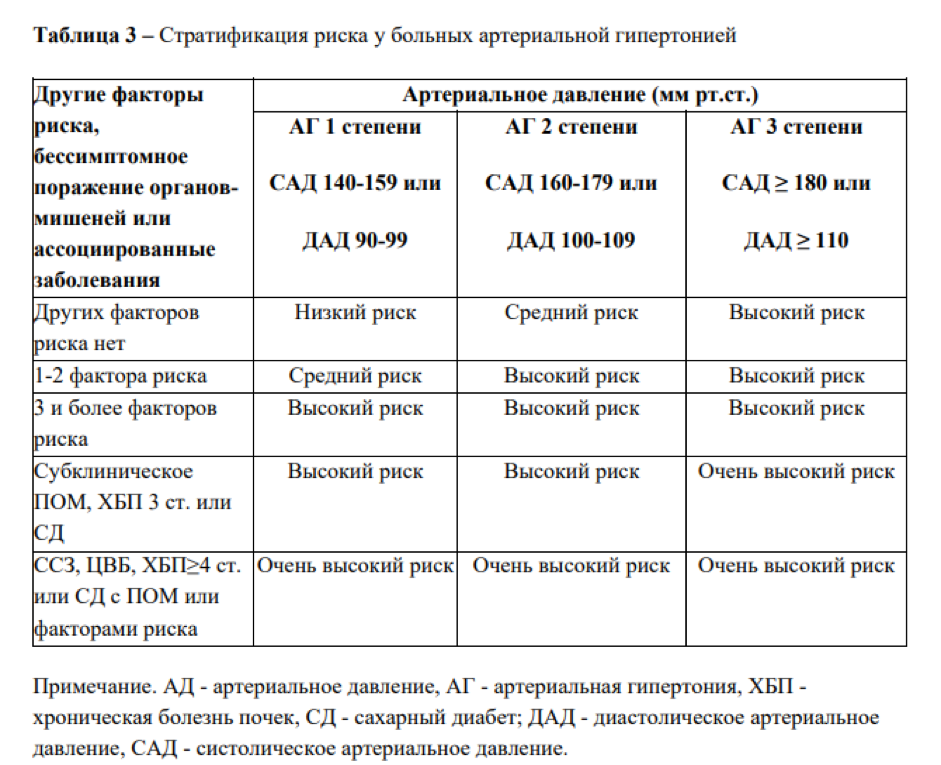
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Хроническая сердечная недостаточность: смещение фокуса на начальные стадии заболевания
Хроническая сердечная недостаточность (ХСН) является одним из самых тяжелых и прогностически неблагоприятных осложнений заболеваний сердечно-сосудистой системы. На сегодняшний день распространенность ХСН III–IV функционального класса (ФК) в Европ
Хроническая сердечная недостаточность (ХСН) является одним из самых тяжелых и прогностически неблагоприятных осложнений заболеваний сердечно-сосудистой системы [1–4]. На сегодняшний день распространенность ХСН III–IV функционального класса (ФК) в Европейской части России составляет 2,3%, а ХСН I–II ФК достигает 9,4%, что значительно превышает аналогичные зарубежные показатели [5]. Количество больных, имеющих дисфункцию левого желудочка (ЛЖ), в целом по стране приближается, согласно некоторым оценкам, к 12% (16 млн человек) [6]. На лечение ХСН в России тратится от 55 до 295 млрд рублей в год, а расходы на госпитализацию по поводу обострений ХСН достигают 184,7 млрд рублей [7].
ХСН является прогрессирующим синдромом, и пациенты, имеющие бессимптомную ХСН, в течение 1–5 лет могут перейти в группу самых тяжелых больных, плохо поддающихся лечению. Поэтому ранняя диагностика ХСН и дисфункции левого желудочка (ЛЖ), а следовательно, и раннее начало лечения таких больных — залог успеха в профилактике смертности от сердечной недостаточности. К сожалению, в России крайне редко диагностируют ХСН на начальной стадии, что свидетельствует об отсутствии четких критериев диагностики ХСН в самый ранний период ее развития [8].
Необходимость оптимизации ведения больных с ХСН на амбулаторном этапе, сложность этой работы и истинное положение дел во многом стало очевидно после завершения исследования ЭПОХА-О-ХСН [5]. Это исследование основывалось на анализе обращений 4586 больных с симптомами ХСН в стационары и поликлиники. Исследование проводилось в 22 регионах РФ в течение 3 месяцев. Около 2/3 (63%) всех больных, имевших симптомы ХСН, обращались за помощью в стационар и лишь 1/3 (37%) — в поликлинику. Это можно объяснить тем, что больные с ХСН обращаются за помощью лишь тогда, когда декомпенсация становится клинически значимой и требует госпитализации и стационарного лечения. Другой причиной является недооценка проявлений начальных стадий ХСН, особенно у больных с артериальной гипертензией (АГ) и ишемической болезнью сердца (ИБС). Результаты исследования ЭПОХА наглядно демонстрируют, что в нашей стране основные усилия направлены на стационарное лечение декомпенсированной ХСН, а не на ее раннюю диагностику и профилактику прогрессирования в амбулаторных условиях. Именно это объясняет тот печальный факт, что в России имеются худшие в Европе показатели повторных госпитализаций больных с ХСН (31% в течение месяца после выписки) и длительности койко-дня для лечения декомпенсации — 27 дней. Для сравнения аналогичные показатели в Европе — 16% и 10–12 койко-дней соответственно [8].
Еще одним важным моментом стало обнаружение того факта, что ухудшение систолической функции перестало быть обязательным критерием ХСН. Более того, низкая сократимость у амбулаторных больных с ХСН является скорее исключением из правила: фракция выброса (ФВ) ЛЖ менее 40% выявляется всего у 8,4% больных. Самая частая находка — нормальная или почти нормальная ФВ в пределах 40–60% (у 52,4% больных). И, наконец, 38,8% амбулаторных больных с ХСН имеют гиперкинетический тип кровообращения с ФВ ЛЖ > 60%, который связан с наличием АГ, увеличением ЛЖ (в основном, за счет гипертрофии миокарда), нормальными размерами полостей.
Неудивительно, что в 2005 г. АСС (Аmerican College of Cardiology) и АНА (American Heart Association) предложили классифицировать ХСН не только по переносимости физических нагрузок, но и по степени эволюции органных изменений, как бы объединив всемирно принятую классификацию NYHA с давно использующейся в нашей стране классификацией Образцова–Стражеско–Василенко (табл.).
Проблеме сердечной недостаточности у больных с сохраненной систолической функцией в последнее время уделяется большое внимание. По данным Рочестерского эпидемиологического исследования, более 43% больных ХСН имеют ФВ ЛЖ > 50% [9]. Аналогичная картина наблюдалась и во Фрамингемском исследовании: 51% больных с ХСН имели ФВ ЛЖ более 50% [10]. Сердечная недостаточность у больных с сохраненной систолической функцией более характерна для лиц пожилого возраста. В этой связи, по мнению экспертов, прогнозируемое число таких больных в развитых странах будет возрастать за счет увеличения доли пожилых пациентов в общей структуре ХСН. Данные исследования ЭПОХА-О-ХСН показывают, что ожидаемая в будущем для Европы и Америки ситуация для России уже наступила: доля больных ХСН с сохраненной ФВ ЛЖ (систолической функцией > 40%) превысила 80% для амбулаторных пациентов [11].
Долгое время не существовало четкой концепции диагностики и лечения больных ХСН с сохраненной систолической функцией, но имеющих нарушение диастолической функции. Еще в середине века в экспериментальных работах E. Sonnenblick, E. Braunwаld, Ф. З. Меерсона был обоснован постулат единства систолических и диастолических расстройств, лежащих в основе развития сердечной недостаточности. К началу 80-х годов накопилось множество клинических подтверждений, сводящихся к тому, что плохая сократимость и низкая ФВ ЛЖ не всегда однозначно предопределяют тяжесть декомпенсации, толерантность к нагрузкам и даже прогноз больных ХСН.
Каковы же главные трудности, связанные с решением вопроса о диастолической ХСН сегодня? Во-первых, «ахиллесовой пятой» диагностики по-прежнему является отсутствие точной и безопасной методики для оценки диастолической функции сердца. Другая проблема — в отсутствии разработанных подходов к лечению диастолической ХСН: несмотря на широкий спектр препаратов, потенциально эффективных для терапии таких больных, ни один из них не может быть признан идеальным. Наконец, последней и, вероятно, самой главной проблемой является недостаток внимания исследователей и врачей к этому вопросу. Простая логика подсказывает, что по распространенности явления больным с диастолической ХСН должно быть посвящено не менее 1/3 всех крупных многоцентровых исследований по оценке выживаемости больных с сердечной недостаточностью. На самом деле такие исследования очень немногочисленны (PEP-CHF, CHARM) [29].
Согласно рекомендациям по диагностике ХСН с нормальной ФВ ЛЖ, предложенных Ассоциацией сердечной недостаточности и эхокардиографии Европейского общества кардиологов в 2007 году, диастолическую сердечную недостаточность также относят к сердечной недостаточности с нормальной ФВ ЛЖ.
Д. А. Напалков, кандидат медицинских наук
Н. М. Сеидова
В. А. Сулимов, профессор, доктор медицинских наук
ММА им. И. М. Сеченова, Москва