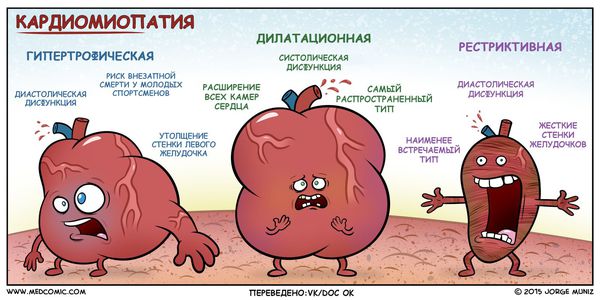
Гипертрофическая кардиомиопатия что это такое
Что такое кардиомиопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кузнецова Т. Н., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Пусковым механизмом возникновения кардиомиопатии поначалу считали процесс воспаления в сердце, который мог быть спровоцирован вирусными, бактериальными и аутоиммунными повреждениями клеток. Исходя из этой теории, назначение антибиотиков, противовирусных и противовоспалительных препаратов должно было привести к регрессии повреждения и восстановлению функции сердца. Однако практика это не подтвердила.
Риск развития кардиомиопатий повышен у лиц с отягощённой наследственностью, а также после перенесённых острых инфекционных заболеваний. Для появления вторичных кардиомиопатий важно наличие системных аутоиммунных заболеваний, эндокринной патологии (сахарный диабет, тиреотоксикоз) и токсических факторов.
Первичные кардиомиопатии чаще выявляют в детском и молодом возрасте, вторичные же возможны в любом возрасте.
Симптомы кардиомиопатии
Специфических, характерных только для кардиомиопатии симптомов не существует. Именно эта особенность и затрудняет раннюю диагностику заболевания. Кардиомиопатия длительно протекает бессимптомно или малосимптомно, в развёрнутой стадии похожа по клинике на проявления ишемической болезни сердца, различных пороков сердца.
Первыми жалобами, с которыми пациенты обращаются к врачу, являются:
Патогенез кардиомиопатии
За последние годы благодаря возможностям генетики было установлено, что причиной многих кардиомиопатий являются генетические мутации, которые приводят к выработке дефектных белков кардиомиоцита. От того, какой белок рабочей клетки миокарда (кардиомиоцита) изменился, зависит развитие определённого вида кардиомиопатии.
Подобные изменения бывают также при наследственных нарушениях обмена веществ и лизосомальных болезнях накопления (редких заболеваниях, при которых нарушается функция внутриклеточных органелл лизосом). Из-за врождённой нехватки ферментов, перерабатывающих углеводсодержащие продукты, в организме накапливаются крупные молекулы гликогена, гликопротеина и др., которые повреждают организм. Таких заболеваний известно более сотни, но их распространённость невелика. Как правило, проявляются они в детском и молодом возрасте и помимо поражения сердца затрагивают практически весь организм: кости, мышцы, нервную систему, зрение и слух. Самыми изученными болезнями накопления являются гемохроматоз, болезнь Пике и болезнь Фабри.
Классификация и стадии развития кардиомиопатии
По мере накопления информации были выявлены самые распространённые типы кардиомиопатии и их семейные формы:
К редким формам кардиомиопатии относят также системные заболевания и патологические состояния, при которых возникают так называемые вторичные кардиомиопатии: диабетическая, тиреотоксическая, алкогольная, аутоиммунная и другие.
Исходя из причины развития болезни, становится ясным, что кардиомиопатии могут быть как изолированными – первичными, так и являться частью системного заболевания, т. е. быть вторичными.
В России традиционно применяется клинико-морфологическая классификация первичных кардиомиопатий, где кардиомиопатии разделяются на:
Анатомическая классификация гипертрофической кардиомиопатии в зависимости от локализации:
I. Гипертрофия левого желудочка:
В зависимости от наличия обструкции выносного тракта левого желудочка (область между межжелудочковой перегородкой и передней створкой митрального клапана) в покое и при нагрузке выделяют два типа гипертрофической кардиомиопатии :
К тяжело выявляемым видам относится аритмогенная дисплазия правого желудочка, при которой происходят структурные изменения в строении стенки правого желудочка — замещение кардиомиоцитов фиброзно-жировой тканью и развитие аритмии.
Неклассифицируемые кардиомиопатии: некомпактный миокард, стресс-индуцированная кардиомиопатия.
Вторичные (специфические) кардиомиопатии: при имеющемся известном заболевании тяжесть поражения сердца более выражена и не соответствует причине:
Осложнения кардиомиопатии
Особенности течения кардиомиопатии представляют угрозу для жизни. Болезнь может дебютировать сразу внезапной смертью или жизнеугрожающими аритмиями : фибрилляцей желудочков, желудочковой тахикардией. Высокий риск внезапной сердечной смерти связан с такими факторами риска, как:
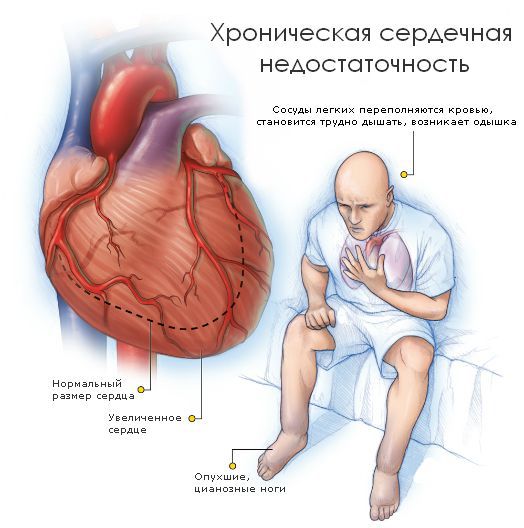
С утяжелением недостаточности все симптомы становятся более выраженными. Выделяют пять стадий сердечной недостаточности:
Диагностика кардиомиопатии
Особых признаков, характерных для этого заболевания, при сборе жалоб и осмотре пациента выявить не удаётся.
При клиническом осмотре обращают на себя внимание признаки сердечной недостаточности различной степени выраженности, аритмии, возможны тромбоэмболические осложнения.
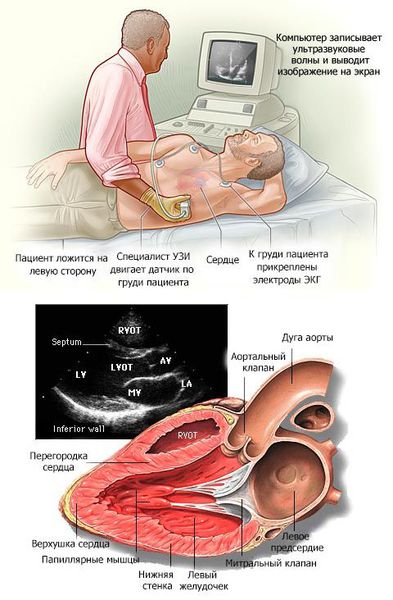
В основном кардиомиопатии выявляются при проведении эхокардиографии (ЭХОКГ) и электрокардиографии (ЭКГ). Дополнительно применяются рентгеноконтрастная вентрикулография и магнитно-резонансная томография (МРТ) с контрастированием гадолинием.
В современной кардиологии всё больше распространяются новые методы визуализации сердца и сосудов — например, магнитно-резонансная томография (МРТ). Но её недостатком является дороговизна оборудования и малая доступность методики из-за отсутствия качественного оборудовании и специалистов.
На стандартной ЭКГ также могут быть зарегистрированы изменения в виде признаков гипертрофии миокарда левого желудочка, а также признаки его перегрузки и различные нарушения ритма сердца.
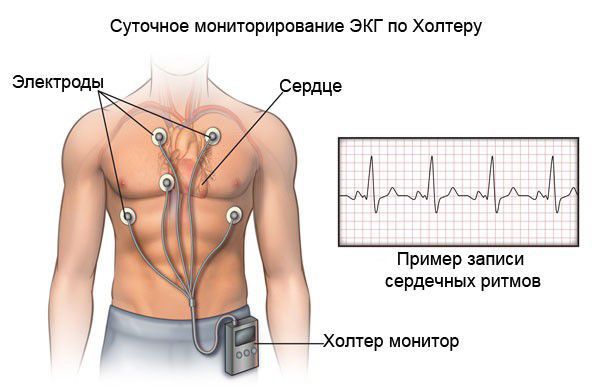
При холтеровском мониторировании ЭКГ также фиксируются нарушения ритма и проводимости практически в 100 % случаях. Выявление таких нарушении ритма сказывается на подборе базисной терапии кардиомиопатии.
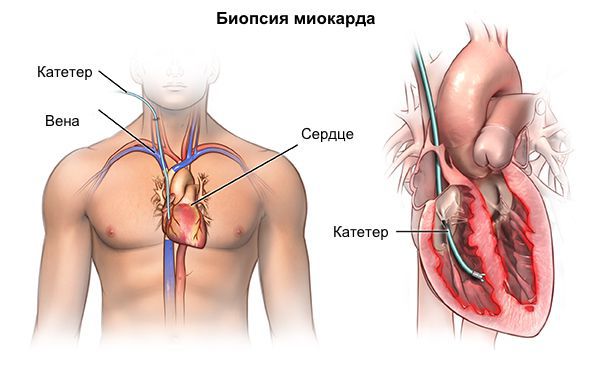
В особых случаях для уточнения диагноза редких форм кардиомиопатии (например, при амилоидозе) возможна прижизненная биопсия миокарда. Методика инвазивная, потенциально опасная для пациента, требует использования уникального комплекса аппаратуры и высочайшей квалификации специалистов, что возможно только в нескольких научных кардиологических центрах РФ.
Из лабораторных методов диагностики помимо стандартных анализов крови (клинического и биохимического), необходимо отметить ДНК-диагностику. Она является «золотым стандартом» при подозрении на кардиомиопатию согласно мировым (европейским и американским) руководствам. Этот подход на данный момент является практически единственным, который применим для раннего выявления и прогнозирования риска развития семейных форм кардиомиопатии. В России такой уровень диагностики возможен в единичных лабораториях и является дорогостоящей процедурой из-за своей уникальности.
Лечение кардиомиопатии
По современным представлениям стратегия лечения пациента определяется в процессе разделения больных на категории в зависимости от типа кардиомиопатии.
Все больные с выявленной кардиомиопатией, независимо от течения заболевания (в том числе и бессимптомные), нуждаются в динамическом наблюдении. Кратность наблюдения и объём обследований определяются индивидуально. В обязательный перечень входят стандартные анализы (клинический и биохимический анализ крови), ЭКГ, ЭХОКГ и холтеровское мониторирование ЭКГ.
Лечебная тактика зависит от множества факторов и подбирается индивидуально. При этом учитываются анатомические особенности — обструкция выносного тракта левого желудочка, растяжение полостей сердца, наличие клапанной патологи, стадия сердечной недостаточности и также сопутствующие заболевания. Необходимо выявлять факторы, повышающие риск внезапной смерти и жизнеугрожающих аритмий [15]
При дилатационной кардиомиопатии необходимо лечить причину развития растяжения полостей сердца, если это возможно. В медикаментозной терапии сердечной недостаточности применяют все стандартные группы лекарств:
Помимо лекарств в ряде случаев прибегают к хирургическим методам лечения кардиомиопатии.
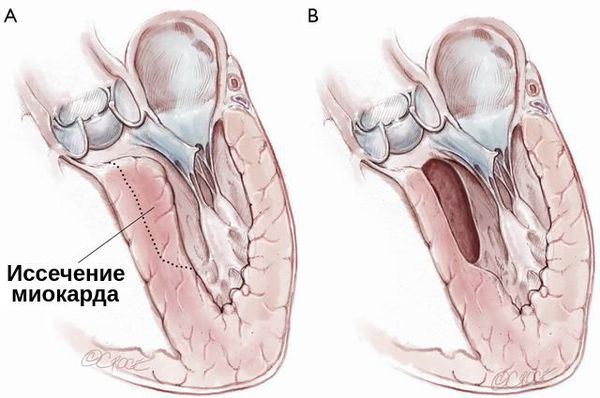
При гипертрофической кардиомиопатии применяется септальная миэктомия — иссечение миокарда, расположенного в основании межжелудочковой перегородки. Она может быть дополнена и вмешательством на изменённом митральном клапане: вальвулопластикой, протезированием митрального клапана и коррекцией кольца митрального клапана.
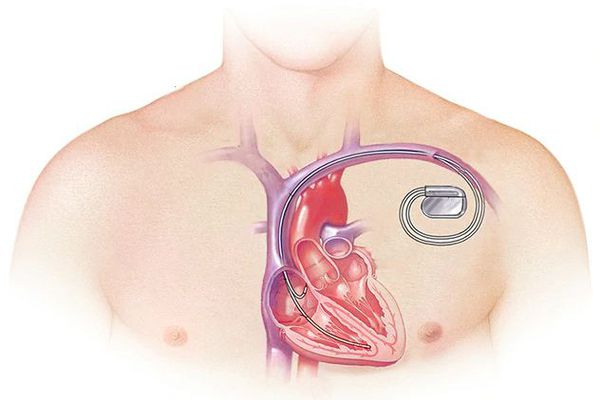
При тяжёлой обструктивной гипертрофической кардиомиопатии рассматривается проведение операции — иссечения части сердечной мышцы или более щадящая методика — чрескожная транслюминальная алкогольная абляция. При ней через катетер вводится до 3 мл 96 % спирта в зону максимальной гипертрофии миокарда и вызывается его инфаркт. Из-за этого мышца уменьшается в размере, исчезает препятствие (обструкция) току крови через митральное кольцо. Далее проводится установка кардиостимулятора для синхронизации работы всех отделов сердца. Эта процедура проводится кардиохирургами в специализированных отделениях.
Прогноз. Профилактика
Прогноз при гипертрофической кардиомиопатии также неблагоприятный, но смертность не такая высокая — в первый год умирают 1 % заболевших, чаще от внезапной смерти, обусловленной факторами риска (наследственностью, тахикардией, предшествующим обмороками, понижением давления).
При рестриктивной кардиомиопатии прогноз неблагоприятный, так как заболевание часто находят уже на поздней стадии развития. Лечение только симптоматическое и поддерживающее.
Для человека с выявленной кардиомиопатии частота посещений и обследований устанавливается индивидуально.
Лечение гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП) – это генетически обусловленное заболевание миокарда, проявляющееся комплексом специфических морфо-функциональных изменений
Лечение гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП) – это генетически обусловленное заболевание миокарда, проявляющееся комплексом специфических морфо-функциональных изменений и постепенно прогрессирующим течением с высоким риском развития жизнеугрожающих аритмий и внезапной смерти.
Типичными являются морфологические изменения: аномалия архитектоники сократительных элементов миокарда (гипертрофия и дезориентация мышечных волокон), развитие фибротических изменений мышцы сердца, патология мелких интрамиокардиальных сосудов.
При ГКМП происходит массивная гипертрофия миокарда левого (и реже правого желудочка), чаще асимметричного характера за счет утолщения межжелудочковой перегородки, часто с развитием обструкции выходного тракта левого желудочка (ЛЖ) при отсутствии каких-либо явных причин.
Общепризнанной является представление о преимущественно наследственной природе ГКМП. В связи с этим, широкое распространение получил термин «семейная гипертрофическая кардиомиопатия». К настоящему времени установлено, что более половины всех случаев заболевания являются наследуемыми, при этом основной тип наследования – аутосомно-доминантный. Оставшиеся приходятся на так называемую спорадическую форму; в этом случае у пациента нет родственников, болеющих ГКМП или имеющих гипертрофию миокарда. Считается, что большинство, если не все случаи спорадической ГКМП, также имеют генетическую причину, т. е. вызваны случайными мутациями.
Гипертрофическая кардиомиопатия – это генетически гетерогенное заболевание, причиной которого являются более 200 описанных мутаций нескольких генов, кодирующих белки миофибриллярного аппарата. К настоящему времени известны 10 белковых компонентов сердечного саркомера, выполняющих контрактильную, структурную или регуляторную функции, дефекты которых наблюдаются при ГКМП. Причем в каждом гене множество мутаций могут становиться причиной заболевания (полигенное мультиаллельное заболевание).
Наличие той или иной ассоциированной с ГКМП мутации признается «золотым» стандартом диагностики заболевания. При этом описанные генетические дефекты характеризуются разной степенью пенетрантности, выраженностью морфологических и клинических проявлений. Тяжесть клинической картины зависит от присутствия и степени гипертрофии.
Таким образом, ГКМП характеризуется крайней гетерогенностью вызывающих ее причин, морфологических, гемодинамических и клинических проявлений, разнообразием вариантов течения и прогноза, что существенно затрудняет выбор адекватных и наиболее эффективных лечебных подходов по контролю и коррекции имеющихся нарушений.
Возможны три гемодинамических варианта обструктивной ГКМП:
Cимптомы болезни разнообразны и малоспецифичны, связаны с гемодинамическими нарушениями (диастолическая дисфункция, динамическая обструкция путей оттока, митральная регургитация), ишемией миокарда, патологией вегетативной регуляции кровообращения и нарушением электрофизиологических процессов в сердце. Диапазон клинических проявлений крайне велик: от бессимптомных до неуклонно прогрессирующих и трудно поддающихся медикаментозному лечению форм, сопровождающихся тяжелой симптоматикой.
Повышение диастолического давления в левом желудочке из-за диастолической дисфункции, динамическая обструкция выносящего тракта левого желудочка проявляются одышкой в покое и при физической нагрузке, утомляемости, слабости. Нарастание давления в малом круге кровообращения сопровождается развитием острой левожелудочковой недостаточности (чаще в ночные часы – сердечная астма, альвеолярный отек легких).
Падение фракции выброса при физической нагрузке или нарушениях сердечного ритма сопровождается ухудшением кровообращения головного мозга. Преходящая ишемия мозговых структур проявляется кратковременной потерей сознания (обморок) или предобморочными состояниями (внезапная слабость, головокружение, потемнение в глазах, шум и «заложенность» в ушах).
Методы исследования:
ЭХО-КГ – основной метод диагностики ГКМП. Критериями диагностики ГКМП на основании данных ЭХО-КГ являются:
Если в покое обструкции выносящего тракта левого желудочка нет, ее можно спровоцировать медикаментозными (ингаляция амилнитрита, введение изопреналина, добутамина) или функциональными пробами (проба Вальсальвы, физическая нагрузка), которые уменьшают преднагрузку или повышают сократимость левого желудочка.
Катетеризация сердца и коронарная ангиография проводятся для оценки коронарного русла перед миоэктомией или операцией на митральном клапане, а также чтобы выяснить причину ишемии миокарда. При этом к характерным признакам ГКМП относят:
Сцинтиграфия миокарда и позитронно-эмиссионная томография
При гипертрофической кардиомиопатии сцинтиграфия миокарда имеет некоторые особенности, однако в целом ее значение в диагностике ишемии такое же, как и обычно. Стойкие дефекты накопления указывают на рубцовые изменения после инфаркта миокарда, обычно они сопровождаются снижением функции левого желудочка и плохой переносимостью физической нагрузки. Обратимые дефекты накопления указывают на ишемию, вызванную снижением коронарного резерва при нормальных артериях или коронарным атеросклерозом. Обратимые дефекты часто никак не проявляются, однако, по-видимому, они повышают риск внезапной смерти, особенно у молодых больных с гипертрофической кардиомиопатией. При изотопной вентрикулографии можно выявить замедленное наполнение левого желудочка и удлинение периода изоволюмического расслабления.
Позитронно-эмиссионная томография – более чувствительный метод, кроме того, она позволяет учесть и устранить помехи, связанные с затуханием сигнала. Позитронно-эмиссионная томография с фтордезоксиглюкозой подтверждает наличие субэндокарлиальной ишемии, вызванной снижением коронарного резерва.
Современные подходы к лечению ГКМП
По современным представлениям, лечебная стратегия определяется в процессе разделения больных на категории в зависимости от описанных выше вариантов течения и прогноза.
Все лица с ГКМП, включая носителей патологических мутаций без фенотипических проявлений болезни и пациентов с бессимптомным течением заболевания, нуждаются в динамическом наблюдении, в ходе которого оцениваются характер и выраженность морфологических и гемодинамических нарушений. Особое значение имеет выявление факторов, определяющих неблагоприятный прогноз и повышенный риск внезапной смерти (в частности, скрытых, прогностически значимых аритмий).
Общие мероприятия
Ограничение значительных физических нагрузок и запрещение занятий спортом, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента давления и риска внезапной смерти.
Медикаментозное лечение
До настоящего времени окончательно не решен вопрос о необходимости проведения активной медикаментозной терапии у наиболее многочисленной группы больных с бессимптомной или малосимптомной формами ГКМП и низкой вероятностью внезапной смерти. Противники активной тактики обращают внимание на то, что при благоприятном течении заболевания продолжительность жизни и показатели смертности не отличаются от таковых в общей популяции. Некоторые же авторы указывают на то, что использование в этой группе пациентов β-адреноблокаторов и антагонистов кальция (верапамил) может приводить к сдерживанию гемодинамических нарушений и клинической симптоматики. При этом никто не оспаривает тот факт, что выжидательная тактика в случаях бессимптомного или малосимптомного течения ГКМП возможна лишь при отсутствии признаков внутрижелудочковой обструкции, обмороков и серьезных нарушений сердечного ритма, отягощенной наследственности и случаев ВС у близких родственников.
Следует признать, что лечение ГКМП, генетически обусловленного заболевания, обычно распознаваемого на поздней стадии, пока может быть в большей степени симптоматическим и паллиативным. Тем не менее к основным задачам лечебных мероприятий относятся не только профилактика и коррекция основных клинических проявлений заболевания с улучшением качества жизни пациентов, но и положительное влияние на прогноз, предупреждение случаев ВС и прогрессирования заболевания.
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов. Для лечения весьма распространенных при этом заболевании нарушений сердечного ритма используются также дизопирамид (антиаритмический препарат IA класса) и амиодарон.
Предпочтение отдается β-блокаторам без внутренней симпатомиметической активности. Наибольший опыт накоплен по применению пропранолола (обзидан, анаприлин). Его назначают начиная с 20 мг 3-4 раза в день, с постепенным увеличением дозы под контролем пульса и артериального давления (АД) до максимально переносимой в большинстве случаев 120–240 мг/сут. Следует стремиться к применению возможно более высоких доз препарата, так как отсутствие эффекта терапии β-блокаторами, вероятно, связано с недостаточной дозировкой. При этом нельзя забывать о том, что повышение дозировок существенно увеличивает риск известных побочных эффектов.
Инвазивные методы лечения:
1. Чрезаортальная септальная миэктомия
2. Вальвулопластики или протезирования митрального клапана
В ряде случаев при наличии дополнительных показаний для уменьшения выраженности обструкции и митральной регургитации одномоментно выполняется операция вальвулопластики или протезирования митрального клапана низкопрофильным протезом. Улучшить отдаленные результаты миэктомии позволяет последующая длительная терапия верапамилом, обеспечивающая улучшение диастолической функции ЛЖ, что не достигается при хирургическом лечении.
3. Иссечения межжелудочковой перегородки
В настоящее время разработаны и успешно применяются отличные от классической миэктомии методики. В частности, в НЦССХ им. А. Н. Бакулева под руководством академика Л. А. Бокерия разработана оригинальная методика иссечения зоны гипертрофированной МЖП из конусной части правого желудочка. Этот способ хирургической коррекции обструктивной ГКМП является высокоэффективным и может стать методом выбора в случаях одновременной обструкции выходных отделов обоих желудочков, а также в случаях среднежелудочковой обструкции ЛЖ.
4. Транскатетерная септальная аблация
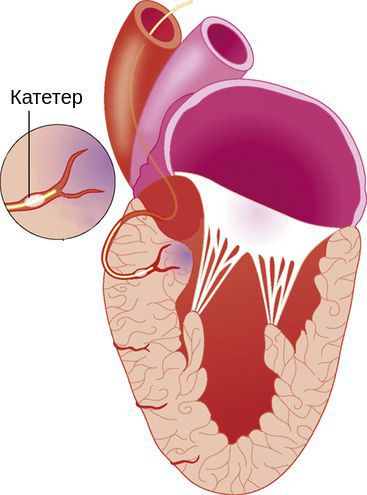
Другим альтернативным методом лечения рефракторной обструктивной ГКМП является транскатетерная алкогольная септальная аблация. Методика предполагает инфузию через баллонный катетер в перфорантную септальную ветвь 1–3 мл 95% спирта, вследствие чего возникает инфаркт гипертрофированного отдела МЖП, захватывающей от 3 до 10% массы миокарда ЛЖ (до 20% массы МЖП). Это приводит к значимому уменьшению выраженности обструкции выходного тракта и митральной недостаточности, объективной и субъективной симптоматике заболевания.
В Волынской больнице отработана методика выполнения транскатетерной септальной аблации при ГКМП. Доказан положительный результат данного вмешательства при относительно низком риске развития осложнений.
Гипертрофическая кирдиомиопатия
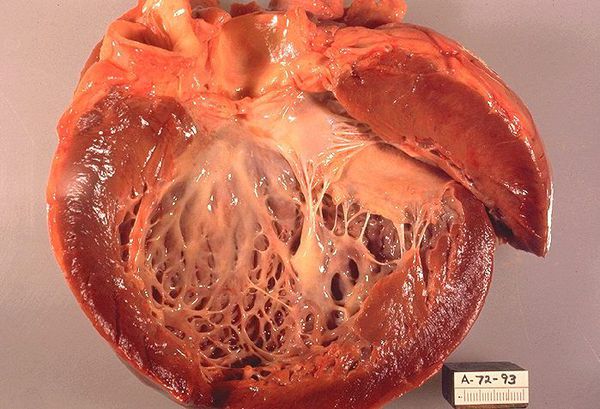
Иногда толщина МЖП достигает 50-60 мм. В части случаев гипертрофия МЖП сочетается с увеличением мышечной массы передней или переднебоковой стенки ЛЖ, тогда как толщина задней стенки остается почти нормальной). В некоторых случаях преобладает гипертрофия верхушки (апикальная форма ГКМП) с возможным переходом на нижнюю часть МЖП или переднюю стенку ЛЖ.
Для симметричной формы ГКМП типично одинаковое утолщение передней, задней стенки ЛЖ и МЖП (концентрическая гипертрофия ЛЖ). В некоторых случаях, наряду с описанными изменениями ЛЖ, может гипертрофироваться миокард ПЖ. Масса сердца резко увеличивается, достигая в отдельных случаях 800-1000 г. Полость ЛЖ обычно сужена. Особый интерес представляют случаи так называемой обструктивной формы ГКМП с асимметричным (или тотальным) поражением МЖП и обструкцией выходного тракта ЛЖ. В этих случаях говорят о наличии у больного идиопатического субаортального подклапанного (мышечного) стеноза, который приводит к наиболее выраженным изменениям внутрисердечной гемодинамики.
При гистологическом исследовании миокарда обнаруживают несколько специфичных для этого заболевания признаков: дезориентированное хаотичное расположение кардиомиоцитов; фиброз миокарда в виде диффузного или очагового развития соединительной ткани в сердечной мышце, причем во многих случаях с образованием обширных и даже трансмуральных рубцовых полей; утолщение стенок мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и увеличения содержания фиброзной ткани в сосудистой стенке.
Заболеваемость ГКМП составляет 2-5 человек на 100 тысяч населения или 2-3 случая на 1000 человек молодого возраста (20-35 лет). Преобладают необструктивные формы ГКМП, частота обнаружения которых примерно в 2-3 раза больше чем обструктивных. Мужчины заболевают чаще женщин. Первые клинические проявления болезни возникают в молодом возрасте (20-35 лет).
Что провоцирует / Причины Гипертрофической кардиомиопатии:
В 50% случаев ГКМП носит семейный характер, и наследование аномалий генов происходит по аутосомно-доминантному типу. Примерно у половины близких родственников больных семейной ГКМП выявляются эхокардиографические признаки гипертрофии МЖП. В других случаях не удается доказать семейный характер ГКМП и заболевание связывают со спонтанными мутациями названных генов, возможно, происходящими под действием неблагоприятных факторов среды (спорадические формы ГКМП). Дифференциация семейных и спорадических форм ГКМП затруднена. Определенное значение в формировании заболевания придается действию нейрогормональных факторов: катехоламинов, инсулина, соматотропного гормона, нарушениям функции щитовидной и паращитовидной желез.
Патогенез (что происходит?) во время Гипертрофической кардиомиопатии:
Формирование выраженной асимметричной или симметричной гипертрофии ЛЖ, наряду с фиброзом миокарда и аномальным утолщением стенки мелких КА, приводит к выраженным изменениям внутрисердечной гемодинамики и коронарного кровообращения, которые объясняют практически все клинические проявления ГКМП.
Диастолическая дисфункция ЛЖ составляет основу гемодинамических нарушений при любых формах ГКМП (обструктивных и необструктивных). Диастолическая дисфункция вызвана увеличением ригидности гипертрофированной и склерозированной сердечной мышцы и нарушением процесса активного диастолического расслабления желудочков. Закономерными следствиями нарушения диастолического наполнения ЛЖ являются: возрастание конечно-диастолического давления в ЛЖ; повышение давления в ЛП и в венах малого круга кровообращения; расширение ЛП (при отсутствии дилатации ЛЖ); застой крови в малом круге кровообращения (диастолическая форма ХСН); уменьшение сердечного выброса (на более поздних стадиях развития заболевания) в результате затруднения диастолического наполнения желудочка и снижения КДО (уменьшения полости ЛЖ).
Систолическая функция желудочка у больных ГКМП не нарушена или даже повышена: сила сокращения гипертрофированного ЛЖ и скорость изгнания крови в аорту обычно резко возрастают. Увеличивается и ФВ. Однако это вовсе не противоречит отмеченному выше снижению ударного объема и сердечного выброса, поскольку и высокие значения ФВ, и низкие значения УО объясняются резким уменьшением КДО и КСО. Поэтому при снижении КДО увеличивается ФВ и уменьшается УО.
Высокий риск желудочковых и наджелудочковых аритмий, а также риск внезапной смерти, обусловлен преимущественно выраженной электрической негомогенностью и нестабильностью миокарда желудочков и предсердий, которые у больных ГКМП возникают в результате очагового мозаичного расположения участков миокарда, обладающих различными электрофизиологическими свойствами (гипертрофия, очаговый фиброз, локальная ишемия). Определенное значение в возникновении аритмий имеет растяжение стенки дилатированного ЛП, а также токсическое воздействие катехоламинов на миокард желудочков.
Динамическая обструкция выносящего тракта ЛЖ при идиопатическом субаортальном мышечном стенозе развивается у больных с обструктивной формой ГКМП преимущественно при асимметричной гипертрофии МЖП. Выносящий тракт ЛЖ образован проксимальным отделом МЖП и передней створкой митрального клапана. При выраженной гипертрофии проксимальной части МЖП происходит сужение выносящего тракта. В результате во время изгнания крови в этом отделе резко возрастает линейная скорость кровотока и, согласно феномену Бернулли, значительно уменьшается боковое давление, которое оказывает поток крови на структуры, образующие выносящий тракт.
В месте сужения выносящего тракта образуется зона низкого давления, которая оказывает присасывающее действие на переднюю створку митрального клапана (эффект насоса Вентури). Эта створка сближается с МЖП и в течение некоторого времени даже полностью смыкается с ней, создавая препятствие на пути изгнания крови в аорту. Такое препятствие может сохраняться В течение 60-80 мс, на протяжении продолжительности всего периода изгнания.
Патологическое движение передней створки митрального клапана навстречу МЖП усугубляется при аномальном расположении папиллярных мышц, неспособных удерживать створки митрального клапана в сомкнутом состоянии. В результате относительно продолжительного смыкания передней створки МЖП создается внутрижелудочковый градиент давления, величина которого характеризует степень обструкции выносящего тракта ЛЖ. В тяжелых случаях внутрижелудочковый градиент давления может достигать 80-100 мм рт. ст.
На величину градиента давления и степень обструкции выносящего тракта оказывают существенное влияние 3 основных фактора: сократимость миокарда ЛЖ, величина преднагрузки, величина постнагрузки. Чем выше сократимость ЛЖ, тем больше линейная скорость кровотока в суженном участке выносящего тракта и выше присасывающий эффект Вентури. Поэтому все факторы, увеличивающие сократимость желудочка, усиливают обструкцию выносящего тракта (физическая нагрузка, тахикардия, психоэмоциональное напряжение, введение сердечных гликозидов и других инотропных средств, любая активация САС, гиперкатехоламинемия). Брадикардия, введение b-адреноблокаторо, блокаторов медленных кальциевых каналов, дизопирамида способствуют уменьшению обструкции.
Снижение преднагрузки приводит к дальнейшему уменьшению объема желудочка и размеров выносящего тракта, сопровождается усугублением его обструкции. Поэтому степень обструкции возрастает при внезапном переходе больного из горизонтального в вертикальное положение, при пробе Вальсальвы, приеме нитратов, при тахикардии. Горизонтальное положение больного, увеличение ОЦК уменьшают степень обструкции.
Уменьшение постнагрузки (снижение уровня АД при приеме артериальных вазодилататоров) приводит к увеличению обструкции выносящего тракта ЛЖ, тогда как ее увеличение (подъем уровня АД, длительная статическая нагрузка, воздействие холода, введение мезатона, норадреналина) способствует уменьшению внутрижелудочкового градиента давления и степени обструкции. В таблице 39 суммированы сведения о факторах, влияющих на степень обструкции выносящего тракта ЛЖ у больных с обструктивной ГКМП.
Таблица 39. Факторы, влияющие на обструкцию при ГКМП
Динамический характер обструкции выносящего тракта у больных ГКМП объясняет тот факт, что величина внутрижелудочкового градиента давления постоянно меняется, в том числе под действием перечисленных выше факторов. Внутрижелудочковая обструкция может развиваться не только при гипертрофии МЖП, но и при поражении других отделов ЛЖ. В редких случаях возможна также обструкция выносящего тракта ПЖ.
Симптомы Гипертрофической кардиомиопатии:
КЛАССИФИКАЦИЯ
Различают три гемодинамических варианта обструктивной ГКМП: с субаортальной обструкцией в покое (с базальной обструкцией); с лабильной обструкцией, характеризующейся значительными спонтанными колебаниями внутрижелудочкового градиента давления без видимой причины; с латентной обструкцией, которая вызывается только при нагрузке и провокационных фармакологических пробах (при приеме нитратов или внутривенным введении изопротеренола). Диапазон клинических вариантов течения варьирует от бессимптомных до неуклонно прогрессирующих, трудно поддающихся медикаментозному лечению форм, сопровождающихся тяжелой симптоматикой.
Жалобы
Клинические проявления ГКМП определяются нарушениями внутрисердечной гемодинамики. Длительное время заболевание может протекать бессимптомно, объективные признаки ГКМП выявляются случайно. Первые клинические проявления чаще возникают в возрасте 25-40 лет. Одышка вначале появляется при физической нагрузке, а затем и в покое. Она обусловлена повышением КДД ЛЖ, давления в ЛП и легочных венах и является следствием диастолической дисфункции ЛЖ. В некоторых случаях одышка может усиливаться при переходе больного в вертикальное положение, особенно у пациентов с обструктивной формой ГКМП, что связано с уменьшением венозного притока крови к сердцу и еще бульшим снижением наполнения ЛЖ.
Головокружения и обмороки объясняются преходящим нарушением перфузии головного мозга и обусловлены снижением сердечного выброса и наличием обструкции выносящего тракта ЛЖ. Головокружения и обмороки возможны при быстром переходе больного из горизонтального в вертикальное положение, что снижает величину преднагрузки и также увеличивает обструкцию выносящего тракта. Обмороки провоцируются также физической нагрузкой, натуживанием и даже приемом пищи.
Физикальное исследование
У больных с необструктивной формой ГКМП объективные признаки заболевания могут отсутствовать в течение длительного времени, пока не разовьется выраженный застой крови в малом круге кровообращения. У больных с обструктивной ГКМП объективные признаки заболевания выявляются достаточно рано при обследовании сердечно-сосудистой системы.
Пальпация, перкуссия сердца
Аускультация сердца
Аускультация сердца позволяет выявить наиболее специфичные признаки обструктивной формы ГКМП. Основные тоны сердца часто не изменены, возможно расщепление I тона в связи с несинхронным сокращением левого и правого желудочков. Акцент II тона на легочной артерии появляется при значительном повышении давления в легочной артерии. Часто на верхушке выслушивается пресистолический ритм галопа за счет появления патологического IV тона сердца (усиление сокращения ЛП и высокое КДД в ЛЖ).
Систолический шум, так же как и сама обструкция выносящего тракта, усиливается при физической нагрузке, снижении АД, уменьшении венозного притока крови к сердцу (под действием нитратов). Ослабление систолического шума наблюдается при уменьшении сократимости миокарда (прием b-адреноблокаторов), повышении АД, а также в горизонтальном положении больного. Следует иметь в виду, что у некоторых больных систолический шум определяется только после физической нагрузки. На верхушке часто выслушивается систолический шум митральной регургитации. Он более мягкий, нежный, начинается сразу после I тона, носит диастолосистолический характер и проводится в подмышечную область.
Артериальный пульс, АД
В тяжелых случаях обструктивной ГКМП определяется дикротический пульс. АД не имеет специфических особенностей. Нередко у больных ГКМП имеется сопутствующая АГ и АД у них повышено.
ТЕЧЕНИЕ И ПРОГНОЗ
Диагностика Гипертрофической кардиомиопатии:
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Электрокардиография
Наибольшее диагностическое значение имеют: признаки гипертрофии ЛЖ; неспецифические изменения конечной части желудочкового комплекса (депрессия сегмента RS-Т и инверсия зубца Т); признаки электрической перегрузки, гипертрофии предсердия (Р-mitrale); патологический зубец Q и комплекс QS регистрируются у больных ГКМП.
Они отражают аномальное распространение возбуждения по МЖП или другим гипертрофированным отделам ЛЖ. Эти моментные векторы проецируются на отрицательные части осей отведений II, III, аVF, в которых и регистрируется патологический зубец Q. Если преобладает гипертрофия нижней части МЖП и верхушки, начальный и средний моментные векторы отклоняются вниз, проецируясь на отрицательные части осей I, аVL и патологический Q выявляется в этих отведениях. Причиной появления патологических зубцов Q или комплекса QS служат обширные участки фиброзной ткани в МЖП, передней или задней стенках ЛЖ.
Наджелудочковые и желудочковые аритмии при суточном мониторировании ЭКГ по Холтеру изменения выявляются в 80% случаев. Часто регистрируются желудочковые аритмии высоких градаций, которые являются предвестником фибрилляции желудочков и внезапной сердечной смертности. При верхушечной локализации гипертрофии в левых грудных отведениях могут регистрироваться гигантские отрицательные зубцы Т и выраженная депрессия сегмента RS-Т. Иногда наблюдается несоответствие изменений ЭКГ и данных ЭхоКГ. Oписаны случаи ГКМП, длительное время протекавшие бессимптомно, единственным проявлением которой были гигантские зубцы R и глубокие S в одном или нескольких грудных отведениях. В других случаях при наличии выраженной гипертрофии (по данным ЭхоКГ) ЭКГ была практически нормальной.
Эхокардиография
Эхокардиографическое исследование является основным методом верификации диагноза. Наибольший интерес представляет ультразвуковая диагностика обструктивной формы ГКМП с асимметричной гипертрофией МЖП и обструкцией выносящего тракта ЛЖ.
Эхокардиографическими признаками являются: утолщение МЖП и ограничение ее подвижности (для асимметричной ГКМП характерно соотношение толщины МЖП к толщине свободной стенки ЛЖ 1,3 и больше); уменьшение полости ЛЖ и расширение ЛП; систолическое движение передней створки митрального клапана в результате значительного ускорения кровотока в суженной части выносящего тракта ЛЖ; систолическое прикрытие аортального клапана в середине систолы и появление динамического градиента давления в выносящем тракте ЛЖ в результате уменьшения изгнания крови в аорту и смыкания передней створки митрального клапана с МЖП; при допплер-эхокардиографическом исследовании выявляется высокая линейная скорость кровотока в выносящем тракте ЛЖ и двугорбая форма спектрограммы скорости трансаортального потока крови; выраженная диастолическая дисфункция ЛЖ; гиперкинезия задней стенки ЛЖ; при двухмерной ЭхоКГ из верхушечного или субкостального доступа, при исследовании кровотока в выносящем тракте ЛЖ в допплеровском режиме выявляется митральная регургитация.
Рентгенография
Рентгенологическое исследование не имеет решающего значения в диагностике ГКМП. Часто контуры сердца оказываются нормальными. При выраженной митральной регургитации определяется расширение тени ЛП. При выраженной легочной гипертензии выявляется выбухание второй дуги левого контура сердца (Conus pulmonalis), расширение корней легких и рентгенологические признаки венозной (реже артериальной) легочной гипертензии.
Лечение Гипертрофической кардиомиопатии:
Лечение ГКМП, генетически обусловленного заболевания, обычно распознаваемого на поздней стадии, является в большей степени симптоматическим и паллиативным. Основными задачами лечебных мероприятий являются не только профилактика и коррекция основных клинических проявлений заболевания с улучшением качества жизни пациентов, но и положительное влияние на прогноз, предупреждение случаев ВС и прогрессирования заболевания. Больным ГКМП рекомендуют избегать значительных физических нагрузок, которые сопровождаются тахикардией, еще большим ухудшением диастолического наполнения ЛЖ и возрастанием внутрижелудочкового градиента давления в выносящем тракте ЛЖ.
Большое значение отводится обнаружению у больных с семейным характером ГКМП мутаций, ассоциированных с тяжелым прогнозом. Установление высокого риска внезпной смерти определяет необходимость более активной лечебной тактики (уточнение лекарственной терапии, использование пейсмейкеров, дефибрилляторов-кардиовертеров, проведение кархирургических операций). Наиболее адекватным лечебным мероприятием является имплантация дефибриллятора-кардиовертера с целью первичной или вторичной профилактики жизнеугрожающих аритмий и улучшения прогноза.
Консервативное лечение
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: b-адреноблокаторы и блокаторы кальциевых каналов (верапамил). Для лечения распространенных при этом заболевании нарушений сердечного ритма используются дизопирамид, амиодарон.
В-адреноблокаторы остаются наиболее эффективной группой лекарственных средств, применяемых в лечении ГКМП. Они оказывают хороший симптоматический эффект в отношении основных клинических проявлений: одышки и сердцебиения, болевого синдрома, включая стенокардию, не менее чем у половины больных ГКМП, что обусловлено в основном способностью этих препаратов уменьшать потребность миокарда в кислороде.
Благодаря отрицательному инотропному действию и уменьшению активации симпато-адреналовой системы при физическом и эмоциональном напряжении b-блокаторы предотвращают возникновение или повышение внутрижелудочкового градиента давления у больных с латентной и лабильной обструкцией, существенно не влияя на величину этого градиента в покое. Убедительно доказана способность b-блокаторов улучшать функциональный статус пациентов в условиях курсового и длительного применения. Хотя препараты не оказывают прямого влияния на диастолическое расслабление миокарда, они могут улучшать наполнение ЛЖ косвенно – за счет уменьшения частоты сердечных сокращений (ЧСС) и предупреждения ишемии сердечной мышцы.
В литературе имеются данные, подтверждающие способность b-блокаторов сдерживать и даже приводить к обратному развитию гипертрофии миокарда. Однако вызываемое b-блокаторами симптоматическое улучшение не сопровождается регрессией гипертрофии ЛЖ и улучшением выживаемости больных. Хотя эффект этих препаратов в отношении купирования и предупреждения желудочковых и суправентрикулярных аритмий и внезапной смерти не доказан, ряд специалистов все же считает целесообразным их профилактическое назначение больным ГКМП высокого риска, включая пациентов молодого возраста с отягощенным случаями ВС семейным анамнезом.
Предпочтение отдается b-блокаторам без внутренней симпатомиметической активности. Наибольший опыт накоплен по применению пропранолола (обзидан, анаприлин). Его назначают, начиная с 20 мг 3–4 раза в день, с постепенным увеличением дозы под контролем пульса и артериального давления (АД) до максимально переносимой, в большинстве случаев до 120–240 мг/сут. Следует стремиться к применению возможно более высоких доз препарата, потому что отсутствие эффекта терапии b-блокаторами связано с недостаточной дозировкой. Повышение дозировок существенно увеличивает риск известных побочных эффектов.
В настоящее время широко изучается возможность эффективного применения кардиоселективных b-блокаторов пролонгированного действия (атенолола, конкора). Существует точка зрения, что кардиоселективные b-блокаторы у больных ГКМП не имеют преимуществ перед неселективными, потому что в больших дозах селективность утрачивается. Рекомендуемый к применению у больных ГКМП с тяжелыми суправентрикулярными и желудочковыми аритмиями соталол сочетает в себе свойства неселективных b-блокаторов и антиаритмических средств III класса (кордароноподобный эффект).
Применение блокаторов медленных кальциевых каналов при ГКМП основано на снижении уровня свободного кальция в кардиомиоцитах и нивелировании асинхронии их сокращения, улучшении расслабления миокарда и снижении его сократимости, подавлении процессов гипертрофии миокарда. Благодаря наибольшей выраженности отрицательного инотропного действия и наиболее оптимального профиля фармакологических свойств препаратом выбора является верапамил (изоптин, финоптин).
Он обеспечивает симптоматический эффект у 65–80% больных, включая случаи рефрактерности к лечению b-блокаторами, что обусловлено способностью препарата уменьшать ишемию миокарда, в том числе безболевую и улучшать его диастолическое расслабление и податливость ЛЖ. Это свойство верапамила обеспечивает повышение толерантности больных к физической нагрузке и снижение субаортального градиента давления в покое при меньшей по сравнению с b-блокаторами способности к уменьшению внутрижелудочковой обструкции при физическом и эмоциональном напряжении и провокации изопротеренолом. Одновременно верапамил снижает периферическое сосудистое сопротивление вследствие вазодилататорного действия. Однако тяжелые осложнения фармакотерапии верапамилом развиваются у больных необструктивной ГКМП с высоким давлением в левом предсердии, у которых они обусловлены отрицательным инотропным действием препарата. Отсюда очевидна важность соблюдения осторожности при начале лечения верапамилом этой категории больных.
Назначение препарата следует начинать в условиях стационара с малых доз – 20-40 мг 3 раза в день с постепенным их повышением при хорошей переносимости до снижения ЧСС в покое до 50–60 в минуту. Клинический эффект наступает обычно при приеме не менее 160–240 мг препарата в сутки, а более удобны в условиях длительного применения пролонгированные формы (изоптин-ретард, верогалид-ретард). С учетом благоприятного влияния верапамила на диастолическую функцию и величину субаортального градиента давления в ЛЖ, доказанной способности увеличивать выживаемость больных ГКМП по сравнению с плацебо целесообразно его профилактическое назначение у асимптоматичных больных ГКМП высокого риска.
Место дилтиазема в лечении ГКМП окончательно не определено. Имеются данные, что в средней дозе 180 мг/сут за 3 приема он оказывает столь же выраженное, как 240 мг верапамила, благотворное влияние на диастолическое наполнение ЛЖ и одинаковый симптоматический эффект, однако в меньшей степени улучшает физическую работоспособность больных [53].Следует отметить, что b-адреноблокаторы (за исключением соталола) и антагонисты кальция обладают слабой антиаритмической активностью, в то время как частота опасных желудочковых и суправентрикулярных аритмий у больных ГКМП чрезвычайно велика. Поэтому актуально применение у этой категории больных антиаритмических препаратов, в ряду которых наиболее популярным и рекомендуемым ведущими специалистами является дизопирамид.
Лечение амиодароном начинают с насыщающих доз (600–1200 мг/сут) в течение 3–7 дней с постепенным, по мере уменьшения частоты ЧСС, снижением до поддерживающей (желательно 200 мг/сут и менее). Учитывая отложение препарата в тканях с возможным нарушением функции щитовидной железы, развитием пневмофиброза, поражения роговицы, кожи и печени, при его длительном (более 10–12 месяцев) приеме необходим регулярный контроль состояния этих «уязвимых» органов с целью раннего выявления возможных осложнении фармакотерапии.
При ГКМП возможны комбинации препаратов, обладающих отрицательным инотропным эффектом: b-блокаторов и антагонистов кальция, b-блокаторов и дизопирамида. Признаки венозного застоя в легких, включая ночные приступы сердечной астмы, при ГКМП не являются редкостью и в большинстве случаев обусловлены диастолической дисфункцией ЛЖ. Таким больным показано лечение b-блокаторами или антагонистами кальция в сочетании с осторожным применением салуретиков. Периферических вазодилататоров и сердечных гликозидов следует избегать из-за опасности ухудшения диастолического наполнения ЛЖ и резкого снижения сердечного выброса.
Мерцание и трепетание предсердий отмечаются у 10–30% больных ГКМП и обусловливают опасность возникновения или усугубления нарушений кардиогемодинамики, возникновение тромбоэмболий, а также повышенный риск развития фибрилляции желудочков. Вследствие этого у больных ГКМП пароксизмальные суправентрикулярные аритмии относят к категории потенциально фатальных, а скорейшее восстановление синусового ритма и предупреждение повторных пароксизмов приобретает особенно важное значение. Для купирования пароксизмов мерцательной аритмии используют антиаритмические препараты IА группы, амиодарон, b-блокаторы, верапамил и дигоксин. В случае их неэффективности проводят электроимпульсную терапию.
При постоянной форме мерцательной аритмии для контроля ЧСС применяют b-блокаторы или верапамил в сочетании с дигоксином. Это единственный случай, когда больным обструктивной ГКМП можно назначать сердечные гликозиды, не опасаясь повышения внутрижелудочкового градиента давления. Поскольку мерцательная аритмия у больных ГКМП связана с высоким риском системных тромбоэмболий, то после ее развития необходимо начинать терапию антикоагулянтами, которые при постоянной форме мерцания предсердий принимают неопределенно долго.
У значительного числа больных ГКМП традиционная фармакотерапия не позволяет эффективно контролировать симптоматику заболевания, а низкое качество жизни не устраивает пациентов. В таких случаях приходится решать вопрос о возможности использования иных, немедикаментозных лечебных подходов. При этом дальнейшая тактика определяется отдельно у больных с обструктивной и необструктивной формами ГКМП. Вопреки распространенному представлению нередко в далекозашедшей стадии патологического процесса (преимущественно при необструктивной форме ГКМП) развивается прогрессирующая систолическая дисфункция и тяжелая СН, ассоциированная с ремоделированием ЛЖ.
Такая эволюция заболевания наблюдается у 2-5% больных ГКМП и характеризует конечную («дилатационную») стадию тяжело и ускоренно протекающего процесса, не зависящего от возраста пациента и давности манифестации болезни. Увеличение систолического размера ЛЖ обычно опережает диастолическое расширение и преобладает над ним. Клиническими особенностями этой стадии являются выраженная, нередко рефрактерная застойная СН и исключительно плохой прогноз. Лечебная стратегия в отношении таких больных меняется и строится на общих принципах терапии застойной СН, предусматривает осторожное назначение иАПФ, блокаторов рецепторов ангиотензина II, диуретиков, сердечных гликозидов, b-блокаторов и спиронолактона. Эти пациенты являются потенциальными кандидатами для проведения трансплантации сердца.
Хирургическое лечение
Операция обеспечивает хороший симптоматический эффект с полным устранением или значительным уменьшением внутрижелудочкового градиента давления у 95% больных и значительным снижением конечно-диастолического давления в ЛЖ большинства больных. Хирургическая летальность в настоящее время значительно снизилась и составляет около 1–2%, что сопоставимо с ежегодной летальностью при медикаментозной терапии (2–5%). Хотя в большинстве случаев более ранних исследований не удавалось обнаружить существенного влияния хирургического лечения ГКМП на прогноз, тем не менее С. Seiler et al. (1989) показали улучшение 10-летней выживаемости оперированных больных до 84% по сравнению с 67% в группе лечившихся медикаментозно.
В ряде случаев при наличии дополнительных показаний для уменьшения выраженности обструкции и митральной регургитации одномоментно выполняется операция вальвулопластики или протезирования митрального клапана низкопрофильным протезом. Улучшить отдаленные результаты операции позволяет последующая длительная терапия верапамилом, как обеспечивающая улучшение диастолической функции ЛЖ, что не достигается при хирургическом лечении.
В настоящее время разработаны и успешно применяются методики, отличные от классической трансаортальной септальной миэктомии. В частности, в НЦССХ имени А.Н. Бакулева под руководством академика РАН и РАМН Л.А. Бокерия разработана оригинальная методика иссечения зоны гипертрофированной МЖП из конусной части ПЖ. Этот способ хирургической коррекции обструктивной ГКМП является высокоэффективным и может стать методом выбора в случаях одновременной обструкции выходных отделов обоих желудочков, а также в случаях среднежелудочковой обструкции ЛЖ.
В последние годы растущий интерес вызывает изучение возможности использования в качестве альтернативы хирургическому лечению больных обструктивной ГКМП последовательной двухкамерной электрокардиостимуляции с укороченной атрио-вентрикулярной задержкой. Вызываемое этим изменение последовательности распространения волны возбуждения и сокращения желудочков охватывает вначале верхушку, а затем МЖП, приводит к уменьшению субаортального градиента благодаря снижению регионарной сократимости МЖП и расширению выносящего тракта ЛЖ.
Важное значение имеет подбор наименьшей величины времени задержки нанесения желудочкового импульса после предсердного, которая обеспечивает преждевременную деполяризацию верхушки сердца, не приводя при этом к ухудшению кардиогемодинамики – снижению сердечного выброса и АД. Для этого в ряде случаев приходится прибегать к удлинению времени спонтанной атрио-вентрикулярной проводимости с помощью терапии b-блокаторами или верапамилом, иногда используют аблацию атрио-вентрикулярного узла.
Хотя первые неконтролируемые наблюдения были обнадеживающими, более поздние рандомизированные исследования показали, что достигаемые при такой электрокардиостимуляции симптоматический эффект и снижение субаортального градиента давления относительно невелики (около 25%), а существенные изменения физической работоспособности отсутствуют. Не удалось обнаружить и существенного влияния электрокардиостимуляции на частоту внезапной смерти. Поэтоиу до уточнения роли электрокардиостимуляции в лечении обструктивной ГКМП расширенное клиническое применение этого метода не рекомендуется.
Другим альтернативным методом лечения рефрактерной обструктивной ГКМП является транскатетерная алкогольная септальная аблация. Методика предполагает инфузию через баллонный катетер в перфорантную септальную ветвь 1–3 мл 95% спирта, вследствие чего возникает инфаркт гипертрофированного отдела МЖП, захватывающий от 3 до 10% массы миокарда ЛЖ (до 20% массы МЖП). Это приводит к значимому уменьшению выраженности обструкции выходного тракта и митральной недостаточности, объективной и субъективной симптоматики заболевания. При этом в 5–10% случаев возникает необходимость имплантации постоянного электрокардиостимулятора в связи с развитием атрио-вентрикулярной блокады высокой степени.
В настоящее время не доказано положительное влияние транскатетерной аблации на прогноз, а операционная смертность (1–2%) не отличается от таковой при проведении операции септальной миэктомии, считающейся на сегодняшний день «золотым стандартом» лечения больных ГКМП с выраженной симптоматикой и обструкцией выходного тракта ЛЖ, резистентных к фармакотерапии.
В запущенных случаях (при развитии митрализации порока, значительном снижении ФВ и формировании ХСН IV ФК, сопутствующем кальцинозе АК и стенки аорты) радикальная операция становится очень рискованной. В этих случаях лучше ограничиться наложением клапансодержащего шунта между верхушкой ЛЖ и аортой, называемого апико-аортальным.
Эту операцию впервые разработал и осуществил Denton Cooly в 1975 году. Он выполнял ее с искусственным кровообращением, вводя через разрез верхушки в полость ЛЖ жесткий наконечник, переходящий в клапансодержащий дакроновый шунт, имплантируемый в нисходящую аорту. В ходе операции создавался второй выход из ЛЖ и градиент на выходе из аорты уменьшался или исчезал. Отягчающим моментом в этой методике было искусственное кровообращение, которое мы исключили, разработав свой способ операции (В.П. Поляков, В.В. Горячев, А.В.Поляков, 1998).
Для этого мы разделили шунт на 2 бранши. Одна бранша из левостороннего бокового доступа в 6 межреберье анастомозировалась с нисходящей аортой над диафрагмой и пережималась. Вторая бранша оканчивалась подшитым к ней мягким тефлоновым кольцом. За это кольцо П-образными швами на прокладках шунт прочно фиксировался к бессосудистому участку верхушки ЛЖ. Затем специально разработанным резектором, введенным в просвет этой бранши, иссекался и удалялся вместе с резектором участок стенки ЛЖ (соответствующий внутреннему просвету бранши). Длина шунта рассчитывалась нами визуально. Между браншами накладывался анастомоз с фиксацией в нем дискового протеза клапана.
После снятия зажимов анастомоз начинал функционировать и сразу же градиент давления в выходном отделе резко снижался или исчезал вовсе. Таким способом в 90-х годах 20-го столетия нами прооперировано 22 больных ГКМП с ХСН III-IV ФК. Летальность в течение 10 лет наблюдения не превышала 9%. Все больные получали антикоагулянтную терапию, с нарушениями которой были связаны тромбозы шунтов у двух пациентов в течение первых 3-5 лет.
Таким образом, лечебная тактика при ГКМП достаточно сложна и предполагает индивидуальный анализ всего комплекса клинических, анамнестических, гемодинамических показателей, результатов генной диагностики и стратификации риска внезапной смерти, оценку особенностей течения заболевания и эффективности используемых вариантов лечения. В целом рациональная фармакотерапия в сочетании с хирургическим лечением и электрокардиотерапией позволяют получить хороший клинический эффект, предупредить возникновение тяжелых осложнений и улучшить прогноз у значительной части больных гипертрофической кардиомиопатией.