Гиподенсивный участок что это
Гиподенсивный участок что это
а) Определение:
• Доброкачественные или злокачественные опухоли селезенки
1. Общая характеристика:
• Доброкачественные опухоли:
о Гемангиома:
— Наиболее часто встречающееся доброкачественное новообразование селезенки; на вскрытии наблюдается в 0,03-14% случаев
— Возникает преимущественно у взрослых 35-55 лет
— Гемангиомы большого размера обусловливают спленомегалию; крайне редко сообщается о случаях спонтанного разрыва
— Множественные гемангиомы являются проявлением генерализованного ангиоматоза, синдрома Клиппеля-Треноне-Вебера
о Лимфангиома:
— Редкая, медленно растущая доброкачественная опухоль селезенки:
В большинстве случаев лимфангиомы возникают в детском возрасте
— Могут быть как единичными, так и множественными; чаще всего располагаются под капсулой селезенки
— Для лимфангиоматоза типичны множественные гемангиомы (заболевают обычно дети)
о Гамартома:
— Редкая доброкачественная опухоль селезенки, Ж>М; на вскрытии наблюдается в 0,13% случаев:
Опухоль содержит дезорганизованные сосудистые каналы наряду с красной и белой пульпой селезенки
— Чаще встречается при туберозном склерозе и синдроме Вискотта-Олдрича
о Склерозирующая ангиоматоидная очаговая трансформация селезенки (САНТ):
— Редкое доброкачественное образование селезенки, обусловленное патологической ответной реакцией стромы на инсульт с узелковой трансформацией сосудов селезенки
— Заболевают преимущественно женщины среднего возраста
— Практически всегда является случайной находкой, однако образования больших размеров могут приводить к спленомегалии и появлению боли в животе
о «Прибрежноклеточная» ангиома:
— Редкое доброкачественное сосудистое новообразование из клеток, выстилающих синусы красной пульпы селезенки
— Нет сообщений о явной возрастной и половой предрасположенности
о Ангиомиолипома (АМЛ):
— Крайне редкая опухоль, выявляемая обычно у пациентов с туберозным склерозом или множественными ангиомиолипомами почек
• Злокачественные опухоли:
о Первичная лимфома, ограниченная селезенкой:
— Наиболее частая злокачественная опухоль селезенки; однако первичная лимфома встречается намного реже, чем вторичное поражение селезенки при лимфоме иной локализации
— Неходжкинская В-клеточная лимфома чаще всего является первичной
— Может возникать спорадически или на фоне СПИД
— Чаще заболевают люди молодого возраста (в отличие от вторичного поражения селезенки при очаговой или генерализованной форме лимфомы)
о Ангиосаркома:
— Очень редкая злокачественная опухоль селезенки, которая, тем не менее, является наиболее распространенным злокачественным новообразованием селезенки, происходящим из кровеносных сосудов
Спорадически обнаруживается у пациентов, которым ранее вводился торотраст или другие препараты, оказывающие токсическое воздействие
Возникает преимущественно у пожилых людей, одинаково часто и у мужчин, и у женщин; средний возраст составляет 50-59 лет
— При раннем отдаленном метастазировании прогноз крайне неблагоприятный, пациенты обычно погибают в течение года
— Опухоль чаще всего метастазирует в печень (70%), легкие, плевру, лимфоузлы, кости, головной мозг (30%)
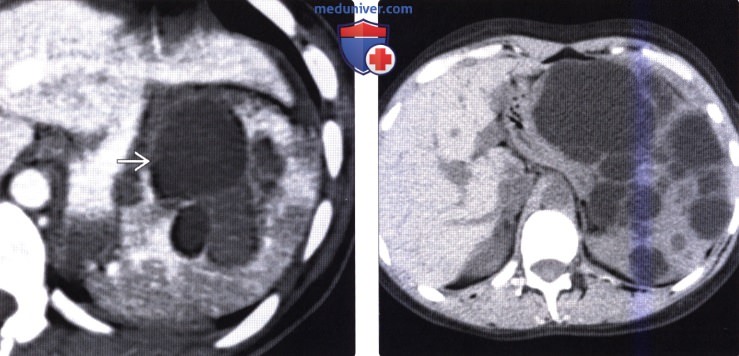
(Справа) На аксиальной КТ с контрастным усилением у девушки 18 лет со спленомегалией определяются многочисленные образования в селезенке с плотностью, близкой к плотности воды, наличием которых и обусловлено выраженное увеличение селезенки. Внутри образований определяются перегородки, в стенке образований неявно визуализируются узлы. При исследовании резектата селезенки подтвердились множественные гемангиомы.
2. КТ при первичной опухоли селезенки:
• Доброкачественные опухоли:
о Гемангиома:
— Кистозное или солидное образование (образования) однородной структуры:
Характеризуется ранним периферическим и поздним центральным контрастным усилением
В некоторых случаях гемангиома равномерно накапливает контраст в артериальную фазу; контрастное усиление сохраняется длительное время в отсроченную фазу
Редко в гемангиоме может обнаруживаться кистозный компонент; в опухолях большого размера возможно наличие центрального рубца или зоны некроза (как и в больших гемангиомах печени)
— Возможно наличие точечных или периферических «извитых» кальцинатов
о Лимфангиома:
— Кистозное образование низкой плотности, с тонкой стенкой и четкими контурами
— Стенка образования может незначительно накапливать контраст; тем не менее, утолщения стенки или узлы в ней не обнаруживаются
— Периферические обызвествления скругленной формы
о Гамартома:
— Небольшие изо- или гиподенсные (по отношению к паренхиме селезенки) солидные образования, в которых также может обнаруживаться выраженный в той или иной степени кистозный компонент
— В гемангиомах большого размера могут присутствовать участки пониженной плотности (рубцовые изменения либо некроз)
— Контрастное усиление вариабельно, в отсроченную фазу становится более однородным
— Редко в гамартомах могут обнаруживаться обызвествления
о Склерозирующая ангиоматоидная очаговая трансформация (САНТ):
— Солидное объемное образование низкой плотности с четкими контурами, гиподенсное при исследованиях без контрастного усиления и в ранние фазы контрастного усиления, плотность которого постепенно нарастает и становится равной плотности селезенки в отсроченную фазу
о «Прибрежноклеточная» ангиома:
— Множественные гиподенсные образования размером от нескольких миллиметров до нескольких сантиметров
— Могут накапливать контраст в отсроченную фазу
о Ангиомиолипома:
— Объемное образование жировой плотности, напоминающее ангиомиолипому почки с выраженным в различной степени контрастным усилением, зависящим от соотношения жировой ткани, гладких мышц и кровеносных сосудов
• Злокачественные опухоли:
о Лимфома:
— Лимфома может проявляться различными изменениями, выявляемыми лучевыми методами диагностики: увеличением селезенки при отсутствии объемного образования, наличием единичного доминирующего гиподенсного образования, наличием множественных гиподенсных очагов:
Образования и участки инфильтрации обычно накапливают контраст слабее, чем неизмененная ткань селезенки
— Ограниченные очаговые поражения чаще возникают при лимфоме, обусловленной СПИД
— Очаги обычно имеют равномерно низкую плотность, редко могут выглядеть некротическими или кистозными
о Ангиосаркома:
— Сочетание спленомегалии и доминантного образования в селезенке (либо множественных очагов с неровными краями)
— Неравномерное контрастное усиление различной степени; в некоторых случаях ангиосаркома напоминает гемангиому
— Структура селезенки может становиться неоднородной из-за кровоизлияний и кальцификаций
— Может кровоточить с формированием внутриселезеноч-ной, подкапсульной гематомы или гематомы в тканях, окружающих селезенку
— Часто метастазирует отдаленно, в т.ч. в печень
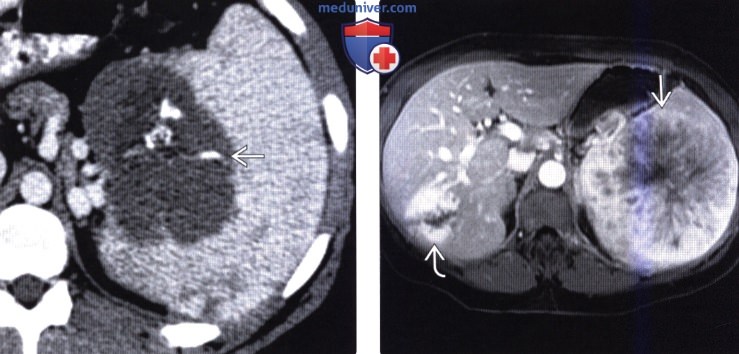
(Справа) На аксиальной Т1 FS MP томограмме определяется крупное гиперваскулярное образование в селезенке с зоной некроза в центре, которое в итоге было верифицировано как ангиосаркома селезенки большого размера. Несмотря на то, что очаг, в печени на первый взгляд напоминает гемангиому, он в действительности является одним из множественных метастазов ангиосаркомы.
3. МРТ при первичной опухоли селезенки:
• Доброкачественные опухоли:
о Гемангиома:
— Гипоинтенсивный сигнал на Т1 ВИ и гиперинтенсивный на Т2 ВИ (как и при гемангиомах печени)
— Может накапливать контраст в отсроченную фазу, однако «классическое» периферическое очаговое контрастное усиление, наблюдаемое при гемангиомах печени, зачастую отсутствует
о Лимфангиома:
— Характеристики сигнала соответствуют таковым для жидкости: повышенная интенсивность сигнала на Т2 ВИ и пониженная на Т1 ВИ
о Гамартома:
— Изоинтенсивна ткани селезенки на Т1 ВИ и неоднородно гиперинтенсивна на Т2 ВИ (но не столь явно по сравнению с гемангиомами)
— Для гамартомы типично раннее неравномерное контрастное усиление, длительно сохраняющееся и становящееся более равномерным в отсроченную фазу
о Склерозирующая ангиоматоидная очаговая трансформация:
— Образование с центральным рубцом, гипоинтенсивное на Т2 ВИ
о «Прибрежноклеточная» ангиома:
— Представляет собой множественные образования, гипоинтенсивные на Т1 ВИ и гиперинтенсивные на Т2 ВИ
— Из-за отложения гемосидерина образования могут давать гипоинтенсивный сигнал на Т1 и Т2 ВИ
4. УЗИ при первичной опухоли селезенки:
• Серошкальное УЗИ:
о Гемангиома:
— Образование с равномерно повышенной эхогенностью (как и гемангиома печени), также может представлять собой образование неоднородной структуры с сочетанием кистозного и солидного компонента
о Лимфангиома:
— Многокамерное кистозное образование ± эхогенные включения
о Гамартома:
— Эхогенное однородное образование с четкими контурами
о «Прибрежноклеточная» ангиома:
— Гипо- или изоэхогенноеобразование (часто-множественные образования)
о Лимфома:
— Пораженные отделы селезенки выглядят гипоэхогенными
о Ангиосаркома:
— Солидное объемное образование со смешанной эхогенностью
5. Рекомендации по визуализации:
• КТ с контрастным усилением или МРТ
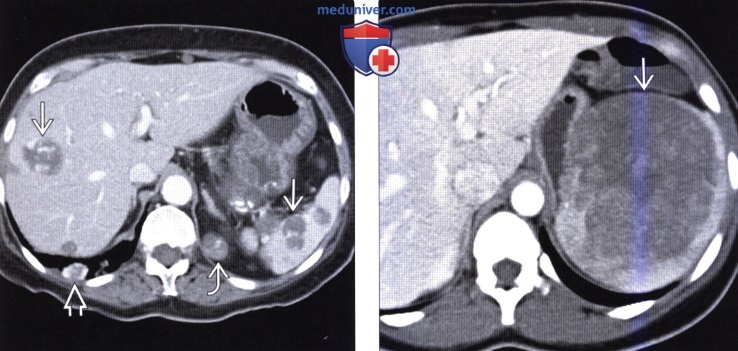
(Справа) На КТ с контрастным усилением определяется крупное гиподенсное образование в селезенке, подозрительное на злокачественную опухоль. Была выполнена спленэктомия, подтвердилось, что образование является склерозирующей ангиоматоидной нодулярной трансформацией.
в) Дифференциальная диагностика первичной опухоли селезенки:
1. Киста селезенки:
• Однокамерное образование в селезенке с четкими контурами, с плотностью, соответствующей плотности воды, не накапливающее контраст, характеризующееся сигнальными характеристиками на МРТ, соответствующими жидкости, анэхогенное на УЗИ
• В некоторых кистах могут обнаруживаться перегородки, трабекулы, внутренние включения некротического дебриса, калыдинаты на периферии, утолщение стенки
3. Метастазы в селезенке и лимфома:
• При лимфоме часто происходит вторичное поражение селезенки (чаще при лимфоме Ходжкина, чем при неходжкинской лимфоме)
• Метастазы в селезенке встречаются нередко, однако эта локализация не является типичной:
о Изолированное метастатическое поражение селезенки при отсутствии поражения других органов происходит исключительно редко
4. Инфекционные поражения и абсцесс селезенки:
• Пиогенный, паразитарный, фунгальный (микроабсцессы), туберкулезный
5. Гранулематозы:
• Небольшие гиподенсные узелки в селезенке в период разгара, кальцинаты в хронической стадии
г) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Большинство доброкачественных опухолей селезенки обнаруживаются случайно во время выполнения лучевых исследований по другому поводу:
— Редко возникают симптомы, обусловленные размером опухоли и ее объемным воздействием
о Злокачественные опухоли селезенки могут проявляться болью вверху живота слева, наличием пальпируемого образования, спленомегалией, лихорадкой, снижением веса тела
д) Диагностическая памятка. Следует учесть:
• Внешний вид большинства опухолей селезенки не является специфическим; необходимость выполнения биопсии или спленэктомии зависит от степени «подозрительности» лучевых изменений и клинических данных, анамнеза
е) Список использованной литературы:
1. Thipphavong S et al: Nonneoplastic, benign, and malignant splenic diseases: cross-sectional imaging findings and rare disease entities. AJR Am J Roentgenol. 203(2):315-22, 2014
Редактор: Искандер Милевски. Дата публикации: 19.2.2020
Диагностика инсульта на КТ
Инсульт (инфаркт головного мозга) — это острое нарушение мозгового кровообращения (ОНМК), которое приводит к ишемии и некрозу клеток головного мозга, кровоизлияниям, и относится к потенциально опасным для жизни состояниям.
При ишемическом инсульте нарушение мозгового кровообращения вызвано закупоркой или патологическим сужением одного из сосудов, в результате чего клетки погибают из-за нехватки глюкозы и кислорода. Ишемический инсульт называют «инфарктом мозга», и это наиболее распространенный вид ОНМК. О геморрагическом инсульте говорят в случае, если произошел разрыв сосудов, при этом важно исключить обширное кровоизлияние в головной мозг.
Если у пострадавшего выражены некоторые признаки инсульта, например, спутанность сознания, парез конечностей, головная боль, неконтролируемая асимметрия движений и мимики, однако эти симптомы быстро проходят, а не сохраняются в течение всего дня, тогда говорят о транзиторных ишемических атаках. По-другому ТИА называют «микроинсультом». Иногда микроинсульт ошибочно объясняют как обычную реакцию на усталость, хронический стресс, высокие нагрузки — в этой связи проблема остается без должного внимания. Однако транзиторные ишемические атаки имеют последствия и достоверно увеличивают вероятность инсульта у пациента в будущем.
На сегодняшний день КТ является основным методом нейровизуализации при инсульте. Своевременная диагностика ОНМК, исследование анатомических структур головного мозга и сосудов, питающих орган, имеет значение не только для дальнейшего лечения, но и обладает прогностическим потенциалом. В этой статье мы расскажем, когда лучше делать КТ головного мозга, какие признаки указывают на высокий риск инсультов, а также подробнее о видах ОНМК.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%. Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года. Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы. В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи. Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия. От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.
При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется. При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление. Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
Ишемический и геморрагический инсульт
Два основных вида ОНМК. В некоторых случаях пациенту диагностируют инфаркт мозга смешанного типа с признаками ишемического и геморрагического инсульта.
Геморрагический инсульт
Геморрагический инсульт диагностируют, когда произошел разрыв кровеносных сосудов (преимущественно в области аневризм), что привело к субарахноидальному кровоизлиянию в мозг, геморрагическому пропитыванию вещества мозга, образованию гематом.
К главным причинам геморрагического инсульта относится артериальная гипертензия и разрыв аневризм интракраниальных сосудов.
Ишемический инсульт
Ишемический инсульт развивается из-за критического сужения (закупорки) сосуда головного мозга. В результате клетки мозга не получают кислород и питательные вещества вместе с током крови. Из-за этого клетки голодают и отмирают.
К главным причинам ишемического инсульта относится тромбоз артерий с выраженными признаками атеросклероза с формированием холестериновых бляшек, отложением солей кальция и разрастанием соединительной ткани. В первую очередь патологические изменения затрагивают брахиоцефальные артерии.
К отягчающим обстоятельствам, приближающим вероятность инсульта относятся:
Со стороны разница во внешних проявлениях ишемического и геморрагического инсульта практически отсутствует, и в этом заключается проблема. КТ головного мозга при геморрагическом инсульте лучше проходить сразу после проявления признаков ОНМК. Как правило, пациента на скорой сразу госпитализируют в больницу, оснащенную аппаратами КТ или МРТ. Кровоизлияние в мозг, отеки и гематомы врач-рентгенолог увидит сразу.
Но если пациенту с ишемическим инфарктом головного мозга сразу или в первые часы проведут сканирование, то врач не увидит ничего. Первые признаки ишемического инсульта на КТ проявляются только через 4-5 часов.
Хотя ишемический и геморрагический инсульт начинаются преимущественно из-за проблем с сосудами, однако относятся к заболеваниям ЦНС.
Симптомы инсульта
Про инсульт говорят в том случае, если признаки неврологических нарушений у пациента сохраняются более суток. К общим симптомам инсультов относятся:
В отличие от ишемического инсульта, при геморрагическом:
2. Присутствует ощущение прилива крови лицу (возможно покраснение кожных покровов), очень сильная головная боль.
3. Преобладает общемозговая симптоматика, то есть нарушение сознания и дыхания, судороги во всем теле, тошнота. Для ишемического инсульта более характерны очаговые симптомы, а именно парез и онемение конечностей.
Что показывает КТ при инсульте?
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно. Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии. Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед. наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
1 стадия инсульта
В первые часы после инфаркта показатель плотности ткани мозга находится в пределах нормы.
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются. Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»). Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
На 18-20 сутки признаки «эффекта затуманивания» уменьшаются. Показатели плотности серого вещества уменьшаются из-за отека мозга. По истечении 1-1,5 месяцев показатели плотности серого вещества сравниваются с белым веществом. Формируется глиомезодермальный рубец с полостью или кистозное новообразование.
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Нужно ли делать КТ после инсульта?
После первой диагностики инсульта на КТ — выявления очагов поражения мозга и определения вида (геморрагический или ишемический инсульт) — важно отслеживать динамику изменений раз в год или чаще, по показаниям лечащего врача (невролога). КТ можно заменить на МРТ, что будет в равной степени информативно.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
