Гиподенсное содержимое в гайморовой пазухе что это
Киста верхнечелюстной пазухи
Записаться на прием

Причины возникновения кисты верхнечелюстной пазухи
Верхнечелюстная киста постепенно разрастается все больше, заполняя пазуху без ярко выраженных клинических симптомов. Заподозрить наличие образования можно в период обострений, которые вызываются простудами, ОРВИ, локальным переохлаждением, снижением иммунитета.
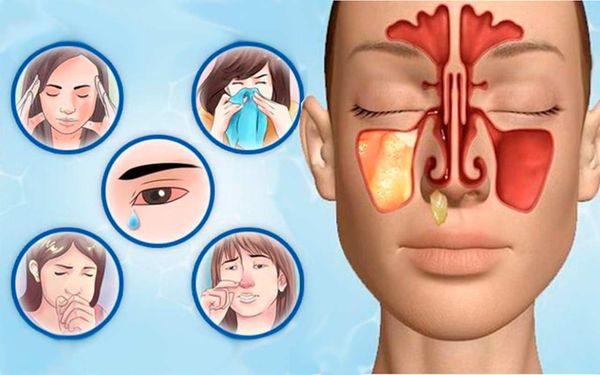
Симптомы кисты гайморовой пазухи
Киста верхней челюстной пазухи не имеет специфических симптомов на ранних стадиях, первые жалобы появляются при значительном разрастании новообразования (15 мм и более). Интенсивность роста – индивидуальный показатель для каждого пациента, как и выраженность симптоматики.
Поражение пазухи одонтогенным (то есть через зуб) путем чаще развивается в синусах с широким дном и глубокими выбуханиями альвеолярного отростка в челюсть. Важное значение имеет наполненность пазухи воздухом – при умеренной пневматизации риск формирования кисты меньше.
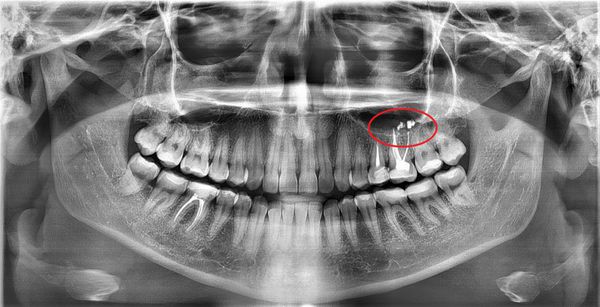
Врач при диагностическом исследовании выявляет отверстие в дне синуса. При обострении одонтогенного гайморита из носа выделяются резко пахнущие гнойные массы, при промывании обнаруживаются крошковато-зернистые включения белого оттенка. Рентгенограмма, как правило, подтверждает диагноз кисты гайморовой пазухи, после чего врач составляет план лечебных мероприятий.
Виды операций
При выявлении кисты верхнечелюстной пазухи ограничиться одними терапевтическими мероприятиями не удастся, однако перспектива сохранения зуба все же имеется. Лечением кист занимается стоматолог хирург, который на основании клинической картины и данных инструментального обследования выбирает методику оперативного вмешательства:

Лечение кисты верхнечелюстной пазухи
Сначала врач определяет, какой зуб стал причиной воспалительного процесса в синусе, причем пораженными могут оказаться корни сразу нескольких зубов. При помощи рентгенограмм анализируется размер пазухи, локализация кисты, подбирается вид обезболивания (обычно это местная анестезия препаратами последнего поколения). Хирург приложит все усилия, чтобы сохранить зуб, если это возможно. При неглубоком погружении в полость кисты хороший эффект показывают зубосохраняющие операции (например, резекция корня). При погружении зуба внутрь новообразования более чем на 1/3 длины показано удалить его с целью предупреждения рецидивов заболевания.
В «Факторе Улыбки» для заполнения полости верхнечелюстной кисты используются биосовместимые современные материалы, обеспечивающие ускоренную регенерацию тканей. Такая тактика позволяет восстановить кость челюсти безопасным путем, прогноз вмешательства благоприятный.
Протокол работы с придаточными пазухами также включает в себя консультацию ЛОР-врача. Лечение считается успешным при исчезновении клинических симптомов заболевания и отсутствии патологических изменений костной ткани на контрольных рентгенограммах.
Реабилитация, особенности ухода

Посещать стоматологическую клинику после проведенного лечения следует один раз в 3-4 месяца на протяжении года. Лечащий врач на осмотрах контролирует ход восстановления, предупреждая рецидивы.
Возможные осложнения

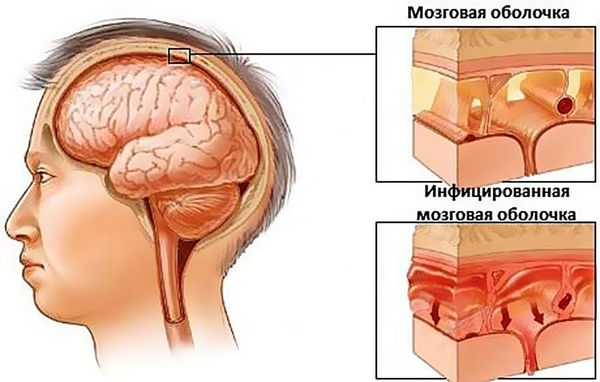
Самым грозным осложнением кисты верхнечелюстной пазухи считается распространение воспаления на оболочки головного мозга и собственно мозг, что крайне опасно для жизни пациента.
Профилактические мероприятия
Следующие меры помогут предотвратить возникновение верхнечелюстной кисты и минимизируют риск осложнений при уже существующих новообразованиях:
Врачи «Фактора Улыбки» владеют современными методиками лечения челюстных кист любых размеров. Особый акцент делается на безболезненность и безопасность вмешательства, что достигается применением проверенных препаратов и расходных материалов.
Пациент получает грамотную консультативную помощь в реабилитационном периоде, благодаря чему восстановление протекает с максимальным комфортом. Точная цена лечения кисты зуба определяется объемом работ, видом операции и другими факторами.
Наши преимущества
Личный консультант на весь период лечения
Консультация всех специалистов в одном месте
Фиксированная стоимость на весь период лечения
План лечения в распечатанном виде на руки – сразу
Что такое киста околоносовой пазухи? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нагорная О. А., ЛОРа со стажем в 15 лет.
Определение болезни. Причины заболевания
Киста околоносовой пазухи (paranasal sinus cysts) — это патологическое образование, которое состоит из оболочки и полости, содержащей жидкость.
Синонимы заболевания: мукоцеле околоносовой пазухи и ретенционная киста. Код по Международной классификации болезней (МКБ-10): J34.1 – киста или мукоцеле носовых синусов.
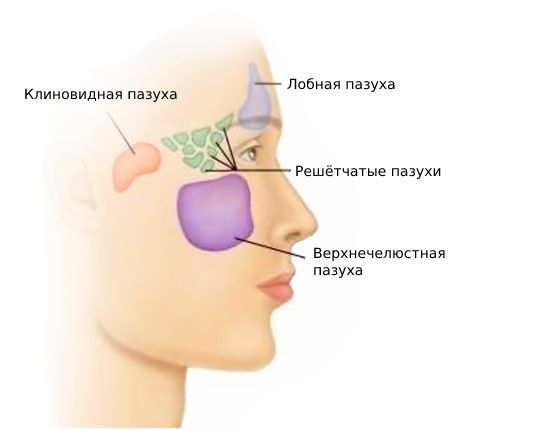
Кисты могут формироваться в различных околоносовых пазухах:
Эпидемиология
Причины заболевания
Симптомы кисты околоносовой пазухи
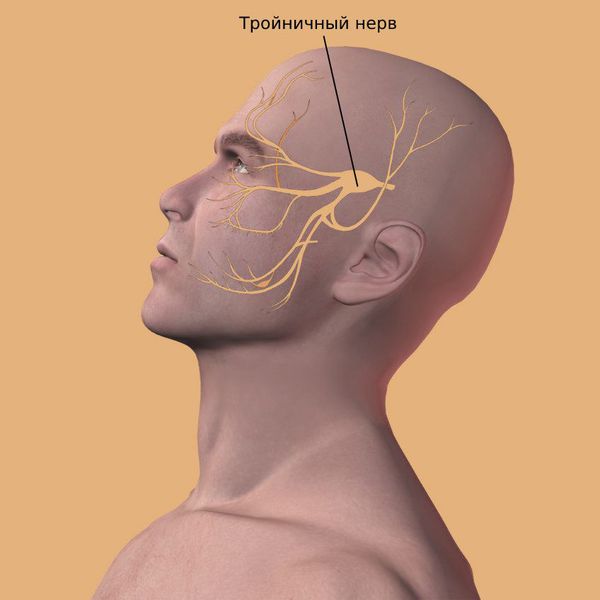
Самый частый симптом у пациентов с кистой верхнечелюстных пазух — это периодическая тупая головная боль на стороне кисты, возникающая из-за раздражения рецепторов тройничного нерва.
Со временем хронический болевой синдром приводит к изменениям со стороны психики: больные становятся раздражительными, развивается депрессия и нарушается сон.
Другие симптомы заболевания схожи с острым воспалением в пазухе (гайморитом):
В редких случаях может произойти самопроизвольный разрыв кисты и её опорожнение. При этом из одной половины носа вытекает прозрачная жёлтая жидкость. Когда отхождение жидкости прекращается, симптомы, связанные с давлением кисты на стенки пазухи, стихают.
В целом, клинические признаки болезни достаточно разнообразны и зависят от того, где расположена киста, её размера и продолжительности заболевания.
Патогенез кисты околоносовой пазухи
На слизистую оболочку носа и околоносовые пазухи постоянно воздействуют различные факторы: инфекционные агенты, химические вещества, температура и другие физические свойства воздушного потока.
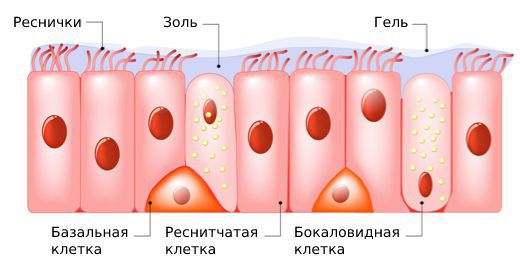
Непрерывное выделение слизи и её циркуляция в полостях пазух и носа позволяют согревать и увлажнять вдыхаемый воздух, очищать его от взвешенных частиц, бактерий, вирусов и грибковых спор.
Cлизь состоит из двух слоёв:
Киста формируется из-за изменений в слизистой оболочке околоносовых пазух: отёка, нарушения оттока слизи, гипоксии и ряда других причин, провоцирующих закупорку выводных протоков ацинозных желёз.
Кроме механической закупорки протоков желёз, к появлению кисты приводит повреждение ресничек мерцательного эпителия слизистой носа. В результате окончательно блокируется продвижение секрета из железистых протоков.
Классификация и стадии развития кисты околоносовой пазухи
По внутреннему содержимому кисты околоносовых пазух бывают:
По месту образования различают кисты:
По происхождению:
Стадии заболевания
Различают три стадии развития кисты околоносовой пазухи:
Осложнения кисты околоносовой пазухи
Осложнения, связанные с нагноением кист:
Осложнения, связанные с увеличением размеров кисты:
Диагностика кисты околоносовой пазухи
Диагностика включает: эндоскопию, рентгенографию придаточных пазух носа, мультиспиральную и конусно-лучевую компьютерную томографию, магнитно-резонансную томографию.
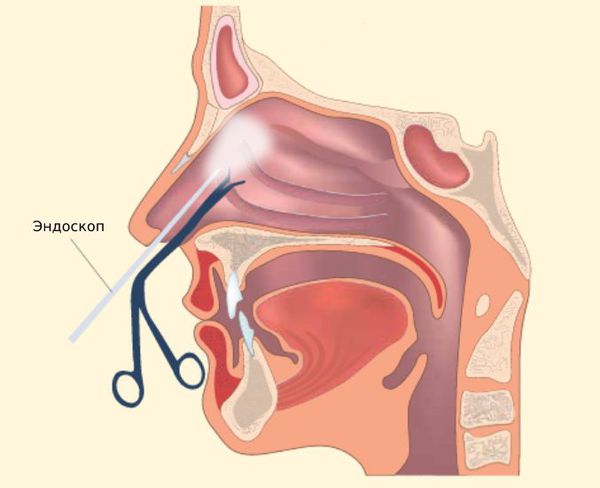
Эндоскопия
Рентгенография придаточных пазух носа
Скрининговый метод, позволяющий заподозрить кисту. Снимок делается в прямой проекции. Недостатки метода: невозможно посмотреть в проекциях сверху и сбоку, нет визуализации клиновидной пазухи, часто кисту ошибочно принимают за синусит.
Мультиспиральная компьютерная томография (МСКТ)
Конусно-лучевая компьютерная томография (КЛКТ)
Магнитно-резонансная томография (МРТ)
МРТ проводится в двух режимах:
Лечение кисты околоносовой пазухи
Лечение зависит от типа кисты, её расположения и размера. Если она меньше 1 см и нет выделений, то врач предлагает консервативные методы: регулярное обследование, таблетки, спреи и капли. Если киста больших размеров или есть гнойное отделяемое, то потребуется операция.
Медикаментозное лечение кист
Метод позволяет устранить неприятные симптомы и причины образования кисты: отёк, воспаление и блок соустья пазухи. Медикаментозное лечение эффективно и может облегчить состояние пациента на ранних стадиях заболевания. Однако оно не поможет, когда фиброзная оболочка кисты стала слишком плотной.
Применяются препараты:
Хирургическое лечение
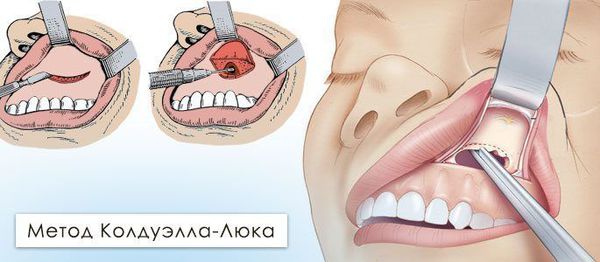
Гайморотомия по Колдуэллу — Люку
Проводится через разрез под верхней губой в полости рта. Это классический метод удаления кисты пазухи, однако сейчас он практически не используется из-за высокой травматичности: после операции могут формироваться рубцы, спайки и нарушаться работа пазух.
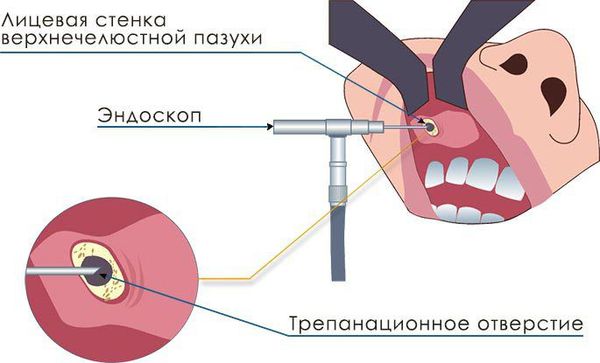
Микрогайморотомия
Малоинвазивная хирургическая методика, которая проводится через переднюю стенку гайморовой пазухи. В кости формируется отверстие 4–8 мм, и киста удаляется специальными инструментами. Выполняется под общим обезболиванием. Недостатком является риск повреждения ветвей тройничного нерва и формирование стойкой лицевой невралгии.
Функциональная эндоскопическая ринохирургия (Functional Endoscopic Sinus Surgery, FESS-хирургия)
Относительные недостатки: требуются подготовленные специалисты и специальное оборудование, из-за чего операция стоит дорого.
Прогноз. Профилактика
Кисты околоносовых пазух возникают при длительном отёке слизистой оболочки полости носа и пазух. Причина этого — воспалительные и аллергические заболевания, поэтому прогноз зависит от их течения. Важно не допускать обострения болезни, которая привела к образованию кисты.
Если нормализовать функции носа, поддерживать адекватную вентиляцию околоносовых пазух и корректно провести операцию по удалению кисты, то прогноз благоприятный и риск рецидива крайне мал.
Чтобы предотвратить появление кист пазух, необходимо:
При появлении боли и других симптомов кисты пазухи нужно немедленно обратиться к врачу.
Киста в пазухе носа: как обнаружить и что делать?
Если затруднённое дыхание преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Нам не привыкать к простуде в холодное время. Но если недомогание, затруднённое дыхание и отёчность преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Что из себя представляет киста в пазухе носа?
Носоглотка покрыта изнутри слизистой оболочкой, которая защищает органы дыхания от пересыхания, пыли и переохлаждения. В ней находятся железы, продуцирующие слизь. Если она не может попасть в пазухи носа и скапливается внутри железы, образуется киста — пузырёк, наполненной жидкостью.
Сама киста, расположенная в пазухе носа, не представляет опасности. Она не может перейти в злокачественное образование и стать причиной для серьёзных заболеваний. Но со временем киста может перекрыть дыхание. А при очень большом размере — деформировать череп или способствовать постоянным бронхитам и пневмониям.
Чаще всего кисту можно обнаружить в лобных пазухах (область над переносицей и бровями). Реже — под крыльями носа, над верхней челюстью или под переносицей. Одновременно может образоваться несколько кист. Над верхней челюстью они образуются из-за проблем с зубами и дёснами. Из-за того, что пазухи носа и ротовая полость находятся рядом, инфекции и воспаления легко переходят между ними.
Такие новообразования всегда остаются доброкачественными, но не могут исчезнуть без серьёзного вмешательства.
Симптомы и признаки
Коварство кисты пазухи носа в том, что начало болезни похоже на обычное ОРЗ. Поэтому есть все шансы не успеть вовремя начать лечение. А это может быть чревато серьёзными последствиями: искривятся носовые хрящи и начнутся тяжёлые гнойные воспаления, особенно в случае разрыва кисты.
Тревогу должны вызвать следующие симптомы:
Если болезнь запустить, часто начинает портиться зрение, появляется боль в глазах. А если при развитии кисты в заполняющую её жидкость попала инфекция (например, из больного зуба), то симптомы схожи с гайморитом: повышается температура, появляются гнойные выделения и отёки.
Каковы причины болезни?
К сожалению, решающий фактор в развитии кисты — наследственность. Если у ваших родителей или старших родственников была такая проблема, нужно быть внимательнее.
Кроме того, нужно быть осторожнее, если:
Даже при хорошей наследственности совпадение остальных факторов существенно повышает риск образования кисты. Поэтому, при серьёзном недомогании, обязательно пройдите проверку и не ставьте диагнозы самостоятельно!
К кому обращаться, если есть подозрение на кисту?
Если вы подозреваете, что у вас киста в пазухе носа, незамедлительно обратитесь к отоларингологу или терапевту. После визуального осмотра вам предстоит пройти более точное обследование: рентген, МРТ, КТ или эндоскопию. Последняя, кроме внешнего осмотра, позволит сразу же взять ткани кисты на анализ.
Кроме того, иногда требуется консультация стоматолога. Если причиной болезни стал запущенный кариес и пародонтит, без лечения зубов остаётся риск образования новой кисты.
Лечение и профилактика
Если вы в группе риска, можно отсрочить наступление болезни совсем простыми способами:
Решение о способе лечения должен принимать специалист. Обычно назначают препараты, которые помогает снять воспаления, отёки и победить инфекцию. Можно даже удалить кисту, если её наличие приносит боль и дискомфорт.
Ни в коем случае нельзя заниматься самолечением — оно может привести к увеличению кисты в размерах. И уж тем более не стоит обращаться к народной медицине.
После успешного лечения придётся пару раз в год посещать врача-отоларинголога — заболевание может дать рецидив. Впрочем, при правильном образе жизни и своевременном лечении ОРЗ и кариеса шанс повторного образования кисты очень мал.
Что такое одонтогенный верхнечелюстной синусит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Одонтогенный верхнечелюстной синусит — воспаление слизистых оболочек стенок верхнечелюстных пазух, причиной которого является распространение патологического процесса из очагов одонтогенной (зубной) инфекции.
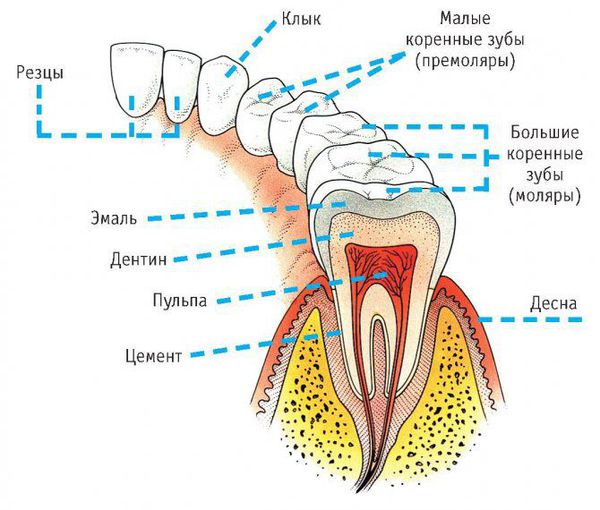
Причина заболевания кроется в его названии, т. е. причиной является зуб или то, что с ним связано:
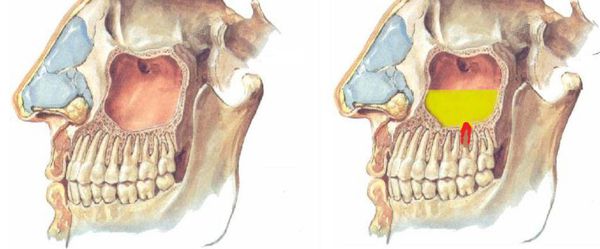
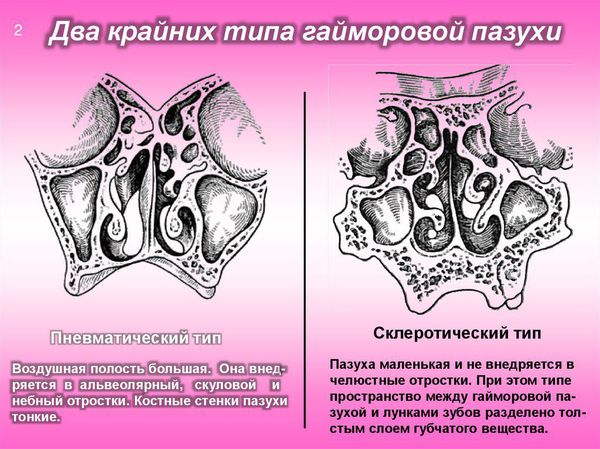
Существует два типа верхнечелюстных пазух — объёмные пневмотические и менее развитые склеротические. Пневматический тип пазух характеризуется тонкими костными стенками. При этом типе корни зубов и слизистую оболочку синуса разделяет лишь тонкая прослойка кортикальной кости, поэтому инфекция из периапикальных тканей ( вокруг верхушечной трети корня зуба) легко проникает в пазуху. В связи с этим пневматический тип верхнечелюстной пазухи можно смело отнести к причинам развития синусита.
Симптомы одонтогенного верхнечелюстного синусита
Симптомы варьируются и в основном зависят от формы течения верхнечелюстного синусита.
Симптомы острого одонтогенного верхнечелюстного синусита практически не отличаются от острого верхнечелюстного синусита другой этиологии. Исключением может быть наличие причинного зуба. Обычно больным зубом является большой или малый коренной зуб верхней челюсти. Зуб болит в покое, болевые ощущения увеличиваются при накусывании на зуб.
Основным симптомом острого верхнечелюстного синусита является заложенность носа и затруднение носового дыхания. Пациенту приходится дышать через рот, что приносит дискомфорт и может стать причиной более тяжёлых проблем со здоровьем (гипоксии головного мозга со всеми вытекающими последствиями). Носовое дыхание затруднено или невозможно ввиду полнокровия и отёка слизистых оболочек стенок пазухи, в том числе в области естественного соустья. Помимо всего прочего гиперпродукция секрета (отделяемого из носа, в простонародье — соплей) и снижение функции мерцательного эпителия приводят к застоям отделяемого в дыхательных путях. В норме данный эпителий согревает вдыхаемый воздух и выводит слизь с частицами пыли, микрообранизмами и т. д. Нехватка кислорода делает пациента измученным, ослабшим. Обоняние практически отсутствует.
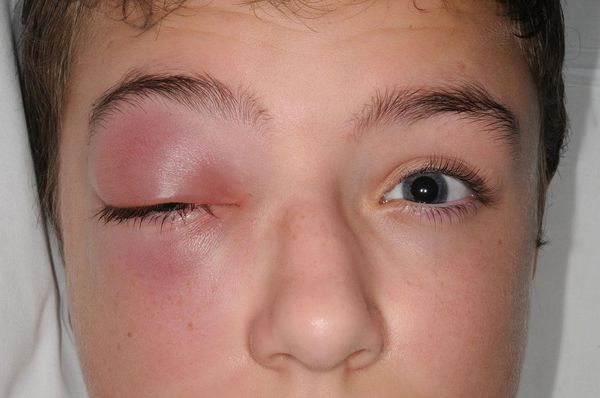
Из носа отмечаются постоянные обильные выделения, в ряде случаев гнойного характера. Зачастую отмечается слезотечение, боязнь яркого света из-за попадания слизи и гноя в дыхательные пути и закупорки носослёзного канала. Часто заболевание сопровождается отёком поражённой стороны лица.
При остром одонтогенном гайморите выражены симптомы общей интоксикации организма. Повышенная температура тела порой достигает 39 °C и выше, заболевание сопровождается слабостью, ознобом, головными болями. Пациенты жалуются на повышенную утомляемость, недомогание, нарушение сна, отсутствие аппетита.
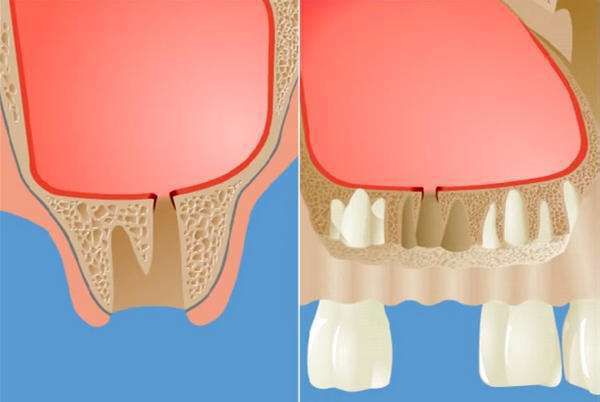
При перфоративной форме верхнечелюстного синусита имеет место ороантральное соустье, которое представляет собой сообщение между полостью рта и пазухой. Оно развивается после удаления зуба и может проявиться как сразу после удаления, так и через некоторое время после него. В случаях перфоративного синусита пациент отмечает выделение из носа принимаемой пищи или жидкости. Надувание щёк невозможно. Остальные симптомы данного вида верхнечелюстного синусита ничем не отличаются от описанных выше.
Патогенез одонтогенного верхнечелюстного синусита
При пневматическом типе верхнечелюстной пазухи (тонкая нижняя стенка верхнечелюстной пазухи) процесс резорбции костной ткани происходит достаточно быстро, и патогенные микроорганизмы колонизируют слизистую оболочки нижней стенки верхнечелюстной пазухи.
Слизистая оболочки синуса богата кровеносными сосудами и при несостоятельности местного иммунитета вскоре в процесс воспаления будет вовлечена вся слизистая оболочка верхнечелюстной пазухи. Особенно быстро этот процесс проходит на фоне снижения общей реактивности организма, другими словами когда организм человека ослаблен. Иммунитет не может справиться с микробным агентом в виду предварительной сенсибилизации (чувствительности организма к воздействию микроорганизмов, аллергенов и т. д.) из очага одонтогенной инфекции. Также свое влияние на формирование воспалительного процесса оказывают внешние факторы: окружающая среда (температура воздуха, влажность, ветер), социально-бытовые условия проживания, заражённые люди при эпидемии.
При внедрении в полость пазухи инородных предметов (пломбировочный материал, стоматологический инструмент, корень зуба при осложнённом удалении) происходит нарушение функции мерцательного эпителия верхнечелюстной пазухи, который должен выводить слизь с частицами пыли, микрообранизмами и т. д. На фоне хронического воспаления:
Изменения в состоянии костной ткани дна верхнечелюстной пазухи и слизистой оболочки, её выстилающей, впоследствии играет свою роль при операции удаления зуба и в разы увеличивает риск развития перфорации дна гайморовой пазухи с развитием ороантрального сообщения.
Классификация и стадии развития одонтогенного верхнечелюстного синусита
Классификация по распространённости:
По типу течения:
По причине развития:
По характеру морфологических изменений:
Клиническая классификация одонтогенных синуситов по Марченко Н.Г.:
Стадии одонтогенного верхнечелюстного синусита:
Осложнения одонтогенного верхнечелюстного синусита
Наиболее частыми осложнениями одонтогенного верхнечелюстного синусита являются глазничные и внутричерепные осложнения.
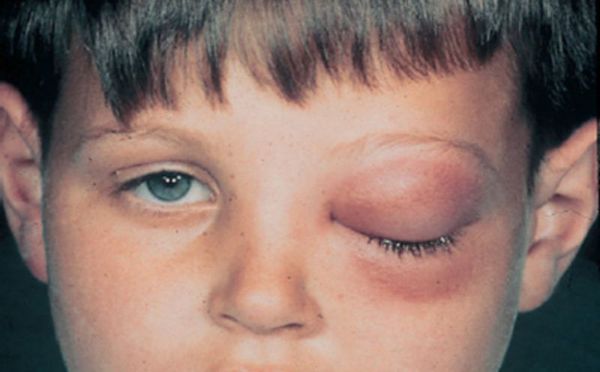
Глазничные осложнения чаще распространяются контактным или гематогенным путём (через кровь). Нижняя стенка орбиты одновременно является верхней стенкой верхнечелюстной пазухи. При постоянном воспалении костная перегородка может разрушиться, в ряде случаев с образованием остеомиелита. Тогда инфекция из синуса проникает в орбиту с образованием абсцесса или флегмоны глазницы, что может привести к невриту глазничного нерва, ухудшению зрения, в особо тяжёлых формах к потере зрения. Характерным признаком абсцесса глазницы является отёк окружающих мягких тканей, выделение гноя из глазницы, болезненность при движениях глазных яблок, снижение зрения, боли давящего характера.
При абсцессе головного мозга клиническая картина напрямую зависит от локализации гнойника. Общими симптомами данного заболевания являются головные боли, лихорадка, неврологическая симптоматика в соответствии с локализацией и размером очага (потеря речи, зрения, двигательной активности, памяти и т. д.), возможны эпилептические припадки, которые ранее у пациента не отмечались.
Менингит и тромбоз пещеристого синуса также являются очень неблагоприятными исходами верхнечелюстного синусита. Наряду с абсцессом головного мозга показано оказание экстренной помощи в условиях специализированного стационара. Данные осложнения сопровождаются головными болями, рвотой, ознобом, припадками.
Диагностика одонтогенного верхнечелюстного синусита
Диагностика одонтогенного верхнечелюстного синусита включает клинические и аппаратные методы исследования. В ходе клинического обследования проводится сбор жалоб, изучение истории заболевания, установление сопутствующих общесоматических патологий.
С внедрением в практику таких методов, как конусно-лучевая компьютерная томография (КЛКТ), мультиспиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ) практикующие врачи могут достоверно установить не только причинный зуб, оценить состояние костных и мягкотканных структур верхнечелюстной пазухи, но и спрогнозировать и спланировать лечение.
С внедрением в практику аппаратов с эндоскопом для клиницистов открылось огромное количество возможностей. Тубус эндоскопа бывает не только прямым, но и имеет свойства изгибаться. Это свойство позволяет визуализировать самые труднодоступные и витиеватые воздухоносные ходы, при необходимости промыть их, произвести забор слизистой оболочки на цитологическое или патогистологическое исследование, а также взять мазок на флору (это необходимо для выявления возбудителя). Поэтому в настоящее время при помощи эндоскопии можно провести не только полный спектр диагностических мероприятий, но и полноценную операцию без разрезов и с минимальной травматизацией. При помощи эндоскопической методики удаётся оценить состояние слизистой оболочки синуса (цвет, отёчность), оценить состояние видимых кровеносных сосудов, исключить их тромбоз, выявить сужение дыхательных путей, оценить количество и характер отделяемого и патологической жидкости.
Лечение одонтогенного верхнечелюстного синусита
Зачастую лечение одонтогенного верхнечелюстного синусита проводится комбинацией консервативного и хирургического методов. Способ лечения и его объём зависит от причинного фактора и течения заболевания.
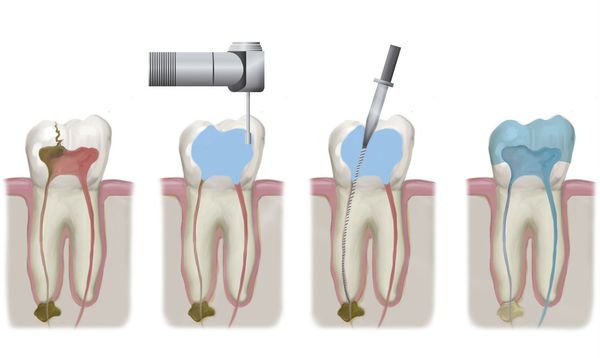
При одонтогенном синусите, вызванном острым или обострившимся периодонтитом, лечение зачастую складывается из устранения причинного фактора и назначения медикаментозной терапии. Для устранения причины воспаления проводится эндодонтическое лечение корневых каналов больного зуба с последующим их пломбированием.
При обширном разрушении коронковой части зуба, сильной его подвижности, а также отказе пациента от сохранения причинного зуба проводится его экстракция (удаление). Если к моменту обращения у пациента развилась гнойная форма гайморита, проводится пункция верхнечелюстной пазухи с эвакуацией гнойного содержимого и ежедневным промыванием синуса растворами антисептиков. Назначается медикаментозная терапия. При катаральной форме острого верхнечелюстного синусита пункция пазухи не требуется, назначается медикаментозная терапия и промывание через естественное соустье.
Лечение одонтогенного верхнечелюстного синусита обычно является междисциплинарной проблемой: болезнь совместно лечат стоматологи-терапевты, стоматологи-хирурги, челюстно-лицевые хирурги и оториноларингологи. Количество специалистов зависит от тяжести течения заболевания.
При одонтогенных кистах верхнечелюстной пазухи, наличии пломбировочного материала и других инородных тел в просвете верхнечелюстной пазухи без ороантрального сообщения (патологического сообщение между полостью пазухи и полостью рта) показано оперативное лечение. Существует несколько видов операций на верхнечелюстной пазухе.
Радикальная гайморотомия по Колдуэллу — Люку. Под общей анестезией рассекают слизистую оболочку и надкостницу в преддверии полости рта от клыка до второго большого коренного зуба. Распатором скелетируют (обнажают) костную ткань, после чего трепанируют (создают доступ) переднюю стенку гайморовой пазухи. Трепанационное отверстие расширяют до 1,5*1,0 см, иссекают слизистую оболочку передней стенки синуса и удаляют из пазухи все патологические ткани и жидкости: гной, полипы, инородные тела, оболочку кисты, сгустки крови и т. д. Данный вид операции требует предельно аккуратного выполнения, ведь необходимо убрать всю патологическую ткань наименее травматично, не затронув здоровую слизистую оболочку пазухи. Также в ходе операции создаётся дополнительное сообщение между полостью синуса и полостью носа, в которое впоследствии устанавливаются трубки для последующего промывания растворами антисептиков. После проводится ушивание послеоперационной раны, назначается медикаментозная терапия. Полученный в ходе проведения операции материал направляется на патогистологическое и бактериологическое исследование. По литературным данным, этот оперативный метод в 80 % случаев имеет осложнения в послеоперационном периоде [18] :
При щадящей микрогайморотомии проводится разрез размером около 8 мм в области клыковой ямки, трепанируется передняя стенка верхнечелюстной пазухи, отверстие расширяется для введения эндоскопа и эндоскопического хирургического инструмента. Проводится санация (очищение) верхнечелюстной пазухи, удаление инородных тел и патологических тканей под контролем эндоскопа. Данный метод позволяет при минимальной травматизации достигнуть адекватной санации полости синуса.
Более современным хирургическим вмешательством является троакарная синусотомия, при которой производится прокол слизистой оболочки в области клыковой ямки с последующей трепанацией передней стенки верхнечелюстной пазухи и введением в полученное отверстие троакара (инструмента, предназначенного для проникновения в полость тела через покровы), через который вводится эндоскоп и эндоскопические инструменты для проведения оперативной санации пазухи. При микрогайморотомии и троакарной синусотомии дополнительное соустье не накладывается.
Возможны методы санации пазухи через естественное соустье без проколов и разрезов, подобные методы лечения проводят врачи оториноларингологи.
Отдельное внимание стоит уделить лечению перфоративных форм верхнечелюстных синуситов, как одной из наиболее частых форм. На данный момент существует множество способов закрытия перфорации дна верхнечелюстной пазухи, многие из которых лишь незначительно отличаются друг от друга в методике проведения. Все техники преследуют следующие цели:
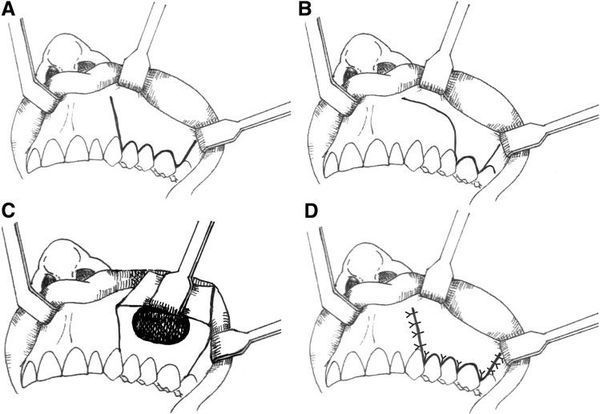
Наиболее часто используются различные вариации замещения дефекта щёчным лоскутом. Суть при этом одна:
Для сохранения прикреплённой кератинизированной десны и глубины преддверия полости рта начали использовать нёбный лоскут на питающей ножке. К недостаткам данного метода можно отнести обширную травму и большую раневую поверхность твёрдого нёба. В этой связи в настоящее время широко используется расщепление нёбного слизисто-надкостничного лоскута. Однако данные методы также не позволяют достичь восстановления утраченного объёма костной ткани. Для восстановления костной ткани альвеолярного отростка в области перфорационного отверстия используются различные синтетические и природные костнозамещающие материалы.
Прогноз. Профилактика
При своевременном обращении пациента за стоматологической помощью, рациональной диагностике патологии зубочелюстной системы и правильном лечении наступает выздоровление. Если лечение не провести вовремя, возможно развитие таких серьёзных осложнений, как абсцесс головного мозга, менингит и др.
Профилактикой развития верхнечелюстных синуситов является своевременная санация полости рта, ведь основной причиной развития заболевания является осложнённый кариозный процесс. Только своевременное обращение пациента, распознавание кариеса и адекватное его лечение способно исключить развитие воспалительных изменений в периапикальных тканях. Использование современных и качественных стоматологических материалов, инструментов и аппаратов позволяет снизить количество верхнечелюстных синуситов, причинами которых являются ошибки в эндодонтическом лечении корневых каналов. Также для снижения развития верхнечелюстных синуситов по причине врачебных ошибок доктору нужно постоянно совершенствовать свою теоретическую подготовку и практические навыки.
Кроме этого, необходимо своевременно выявить развитие перфорации дна верхнечелюстной пазухи и надежно её закрыть в случае возникновения. Только так можно исключить образование стойкого ороантрального соустья и снизить риск перехода заболевания в хроническую форму.