Гипофиз расположен интраселлярно что это
Патология селлярной и параселлярной областей
Данный подход основан на презентации Walter Kucharczyka и адаптирован для Radiology Assistant Marieke Hazewinkel. В статье рассматривается системный подход к образованиям селлярной и параселлярной областей.
Дифференциальный диагноз: анатомический подход
Анатомический подход используется для того, чтобы определить локализацию образования (селлярная или параселлярная области).
Гипофиз:
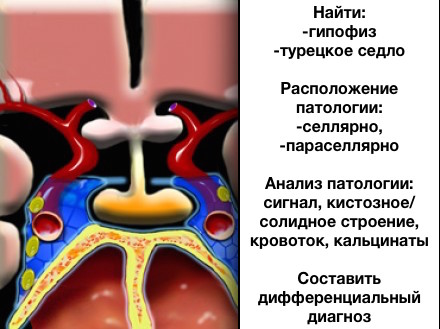
Справа на коронарном срезе представленная структура, расположенная в турецком седле, является гипофиз.
Гипофиз обычно у женщин больше в размерах, чем у мужчин так, как у женщин гипофиз имеет более выпуклые верхние края, а мужчин верхние края вогнутые.
Патологии гипофиза (наиболее частые):
Воронка гипофиза:
Анатомическая структура, которая оценивается далее, это воронка гипофиза, которая расположена вертикально и соединяет гипофиз и мозг. В норме воронка гипофиза в основании тоньше, чем в верхней части. Стебель гипофиза эмбриологически свое начало берет из эпителия кармана Ратке, что объясняет схожесть развивающихся патологий, исходящих из воронки гипофиза, с патологиями гипофиза.
Детский возраст
Взрослый возраст
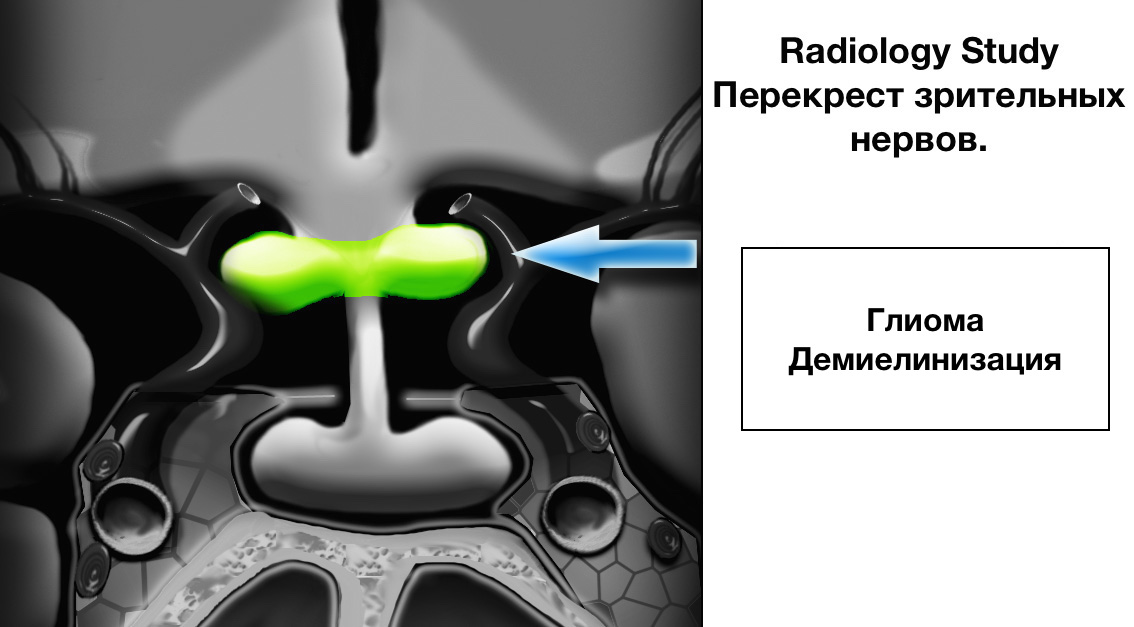
Перекрёст зрительных нервов (хиазма)
Перекрёст или хиазма зрительных нервов является также важно анатомической структурой для оценки в супраселлярной цистерне. Хиазма визуализируется в форме перевернутой восьмерки и является продолжением головного мозга, состоящая из глиальной ткани, поэтому глиома наиболее частая опухоль этой анатомической структуры.
В США и ЕС также часто выявляют демиелинизирующие заболевания, поражающие перекрест зрительных нервов в особенности рассеянный склероз (РС), что тоже может с некоторым увеличением хиазмы зрительных нервов в размерах.
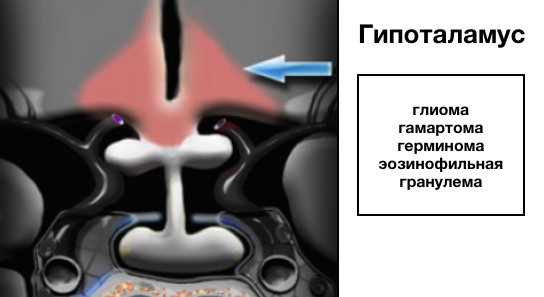
Гипоталамус
Следующей анатомической структуры для оценки является гипоталамус, расположенный книзу от таламуса, формируя латеральные стенки и дно третьего желудочка.
Самая распространенная опухоль данной локализации является глиома.
Дифференциальный диагноз в детском возрасте:
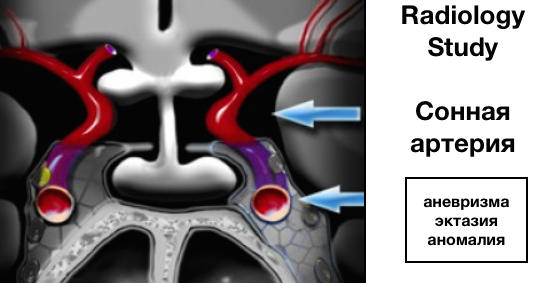
Внутренняя сонная артерия (ВСА)
Далее оцениваются внутренние сонные артерии, которые имеют сложный анатомический ход, проходя сперва через основание черепа, визуализируясь в виде буквы S на боковых срезах, а далее через кавернозные синусы.
Краниальные сегменты ВСА также называют супракавернозными сегменты.
ВСА бифуркируется на ветви:
Наиболее частые патологии:
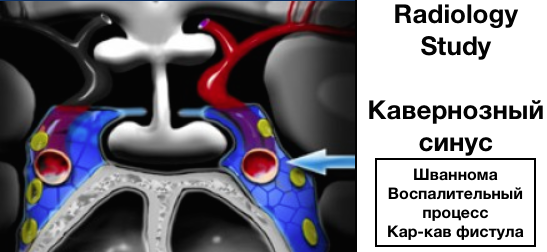
Кавернозный синус
Кавернозный или пещеристый синус является парным и располагается на основании черепа по бокам от турецкого седла.
Боковая стенка пещеристого синуса содержит следующие пары черепных нервов:
Отводящая (6) пара проходит медиальнее и каудальнее по отношению к сонной артерии.
Наиболее частые патологии:
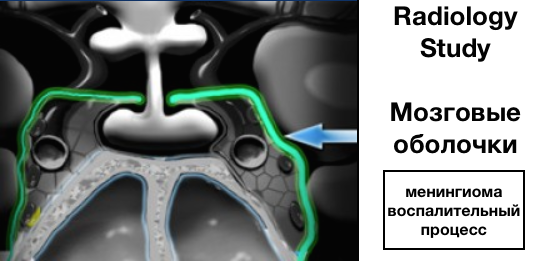
Мозговые оболочки:
Оболочки покрывают пещеристый синус и обычно толще с латеральных сторон и сверху, чем с медиальных сторон снизу.
Наиболее частые патологии:
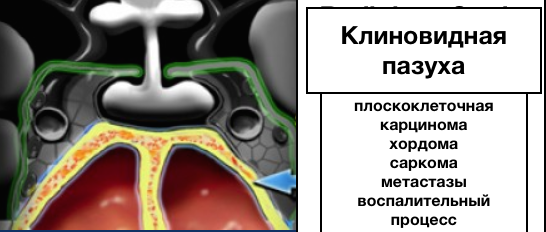
Клиновидная пазуха:
Ниже гипофиза расположена клиновидная пазуха, содержащая воздух и выстланая слизистой оболочкой. Кзади от клиновидной пазухи расположен скат (не показан на данном корональном срезе).
Наиболее частые патологии:
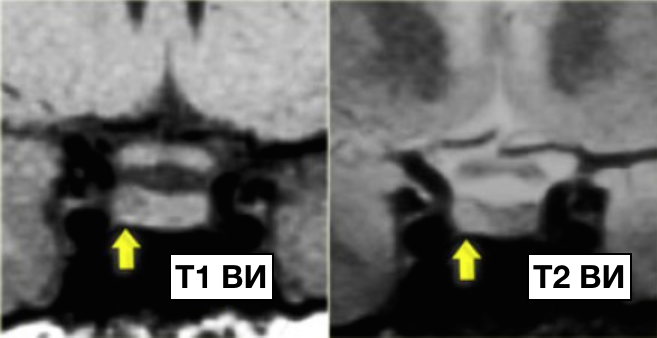
Микроаденома гипофиза
На данных изображениях представлен классический случай микроаденомы. На Т1 взвешенных изображениях в гипофизе визуализируется опухоль 3-4 мм в диаметре, незначительно гипоинтенсивнее по отношению к нормальной ткани гипофиза, а на Т2 взвешенных изображениях незначительное гиперинтенсивное.
Следовательно, дифференциальный диагноз выглядит следующим образом:
NB! Данные две патологии не всегда возможно отдифференцировать друг от друга.
Безконтрастная МРТ в диагностике микроаденом гипофиза имеет чувствительность в 70%. Контрастирование не всегда необходимо, даже если на нативных изображениях патология не выявлена так, как пациентам проводят схожее симптоматическое лечение, как и пациентам с выявленной микроаденомой (чаще это женщины с гиперпролактинемией).
Цель исследования, соответственно, поиск опухоли размерами более, чем 10 мм.
Контрастирование необходимо в случаях, когда необходимо установить точную локализацию патологического процесса для последующего оперативного вмешательства. Контрастирование обязательно при неэффективном симптоматическом лечении у пациентов с опухолью гипофиза (например, при болезни Кушинга).
Гипофиз расположен интраселлярно что это
Изменения турецкого седла, обнаруживаемые рентгенологически, могут быть обусловлены опухолью, расположенной как в самом седле, так и вне его, в близком соседстве к седлу или иногда на довольно большом расстоянии от него. С этой точки зрения опухоли области турецкого седла могут быть разделены на интраселлярные и экстраселлярные. Последние в свою очередь делятся на супрассллярные, параселлярные, инфраселлярные и метаселлярные. Диференциальная диагностика между различными видами опухолей селлярной области представляет иногда значительные трудности. Только тщательное сопоставление всей клинической картины с данными рентгенологического исследования может до известной степени обеспечить правильный топический диагноз.
Интраселлярные опухоли. Изменения турецкого седла при интраселлярных опухолях зависят как от природы самой опухоли, так и от направления и быстроты ее роста. Интраселлярные опухоли могут происходить из эозимофильных, хромофобных клеток или из тех и других одновременно. Встречаются еще базофильные аденомы. При последних наблюдается синдром Кушинга (отложение жира на лице и на животе, гипертрихоз, акроцианоз, аменоррея у женщин и импотенция у мужчин, повышение артериального давления, гипергликемия и полицитемия). Вследствие небольших размеров опухоли изменений со стороны турецкого седла обычно не наблюдается.
Наиболее характерную рентгенологическую картину дают эозинофильные аденомы. При такой опухоли обычно отмечается равномерное расширение седла, которое приобретает шаровидную форму. Дно седла равномерно опускается и контур его обычно параллелен дну основной пазухи. Передние клиновидные отростки долго не изменяются. Спинка седла истончается и как бы удлиняется. Удлинение это кажущееся и обусловлено углублением дна седла. Вход в седло обычно не изменен.
Клинически эозинофильная аденома может сопровождаться акромегалией. Рентгенологически в таких случаях, наряду с увеличением седла, отмечается уплотнение его дна и утолщение передних клиновидных отростков, выступающих как бы в виде клюва над входом в седло (bce acromegalique). При этом наблюдаются изменения и во всем черепе, а именно: прогнатизм, значительная пневматизация придаточных полостей носа и утолщение костей свода черепа. Внешний вид больных настолько характерен, что диагноз в типичных случаях не представляет никаких затруднений.
При акромегалии не всегда имеются изменения турецкого седла. Обусловлено это, вероятно, тем, что поражаются эозинофильные клетки, расположенные вне седла, в теле клиновидной кости или над седлом у ножки гипофиза. В этом случае может развиться типичный хиазмальный синдром.
Нарушение зрительных функций при акромегалии наступает довольно поздно, обычно тогда, когда опухоль уже вышла за пределы седла. Быстрота появления глазных симптомов, как мы уже выше указывали, зависит от топографического взаимоотношения между диафрагмой седла и хиазмой, от положения сосудов виллизиева круга и от направления роста опухоли.
Хромофобные аденомы более злокачественны, чем эозинофильные.
Рентгенологическая картина при них несколько иная, чем при эозинофильной. Турецкое седло больше увеличено в передне-заднем направлении, чем в глубину, вследствие чего и вход в седло более расширен. Контуры седла не так гладки и ровны, как при эозинофильной аденоме. Не следует, однако, делать вывода на основании одной рентгенологической картины. Необходимо принимать во внимание и всю клиническую картину. При эозинофильной аденоме часто наблюдается акромегалия, а при хромофобной — адипозо-генитальная дистрофия. Вследствие более быстрого роста хромофобной аденомы, глазные симптомы в виде простой атрофии зрительных нервов и более или менее выраженной битемноральной гемианопсии появляются раньше, чем при эозинофильной аденоме.
При смешанной аденоме рентгенологическая картина может быть сходной как с эозинофильной, так и с хромофобной. Диференциальная диагностика с другими видами интраселлярных опухолей невозможна.
Рентгенодиагностика интраселлярных опухолей не представляет больших трудностей. По данным ряда авторов, чуть ли не в 100% случаев может быть поставлен правильный диагноз. Однако это верно только до тех пор, пока опухоль не вышла за пределы седла. В ряде случаев, когда опухоль растет преимущественно кзади, может наступить настолько значительное истончение спинки, что она почти совершенно не диференцируется. Может получиться картина, весьма сходная с супраселлярной опухолью. При исследовании более мягкими лучами все же удается обнаружить контур спинки седла с удлиненными клиновидными отростками. Наконец, может наступить и полное разрушение спинки седла.
Только наличие остатков задних клиновидных отростков, которые в виде одной или двух тонких линий едва диференцируются над седлом, указывает на характер процесса.
При направлении роста опухоли кпереди разрушается передняя стенка и бугорок седла. В таких случаях исследование каналов зрительных нервов имеет, по нашим наблюдениям, большое значение. Разрушение стенок одного из каналов указывает направление роста опухоли.
При росте опухоли кверху расширяется вход в седло, нижняя поверхность передних клиновидных отростков узурируется, сами отростки становятся тоньше и отдавливаются кверху. Росту опухоли кверху может препятствовать диафрагма седла, которая в некоторых случаях бывает очень плотной. Диафрагма тогда долго не прорывается опухолью, а натягивается ею, что приводит к сдавливанию хиазмы и появлению уже описанных выше глазных симптомов.
При направлении роста опухоли книзу наступают изменения со стороны дна. Большинство авторов полагает, что тонкое дно седла, под которым находится основная пазуха, не может долго противостоять давлению растущей книзу опухоли, вследствие чего оно быстро разрушается. В противоположность этому взгляду, М. Б. Копылов считает, что дно седла над пазухой больше противостоит давлению опухоли, чем спонгиозная часть тела основной кости. Обусловлено это, по его мнению, наличием высокого атмосферного давления внутри пазухи. Вследствие этого при росте опухоли книзу чаще наблюдается разрушение задней части дна седла в области тела основной кости. На нашем материале мы могли убедиться в правильности этого положения.
При росте опухоли книзу и в сторону дно седла становится дву- или даже многоконтурным. При этом иногда разрушаются клиновидные отростки только одной стороны. Рентгенологическая картина становится тогда весьма сходной с той, которая наблюдается при параселлярной опухоли.
Наконец, может наступить полное разрушение седла. На рентгенограмме в таких случаях иногда диференцируются только передние клиновидные отростки.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Запишитесь на МРТ по телефону (812) 493-39-22 или заполните форму
Расписание приема МРТ:
ЦМРТ «Нарвский»
(812) 493-39-22
в четверг прием с 8-00 до 23-00
и воскресенье прием с 8-00 до 23-00
ул. Ивана Черных,29
МРТ аппарат 1,5 Тл
суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 23-00
ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Опухоли области турецкого седла
Область турецкого седла представляет сложный комплекс тесно соседствующих анатомических образований, расположенных в головном мозге. Исследование турецкого седла может быть частью МРТ головного мозга, либо МРТ турецкого седла можно делать прицельно.
Гипофиз – эндокринный орган, расположенный в турецком седле. Его масса всего 0,5-1,0 г. Гипофиз вырабатывает целый ряд гормонов, поступление которых в кровяное русло контролируется релизинг-факторами гипоталамуса. По рентгенограммам черепа переднее-заднее измерение турецкого седла всегда больше истинных размеров гипофиза. На МРТ в норме размеры гипофиза не превышают следующие: высота 8 мм, передне-заднее измерение 12 мм, латеральные размеры – 14 мм. Возрастные и половые колебания очень существенны. Важным ориентиром является диафрагма седла. В норме она должна быть слегка вогнутой или плоской. Исключение составляют женщины пубертантном периоде и репродуктивном возраста. У них диафрагма чуть приподнята и высота гипофиза может быть 9-10 мм. Во время беременности диафрагма может быть приподнята, а высота гипофиза достигать 10-12 мм. Размеры гипофиза также нередко увеличиваются на фоне кортикостероидной терапии. Отчётливой корреляции между размерами гипофиза и турецкого седла нет. Внутренняя структура гипофиза неоднородная. В заднем отделе в 80-90% наблюдений визуализируется яркий участок. Между долями гипофиза интенсивность сигнала чуть ниже, что важно не путать с кистой кармана Ратке.
МРТ головного мозга. Срединные структуры мозга в норме. Сагиттальная Т1-зависимая МРТ. Обозначения: Hyp – гипофиз, I – воронка (ножка) гипофиза, CHO – перекрест зрительных нервов, CM – сосочковые тела, P – Варолиев мост, LQ – пластина четверохолмия, OS – клиновидная кость
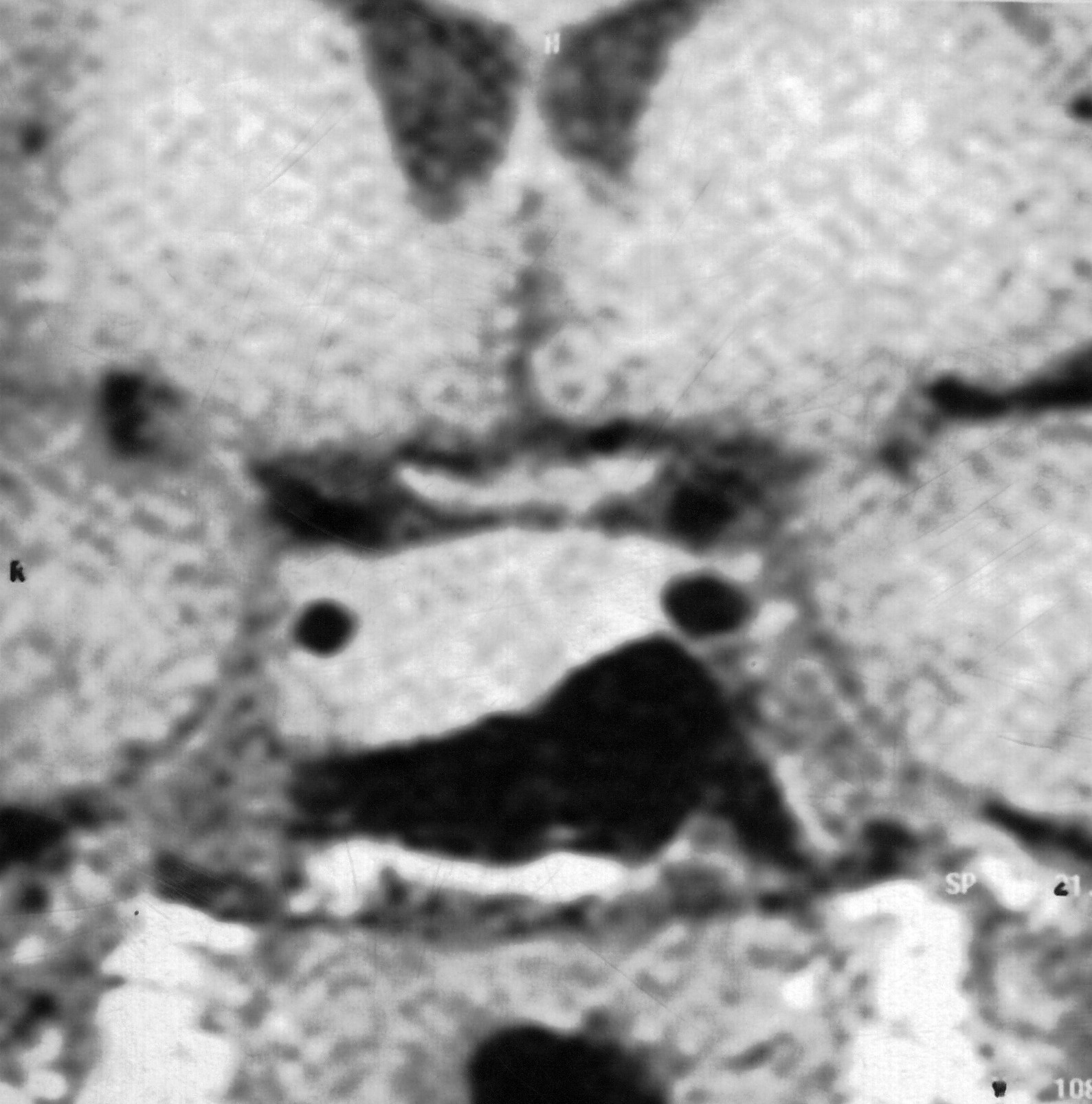
МРТ головного мозга. Срединные структуры области турецкого седла в норме. Корональная Т1-зависимая МРТ. Обозначения: Hyp – гипофиз, V3 – III желудочек, CHO – перекрест зрительных нервов, ACsup – супраклиноидный отрезок ВСА, ACint – внутрикавернозный отрезок ВСА. Показана линия, соединяющая супраклиноидный и внутрикавернозный отрезки ВСА.
Опухоли могут происходить из любой ткани и быстро вовлекают соседние структуры. Поэтому клинические проявления очень часто затрагивают и нервную, и эндокринную системы. По классификации ВОЗ собственно к опухолям ЦНС области турецкого седла относятся краниофарингиомы и некоторые другие редкие опухоли. Аденомы гипофиза относятся к опухолям эндокринной системы. В селлярно-параселлярной области у взрослых на первом месте по частоте стоит аденома гипофиза, затем менингиома и метастаз, реже встречаются аневризма и краниофарингиома, очень редко встречается невринома, воспалительная псевдоопухоль, хордома, мукоцеле, лимфома Мекелевой полости, гипофизит и киста кармана Ратке. У детей первое место по частоте занимает краниофарингиома, затем идёт глиома зрительного тракта и гипоталамуса, редко встречается невринома, арахноидальная киста, герминома, эпидермоидная киста, киста кармана Ратке, очень редко гамартома, тератома, гистиоцитоз и менингит.
Методика МРТ обязательно должна включать Т1-зависимые и Т2-зависимые сагиттальные и корональные томограммы. При интраселлярной патологии выполняют корональные Т1-взвешенные томограммы с контрастированием. Толщина среза выбирается 3 мм или меньше.
В дифференциальной диагностике образований области турецкого седла надо учитывать его локализацию. Если оно только интраселлярное, то вероятнее всего это аденома гипофиза. Если оно только супраселлярное, то это может быть краниофарингиома, астроцитома, менингиома, аневризма или метастаз. Параселлярно располагаются менингиома, метастазы или аневризма. Почти любая опухоль может иметь сочетание и интра-, и супра-, и параселлярного компонентов.
Аденома гипофиза – составляет от 10 до 15% от всех внутричерепных опухолей. Происходит аденома из передней доли, то есть аденогипофиза. Аденома гипофиза – доброкачественная опухоль, злокачественные формы – аденокарциномы – исключительно редки. Встречается аденома в любом возрасте, но редко до 10 лет и старше 60 лет. Пик частоты приходится на 45-50 лет. Наблюдаются одинаково часто у мужчин и женщин. По размерам их разделяют на макроаденомы (более 10 мм) и микроаденомы (до 10 мм). Клинические проявления состоят из эндокринных нарушений и проявлений масс-эффекта – головные боли, зрительные нарушения в связи с компрессией перекреста зрительных нервов, гипоталамические синдромы. Редко встречается гидроцефалия. 10% аденом гипофиза клинически не проявляются, их называют «инсидентиномы». Это почти всегда микроаденомы. По микроскопическому типу аденомы делятся на:
• ацидофильные (эозинофильные), они продуцируют гормон роста или пролактин,
• базофильные – продуцируют АКТГ, редко, тиреотропный гормон или гонадотропин
• хромофобные – продуцируют пролактин или гормонально неактивны.
Пролактин-продуцирующие аденомы (30% случаев) вызывают у мужчин импотенцию и снижение либидо, у женщин аменорею, галакторею, инфертильность, и у всех – тучность. Аденомы, продуцирующие гормон роста (15%), вызывают гигантизм у детей, а у взрослых акромегалию. АКТГ-продуцирующие гормоны составляют около 10% случаев, остальное приходится на аденомы, избыточно продуцирующие сочетание гормонов.
Макроаденомы обычно гормонально активны, чаще это пролактиномы. При МРТ головного мозга они выходят за пределы нормальных размеров седла, обычно округлой формы, имеют плотную капсулу. Макроаденома обычно изоинтенсивна или чуть гипоинтенсивна на Т1-взвешенных МРТ. Т2-зависимые МРТ плохо дают представление о ее размерах, так как она сливается с хиазмальной цистерной. Лучше делать МРТ, отражающие протонную плотность, так как на них аденома умеренно гиперинтенсивна, а ликвор гипоинтенсивен. Внутри аденомы на МРТ нередко встречаются участки кровоизлияний и кисты, достигающие иногда больших размеров, описаны амилоиды внутри опухоли. Опухоль хорошо усиливается на контрастных МРТ.
МРТ головного мозга. Макроаденома гипофиза с супра- и ретроселлярным типами роста. Внутриопухолевая киста. Сагиттальная и корональная Т1-зависимые МРТ с контрастированием.
МРТ головного мозга. Макроаденома гипофиза с супраселлярным типом роста. Сагиттальная и корональная Т1-зависимые МРТ, поперечная Т2-зависимая МРТ, МРА с частичной реконструкцией в аксиальную плоскость. Компрессия перекреста зрительных нервов и III желудочка, раздвинуты А1 сегменты ПМА.
МРТ головного мозга. Макроаденома гипофиза с субфронтальным типом роста. Сагиттальная Т1-зависимая МРТ.
МРТ головного мозга. Несекретирующая макроаденома. Некротический центр. Распространение на кавернозный синус справа без инвазии ВСА. Т1- зависимая МРТ с контрастированием.
Вопрос об инвазии кавернозного синуса чрезвычайно важен для планирования операции. Горизонтальная часть внутренней сонной артерии (интракавернозный сегмент) на корональных МРТ головного мозга видна в виде черного круга, что отражает быстро движущуюся кровь. Смещение ВСА по данным МРТ не говорит об инвазии синуса. Считается, что вероятность инвазии очень высока при охвате свыше 70% диаметра ВСА или при пересечении линии, соединяющей на корональных срезах середины диаметров интракавернозного и супраклиноидного сегментов ВСА. Распространение опухоли на кости основания черепа хорошо прослеживается по снижению сигнала от губчатого вещества на Т1-зависимых МРТ.

МРТ головного мозга. Макроаденома гипофиза с инфра- и параселлярным типами роста. Прорастание ВСА. Корональная Т1-зависимая МРТ.
МРТ головного мозга. Макроаденома гипофиза с параселлярным типом роста справа. Прорастание ВСА. Корональная Т1-зависимая МРТ.
Весьма целесообразно делать МРТ для прослеживания реакции пролактиномы на лечение ингибиторами его секреции (бромкриптин, дестинекс). При эффективном лечении размеры опухоли при МРТ уменьшаются, а ее структура переживает кистозное перерождение.
Макроаденомы могут подвергаться апоплексии – острому нарушению кровоснабжения гипофиза с некрозом или кровоизлиянием. Частота апоплексии составляет около 10%. Наблюдается в возрасте 37-57 лет, в 2 раза чаще у мужчин. Клинически апоплексия представляет собой острое состояние в виде головной боли, рвоты и зрительных нарушений. При МРТ в аденоме появляются участки неоднородности в виде кровоизлияния или кисты. Особым вариантом является некроз нейрогипофиза у беременных – синдром Шихана. МРТ турецкого седла позволяет выявлять и дифференцировать это состояние.
МРТ головного мозга. Макроаденома гипофиза с супраселлярным типом роста. Кровоизлияние в опухоль. Корональная Т1-зависимая МРТ.

МРТ головного мозга. Типичная микроаденома гипофиза. Часть стандартного протокола исследования: Т1-зависимая, Т2-зависимая и Т1-зависимая с контрастированием корональные МРТ.
Повысить чувствительность метода иногда удается динамическим методом МРТ контрастирования. Быстро болюсно вводят 0.1 мМ/кг массы контрастного вещества и сразу начинают томографию. Оптимальны МРТ корональные срезы и ускоренная методика, например 3D turbo SE. Контрастное усиление при МРТ нормальной ткани гипофиза начинается с задней доли и быстро распространяется на переднюю. Как правило, при МРТ контрастирование нормальных тканей наступает быстрее, чем опухолевой. Оптимальное время выявления микроаденомы около 90 с. от инъекции. Интерпретация изображений должна быть осторожной, так как есть опасность принять за аденому промежуточную часть между долями гипофиза или кисту кармана Ратке.

МРТ головного мозга. Микроаденома гипофиза (стрелка). Т1-зависимая томограмма с обычным и болюсным контрастированием.
По данным МРТ, супраселлярное расположение наблюдается в 75% случаев, супраинтраселлярное – 21% и изолированное интраселлярное – 4%.
По характеру роста, видимого на МРТ головного мозга, выделяют следующие типы:
Тип А – опухоль почти вся интраселлярная, ПСоА и А1 сегмент ПМА не смещены;
Тип B – опухоль растёт кпереди от перекреста зрительных нервов и смещает его кзади. ПСоА и А1 сегмент ПМА приподняты, ОА не смещена
Тип C – опухоль растёт кзади от перекреста зрительных нервов и смещает его кпереди. Наблюдается обструкция III желудочка и гидроцефалия. ПСоА и А1 сегмент ПМА.
Краниофарингиома долго течёт бессимптомно, затем проявляется тошнотой, рвотой, головными болями и нарушением зрения – битемпоральной гемианопсией, отёком сосков и атрофией зрительных нервов, а также эндокринными нарушениями – замедлением роста, ожирением, гипотиреоидизмом, изредка сахарным диабетом и ранним созреванием.
При МРТ краниофарингиома четко отграничена, окружена незначительным отеком, чаще гипоинтенсивна на Т1-зависимых и гиперинтенсивна на Т2-зависимых МРТ. Адамантинозный подтип опухоли при МРТ имеет значительный кистозный компонент, а солидный компонент часто содержит кальцинаты, придающий ему “пятнистость”. Кистозный компонент опухоли на МРТ нередко имеет примесь белка, крови и холестерола. Папиллярный подтип при МРТ целиком состоит из солидного компонента и не содержит кальцинатов. Краниофарингиома хорошо усиливается при контрастировании МРТ, обычно больше по периферии.

МРТ головного мозга. Краниофарингиома (стрелка). Адамантинозный тип. Т1-зависимые сагиттальные МРТ до и после контрастирования.
Астроцитома происходит из зрительных нервов, перекреста и трактов. Она составляет около 5% от первичных опухолей ЦНС у детей. Часть случаев относится к проявлениям нейрофиброматоза I типа. Астроцитома также может происходить из тканей гипоталамуса и вторично распространяться на перекрест и тракт. Гистологически опухоль относится к пилоцитарному подтипу, по субарахноидальным пространствам не диссеминирует. Астроцитомы этой локализации растут очень медленно, обычно экспансивно. При распространении вверх опухоль может перекрывать отверстия Монро, вызывая окклюзионную гидроцефалию.
При МРТ головного мозга астроцитома гипоинтенсивна на Т1-зависимых МРТ и гиперинтенсивна на Т2-зависимых МРТ. Внутренняя структура опухоли при МРТ однородная. При МРТ с контрастированием усиливается не всегда, но если контрастирование имеет место, то обычно по периферическому типу.
Герминома, хотя гораздо чаще встречается в области шишковидной железы, также может локализоваться в гипоталамусе, воронке гипофиза и переднем отрезке III желудочка. Нередко супраселлярная локализация сочетается с опухолью в области шишковидной железы, то есть образование первично-множественное. Обычно герминома диагностируется у пациентов в возрасте до 20 лет, чаще женского пола. Клинически проявляется несахарным диабетом и нарушением полей зрения. При МРТ головного мозга обнаруживается изо- или гипоинтенсивное образование на Т1-взвешенных МРТ и слегка гиперинтенсивное на Т2-взвешенных МРТ, видно, что опухоль локализуется по средней линии, однородная по структуре, имеет инфильтративный тип роста, хорошо усиливается при МРТ с контрастированием. Растет опухоль быстро, может диссеминировать по субарахноидальным пространствам и желудочкам.
Менингиома супра- и параселлярной локализации встречается у взрослых. Происходит она из диафрагмы седла, оболочек, покрывающих передний наклонный отросток, бугорок седла и кавернозный синус. Если менингиома распространяется в сторону перекреста зрительных нервов, то вызывает его компрессию и зрительные нарушения. Опухоль может прорастать кавернозный синус, сдавливая расположенные в нем нервы и внутреннюю сонную артерию. При росте вдоль основания черепа вперед (субфронтальный тип роста) опухоль иногда переходит в орбиту и клиновидную пазуху. При распространении назад менингиома может «сползать» вдоль ската.
МРТ признаки менингиомы данной локализации не отличаются от таковых в любой другой области. Относительно невысокий сигнал на Т2-зависимых МРТ и хорошее контрастное усиление и «дуральные хвосты» помогают дифференцировать ее от других супраселлярных опухолей. Отсутствие интраселлярного компонента при МРТ отличает ее от аденомы гипофиза.
МРТ головного мозга. Супраселлярная менингиома. «Дуральные хвосты» (стрелки). Сагиттальная Т1-зависимая МРТ с контрастированием.
Метастазы главным образом попадают гематогенным путем. Они составляют меньше 1% от опухолей гипофиза. Первичная локализация опухоли – молочная железа (гипофиз занимает 6-8% от всех зон метастазирования) и легкое. Только 7% метастазов в гипофиз проявляются клинически, обычно в виде несахарного диабета. На МРТ головного мозга отличительной чертой метастаза является утолщение ножки гипофиза, исчезновение высокого сигнала за задней долей гипофиза, типична также инвазия кавернозного синуса. Метастаз обычно изоинтенсивен на Т1- и Т2-зависимых МРТ.
МРТ головного мозга. «Пустое» турецкое седло. Сагиттальная Т1-зависимая МРТ.
МРТ в СПб турецкого седла с одинаковым успехом можно делать в открытых МРТ и закрытых “тоннельных” аппаратах. В центрах МРТ СПб на открытых аппаратах не применяют динамическое контрастирование.