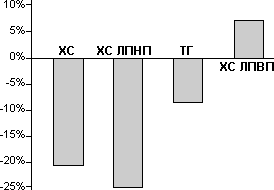Гиполипидемический эффект что это
Гиполипидемическая терапия больных ИБС
При лечении ИБС и других заболеваний, связанных с повышенным уровнем холестерина, необходимо стремиться к достижению целевого уровня холестерина в крови. Для этого многим больным назначаются гиполипидемические препараты Ключевым моментом в патогенезе ат
При лечении ИБС и других заболеваний, связанных с повышенным уровнем холестерина, необходимо стремиться к достижению целевого уровня холестерина в крови. Для этого многим больным назначаются гиполипидемические препараты
Ключевым моментом в патогенезе атеросклероза является отложение холестерина в стенке артерии. Еще в 1913 г. Н. Н. Аничков провозгласил принцип: без холестерина нет атеросклероза. В дальнейшем в ходе экспериментальных, эпидемиологических и клинических исследований было доказано, что, чем выше уровень холестерина в крови, тем выше риск развития и прогрессирования ишемической болезни сердца (ИБС), а также осложнений и смерти от нее.
Более точно степень риска отражает соотношение липидов и липопротеидов крови. Как правило, в клинической практике используются следующие четыре показателя: общий холестерин (ОХС); холестерин липопротеидов низкой плотности (ЛНПХС) — наиболее атерогенный; холестерин липопротеидов высокой плотности (ЛВПХС) — антиатерогенный; триглицериды (ТГ). Наиболее неблагоприятным в прогностическом плане принято считать сочетание высоких уровней ЛНПХС и ТГ с низким уровнем ЛВПХС.
Целевые уровни липидов крови
Среди рекомендаций по определению целевых уровней липидов крови наибольшее распространение получили европейские (1998) по профилактике и лечению ИБС и американские (2001) по диагностике и лечению гиперхолестеринемии.
Европейскими рекомендациями в качестве целевых определены уровень ОХС ниже 5,0 ммоль/л (190 мг/дл) и ЛНПХС менее 3,0 ммоль/л (115 мг/дл). Концентрации же ЛВПХС и ТГ не используются в качестве первичных целевых. Однако уровни ЛВПХС 2,0 ммоль/л (180 мг/дл) являются показателями повышенного коронарного риска; это следует учитывать при выборе метода лечения пациента.
Американские рекомендации по вторичной профилактике (лечению) ИБС предусматривают в качестве основного только целевой уровень ЛНПХС 20% (просто и быстро определяемой по специальным таблицам, составленным на основании данных Фремингемского исследования). Низкий уровень ЛВПХС рассматривается как сильный независимый фактор риска ИБС. Согласно американским, а также европейским рекомендациям, низким считается уровень ЛВПХС 500 мг/дл. Повышенный уровень триглицеридов, являясь независимым фактором риска ИБС, свидетельствует об атерогенности богатых триглицеридами липопротеидов, т. е. частично метаболизированных липопротеидов очень низкой плотности (ЛОНП), обычно называемых ремнантными липопротеидами. В клинической практике ЛОНПХС наиболее доступен для оценки уровня атерогенных ремнантных липопротеидов. Суммарный уровень ЛНПХС+ЛОНПХС [называемый не-ЛВПХС (ОХС минус ЛВПХС)] американскими рекомендациями определен как вторичная цель лечения пациентов с высоким уровнем триглицеридов (>200 мг/дл). При наличии ИБС или ее эквивалентов целевым уровнем не-ЛВПХС является 130 мг/дл), необходимо одномоментно начать диетотерапию и назначить гиполипидемический препарат. Различные пищевые добавки не обладают сопоставимым с медикаментозными препаратами гиполипидемическим действием, и их собственный клинический эффект не доказан. Они не заменяют гиполипидемические препараты, а могут применяться только в качестве дополнения к ним. У пациентов, госпитализированных с инфарктом миокарда или нестабильной стенокардией, в течение первых 24 часов с момента поступления в стационар следует исследовать уровень холестерина с целью использовать его для принятия решения о назначении гиполипидемического препарата. При этом нужно учитывать, что уровень холестерина при остром коронарном синдроме начинает снижаться в первые часы от его начала, достигает минимума через 24-48 ч и может сохраняться на этом уровне в течение нескольких месяцев. Поэтому у пациента, госпитализированного с острым коронарным синдромом, уровень холестерина, как правило, ниже его обычных показателей. Вполне обоснованной в связи с этим можно считать точку зрения, что всем пациентам с острым инфарктом или нестабильной стенокардией и уровнем ЛНПХС выше 100 мг/дл (2,6 ммоль/л) проведение медикаментозной гиполипидемической терапии необходимо начинать еще до выписки из больницы. В период госпитализации легче установить контроль за соблюдением рекомендаций врача. Так, по данным шведского исследования RIKS-HIA, годичная выживаемость пациентов с острым инфарктом миокарда, принимавших статины уже к моменту выписки из госпиталя, при прочих равных условиях была достоверно более высокой по сравнению с теми, кто к моменту выписки статины не принимал.
Результаты исследований с использованием клинических конечных точек не оставляют сомнений в том, что повышенный уровень холестерина (особенно ЛНПХС) у пациентов с заболеваниями, обусловленными атеросклерозом, необходимо снижать, причем эта терапия, включая терапию статинами, экономически выгодна. Метанализ исследований, посвященных вторичной профилактике, в ходе которых не применялись статины, показал, что снижение уровня ОХС на 10% приводит к уменьшению на 19, 12 и 15% частоты нефатального, фатального и всех инфарктов миокарда соответственно. В шестилетнем исследовании Coronary Drug Project было показано, что у мужчин, перенесших инфаркт миокарда и получавших терапию никотиновой кислотой (уровень ОХС снизился на 10%), отмечалось снижение частоты нефатальных инфарктов. Анализ, проведенный через 9 лет после прекращения исследования, также выявил достоверное снижение общей смертности на 11%. Стокгольмское исследование по вторичной профилактике ИБС показало, что комбинированная терапия клофибратом и никотиновой кислотой в течение 5 лет приводила к снижению смертности от ИБС на 36% и общей смертности на 26%, причем степень снижения смертности от ИБС была напрямую связана со степенью снижения уровня триглицеридов. Результаты исследований, посвященных вторичной профилактике ИБС с использованием статинов, окончательно рассеяли любые сомнения относительно необходимости гиполипидемической терапии при ИБС. В исследовании 4S, продолжавшемся 5,4 года (симвастатин 20-40 мг/день) у больных ИБС с высоким уровнем холестерина, где единственной главной конечной точкой была общая смертность, продемонстрировано ее достоверное (на 30%) снижение по сравнению с группой, получавшей плацебо. Снижения общей смертности на 22% удалось достичь также в ходе другого крупного исследования — LIPID, продолжавшегося 6,1 года (правастатин 40 мг/день) и охватывавшего широкий спектр больных ИБС с различным уровнем холестерина.
В ходе исследования CARE, длившегося 5 лет (правастатин 40 мг/день), были отмечены снижение частоты основных коронарных осложнений и достижение близкого к нормальному уровня холестерина у больных ИБС, перенесших инфаркт миокарда или страдавших нестабильной стенокардией. Эти исследования отмечали большее, чем при приеме других препаратов, снижение уровня ЛНПХС (на 25-35%), при этом терапия хорошо переносилась и была безопасной. Не отмечено также и роста смертности, не обусловленной ИБС. Частота основных коронарных осложнений снижалась на 24-34%, а необходимость реваскуляризации миокарда — на 20-37%. Важно, что положительный клинический эффект на фоне терапии статинами начинает проявляться сравнительно быстро, через один (исследование 4S)—два года (исследования CARE и LIPID). Чрезвычайно важен также другой положительный эффект — все исследования выявили снижение риска ишемического инсульта на 19-32%, что, по-видимому, обусловлено стабилизацией атеросклеротической бляшки, так как взаимосвязь между уровнем холестерина и частотой инсульта не доказана. В исследовании AVERT, продолжавшемся 1,5 года (аторвастатин 80 мг/день), было показано, что интенсивная терапия аторвастатином (снижение уровня ЛНПХС на 46%) у больных стабильной ИБС, по крайней мере, не уступала по эффективности с точки зрения прогноза баллонной ангиопластике коронарных артерий в сочетании с обычной гиполипидемической терапией. О пользе раннего начала терапии статинами свидетельствуют результаты исследования MIRACL, в ходе которого больным с острым инфарктом миокарда без формирования зубца Q или нестабильной стенокардией назначался аторвастатин в дозе 80 мг/день начиная с первых 24-96 часов заболевания. Частота основных коронарных осложнений через 4 месяца в группе, получавшей аторвастатин, была достоверно (на 16%) ниже по сравнению с группой, получавшей плацебо.
Исследования, проводившиеся с использованием различных гиполипидемических препаратов, показали, что интенсивная гиполипидемическая терапия замедляет прогрессирование атеросклероза коронарных артерий, шунтов после операции АКШ и сонных артерий. При этом очень небольшая, но статистически достоверная разница ангиографических показателей в группах сопровождается выраженным (на 40-80%) снижением частоты острых коронарных синдромов, что, вероятно, обусловлено стабилизацией атеросклеротической бляшки. Изучалась возможность профилактики рестенозов после баллонной ангиопластики коронарных артерий с помощью статина (флувастатина). И хотя препарат не влиял на частоту рестенозов, через 6 месяцев после проведения процедуры смертность была достоверно ниже в группе, получавшей флувастатин. Гиполипидемическая терапия нормализует нарушенную при гиперлипидемии функцию эндотелия, являющуюся одним из важных патогенетических звеньев развития атеросклероза. Помимо собственно гиполипидемического существует целый ряд других нелипидных антиатерогенных положительных эффектов гиполипидемических препаратов: антиишемический, антитромбогенный, противовоспалительный, влияние на пролиферацию гладкомышечных клеток артерий и др.
Основные классы гиполипидемических препаратов и их сравнительные характеристики представлены в таблице.
Статины, принимая во внимание их самую высокую среди всех классов гиполипидемических препаратов гипохолестеринемическую эффективность, доказанное в ходе клинических исследований улучшение прогноза у больных ИБС с различными ее формами, степенью тяжести, риска и выраженностью гиперлипидемии (мужчины и женщины, молодые и пожилые, с диабетом и без диабета, стабильная ИБС и острый коронарный синдром), хорошую переносимость и высокую безопасность, несомненно, являются препаратами выбора. Все статины снижают уровень триглицеридов. Наиболее эффективны в этом плане аторвастатин и симвастатин, причем, чем выше исходный их уровень, тем более выражен гипотриглицеридемический эффект. Статины неэффективны при лечении пациентов с хиломикронемией. Удвоение дозы любого из статинов приводит к дополнительному снижению уровня ЛНПХС примерно на 6%.Терапия статинами не нарушает синтез стероидов в надпочечниках и половых железах. Сочетанное применение статинов с никотиновой кислотой или фибратами в рутинной практике не рекомендуется, так как сопряжено с существенным повышением риска осложнений (миопатии, рабдомиолиза). Решение об использовании такого сочетания препаратов должно приниматься только в клиниках, специализирующихся на лечении гиперлипидемий. Нежелательные побочные эффекты статинов встречаются значительно реже, чем при лечении другими гиполипидемическими препаратами, и еще реже требуется в связи с этим их отмена. Основная проблема, связанная с лечением статинами во всем мире, — их относительная дороговизна. И тем не менее при оценке соотношения суммарная клиническая польза для больного/стоимость выясняется, что для большинства больных ИБС они наиболее выгодны.
Секвестранты желчных кислот, использовавшиеся когда-то в качестве основных гиполипидемических препаратов, сегодня применяются в основном в качестве дополнения к терапии, когда необходимо дальнейшее снижение уровня холестерина по сравнению с достигнутым на фоне приема статинов. Это сочетание эффективно и безопасно. Пациентам с выраженной гипертриглицеридемией секвестранты противопоказаны, так как они могут повышать уровень триглицеридов. Применение секвестрантов сравнительно часто сопровождается нежелательными побочными эффектами, связанными с нарушением процесса всасывания в кишечнике пищи и лекарственных препаратов. Преимущества секвестрантов обусловлены их невсасываемостью в кишечнике — они могут применяться у кормящих грудью матерей и детей.
Никотиновая кислота, применяющаяся с 1955 года, представляет собой первый гиполипидемический препарат. Отличительными особенностями никотиновой кислоты являются ее наибольшая по сравнению с другими препаратами способность повышать уровень ЛВПХС и снижать уровень Лп(а), а также умеренный вазодилатирующий эффект. Доказанная клиническая эффективность и безопасность, сочетающиеся с антиатерогенным влиянием на все оцениваемые в практике липопротеиды и аполипопротеиды, а также низкая по сравнению с другими препаратами стоимость относятся к несомненным преимуществам этого препарата. Проблему же представляет его сравнительно плохая переносимость — до 40% пациентов отказываются от приема препарата из-за побочных эффектов, главным образом приливов, частоту и выраженность которых можно уменьшить благодаря предварительному (за 30-60 мин) приему аспирина. У пролонгированных форм никотиновой кислоты, описанных выше, нежелательных побочных эффектов меньше, однако, по некоторым данным, у этих препаратов ниже эффективность и выше гепатотоксичность.
Фибраты (производные фибриковой кислоты) — наиболее эффективные гипотриглицеридемические препараты. Этим и определяется основное показание к их применению — высокий уровень триглицеридов [более 1000 мг/дл (11,5 ммоль/л)]. В ряде случаев они могут быть полезны и при комбинированной гиперлипидемии. Гемфиброзил и клофибрат снижают частоту коронарных осложнений при вторичной профилактике у пациентов с низким уровнем ЛВПХС. Лечение безафибратом и гемфиброзилом может сопровождаться положительной динамикой коронарного атеросклероза, по данным ангиографии. Сочетать терапию фибратами и статинами, как отмечалось выше, не рекомендуется из-за возрастания риска тяжелых мышечных осложнений. Тем более не рекомендуется назначать эти препараты в таком сочетании без консультации специалистов-липидологов. Из нежелательных побочных эффектов, присущих всем фибратам, необходимо отметить повышение концентрации холестерина в желчи, в связи с чем возрастает риск желчнокаменной болезни.
Таким образом, необходимо стремиться к достижению рекомендованного целевого уровня холестерина, для чего многим больным показано назначение гиполипидемических препаратов.
Препаратами выбора являются статины. Тем не менее необходимо оценивать конкретную клиническую ситуацию в целях выбора препарата, а в некоторых случаях и комбинации лекарственных средств.
По вопросам литературы обращайтесь в редакцию
Медикаментозная гиполипидемическая терапия
Лечение гиперлипопротеидемий
Медикаментозная гиполипидемическая терапия
Выделяют четыре основных группы гиполипидемических препаратов: ингибиторы ГМК-КоА-редуктазы (статины), секвестранты желчных кислот, никотиновую кислоту и фибраты. Определенным эффектом обладает также пробукол, место которого в раду гиполипидемических препаратов недостаточно определено.
Секвестранты желчных кислот и статины обладают в основном холестeринпонижающим эффектом, фибраты преимущественно уменьшают гипертриглицеридемию, а никотиновая кислота снижает как уровень ХС, так и ТГ (табл. 8).
Таблица 8. Влияние гиполипидемических препаратов на уровень липидов
Основной задачей лечения является снижение уровня ХС ЛПНП с целью уменьшения риска возникновения ИБС (первичная профилактика) или ее осложнений (вторичная профилактика). При этом желательна также нормализация уровня ТГ, поскольку гипертриглицеридемия является одним из факторов риска ИБС (хотя и менее значимым, чем гиперхолестеринемия). В связи с этим одним из важных факторов при выборе гиполипидемических препаратов является их влияние на уровень ТГ. Он расценивается как нормальный ( 1000 мг/дл). Показания к назначению различных классов гиполипидемических препаратов в зависимости от типа ГЛП представлены в табл. 9.
Секвестранты желчных кислот, которые не только не снижают уровень ТГ, но могут даже значительно повысить его, не назначают при превышении верхней границы нормы ТГ (200 мг/дл). Статины понижают уровень ТГ в умеренной степени (на 8-10%), в связи с чем их не принято назначать больным с выраженной гипертриглицеридемией (>400 мг/дл). Никотиновая кислота снижает как уровень ХС, так и ТГ. Наиболее выраженной способностью корригировать гипертриглицеридемию обладают фибраты, однако их холестеринпонижающий эффект уступает действию других классов гиполипидемических препаратов.
Таблица 9. Показания к назначению гиполипидемических препаратов