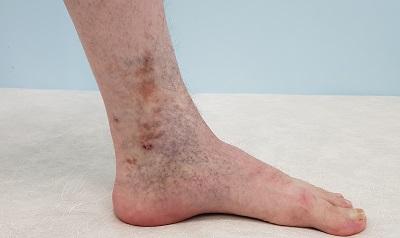
Гипостатический дерматит что это такое
Трофическая венозная экзема – что это такое?
Трофическая венозная экзема – это патологическое состояние, протекающее в виде аутоимунного дерматита, то есть, серозного неинфекционного воспаления кожи (по большей части сосочкового слоя дермы и эпидермиса), сопровождающееся симптомами отёка, покраснения, зуда и боли.
Трофическая венозная экзема
Венозная экзема является разновидностью и распространённой формой экземы, которая обусловлена застойными явлениями в коже, вследствие нарушения венозного оттока. Венозную экзему также называют варикозной, застойной или гравитационной. Она чаще всего имеет хроническое (рецидивирующее) течение. Патология поражает одну или обе нижние конечности в сочетании с венозной недостаточностью. В современной европейской, и наиболее востребованной ведущими специалистами, классификации хронических заболеваний вен – CEAP, данная патология обозначается как С4а. Это означает достаточно тяжёлое поражение тканей вследствие хронического венозного отёка.
Почему возникает трофическая венозная экзема
Главной же причиной появления патологии является варикозная болезнь, поэтому иногда можно встретить термин «Варикозная экзема».
Венозная экзема нетипичной локализации
Достаточно часто признаки экземы можно обнаружить и у молодых пациентов с длительным анамнезом варикозной болезни. Нет доктора, как в государственной, так и в частной клинике, который бы не наблюдал венозную экзему у пациентов до 40 лет.
Причины появления трофической венозной экземы
В чём же главные причины появления венозной экземы:
Трофическая венозная экзема – это очень плохо
Варикозная экзема имеет хроническое, рецидивирующее течение и склонность к прогрессированию. Достаточно часто можно встретить ситуацию, особенно, в государственных больницах, когда лечением венозной экземы занимаются только дерматологи. Учитывая главную этиологическую составляющую патологии, нарушение венозного оттока, лечение таких пациентов занимают годы.
Хроническая рецидивирующая экзема на правой нижней конечности
Болезнь медленно отступает, но неизменно появляется вновь. Более того, трофические изменения нижних конечностей прогрессируют, присоединяется липодерматосклероз, а затем появляется язва.
Трофическая венозная экзема – симптомы
Застойная экзема, являясь разновидностью дерматита, имеет характерные для него симптомы:
Так же, присутствуют симптомы варикозной болезни: варикозные узлы, ультразвуковые признаки варикозной болезни.
Почему трофическая венозная экзема практически всегда появляется на нижних конечностях?
Ответ на данный вопрос кроется в патогенезе варикозной болезни, доминирующей причине венозной экземы. Варикозная болезнь поражает исключительно нижние конечности, где по градиенту гравитации именно в их дистальных отделах возникают трофические нарушения. Одним из которых является венозная экзема.
Трофическая экзема нижних конечностей
Патологические экзематозные изменения в коже нижних конечностей чаще всего обусловлены именно варикозной болезнью, так как именно она является причиной нарушения венозного оттока (до 90 % по данным ведущих экспертов области).
Трофическая варикозная экзема – варианты течения
Венозная экзема имеет тенденцию к рецидивированию и хроническому течению заболевания в течение всей жизни. Также экзема прогрессирует, вовлекая всё новые участки кожного покрова, нередко происходит присоединение инфекции, что даже может привести к развитию жизнеугрожающего состояния. Если не лечить венозную патологию, ведущий фактор развития экземы, трофические изменения кожи приводят к формированию уже застойной язвы. Лечить которую много сложнее.
Трофическая венозная экзема – диагностика
Диагностика венозной экземы в государственных и частных городских медицинских учреждениях нередко начинается в кабинете дерматолога, где специалист оценивает локальные изменения кожного покрова. Здесь очень важно, чтобы пациент был вовремя направлен к хорошему флебологу. Если экзематозные изменения связаны с венозной патологией, то лечение только кожных проявлений, скорее всего, будет малоэффективно. Даже визуальный осмотр флеболога с применением всевозможных функциональных проб, часто не выявляет истинную причину патологии. На данном этапе лучшим решением будет хорошее ультразвуковое исследование вен нижних конечностей.
Ультразвуковая диагностика трофической венозной экземы
Только грамотная современная диагностика венозной системы поможет определиться с верной тактикой лечения.
Трофическая экзема, лечение в Москве
Хорошее лечение венозной экземы в Москве можно условно разделить на местное (топическое воздействие на кожное воспаление) и лечение венозной системы. В первом, нередко, активно участвует врач-дерматолог. Местное лечение включает:
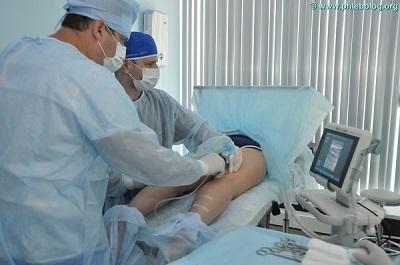
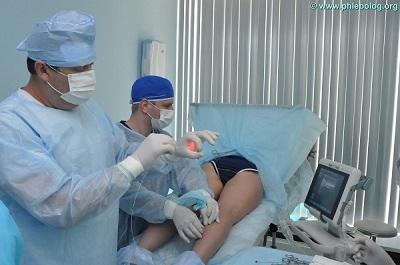
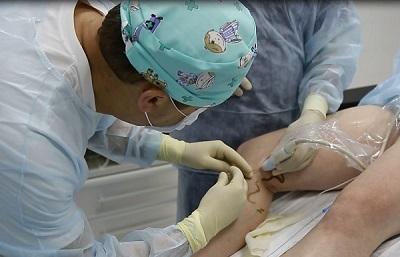
Нередко, в условиях государственной медицины, помощь пациенту заканчивается на этапе вышеуказанного топического лечения. Это не самое лучшее решение, так как в основе болезни лежат совершенно другие причины и рецидив болезни не заставит себя долго ждать. А именно, венозный стаз, требующий несколько другого подхода. Очень важно, чтобы пациент в Москве вовремя попал на приём и диагностику к хорошему флебологу, который сможет определить правильную тактику ведения пациента. В основе лечения венозной экземы лежит устранение стаза и улучшение венозного оттока крови. Коррекция последнего, чаще всего, заключается в удалении патологически изменённых варикозных вен. Наличие в современных московских центрах инновационных технологий позволяет эффективно лечить даже осложнённые формы варикозной болезни, причём, в амбулаторных условиях.
Лечение трофической экземы в нашем центре флебологии
Ведущие медицинские центры в Москве по лечению венозной патологии для этих целей используют методики термооблитерации. В хорошем городском медицинском флебологическом центре можно рассчитывать на безопасное эффективное лечение. Современные процедуры удаления вен выполняются под местной анестезией через проколы кожи с минимальной операционной травмой.
Трофическая экзема — лечение в домашних условиях, лечение народными средствами
Ведущие специалисты Московского Инновационного Флебологического Центра категорически не рекомендуют самостоятельно заниматься лечением венозной экземы в домашних условиях, особенно при помощи пресловутых народных методик. Так как в этом случае, вы не только не получите эффект от лечения, но и можете столкнуться с рядом новых и даже более серьёзных осложнений.
Трофическая варикозная экзема – лечение без операции
Главным фактором развития застойной экземы является патология венозной системы. Поэтому ни о каком эффективном лечении без радикального вмешательства говорить не приходится. Лучшим решением будет купировать воспаление и провести процедуру удаления варикозных вен. Но так ли страшна операция?
Современные европейские технологии удаления вен по минимальности операционной травме и возможным побочным эффектам не уступают продвинутым манипуляциям в стоматологии. Но никому и в голову сегодня не придёт отказываться от лечения кариеса из-за страха перед вмешательством.
Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
Учитывая, что радикальное лечение варикозной экземы – это лечение венозной патологии, именно современные способы удаления варикозных вен и будут главным способом борьбы с самой экземой. Сегодня, бесспорными лидерами, находящимися в авангарде инновационного лечения варикоза являются методики термооблитерации, лазерная и радиочастотная. Если сравнивать обе технологии, то каких-либо принципиальных различий для пациента попросту нет.
Лечение трофической экземы радиочастотой
Какими же преимуществам обладают технологии термооблитерации:
Результат лечения трофической экземы лазером через 1 месяц
После проведённого эндоваскулярного лечения симптомы экземы достаточно быстро самостоятельно купируются.
Варикозная экзема профилактика
Профилактировать венозную экзему можно, если своевременно обследоваться у хорошего флеболога и лечить варикозную болезнь.
Также количество и тяжесть вспышек экземы могут быть уменьшены с помощью следующих мер:
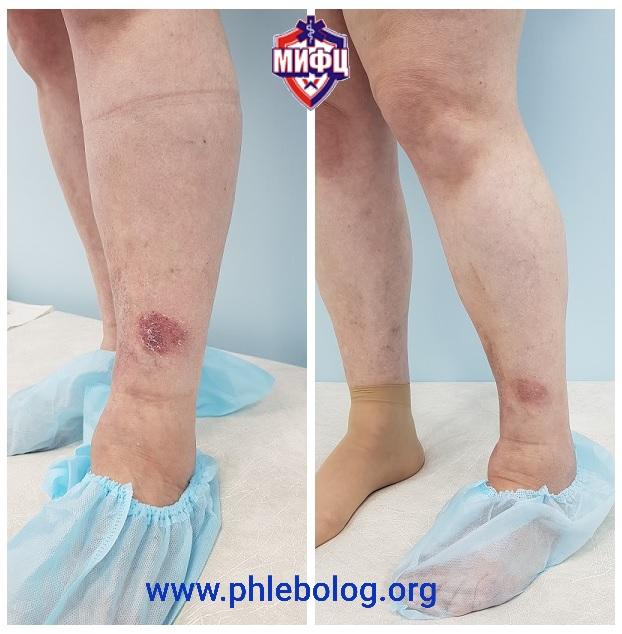
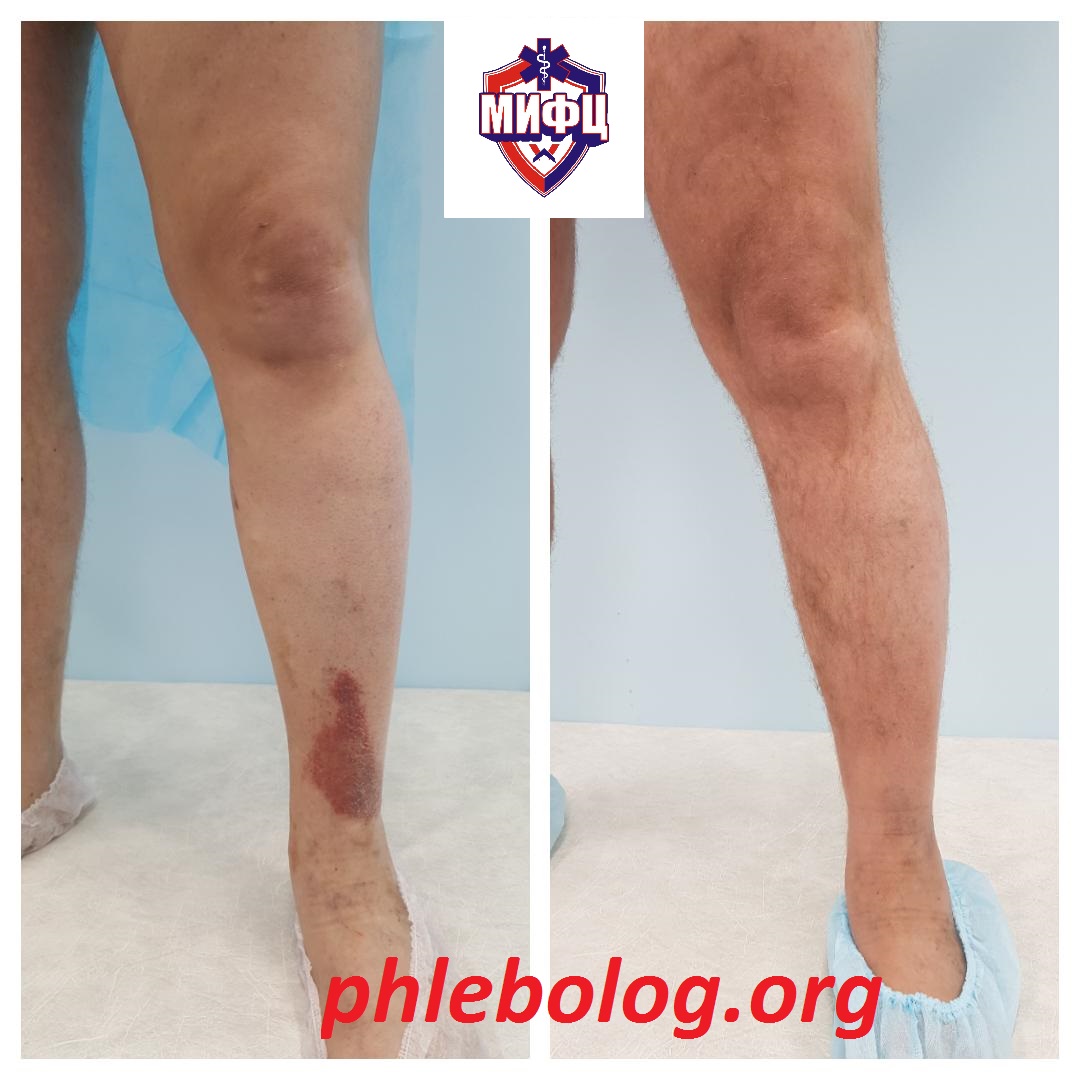
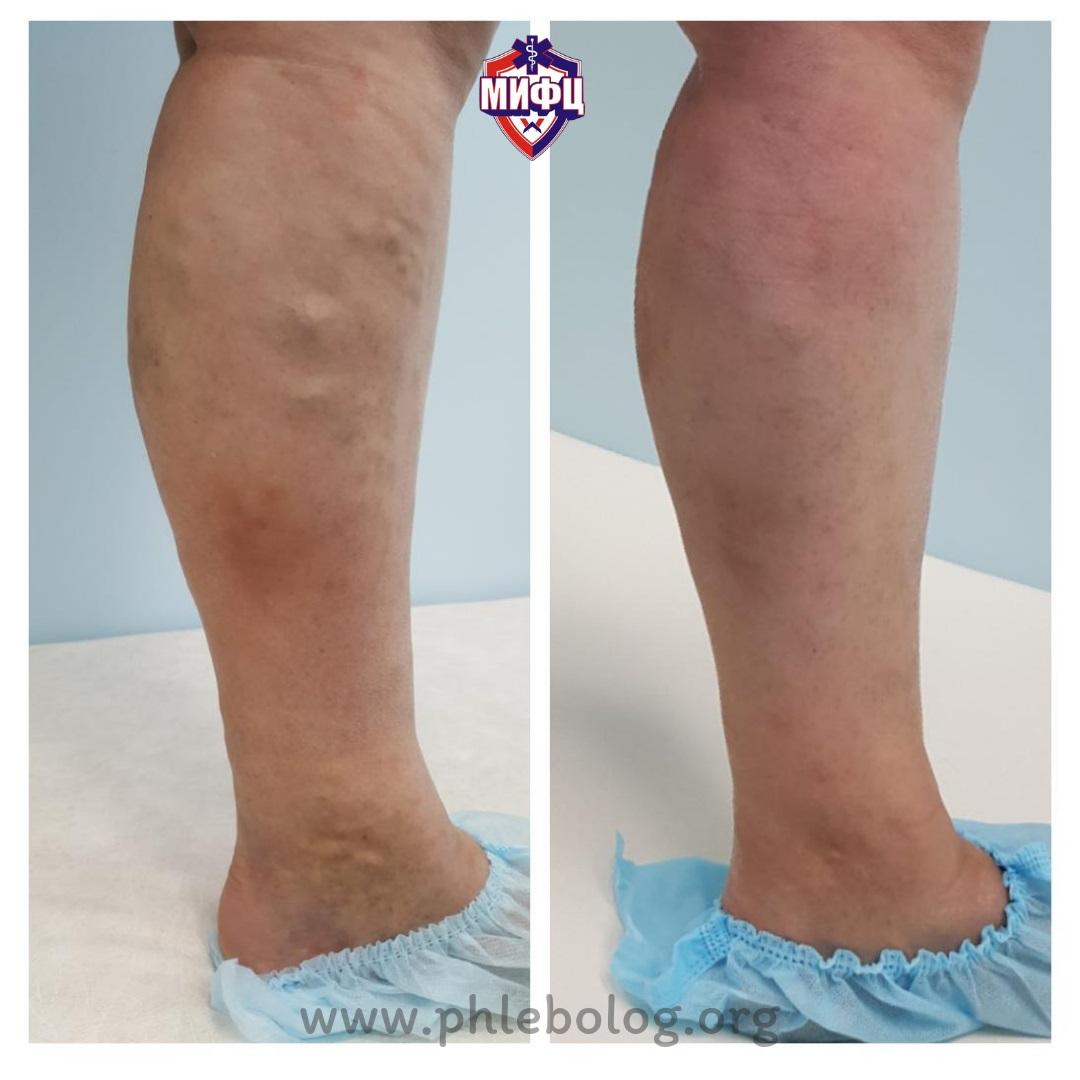
Результаты лечения трофической венозной экземы. Фото до и после лечения
Результат лечения трофической экземы методом эндовенозной лазерной коагуляции (ЭВЛК) по немецкой технологии Biolitec в нашем центре
Фото до и после лечения трофической экземы на левой нижней конечности
Результат лечения трофической венозной экземы методом радиочастотной абляции (РЧА) у нашей пациентки
Фото до и после лечения трофической венозной экземы на левой нижней конечности
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Как лечить венозную экзему ног в Москве?
Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Какое современное лечение венозной экземы ног в Москве?
В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Как лечить венозную экзему народными средствами?
Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
У моей мамы на ногах появилась венозная экзема, к какому врачу лучше обратиться?
Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Какие причины лежат в основе венозной экземы?
С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Гипостатический дерматит что это такое
В анамнезе часто отмечается наличие тромбоза глубоких вен, хирургической травмы или образования язвы, контакт с ирритантом или потенциальным аллергеном в средствах, применяемых пациентом с целью лечения раны.В семейном или личном анамнезе часто отмечается варикозное расширение вен.
Предрасполагающими и отягощающими факторами являются:ожирение, сахарный диабет, застойная сердечная недостаточность, переломы ног в прошлом, венозная гипертензия, врожденное отсутствие венозных клапанов, анемия, курение.
Пациенты жалуются на тяжесть и боль в ногах, которая усиливается при ходьбе и длительном пребывании в положении стоя и отеки к концу дня.При осмотре вен в положении стоя на пораженных конечностях они выглядят расширенными и извитыми. Характерными признаками являются дерматит и зуд.
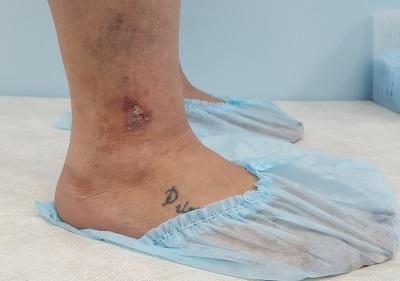
Подострый и хронический экзематозный дерматит возникает на голенях или вокруг венозной язвы.Дерматит четко выражен и ассоциируется с сухой, потрескавшейся, эритематозной кожей.Типичными клиническими признаками являются отек, пурпура, коричневая пигментация (гемосидероз), болезненные эрозии или язвы с четкими границами.Поражение кожи обычно двухстороннее, но может быть и односторонним.Пациентов беспокоит интенсивный зуд, экскориации способствуют возникновению вторичной инфекции.
Застойный дерматит является хроническим заболеванием, которое обычно рецидивирует, особенно часто после нерациональной местной терапии и контакта с водой.
Осложнения и атипичное течение
Диагноз ставится на основании клинической картины и анамнеза.
При показаниях проводят:
Имеются противопоказания.Проконсультируйтесь с врачом
Атопический дерматит: причины, симптомы, диета при дерматите у взрослых
Атопический дерматит – это хроническое заболевание кожных покровов воспалительного характера, протекающее с периодами обострения и ремиссии. Болезнь обычно возникает в младенческом возрасте. У взрослых часто наблюдается стабилизация состояния и длительная ремиссия, хотя отдельные проявления могут повторяться на протяжении всей жизни.
Атопический дерматит не является инфекционным заболеванием, он не передается от человека к человеку. Патология имеет наследственную предрасположенность.
Атопический дерматит принадлежит к иммуннозависимым болезням. Главным провоцирующим фактором являются мутации, которые приводят к разрушению белка, формирующего защитный барьер кожи. Это приводит к значительному водному дефициту а, как следствие, появлению аллергических реакций.
Обострения болезни возникают на фоне:
Болезнь заявляет о себе в раннем младенчестве — в возрасте от 2-3 месяцев. К школьным годам обычно отмечается улучшение состояния, рецидивы характерны в период полового созревания. Во взрослом возрасте заболевание диагностируется реже, часто развивается на фоне бронхиальной астмы.
Симптомы атопического дерматита
Клиническая картина заболевания:
Из-за сильного зуда пациент постоянно расчесывает пораженные участки, что приводит к дополнительному травмированию кожи и повышает риск попадания в организм вторичной инфекции.
Основные симптомы заболевания отрицательно сказываются на психологическом состоянии пациентов. Они становятся раздражительными, подавленными, испытывают неуверенность в себе и своей привлекательности. Пациенты также часто страдают бессонницей и синдромом хронической усталости.
Постоянное травмирование кожи несет в себе риск такого осложнения как пиодермия (бактериальная инфекция). На теле и на волосистой части кожи головы возникают гнойники. Еще одно осложнение — это присоединение вирусной или грибковой инфекции.
Диагностика и лечение
Лечение атопического дерматита осуществляет врач-дерматолог. Для диагностики проводят осмотр кожи пациента, назначают аллергические пробы, проведение гистологического исследования. Заболевание необходимо дифференцировать от псориаза, чесотки, себорейной экземы, грибковых заболеваний. Для этого анализируют характер и локализацию высыпаний.
Важной частью диагностических мероприятий является определение аллергена, который вызывает периоды обострения негативных реакций.
Лечение атопического дерматита направлено на минимизацию или полное исключение контакта с аллергеном, провоцирующим обострение. Для снятия зуда, воспаления и шелушения кожи назначают ряд медикаментозных средств. Среди них:
Все лекарственные препараты необходимо принимать исключительно по назначению врача и под его наблюдением. Самолечение опасно для здоровья.
Успех в лечении, полученный в результате приема лекарственных средств, должен подкрепляться другими методами лечения и коррекции. Пациенту показаны физиотерапевтические процедуры, такие как плазмафорез, акупунктура, лазеротерапия.
Большую роль в успешном лечении атопического дерматита играет организация правильного ухода за кожей. Поскольку в периоды обострения кожа становится чрезмерно сухой, необходимо пользоваться средствами для увлажнения и нормализации водно-липидного баланса верхнего слоя.
Ошибочно мнение, что при обострении дерматита нельзя принимать ванну. Напротив, кожа нуждается в бережном очищении и интенсивном увлажнении. Для принятия ванны нельзя использовать очень горячую воду.
Для увлажняющего эффекта лучше всего пользоваться специальными средствами-эмолентами. Они обеспечивают необходимый уровень увлажнения, питают и насыщают кожу, способствуют удержанию влаги клетками. Такой уход служит профилактикой нарушения целостности покровов и появления болезненных трещин.
Исследования доказали, что соблюдение правил специальной диеты значительно ускоряет процесс избавления от зуда и других реакций кожи. Диета при атопическом дерматите предусматривает дробное питание небольшими порциями, соблюдение питьевого режима (не менее 1,5–2 литров воды в сутки), включение в меню разнообразных блюд, приготовленных из разрешенных продуктов.
Пациентам разрешены нежирные сорта мяса и рыбы, кисломолочные продукты, капуста, огурцы, картофель, бананы, зеленые яблоки. Рекомендованы каши из перловой, гречневой, овсяной крупы с добавлением фруктов. Блюда лучше всего готовить на пару, запекать или тушить. При таком способе приготовления сохраняются витамины и полезные вещества.
Лицам, страдающим атопическим дерматитом, следует исключить из меню:
При атопическом дерматите у ребенка также важно соблюдать диету с исключением сильных аллергенов. Любой новый продукт вводят очень осторожно, небольшими порциями и следят за реакцией организма. Детям до полутора лет нужно обязательно сохранить грудное вскармливание.
Для того, чтобы достичь стойкой ремиссии, людям, страдающим атопическим дерматитом, необходимо соблюдать следующие профилактические меры:
Беременные женщины, страдающие атопическим дерматитом, должны позаботиться о профилактике заболевания у будущего ребенка. Для этого нужно воздержаться от приема ряда лекарственных препаратов, соблюдать соответствующую диету, выполнять предназначения врача.
Дерматит: причины, виды, симптомы, лечение
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
Симптомы дерматита
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
Лечение дерматита
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.
Застойный дерматит
, MD, PhD, Georg-August University of Göttingen, Germany
Застойный дерматит, а также хроническая венозная недостаточность Хроническая венозная недостаточность и постфлебитический синдром Хроническая венозная недостаточность – нарушение венозного оттока, иногда вызывающее дискомфорт, отек и изменения кожных покровов нижних конечностей. Постфлебитический (посттромботический). Прочитайте дополнительные сведения 


Общие справочные материалы
1. Erfurt-Berge C, Geier J, Mahler V: The current spectrum of contact sensitization in patients with chronic leg ulcers or stasis dermatitis: New data from the Information Network of Departments of Dermatology (IVDK). Contact Dermatitis 77(3):151–158, 2017. doi: 10.1111/cod.12763
Симптомы и признаки застойного дерматита
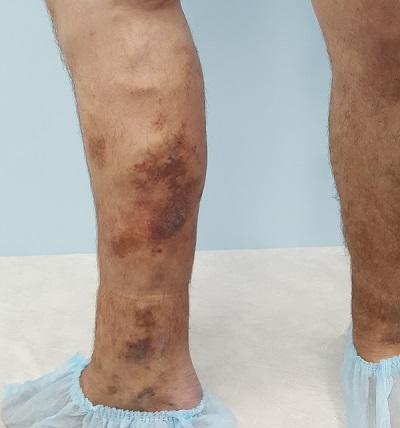
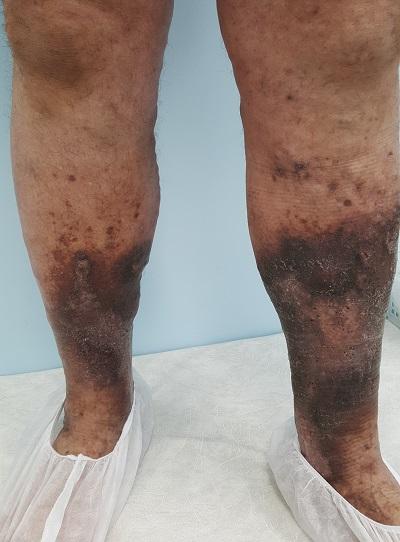
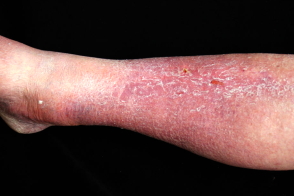
Проявления, типичные для застойного дерматита, включают зуд, слабо выраженную эритему, шелушение и лихенизацию, чаще всего на голенях. Также присутствуют бляшки, часто мокнущие и покрытые коркой, обычно с бактериальной суперинфекцией.
Хронический застойный дерматит может появиться как фиброзное утолщение кожи и гиперпигментация. Изменения характерны как для светлокожих (верхняя часть туловища), так и темнокожих (нижняя часть туловища) людей. Поражения можно отчетливо рассмотреть на фотографии ниже.
Изображения предоставлены Thomas Habif, MD.
На данной фотографии показана центральная крупная сочащаяся язва, окруженная хронически измененной от гиперпигментации и уплотненной фиброзной кожей.
Роберто А. (Roberto A.) Penne-Casanova/SCIENCE PHOTO LIBRARY
Язвы венозного застоя образуются в результате несвоевременного лечения застойного дерматита; они могут быстро развиваться при первых признаках застойного дерматита.
Изображение предоставлено Thomas Habif, MD.
Диагностика застойного дерматита
Диагноз застойного дерматита устанавливается на основании данных клинической картины, представленной характерными очагами поражения на коже и другими признаками постоянно отекающей ноги и венозной недостаточности. Может потребоваться консультация врача-флеболога и обследование (например, доплеровская ультрасонография).
Лечение застойного дерматита
Лечение причин отекания
Компрессия и возвышенное положение
Лечение осложнений (например, вторичная инфекция, аллергический контактный дерматит, язвы)
Следует максимально скорректировать причину хронического отека. Часто показаны возвышенное положение и компрессия ног. Хроническая венозная недостаточность Хроническая венозная недостаточность и постфлебитический синдром Хроническая венозная недостаточность – нарушение венозного оттока, иногда вызывающее дискомфорт, отек и изменения кожных покровов нижних конечностей. Постфлебитический (посттромботический). Прочитайте дополнительные сведения 
Кроме того, неэрозированный застойный дерматит часто отступает при местном использовании умеренно активных кортикостероидов (например, триамцинолона ацетонида 0,1% крема или мази). Для лечения эрозированых (мокнущих) очагов поражения предпочтение отдается гидроколлоидным повязкам.
Язвы лучше всего поддаются терапии компрессами и успокаивающими повязками (например, с пастой с оксидом цинка); также эффективны другие повязки (например, гидроколлоидные) ( Уход за раной Уход за раной Пролежни – это участки некроза и изъязвления, возникающие в местах, где мягкие ткани сдавливаются между костными выступами и внешними твердыми поверхностями. Они возникают по причине постоянного. Прочитайте дополнительные сведения 
Для лечения сочетанной флегмоны Флегмона Флегмона – это острая бактериальная инфекция кожи подкожных тканей, чаще всего обусловленная стрептококками или стафилококками. Симптомы и признаки – это боль, приливы жара, быстро распространяющаяся. Прочитайте дополнительные сведения 
Не следует использовать многокомпонентные или многочисленные наружные средства или безрецептурные препараты. Кожа при дерматите на фоне стаза более восприимчива к действию прямых раздражителей и потенциальных сенсибилизаторов (например, антибиотиков, анестетиков, основ наружных препаратов, в особенности ланолина или ланолинового спирта).
Ключевые моменты относительно застойного дерматита
Застойный дерматит развивается в результате хронического отека, чаще всего на коже голеней.
Симптомы включают эритему, шелушение, зуд и лихенификацию, а также мокнущие эрозии и образование корок.
Осложнения включают вторичные инфекции, язвы и контактную чувствительность.
Часто требуется приподнятое положение и компрессия.