Гломерулонефрит что нельзя делать
Лечение хронического гломерулонефрита
Хронический гломерулонефрит – это болезнь, поражающая почки человека. Патологический процесс приводит к поражению почечных клубочков, развитию почечной недостаточности, а также появлению артериальной гипертонии. Гломерулонефрит развивается в организме как самостоятельная болезнь, и как следствие вовремя не предупрежденного нефрита.
Недуг большую часть времени проходит в скрытой форме, не доставляя беспокойство организму. Во избежание осложнений необходимо до конца пролечивать все приобретенные заболевания и обязательно проводить медицинское обследование. Скрытая форма длится много лет (от 10 лет до 20 лет)
Осложнения хронического гломерулонефрита:
Хронический гломерулонефрит почек присущ всем возрастным группам.
Причины и симптомы хронического гломерулонефрита
Причины заболевания следующие:
Основные симптомы хронического гломерулонефрита:
Отеки тела не всегда подлежат диагностике при визуальном осмотре. Отечность определяется при регулярном контроле веса, при скорректированном питании постоянная прибавка в весе говорит о скрытой отечности.
Вылечить хронический гломерулонефрит поможет квалифицированный специалист, расписав схему лечения, исходя из особенностей течения болезни и индивидуальных предпочтений пациента.
Диагностика гломерулонефрита
Диагностика хронического гломерулонефрита включает в себя ряд исследований:
Биопсия назначается выборочно, так как имеет ряд противопоказаний:
При исследовании мочи во внимание берется количественные показатели белка, отдельные виды исследования предполагают сбор мочи не разовый, а суточный.
Все исследования проводятся квалифицированными и опытными специалистами. Любой вид исследования назначает врач, после консультативного приема.
Как проходит лечение
Лечение хронического гломерулонефрита включает в себя комплекс мероприятий:
Медикаментозное лечение включает в себя:
При тяжелом течении болезни желательна госпитализация больного. Постоянное наблюдение у специалиста.
В первую очередь во время лечения пациента устраняется источник воспалительного процесса. При соблюдении всех рекомендации и точном лечении, возможно, достичь положительных результатов.
Выбор квалифицированного специалиста и хорошей клиники поможет быстрее и эффективнее предупредить развитие заболевания.
Уход и рекомендации
Профилактика хронического гломерулонефрита зависит от источника воспалительного процесса и образа жизни человека:
Оздоровление в стенах клиники пойдет на пользу при таком заболевании. Так как постоянное наблюдение специалиста поможет своевременно изменять схему лечения для достижения эффективности. Разрешены оздоровительная гимнастика и лечебная физкультура
Противопоказания
При хроническом гломерулонефрите больному следует отказаться от следующего:
Комплексный подход к лечению заболевание, соблюдение всех рекомендаций и поддержание здорового образа жизни помогут облегчить состояние и добить положительных результатов в борьбе с заболеванием.
Питание при остром и хроническом гломерулонефрите
Гломерулонефрит объединяет группу заболеваний почек, главным образом инфекционно-аллергической природы, протекающих остро или хронически с поражением клубочков (гломерул) почек и разной степенью выраженности отеков, артериальной гипертензии и изменений мочи: наличием в ней белка (протеинурия), крови (гематурия) и т. д. При нарушении выделительной функции почек и их недостаточности ухудшается удаление из организма продуктов обмена веществ, прежде всего белкового.
Выбор диеты и продолжительность ее соблюдения зависят от особенностей течения болезни, выраженности нарушений функций почек и сердечно-сосудистой системы.
Основные принципы диетотерапии:
1) резкое уменьшение в рационе натрия — пищу готовят без добавления поваренной соли, хлеб бессолевой, исключают все соленые продукты. При отсутствии артериальной гипертензии и выраженных отеков допустимо 3—4 г поваренной соли для подсаливания пищи, но не в первые дни заболевания;
2) потребление жидкости должно соответствовать или на 0,3—0,5 л превышать выделяемое больным за предыдущие сутки количество мочи;
3) при отсутствии явлений почечной недостаточности содержание белка в рационе умеренно ограничивают — не более 0,9 г на 1 кг нормальной массы тела больного, в среднем до 60 г в день (50% животные);
4) ограничение экстрактивных веществ мяса, рыбы, грибов (крепкие бульоны и соусы, мясо и рыба без отваривания), пряностей, крепкого чая, кофе, какао. Указанным требованиям в основном соответствует диета № 7, которую можно использовать при легком течении болезни с первых ее дней или после 1—2 дней разгрузочных углеводных диет без поваренной соли — сахарной, компотной, яблочной, арбузной, картофельной и др. Допустима кефирная разгрузочная диета (см. «Разгрузочные и специальные диеты»).
При гломерулонефрите средней тяжести разгрузочные углеводные диеты применяют с 1-го дня болезни. Выбор разгрузочной диеты определяется как возможностями пищеблока, так и вкусами больного и его переносимостью отдельных продуктов. В арбузный, компотный, виноградный, кефирный дни жидкость больному не дают. При соблюдении постельного режима энергоценность диеты № 7 не должна превышать 2000—2100 ккал. При ухудшении состояния больного, находящегося на диете № 7, можно применить одну из указанных выше разгрузочных диет. При высокой артериальной гипертензии или выраженных отеках поваренную соль полностью исключают из диеты в среднем на 10—15 дней от начала заболевания. Увеличение в диете калия за счет богатых им овощей, плодов, круп, сваренного в кожуре картофеля, содержащих калий заменителей поваренной соли — санасола и лечебно-профилактической соли позволяет сократить сроки резкого ограничения или исключения поваренной соли. Для улучшения вкуса пищи используют томатный и другие кислые соки, лимонную кислоту, слабый уксус, вываренный лук, пряные овощи, умеренно-разрешенные пряности. Большое значение имеет разнообразие блюд и кулинарных приемов обработки пищи. Например, овощи можно употреблять в сыром, вареном, тушеном и слегка поджаренном виде.
При тяжелом течении острого гломерулонефрита с задержкой выделения мочи и отеками на 1—2 дня исключают прием пищи и жидкости: лечение «голодом и жаждой». Затем на 2— 3 дня назначают сахарные или другие углеводные разгрузочные диеты с последующим переводом на диету № 7. При нарушении выделительной функции почек с накоплением в крови азотистых шлаков вместо диеты № 7 назначаются диеты № 7А или № 7Б. При наличии нефротического синдрома содержание белка в рационе увеличивают с учетом суточной протеинурии, а потребление поваренной соли должно быть минимальным — до 3 г в день.
При хроническом гломерулонефрите часть клубочков почки перестает функционировать, развиваются их склероз и почечная недостаточность. Заболевание может протекать бессимптомно, с той или иной степенью отеков, артериальной гипертонии, протеинурии, нарушений азотовыделительной функции почек (т. е. с хронической почечной недостаточностью) или с нефротическим синдромом. Поэтому питание при хроническом гломерулонефрите зависит от ведущих в клинике симптомов.
При хроническом гломерулонефрите вне обострения, без нарушений азотовыделительной функции почек, при отсутствии отеков и артериальной гипертонии и наличии только небольших изменений в моче показана диета № 7 или даже № 15 с умеренным ограничением поваренной соли (8—10 г в день) и белка — до 60—65 г (50% животного происхождения), нормальном потреблении свободной жидкости. Ограничение белка в известной мере предупреждает развитие почечной недостаточности. При общем физиологически нормальном содержании жиров и углеводов в рационе желательно ограничить животные жиры и источники сахара при увеличении за их счет растительных масел и крахмалсодержащих, богатых пищевыми волокнами продуктов. Это обусловлено нередкими при хроническом гломерулонефрите нарушениями жирового и углеводного обмена, способствующими атеросклерозу.
При возникновении артериальной гипертензии необходимо уменьшить потребление поваренной соли — до 5—6 г в день. Целесообразно постепенное ограничение потребления соли в целях адаптации вкусовых ощущений и функции почек. При артериальной гипертензии в рационе надо увеличить источники калия, включая диетические заменители поваренной соли. Для улучшения вкуса малосоленой пищи используют кислые соусы, пряные овощи, пряности, слабый уксус, лимонную кислоту. При обострении хронического гломерулонефрита назначают на 1—3 дня в зависимости от тяжести состояния углеводные разгрузочные диеты (сахарную, рисовую, компотную, фруктовую, овощную, картофельную) с последующим переходом на диету № 7.
Гломерулонефрит: симптомы, причины, лечение
Содержание
В названии этого недуга, образованного сочетанием греческого и латинских терминов, заложен:
Почечный клубочек — это составляющая рабочей единицы почки — нефрона (в каждой почке их около миллиона). Здесь осуществляется первый этап очистки крови и образуется т.н. первичная моча. Для дальнейшего «досмотра» и возвращения в организм полезных компонентов она отправляется в канальциевый аппарат нефрона и постепенно превращается в то, с чем организм готов расстаться — в т.н. вторичную мочу.
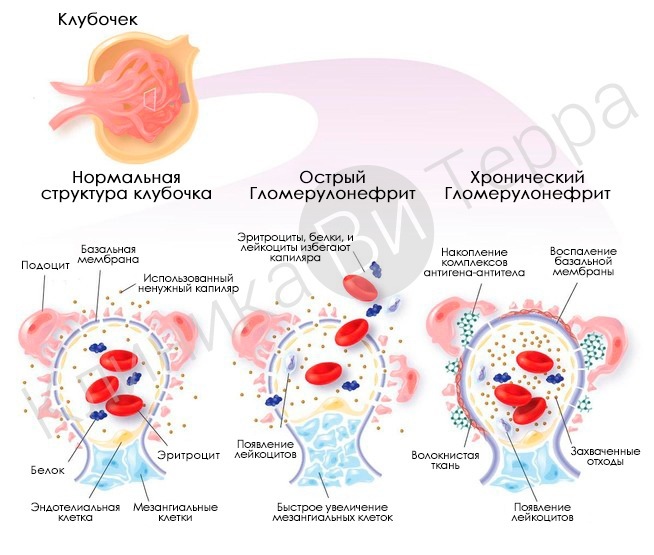
Острый гломерулонефрит
Воспалительное повреждение почечных клубочков (а в последующем — и других составляющих органа) имеет иммунную природу. Иммунные механизмы играют особую роль в начале заболевания (в дальнейшем к его развитию подключаются и не иммунные факторы). Соединения, образовавшиеся в ответ на внедрение «чужака» (особенно, повторное) с целью его обезвреживания (т.н. иммунные комплексы), оседают в почках, запуская каскад воспалительных реакций. Их итогом становится морфологическое и функциональное изменение нефронов, их постепенное истощение и отмирание. В результате почки перестают адекватно справляться с возложенной на них ролью. А организм, с одной стороны, теряет то, что ему нужно (например, белки и клетки крови), и вынужденно сосуществует с тем, от чего хочет и должен избавляться (токсичные продукты обмена).
Острому воспалению клубочкового аппарата, как правило, присуще и острое начало с ярко выраженной симптоматикой (см. ниже). Встречается и т.н. латентный тип с нерезкими признаками, преимущественно выявляемыми с помощью лабораторных исследований.
Острый характер недуга более присущ юному возрасту (дети и подростки) и имеет благоприятный прогноз. У 20% заболевших болезнь принимает хронический характер.
Хронический гломерулонефрит
Сценарий развития патологических изменений почечной ткани аналогичен острому типу (комбинация иммунных и не иммунных факторов). Течение длительное. Возможны обострения. Прогноз определяется стадией процесса на момент выявления (компенсированная, декомпенсированная, терминальная — тяжелая степеньпочечной недостаточности), клинической формой патологии (нефротическая, гипертоническая, гематурическая, латентная, смешанная). Чаще всего речь идет о повышении качества жизни и отодвигании сроков наступления почечной недостаточности. Иногда случается полная ремиссия.
Мембранозный гломерулонефрит
Морфологическая разновидность (выявляемая при анализе биопсийного материала) острого и хронического поражения клубочкового аппарата почек.
Гломерулонефрит у детей
На его долю приходится около половины показаний к использованию гемодиализа и последующей трансплантации почки. Симптомы и механизм развития недуга аналогичны «взрослому» варианту.
Причины гломерулонефрита
Значимым триггерным фактором служит переохлаждение.
Причины гломерулонефрита у детей
Все вышесказанное справедливо и для детского возраста. К отмеченному стоит добавить дисфункции иммунной системы наследственного характера.
На первом месте (в случае острой формы недуга) стоит предшествующая стрептококковая инфекция (острый тонзиллит, скарлатина, пневмония и др.).
Первопричины хронической формы часто остаются неизвестными. Большую роль в развитии обеих форм поражения клубочкового аппарата играют различные аллергические и аутоиммунные недуги.
Симптомы гломерулонефрита
Начало острого типа недуга (при классическом течении) пропустить сложно:
Возможные предвестники острого состояния:
Латентная форма характеризуется нечеткими признаками: небольшим повышением давления, незначительной примесью крови в моче, болью в пояснице.
Проявления хронической формы недуга определяются его вариантом, длительностью течения (и степенью декомпенсации), наличием и стадией почечной недостаточности. Например, для гипертонической формы характерны: сердечные и головные боли, мелькание мушек в поле зрения, незначительные количества крови и белка в моче, стойкое повышение давления. По мере прогрессирования недуга снижать давление соответствующими препаратами становится все труднее.
Нефротический тип характеризуется значительными отеками, сильными нарушениями белкового и жирового обмена, склонностью к формированию тромбов.
Смешанный тип самый агрессивный. Проявляются стремительно нарастающими симптомами почечной недостаточности — неспособности почек справляться со своей работой, ведущей к сбоям во всех системах жизнеобеспечения организма. Для нее характерны (степень выраженности определяется стадией):
Симптомы сломерулонефрита у детей
Аналогичны взрослому варианту с некоторыми особенностями:
Лечение гломерулонефрита
Лечение острого гломерулонефрита
Как правило, проводится в стационаре. Огромной немедикаментозной поддержкой организму служит:
Лекарственное лечение направлено на устранение причинного фактора и ведущих синдромов (отечного, гипертензивного, дисметаболического): антимикробные, мочегонные, гипотензивные, детоксицирующие, противовоспалительные, иммуномодулирующие средства. К последним относятся, в том числе, сильнодействующие препараты с множественными побочными эффектами — цитостатики и глюкокортикоиды.
Лечение хронического гломерулонефрита
В период обострения основные принципы те же. В период ремиссии полный покой трансформируется в щадящий режим избегания переохлаждений и перегрузок (как физического, так и психического плана). Советуется тщательное устранение инфекционных очагов (регулярное посещение ЛОР- врача и стоматолога). Диета становится неотъемлемым спутником жизни. Некоторые продукты (например, алкоголь, газированные напитки, жирное мясо и др.) исключаются полностью. Иногда требуется дополнительный прием препаратов, содержащих незаменимые аминокислоты. При отсутствии тяжелых осложнений очень хороший результат дает периодическое пребывание в районах с сухим и жарким климатом. Некоторые пациенты, оставаясь в этих местах на ПМЖ, полностью излечивались.
Сухие и жаркие условия позволяют почкам «отдохнуть», так как в процесс освобождение от токсинов (с потом) активно включается кожа.
Лечение гломерулонефрита у детей
Аналогично вышеприведенному варианту.
Травы при гломерулонефрите
Травы — это мощные лекарства. В индивидуально подобранной комбинации фитосборы могут оказывать полный спектр «услуг», необходимых в лечении гломерулонефрита: снижать давление, устранять отеки и воспаление, восстанавливать ткани, гармонизировать обмен веществ, выводить токсины и уменьшать их образование и пр. Способен ли фитосбор полностью заменить медикаментозную терапию? Ответ на этот вопрос очень индивидуален. В любом случае подобрать его может только врач-фитотепапевт после осмотра пациента и ознакомления с результатами лабораторных и инструментальных исследований. Собственную диагностику врач-фитотерапевт может провести, например, используя метод определения состояния различных систем организма по радужной оболочке глаза (иридодиагностика).
В лечении пациентов, страдающих гломерулонефритом, могут использоваться другие холистические методы традиционной медицины — классическая и резонансная гомеопатия, остеопатия, иглотерапия, цигун-терапия. Большую роль играет индивидуально подобранная диета и режим физических упражнений.
Сочетаются ли методы классической медицины с традиционными? Да. «Пропорция» определяется длительностью и тяжестью заболевания, индивидуальными особенностями организма и течения недуга и выбором самого человека.
Гломерулонефрит: лечение
Одной из причин развития почечной недостаточности является острый гломерулонефрит. Наиболее часто заболевание встречается у детей дошкольного и школьного возраста. Это связано с неокрепшей иммунной системой, которая не может противостоять инфекции. Контактируя с больными детьми в детском саду или школе, ребенок подвергается риску заражения.
Одной из причин развития почечной недостаточности является острый гломерулонефрит. Наиболее часто заболевание встречается у детей дошкольного и школьного возраста. Это связано с неокрепшей иммунной системой, которая не может противостоять инфекции. Контактируя с больными детьми в детском саду или школе, ребенок подвергается риску заражения. Гломерулонефрит встречается и у взрослых людей. Толчком к развитию болезни могут послужить такие неблагоприятные факторы как сырость или переохлаждение организма. К предрасполагающим факторам относят наследственную предрасположенность к аллергии и экссудативно – катаральный диатез.
Причины заболевания
Существует несколько основных факторов, которые могут привести к гломерунефриту:
Симптомы заболевания
В процессе развития болезни происходит поражение сосудов почечных клубочков (гломерул), что приводит к нарушению нормального функционирования органа. Основными симптомами заболевания являются:
Диагностика заболевания
Наша клиника обладает всем необходимым оборудованием для проведения диагностики организма и выявления заболевания на ранних стадиях его развития. При подозрении на гломерулонефрит мы проводим следующие лабораторные исследования:
Правильно поставленный диагноз – это гарантия эффективности проведенного курса лечения и, как следствие, скорейшего выздоровления.
Лечение современными методами
Лечение гломерулонефрита включает в себя:
Консервативное лечение
Специалисты нашей клиники проводят политику бережного отношения к здоровью пациента. По возможности мы предлагаем консервативное лечение гломерулонефрита, которое включает в себя:
Тяжелая терапия, связанная с использованием гормональных препаратов используется в крайних случаях.
Акустическая стимуляция почек на аппарате Интрафон-3
Мы используем в своей работе новейшее оборудование для лечения ряда заболеваний. Аппарат Интрафон – 3 активно используется специалистами нашей клиники для лечения гломерулонефрита.
Принцип действия основан на облучении акустическими волнами пораженного органа. При проведении процедуры ощущается легкая вибрация. В результате улучшается кровообращение и наблюдается положительная динамика в самочувствии. Функции почек восстанавливаются до 30% при начальной стадии заболевания, и до 20-25% при тяжелых формах протекания болезни.
Физиотерапевтическое лечение
Физиотерапевтическое лечение включает в себя следующие методы:
Медикаментозная терапия
Данная форма лечения наиболее эффективна при соблюдении диеты и постельного режима. Курс лечения назначается врачом после тщательного исследования. Прием препаратов желательно производить под наблюдением медицинского персонала нашей клиники.
Последствия и осложнения заболевания, если не лечить
Гломерулонефрит – это опасное заболевание, которое требует незамедлительного лечения. При ненадлежащем уходе за больным возможны осложнения:
Обращаясь в нашу многопрофильную клинику, вы получаете квалифицированную медицинскую помощь и начинаете сотрудничать с командой профессионалов.
Лечебное питание при заболеваниях почек
Заболевания приводят к ухудшению функциональности почек и мочевыводящих путей, что симптоматически проявляется снижением аппетита, жаждой, отечностью ног, гипертонией. В организме накапливаются продукты обмена, нарушается метаболизм. Нормализировать его возможно с помощью диеты, поэтому она является важной частью основной терапии.
ОСНОВНЫЕ ПРИНЦИПЫ
Строгая диета или стол №7 назначается пациентам с хронической почечной недостаточностью, нефротическим синдромом или гломерулонефритом. При остальных патологиях излишнего ограничения питания не требуется. Достаточно лишь уменьшить употребление соли, пряностей, острых приправ и обязательно исключить спиртное.
Основными принципами правильного питания при заболеваниях этой сферы является ограничение потребления белка, соли, снижение калорийности блюд. Необходимо также устраивать разгрузочные дни.
ОГРАНИЧЕНИЕ БЕЛКА
Обмен белков в организме заканчивается образованием азотистых шлаков. Пораженные болезнью почки не справляются с его выведением, поэтому вещества в избытке скапливаются в крови. Вместе с тем, белок является необходимым строительным материалом для клеток, и полностью исключить его из рациона нельзя. Поэтому употребление белка следует именно ограничить, а не прекратить. Для этого пациентам рекомендуется выбирать мясо и рыбу сортов с наименьшим содержанием жира. Желательно их готовить без масла, избегая жарки на сковороде. Разрешены яйца кур.
Пациентам с хронической почечной недостаточностью ежедневно разрешается употреблять 20-50 грамм белка. Этот показатель зависит от выраженности заболевания и массы тела пациента.
В ряде случаев белки исключаются полностью. Но продолжительность безбелковой диеты не должна превышать 1-2 недель. Из-за резкого отказа от белковой пищи самочувствие может значительно ухудшиться.
При небольших отклонениях в работе почек этот вид питания не назначают. Сохранить баланс помогут разгрузочные дни с интервалом один-два раза в неделю.
ОГРАНИЧЕНИЕ СОЛИ
Употребление соли уменьшают в том случае, если в связи с основным почечным заболеванием наблюдаются также отеки и гипертония. Принцип заключается в том, что при приготовлении продукты не солят. Лишь после того, как еда готова, ее немного подсаливают. Суточная норма составляет 2-3 грамма в день (половина чайной ложки).
При составлении меню нужно помнить, что в полуфабрикатах и готовых изделиях фабричного производства присутствует соль, причем в значительных дозах. К этой категории относится даже хлеб. Если вы не найдете место, где продают выпечку без соли, то стоит научиться печь его самостоятельно. Конечно, повышенное содержание соли характерно для мясных полуфабрикатов, копченостей, домашней засолки, консервов, твердого сыра, малосольной рыбы. Также запрещено пить воду с высокой степенью минерализации.
В бессолевой диете есть свои положительные стороны – можно гораздо лучше почувствовать вкус, особенно это относится к сырым овощам.
ЗАПРЕЩЕННЫЕ И РАЗРЕШЕННЫЕ ПРОДУКТЫ
Лечебное питание предполагает также исключение еды, в которой содержится много фосфора и калия. Это творог, сухофрукты и бананы, орехи, а также субпродукты: потроха, печень, сердце и др.
РАЗГРУЗОЧНЫЕ ДНИ
Дни разгрузки при наличии почечных патологий нужно устраивать регулярно и систематично. Принцип прост – в течение дня нужно кушать один тип продуктов. Рекомендованы дни, когда следует ограничить себя ягодами и фруктами, или арбузами, овощами, соками, овсянкой.
Разрешается съесть за сутки до 1,5 кг, при этом пищу делят на 5 подходов к столу. Овощи можно кушать сырыми, а также приготовить без зажарки. Салат из свежих овощей можно заправить маслом или сметаной с низким процентом жирности. Очень эффективен разгрузочный огуречный день.
ПИТАНИЕ ПРИ МОЧЕКАМЕННОЙ БОЛЕЗНИ
Диета зависит от химического состава камней. Если при диагностике обнаружены оксалаты, то категорически запрещены щавель, салат, шпинат и другая листовая зелень. Нельзя употреблять кофе, шоколад, какао. Обязательно исключают продукты, богатые аскорбиновой кислотой: черная смородина, редис, цитрусы. Рекомендуется увеличить употребление витамина В6, который содержится в черном хлебе, гречке, овсянке. Для пациентов будут очень полезны цветная капуста, тыква, фасоль, чернослив, баклажаны.
В том случае, если при диагностике находят ураты, нужно употреблять продукты, ощелащивающие мочу. Полезны каши, мед, сухофрукты, картофель. Под запретом – мясо и рыба, потроха, полуфабрикаты и готовые консервы.
По противоположному принципу строится питание при обнаружении фосфатных камней. Для закисления мочи требуется питаться мясом и рыбой, при этом полностью исключить молоко и кисломолочные продукты, соки, компоты и супы из овощей.
Продолжительность диеты не должна быть дольше 1 месяца. Это связано с тем, что питание по одной и той же схеме может спровоцировать образование камней иного типа.
Подобрать правильный рацион питания и проконтролировать его эффективность поможет врач-нефролог.
Запишитесь на прием, позвонив по номеру телефона Воронежа +7 (473) 373-03-03 или онлайн.