Гмн 2 степени что такое
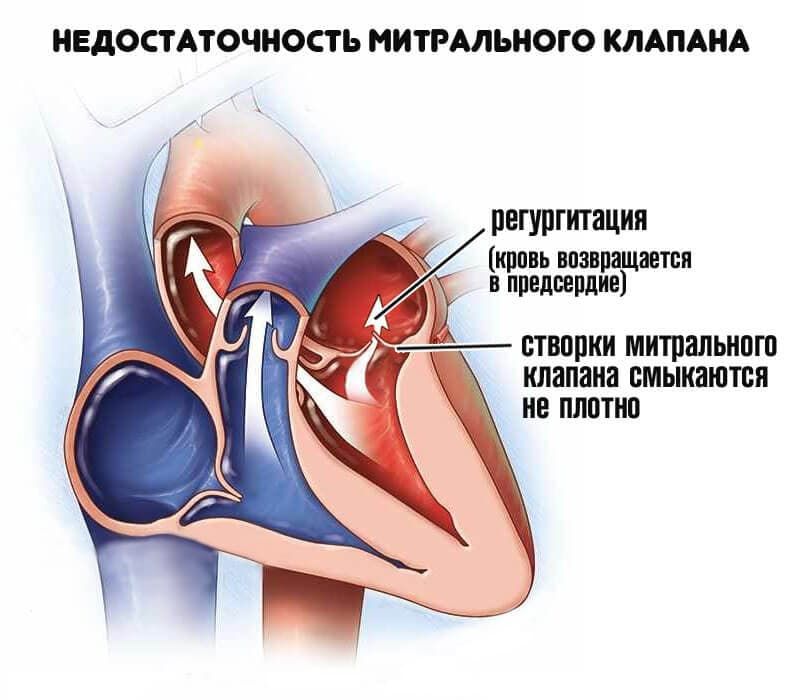
Митральная недостаточность
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
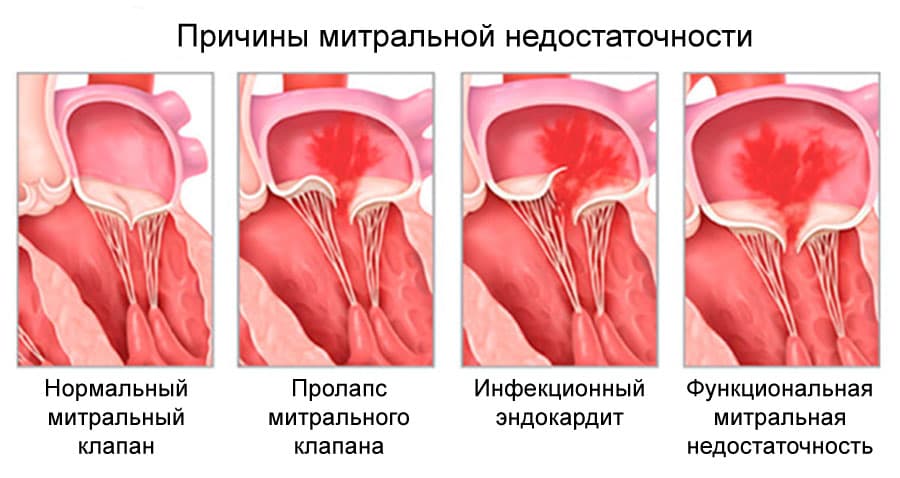
Этиология митральной недостаточности:
Развитие острой митральной недостаточности, рефрактерной к медикаментозной терапии, является показанием к экстренному хирургическому вмешательству.
Проявления клинических симптомов митральной недостаточности обусловлено тяжестью недостаточности митрального клапана и функционального состояния левого желудочка.
Симптомы
Наиболее типичная жалоба – это одышка, которая возникает при умеренной и тяжелой хронической митральной недостаточности и клиника острой левожелудочковой недостаточности при острой митральной недостаточности. Наличие фибрилляции предсердий до операции является независимым предиктором снижения отдаленной выживаемости после операции на митральном клапане по поводу хронической митральной недостаточности.
Диагностика митральной недостаточности
Эхокардиография (ЭХОКГ) занимает ведущее место в диагностике недостаточности митрального клапана и определения показаний по тактике ведения больного. При недостаточной информативности трансторакальной ЭХОКГ и уточнения возможности реконструктивной операции на митральном клапане должна быть выполнена чрезпищеводная ЭХОКГ.
ЭХОКГ позволяет определить этиологию митральной недостаточности, ее тяжесть –компенсаторные возможности левого желудочка, наличие осложнений (левожелудочковая недостаточность, легочная гипертензия, правожелудочковая недостаточность), выявить другие пороки сердца.
ЭХОКГ исследование позволяет оценить степень недостаточности митрального клапана по отношению площади потока регургитации к площади левого предсердия:
Если ИБС не является причиной митральной недостаточности и нет данных за сопутствующую ИБС показания к операции могут быть определены без катетеризации сердца.
Применение инвазивных методов обследования показано пациентам с ишемической дисфункцией митрального клапана:
Коронароангиография позволяет уточнить наличие стенозирующего поражения коронарных артерий и определить показания к реваскуляризации миокарда в сочетании с хирургической коррекцией митральной недостаточности.
Показания к оперативному лечению митральной недостаточности
Классификация рекомендаций и уровни достоверности в формате АКК/ААС:
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
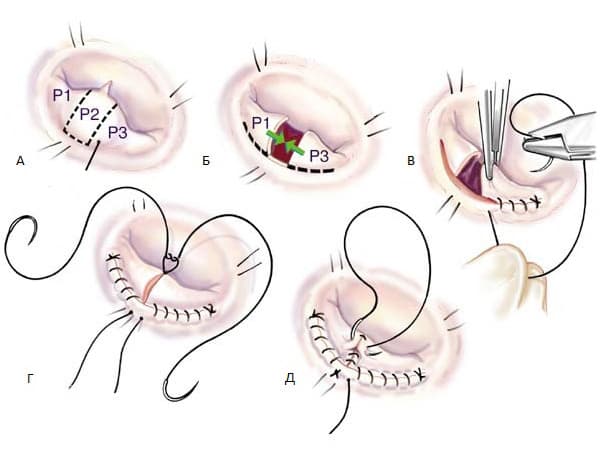
Хирургическое лечение недостаточности митрального клапана
1. Пациенты с острой тяжелой митральной недостаточностью (Уровень достоверности: B)
2. Пациенты с хронической тяжелой недостаточностью митрального клапана и СН II, III, IV ФК по NYHA, при отсутствии тяжелой дисфункции ЛЖ (тяжелая дисфункция ЛЖ определяется как фракция выброса меньше 30%) и/или КСР больше 55 мм. (Уровень достоверности: B)
3. Асимптомные пациенты с хронической тяжелой митральной недостаточностью и легкой, умеренной дисфункцией ЛЖ, фракция выброса 30-60% и/или КСР больше или равно 40 мм. (Уровень достоверности: B)
4. Более показана пластика, чем протезирование митрального клапана у большинства пациентов с тяжелой хронической митральной недостаточностью, которым необходима операция, и пациенты должны быть направлены в хирургические центры с большим опытом по восстановлению МК. (Уровень достоверности: C)
КЛАСС IIА
1. Показана пластика МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса больше 60% и КСР меньше 40 мм), у которых вероятность хороших результатов пластики клапана больше 90 %. (Уровень достоверности: B)
2. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с нормальной функцией ЛЖ и пароксизмом фибрилляции предсердий. (Уровень достоверности: C)
3. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с сохраненной функцией ЛЖ и легочной гипертензией (систолическое давление ЛА больше 50 мм рт.ст. в покое или больше 60 мм рт.ст. при нагрузке). (Уровень достоверности: C)
4. Показано вмешательство на МК у пациентов с тяжелой хронической МР*, развившейся в результате первичной патологии митральных структур, симптомами III-IV ФК по NYHA и тяжелой дисфункцией ЛЖ (фракция выброса мене 30% или КСР больше 55 мм), которым больше подходит восстановление МК. (Уровень достоверности: C)
КЛАСС IIБ
КЛАСС III
1. Вмешательство на митральный клапан не показано асимптомным пациентам с митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса более 60% и КСР менее 40 мм), у которых есть существенные сомнения о возможности пластики МК. (Уровень достоверности: C)
2. Изолированная операция МК не показана пациентам с легкой или умеренной митральной недостаточностью. (Уровень достоверности: C)
Своевременность оперативного вмешательства позволяет добиться хороших результатов хирургической коррекции пороков сердца, уменьшает степень оперативного риска и улучшает отдаленные результаты хирургического лечения.
Гипертрофия аденоидов
Гипертрофия аденоидов (аденоидные вегетации/разрастания, гипертрофия носоглоточной/глоточной миндалины) – это стойкое увеличение носоглоточной миндалины. Может встречаться как изолированно, так и в сочетании с гипертрофией небных миндалин.
Носоглоточная миндалина (аденоиды) – скопление лимфоэпителиальной ткани в верхней части носоглотки. Результат ее увеличения называется гипертрофией аденоидов, а при воспалении процесс называют аденоидитом. В сочетании с небными, трубными и язычной миндалинами составляют кольцо Пирогова-Вальдейера, расположенного на входе в верхние дыхательные пути и пищеварительный тракт и выполняющего роль местного иммунного барьера.
Гипертрофия аденоидов чаще всего наблюдается в возрасте от 2 до 6 лет, но может встречаться и в более позднем возрасте.
Существует несколько классификаций аденоидов по степени увеличения. Наиболее популярно разделение, основанное на субъективной оценке врачом размера миндалины при осмотре:
Однако недостаточно только оценки размера миндалины, важным критерием является тщательный сбор анамнеза.
Гипертрофия аденоидов I-II степени в возрасте от 2 до 6 лет зачастую является физиологическим процессом, который связан с тем, что ребенок начинает активно контактировать с окружающим миром и миндалина подвергается постоянной антигенной стимуляции.
Выраженная (или патологическая) гипертрофия, которая приводит к описанным ниже симптомам, может возникнуть из-за инфекционной или неинфекционной причины. Среди инфекционных выделяют следующие:
Среди неинфекционных причин выделяют гастроэзофагеальный рефлюкс, аллергию, длительное воздействие сигаретного дыма.
Симптоматика при гипертрофии возникает из-за увеличения размеров миндалины и/или наличия в ней хронических воспалительных изменений (хронический аденоидит). Хотя эти процессы зачастую связаны (длительное воспаление приводит к гипертрофии), нужно учитывать, что так происходит не всегда. Например, при аденоидных вегетациях I степени могут присутствовать выраженные признаки хронического воспаления, а при вегетациях III степени может вообще не быть клинических проявлений. При физиологической гипертрофии процесс проходит без каких-либо симптомов либо с незначительными проявлениями.
При выраженной гипертрофии у ребенка затруднено носовое дыхание, в связи с чем он дышит через рот, храпит во время сна, иногда с остановками дыхания (синдром обструктивногоапноэ во сне). Нарушение вентиляции полости носа приводит к слизистым выделениям, частым риносинуситам. Характерно чихание, неприятный запах изо рта. Крупные аденоиды давят на мягкое небо, у детей нарушается фонация и артикуляция, дети гнусавят. Если аденоиды блокируют слуховые трубы, это может проявляться рецидивирующими острыми отитами, снижением слуха, связанным со скоплением в среднем ухе жидкости (экссудативный средний отит). Со временем из-за кислородного голодания ребенок становится вялым и апатичным, раздражительным. Происходит ухудшение памяти, снижение внимания, трудности в обучении. Сон с открытым ртом в течение длительного времени приводит к нарушению развития лицевого скелета. Твердое небо становится высоким и узким, нижняя челюсть узкой и удлиненной, нарушается прикус, что в будущем может потребовать ортодонтического лечения. Опытный оториноларинголог сразу распознает типичный «аденоидный» вид ребенка.
Различают острое и хроническое воспаление слизистой оболочки носоглоточной миндалины:
Золотым стандартом диагностики в общемировой практике и стандартом нашей больницы является проведение эндоскопического осмотра полости носа. Данное исследование мы проводим тонким гибким фиброскопом под местной анестезией.
Проведение рентгенографии в боковой проекции является распространенным способом оценки гипертрофии, однако может вводить в заблуждение. Например, на рентгенограмме может быть видна картина аденоидов III степени из-за увеличения трубных миндалин (они находятся по бокам от носоглоточной), из-за отека слизистой оболочки или скопления густой слизи. Данный метод применяется только в случае невозможности проведения эндоскопии носоглотки.
Важно проводить дифференциальную диагностику с заболеваниями, которые могут иметь похожие клинические проявления (юношеская ангиофиброма, атрезия хоан, полипоз, увеличение задних концов нижних носовых раковин, гипертрофия трубных миндалин).
Физиологическая гипертрофия без каких-либо проявлений или с минимальной симптоматикой лечения не требует, однако необходим эндоскопический осмотр для проведения дифференциальной диагностики.
Лечение может быть консервативным. Оно включает устранение факторов, которые могут вызывать гипертрофию: аллергия, гастроэзофагеальный рефлюкс, пассивное курение. Соответственно, в ряде случаев необходим мультидисциплинарный подход оториноларинголога, аллерголога, гастроэнтеролога и педиатра. Положительный эффект может оказать смена климата на более благоприятный, например, морской. Топические кортикостероиды у детей с трех лет используются в качестве дополнительного лечения, при этом в ряде исследований отмечался некоторый положительный эффект, но целом данные об эффективности этих препаратов неоднозначны. При остром и обострении хронического аденоидита в случае бактериальной инфекции проводится лечение антибиотиками. Также в лечении используют орошение носоглотки солевым раствором. Применение различных масел, муколитиков, местных антибактериальных препаратов, растворов серебра, фитопрепаратов, физиотерапия на сегодняшний день не имеют качественной доказательной базы.
В некоторых случаях без оперативного лечения не обойтись. Операция нужна далеко не каждому ребенку и для нее нужны конкретные показания. При их определении врачи Ильинской Больницы следуют принципам доказательной медицины, опираясь на общемировой опыт. Среди показаний – неэффективность консервативного лечения, рецидивирующие инфекции, острые отиты и синуситы, «аденоидное» лицо. Родители должны понимать, что длительный отказ от операции при наличии показаний, попытка «переждать» или «перерасти» гипертрофию аденоидов может привести к осложнениям, лечение которых в дальнейшем потребует большого количества времени и может отрицательно повлиять на развитие ребенка. Согласно рекомендациям Американской Академии Оториноларингологии и Хирургии Головы и Шеи, аденотомию следует проводить в следующих случаях:
При наличии патологии небных миндалин зачастую операцию по их резекции/удалению проводят одновременно (аденотонзиллотомия/аденотонзиллэктомия), а при экссудативном среднем отите одновременно проводят шунтирование.
Аденотомия со временем претерпела значительные изменения. Ранее эту операцию проводили под местной анестезией с помощью специального ножа (аденотом) под контролем небольшого зеркала, а иногда и вслепую. Во время операции ребенок испытывал стресс, а хирург мог не в полном объеме выполнить операцию. В наше время подобный подход практически не используется, однако в некоторых клиниках сохранился.
Хроническая ишемия головного мозга
Одним из самых распространённых диагнозов на приёме у невролога для пациентов старшей возрастной группы является хроническая недостаточность мозгового кровообращения, дисциркуляторная энцефалопатия. Согласно Международной классификации болезней 10-го пересмотра-МКБ-10- эти термины отсутствуют и принято название «хроническая ишемия головного мозга». По примерным оценкам, заболеваемость хронической ишемией мозга в России превышает 700 на 100000 населения. хроническая ишемия головного мозга включает в себя ряд разнообразных по клиническим проявлениям состояний, объединённых общим формирующим болезнь механизмом, в основе которого лежит медленно прогрессирующая недостаточность кровоснабжения мозга, ведущая к возникновению множественных очаговых изменений ишемического или дегенеративного характера, которые в дальнейшем обуславливают нарушение работы мозга. Наибольшее влияние в развитии хронической ишемия головного мозга оказывают атеросклероз, артериальная гипертензия, их сочетание.
При атеросклеротическом поражении затрагиваются крупные сосуды, которые со временем стенозируются. Поражается сначала один, реже два магистральных сосуда, затем процесс охватывает большинство артерий головы. Снижение кровотока возникает при сужении 70-75% площади просвета артерии, что описывается врачом функциональной диагностики, как гемодинамически значимый стеноз.
Для гипертонического поражения, наоборот, характерно повреждение мелких сосудов головного мозга. Особенно опасно кризовое течение гипертонии, во время которого значительно возрастает нагрузка на сосуды Поражённые атеросклерозом артерии оказываются не в состоянии поддерживать нормальный мозговой кровоток, структура их стенок со временем нарушается, что является причиной ОНМК.
Клинически хроническая ишемия головного мозга имеет прогрессирующее развитие симптомов и характеризуется ступенеобразным нарастанием неврологического и когнитивного дефектов с чередованием периодов резкого ухудшения, частичного регресса и относительной стабилизации.
Выделяют три стадии хронической ишемии головного мозга:
В клинике хронической ишемии головного мозга выделяют несколько основных неврологических синдромов. К ним относятся цефалгический, вестибуло-атактический, психопатологический, синдром пароксизмальных расстройств, пирамидной недостаточности, псевдобульбарный синдром.
Цефалгический синдром характеризуется болями в различных отделах головы. Часто связь между головными болями и гемодинамическими нарушениями отсутствует. В процессе прогрессирования хроническай ишемии головного мозга приступы головной боли становятся реже.
Вестибуло-атактический синдром один из наиболее частых у пациентов с хронической ишемией головного мозга. Он включает в себя вертиго, нарушение координации движений, неустойчивость, шум в голове. Эти жалобы возникают при недостаточности кровообращения в вертебро-базилярной системе, а также возрастными изменениями вестибулярного аппарата, ишемией преддверно-улиткового нерва.
Пароксизмальные расстройства при хронической ишемии головного мозга разнообразны и включают в себя эпизоды транзиторной глобальной амнезии, синкопальные состояния, дроп-атаки, эпилептические припадки. Тяжесть таких состояний нарастает по мере прогрессирования ишемии и сопутствующих заболеваний.
Психические расстройства часто присутствуют на всех стадиях хронической ишемии мозга. Сначала они носят характер астеноневротических, депрессивных, тревожных нарушений, на II-III стадиях к ним присоединяются когнитивные нарушения, возникает деменция.
Основные обследования у пациентов с хронической ишемией головного мозга:
Лечение и профилактика хронической ишемии головного мозга должны быть направлены на коррекцию текущего сосудистого заболевания. Во главу угла ставится антигипертензивная терапия, профилактика тромбозов, снижение уровня холестерина крови. Также важным компонентом лечения является коррекция сопутствующих заболеваний (сахарного диабета, нарушений сердечного ритма, сердечной недостаточности, ожирения), нарушений сна и тревожно-депрессивных расстройств. Заметную роль играют сосудистая терапия, нейропротекция, улучшение нейрометаболизма. Рекомендуется комплексное лечение, включающее немедикаментозные методы воздействия: психотерапия, ЛФК, массаж, физиотерапевтическое лечение.
В клинике «Первая неврология» представлены разнообразные аппаратные методики, способствующие улучшению мозгового кровообращения, такие, как мезодиэнцефальная модуляция (МДМ- терапия), микрополяризация головного мозга, электросон. С помощью современной методики нейростимуляции CEFALY уменьшается интенсивность головной боли, улучшается память, концентрация внимания.
Наши специалисты
Тарасова Светлана Витальевна
Деревянко Леонид Сергеевич
Палагин Максим Анатольевич
Романова Татьяна Александровна
Детский невролог.
Стаж: 24 года.
Темина Людмила Борисовна
Детский невролог высшей категории.
Кандидат медицинских наук.
Стаж: 46 лет.
Журавлёва Надежда Владимировна
Мизонов Сергей Владимирович
Безгина Елена Владимировна
Дроздова Любовь Владимировна
Хирургическое лечение при патологии миндалин в детском возрасте. Что же такое миндалина?
Структура статьи
Вместе с другими лимфоидными образованиями носоглотки миндалины образуют глоточное лимфатическое кольцо
Миндалины служат местным иммунным органом, неким барьером от бактерий и вирусов, которые попадают в глотку при актах дыхания и глотания.
Миндалины подразделяются на:
Аденоиды лечить или удалять
Самой распространённой патологией у детей являются увеличение носоглоточной миндалины (аденоидные вегетации, аденоиды). По данным разных авторов наличие аденоидов отмечается у детей до 14 лет от 5 до 45% случаев.
Кашель не всегда связан с аденоидитом (воспалении аденоидов). Зачастую кашель связан с той или иной проблемой в нижних отделах дыхательной системы (трахеит, бронхит, пневмония, детские инфекции). Для исключения данной патологии ребёнка необходимо проконсультировать у педиатра, который проведёт аускультацию (послушает шумы органов), дав заключение о наличие или отсутствии патологии.
За счет специфического места расположения, на аденоиды, невозможно нанести мазь, подействовать спреями, воспользоваться полосканием из-за этого аденоиды лечатся сравнительно долго.
Каковы показания к удалению аденоидов (аденотомия)?
Но если совместно с лечением у педиатра эффекта не наблюдается, то по закону хирургии ткань, которая мешает человеку жить, удаляется.
Хронический тонзиллит и гипертрофия небных миндалин
Нёбные миндалины так же, как и аденоиды являются важной составляющей организма ребенка. Рост нёбных миндалин приходиться на возраст от пяти до семи лет, далее после восьми лет миндалины уменьшаются и имеют вид как у взрослых. Различают три степени гипертрофии нёбных миндалин, в зависимости от их размера. Гипертрофия (увеличение нёбных миндалин) не всегда являться хроническим тонзиллитом.
Хронический тонзиллит ставиться на основании осмотра, анамнеза и жалоб со стороны пациента.
Хронический тонзиллит условно можно разделить на две формы: декомпенсированную и компенсированную.
При компенсированной форме тонзиллита воспаление наблюдается только в нёбных миндалинах, а нарушения функций внутренних органов при данной форме тонзиллита нет. Жалобы могут быть на дискомфорт в глотке, неприятный привкус и запах из ротовой полости.
О данной форме хронического тонзиллита можно говорить тогда, когда воспаление в нёбных миндалинах приводит к нарушению функции остальных органов, или же когда отмечаются рецидивирующее течение ангин (два раза в год и чаще в течении двух лет). При декомпенсации в большинстве случаев могут появляться следующие симптомы: тонзиллогенная интоксикация: общая слабость, стойкий субфебрилитет (температура тела 37.0-37.5), периодически боль в суставах, боли в области сердца, мышечные боли, осложнения со стороны почек.
При компенсированном тонзиллите ребенку можно попробовать провести курс консервативной терапии в виде промывание лакун нёбных миндалин. Процедура проводится следующим образом. При помощи канюли (тонкой длинной иголочки тупой на конце), специального антисептического раствора проводиться промывание каждой лакуны небной миндалины под контролем зрения. В меру возраста ребенка и личностных особенностей характера не всегда процедура может быть выполнена.
По аналогии с аденоидами нёбные миндалины, которые на фоне проводимой консервативной терапии не несут свою иммунную функцию нуждаются в санации (хирургическом лечении тонзиллэктомии).
Врачи-оториноларингологи ( ЛОР-врачи ) Центра эндохирургии и литотрипсии имеют огромный опыт решения проблем связанных с заболеваниями ЛОР органов в том числе миндалин. У нас есть возможность не только осмотреть ребёнка, поставить диагноз, назначить лечение, но и показать ребёнка смежным специалистам, для того чтобы коллегиально выбрать дальнейшую тактику лечения. В ЦЭЛТ проводится эндоскопическое исследование носоглотки, при котором имеется возможность визуализации аденоидов их точного расположения относительно полости носа и слуховых труб.
В случаях, когда консервативное лечение неэффективно и при наличии соответствующих показаний в дневном хирургическом стационаре проводятся операции по удалению аденоидов (аденотомия), частичному удаление миндалин (тонзиллотомия), полное удаление миндалин (тонзиллэктомия).
Все операции производятся под общим обезболиванием. После операции ребёнок находиться в палате под динамическим наблюдением, в течение 3-4 часов. После осмотра врача-хирурга и врача-анестезиолога-реаниматолога, выписывается домой. О других преимуществах дневного стационара ЦЭЛТ Вы можете прочитать на нашем сайте.
В нашей многопрофильной клинике всегда рады помочь Вам и вашим детям.
Лечение дисплазии шейки матки 2 степени
Содержание:
Дисплазия шейки матки 2 степени, заболевание, характеризующееся ростом клеток на поверхности или в канале матки. Это умеренная степень поражения, поэтому при отсутствии своевременного лечения болезнь может прогрессировать и перерастать в злокачественный процесс.
Что такое умеренная дисплазия шейки матки
Шейка матки представляет собой конусовидный отдел матки, который располагается в ее нижней части. Внутри шейки есть цервикальный канал, соединяющий полость органа и влагалище. Внешняя часть матки покрыта эпителиальными клетками, отвечающими за выработку слизи и препятствующими попаданию в матку среды влагалища:
Стрепто и стафилококков.
При дисплазии защитный барьер нарушается ввиду изменения клеток.
Эпителий включает три морфологических типа:
Однослойный или многослойный плоский эпителий.
Дисплазия может затрагивать как плоский, так и цилиндрический эпителий. Чаще всего изменение клеток обусловлено влиянием ВПЧ, гормональных изменений, связанных с повышением уровня эстрогена и прогестерона.
Современные врачи наряду с понятием дисплазия, используют цервикальную интраэпителиальную неоплазию. Этот термин подразумевает, что в ткани образовываются новые, несвойственные для нее клеточные элементы. Прогрессирование заболевания приводит к нарушению строения, формы и структуры ткани.
При второй степени атипии, нормальное строение клеток и их последовательность нарушается. Изменения затрагивают большую часть эпителиального пласта. Причем клетки изменяются уже на морфологическом уровне. Умеренная дисплазия шейки матки 2 степени в гинекологии обозначается как ЦИН-2.
Главная опасность заболевания заключается в вероятности злокачественного перерождения атипичных клеток. Измененный эпителий выступает в роли основания тела опухоли и дальнейшего метастазирования, развития вторичных опухолей.
Кроме того, дисплазия может спровоцировать появление рубцов на слизистых оболочках, кровотечение, снижение общего иммунитета, осложнения, вызванные влиянием вторичной инфекции.
Причины
Специалисты в качестве главной причины развития дисплазии выделяют активность вируса папилломы в женском организме. Вирус и имеет около 200 различных подтипов, часть из которых вызывает предраковые заболевания, а другие генитальные бородавки и кондиломы.
Вирус может попасть в женский организм только половым путем. Риски инфицирования значительно возрастают при:
Раннем начале половой жизни до 18 лет.
Ранних родах до 16 лет.
Частой смене половых партнеров.
Наличии заболеваний, связанных со снижением иммунитета.
Пренебрежении барьерными методами контрацепции.
Чаще всего дисплазия возникает из-за следующих факторов:
Влияния вирусов, чаще всего ВПЧ.
Ранних сексуальных контактов.
Рождения нескольких детей.
Заболеваний венерического характера.
Отсутствия лечения воспалительных процессов во влагалище и шейки матки.
Влияния на организм вредных привычек.
Игнорирования регулярных осмотров у гинеколога и отказ от цитологического обследования.
В отдельных случаях специалисты отмечают влияние наследственного фактора, когда заболевание проявляется у родственников.
Признаки и симптомы
В 10-15% случаев дисплазия шейки матки 2 степени симптомы практически не проявляются. Болезнь проходит в латентной форме и диагностируется в ходе планового посещения врача. Явные признаки могут проявиться только, если атипичные изменения сопровождаются влиянием инфекционного агента, вирусов или грибков. В таком случае первые признаки развития заболевания схожи с эндоцервицитом или кольпитом:
Зуд и жжение в области влагалища.
Обильные выделения с неприятным запахом и сгустками крови.
Выделения, проявляющиеся после полового контакта.
Болевые ощущения для дисплазии не характерны. Если иммунитет находится в нормальном состоянии, то через некоторое время признаки воспалительного процесса исчезнут. На фоне гонореи, кондиломатоза или хламидиоза дисплазия шейки матки 2 степени симптомы лечение имеет более специфические.
Как диагностировать дисплазию 2 степени
Дисплазия средней степени шейки матки не имеет ярко выраженных клинических признаков, а потому чаще всего диагноз ставится случайно в ходе планового осмотра у гинеколога.
Специалист изучает все жалобы женщины, проводит осмотр в гинекологическом кресле. В ходе первичного осмотра специалист может заметить незначительные изменения слизистой такие как покраснения, блеск по окружности зева, изменение структуры эпителия, наличие пятен.
В качестве дополнительных методов исследования применяются:
Расширенная кольпоскопия. Процедура подразумевает осмотр внутренних половых органов при помощи специального увеличительного прибора. Врач осматривает слизистые влагалища и матки. В ходе кольпоскопии проводятся пробы с уксусной кислотой и Люголем, позволяющие выявить измененные участки тканей. Воздействие уксусной кислоты низкой концентрации способствует снижению кровообращения, а Люголь меняет окраску гликогеновых капсул. Здоровые участки полностью меняют цвет, а поврежденные нет.
Цитологические исследование. Мазок на анализ берется во время обычного гинекологического осмотра. Если в организме женщины обнаружен ВПЧ, то в мазке будет наблюдаться акантоз (ороговевшие клетки с двуядерным строением). В ходе анализа видно, что пораженные вирусом клетки теряют свою форму, значительно увеличиваются в размерах.
Биопсия. Диагностическая процедура подразумевает получение образца материалов для дальнейшего гистологического исследования. Обычно биопсия проводится в ходе кольпоскопии. Анализ тканей дает врачам информацию о состоянии клеток и слоев эпителия. Этот анализ позволяет определить степень поражения тканей и стадию дисплазии.
ПЦР анализ. Этот анализ позволяет выявить присутствие в организме ВПЧ и определить какую нагрузку он создает. Исследование позволяет оценить риски развития онкологического процесса в шейке матки при выявлении античных клеток. ПЦР исследование назначается женщинам в возрасте старше 30 лет, которые имеют риск заражения ВПЧ, а также девушкам от 21 года, также входящим в группу риска.
Если основные методы диагностики не позволили обнаружить изменения, однако у врача остаются сомнения, то женщине может быть назначена бактериоскопия. Этот анализ определяет вид возбудителя. Дополнительно врач может выдать направление на ИФА.
Если дисплазия средней степени шейки матки сопряжена с эрозией и у врача имеются подозрения на злокачественный характер изменений, могут практиковаться методы дифференциальной диагностики. Они позволяют выявить разрушения в области слизистых и отследить ускоренный рост тканей.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
Лечение дисплазии шейки матки второй степени
Лечение дисплазии шейки матки 2 степени должно носить комплексный характер. Схема лечения подбирается индивидуально, в зависимости от этиологических и патогенных факторов. Главная задача, которая должна быть решена в ходе лечения, устранение не только физических проявлений болезни, но и ее первоисточника.
Консервативные методы терапии основываются на приеме лекарственных препаратов для подавления ВПЧ и активизации работы иммунной системы. Развитию дисплазии способствует сниженный иммунитет, а потому для устранения проблемы назначают витаминные комплексы, фолиевую кислоту, токоферол, селен и другие вещества, оказывающие положительное влияние на поврежденные клетки и способствующие выздоровлению.
Изопринозин назначают для подавления выработки белков вируса и приостановления деления клеточного ядра. Противовирусная терапия позволяет устранить атипичные изменения и восстановить ткани до нормального состояния.
Если дисплазия шейки матки 2 степени развилась на фоне воспалительного процесса, спровоцированного болезнями передающимися половым путем, лечение придется пройти не только пациентке, но и ее партнеру.
Деструктивная терапия применяется, если консервативное лечение проявило себя не эффективно и врачом выявлены показания для проведения такой методики лечения. Суть данного лечения основана на разрушении атипичных участков. Эффект достигается путем:
Криодеструкции. Для проведения процедуры применяется жидкий азот. Поврежденные области замораживаются и погибают. Этот метод лечения чаще всего применяется если есть необходимость устранить дисплазию у молодой, нерожавшей женщины. Эффективность методики достигает 80%. После процедуры на слизистой не остается рубцов или других следов вмешательства. Недостаток криодеструкции заключается в том, что для нее характерна слабая проникающая способность, что обуславливает необходимость повторного применения.
Лазерной терапии. Лазерный луч влияет на атипичные клетки и практически испаряет их. Патологически измененные ткани полностью удаляются, за счет чего врач может контролировать глубину проникновения луча. При этом лазер не влияет на эпителиальные клетки и рубцов на шейке не остается.
Диаметрокоагуляции. Измененные ткани прижигаются путем применения электрического тока. Эффективность метода достигает 100%, но есть ряд недостатков. За счет воздействия на ткани потока электронов, образовываются рубцы на заживление которых уходит несколько месяцев. Могут возникнуть маточные кровотечения, наблюдаются боли в нижней части живота, сбивается менструальный цикл. Ряд побочныйх эффектов возникает из-за того, что специалист не может контролировать глубину проникновения тока. Этот метод лечения используется преимущественно для терапии рожавших женщин, так как он сопряжен с высокими рисками бесплодия.
Радиоволнового лечения. Пораженные участки тканей удаляются при помощи волн. После удаления не остается рубцовой ткани. Удаление захватывает все измененные участки, восстановление проходит достаточно быстро.
Лечение дисплазии шейки матки 2 степени применяется, если консервативные методики не принесли желаемого результата. Как правило, операция проводится в первую фазу месячных. При 2 стадии дисплазии, хирургия является основой лечения, а медикаментозная терапия выступает лишь вспомогательной терапией к операции. Врачи рекомендуют сочетать традиционные методики лечения с народной медициной. Совмещая по совету врача народные средства и основную терапию можно ускорить выздоровление.
Прогноз дисплазии шейки матки 2 степени
Прогнозы выздоровления при дисплазии 2 степени положительны. К сожалению, самостоятельно подавить активность вируса организм уже не может. Но при правильно подобранном лечении за 2-3 года можно полностью избавиться от болезни. При умеренной дисплазии шейки матки лечение должно проходить под строгим контролем гинеколога. Даже после выздоровления, женщина в течение нескольких лет должна регулярно проходить контрольные обследования. По клиническим данным ВОЗ, в 16% умеренная степень переходит в тяжелую в течение двух лет с момента обнаружения, а в 25% случаев в течение пяти лет.
CIN 2 и беременность
Дисплазия 1-2 степени практически не несет угрозы для здоровья беременной и плода, но во время вынашивания возможно прогрессирование болезни, что может отразиться на состоянии плода. Это обусловлено тем, что при беременности уровень иммунитета снижается, а активность атипических изменений остается на прежнем уровне.
За счет значительного повышения уровня эстрогена изменяется шейка матки. Внутренний эпителиальный слой укорачивается и выворачивается наружу. На прогрессе заболевания может отразиться кислая среда во влагалище или проникновение вируса.
Профилактика
Для того чтобы вовремя обнаружить дисплазию и начать лечение, не стоит пренебрегать мерами профилактики. К таковым относятся:
Регулярное прохождение осмотра у гинеколога.
Избегание случайных половых связей.
Использование презерватива во время интимной близости.
Своевременное лечение заболеваний воспалительного характера.
Включение в рацион богатых на витамины продуктов.