Горло малиновое что означает
Красное горло
Автор, редактор и медицинский эксперт – Климович Элина Валерьевна.
Немного анатомии
Глотка является частью дыхательных путей и пищеварительного тракта. В ней располагается целый комплекс лимфоидных образований, называемых глоточным кольцом Пирогова-Вальдейера. В состав кольца входят небные, глоточная, язычная, трубные миндалины, а также лимфоидные гранулы и валики, которые находятся на боковых стенках глотки.
Причины покраснения горла
Покраснение горла может объясняться факторами, не связанными с инфекцией 2 :
Прием пищи, содержащей красные пищевые красители. В этом случае горло красное, но не болит.
При каких заболеваниях краснеет горло
Острый фарингит
При вирусном фарингите горло выглядит красным, «сухим», а основные жалобы — першение, сухость и боль в глотке, вызывающие навязчивый поверхностный кашель. Общее состояние зависит от характера ОРВИ.
Кроме вирусов и бактерий причиной возникновения острого фарингита могут быть:
Хронический фарингит
К его развитию могут приводить 3 :
рецидивирующие (повторяющиеся) острые респираторные заболевания, при которых поражаются верхние дыхательные пути и нарушается носовое дыхание: риниты, гаймориты, аденоидиты
периодический заброс содержимого желудка в пищевод и глотку
сахарный диабет, почечная и печеночная недостаточность, иммунодефицитные состояния 3
Лечение «красного горла»
Лечение фарингита, как основной причины покраснения горла, обычно подразумевает:
В большинстве случаев, когда заболевание вызвано вирусной инфекцией, бывает достаточно местной терапии 2 : орошения спреями, полоскания горла растворами и рассасывания таблеток с антисептиками.
Фарингит – заболевание, которое может приводить к осложнениям. Поэтому, если горло стало красным и начало болеть, нужно обращаться к врачу. Комплексное лечение поможет быстрее справиться с болезнью.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Скарлатина у взрослых: симптомы, причины, лечение
Симптомы скарлатины у взрослых появляются из-за острой инфекции, которая поражает преимущественно ротоглотку. Ярко выражена интоксикация, сыпь на коже, язык становится малиновым. Больной мучается от лихорадки, скарлатинозной ангины, локального лимфаденита. Возбудителем заболевания является стрептококк группы А. Он передается воздушно-капельным и контактным методом. Диагностику осуществляют на основе типичных, характерных признаков.
Симптомы и признаки скарлатины
Симптомы и лечение скарлатины взаимосвязаны. Общее состояние больного напоминает простуду. Он чувствует слабость, быстро устает даже от незначительных действий, повышается температура тела. В начальные периоды скарлатина напоминает грипп либо другое похожее заболевание, хотя спустя сутки начинает проявляться характерная сыпь при скарлатине. Она называется экзантемой. Ее вызывают эритрогенные токсины, которые являются составляющей экзотоксинов, выделяемых возбудителем заболевания. Из-за него начинается воспаляться верхние слои кожных покровов. Это аллергическая реакция организма. По характерным признакам ее можно отличить от высыпаний при других инфекционных заболеваниях. Прыщи по размерам мелкие. Сначала их можно заметить на шее и верхней области туловища. Кожа приобретает красноватый оттенок, становится шероховатой. За 2-3 дня сыпь переходит на все части тела. Она может держаться от нескольких часов до 5 суток. Потом на ее месте остается шелушение. Это отслаиваются клетки кожи, которые были поражены токсином возбудителя заболевания.
Также могут возникать и характерные признаки скарлатины на лице. Оно приобретает отечность, одутловатость. Вокруг губ и носа участок кожи очень бледный, что создает резкий контраст с малиновыми губами и щеками. В глазах блеск, характерный для лихорадки.
Внешний вид языка при болезни тоже изменяется. В первое время у него появляются налет беловатого или бурого оттенка. С четвертого дня налет исчезает, а язык приобретает характерную для скарлатины малиновую окраску, а также увеличение гладких сосочков. Он не будет изменяться вплоть до 12 дня заболевания. Такой признак еще называют «клубничный» или «малиновый» язык, что характерно для этой патологии.
Причины возникновения
Возбудителем скарлатины является отдельная разновидность стрептококка. Она может вызывать и другие болезни, например, рожистое воспаление, ангину. Так как возбудитель один, то заболеть взрослый человек может после контакта с больным, который страдает от таких болезней.
Стрептококк может находиться в организме человека в неактивном состоянии, то есть не проявляется в виде болезни. Носители этой инфекции, которая находится в своеобразном «спящем» виде, тоже являются источниками заболевания. Но в большинстве случаев заболевают скарлатиной именно после контакта с другим болеющим именно этим недугом. Период скарлатины, когда пациент является еще заразным – с первого по 22-й день.
Пути заражения
Скарлатина является заразным недугом. Чтобы заболеть, нужно общение и контакт с больным таким же заболеванием, ангиной или тем, кто является носителем стрептококковой инфекции. Также опасность представляют люди из окружения инфицированного с бронхитом, тонзиллитом. Это связано с тем, что они могут быть источником стрептококка гемолитического типа.
Выделяют несколько путей заражения:
В редких случаях инфекция передается через поврежденные кожные покровы. Это могут быть ожоги, раны, повреждения слизистых. Они и будут входными воротами для проникновения инфекции.
Факторы риска
Необходимо учитывать все пути заражения возбудителем заболевания и стараться избегать их. Обычно скарлатиной дети заражаются в возрасте 3-10 лет, когда посещают детские сады и школы, а вот взрослые болеют реже. То же самое касается и детей в первые полгода жизни. Обычно случаи заболевания приходятся на холодные месяцы года. В группе риска люди со слабым иммунитетом.
Осложнения
Все последствия скарлатины у взрослых объясняются особенностью возбудителя болезни. Стрептококк этой разновидности способен влиять на организм человека с трех сторон. Во-первых, он отравляет токсинами, которые плохо воздействуют на надпочечники, нервную систему, кровеносные сосуды, сердце, а также нарушают метаболизм. Во-вторых, он вызывает аллергическую реакцию, что считается наиболее опасным вариантом. В-третьих, это септическое воздействие, то есть бактерия распространяется по крови по всему телу, вызывая очаги гнойного воспаления в разных органах и системах.
Выделяют такие ранние осложнения скарлатины:
Наиболее серьезными поздними осложнениями являются:
Ранние осложнения проявляются примерно через 3-4 дня после того, как начинается болезнь. Но наиболее опасными являются поздние последствия. Вот почему чрезвычайно важна профилактика скарлатины.
Когда следует обратиться к врачу
Диагностикой скарлатины занимается врач-инфекционист. Определить заболевание можно по тому, как проявляется скарлатина. Необходимо обращать внимание на общее состояние больного. У него появляются симптомы, которые характерны для обычной простуды или гриппа. Однако после этого начинается сыпь в верхней части туловища, которая быстро распространяется по всему телу. Еще один характерный симптом – малиновый язык и щеки, а область носа и губ, наоборот, слишком бледная.
Подготовка к посещению врача
Обязательно нужно знать, как выглядит скарлатина, чтобы не пропустить ее начало. Рекомендуется записаться все симптомы, которые возникли в последнее время, а потом рассказать о них врачу.
Диагностика скарлатины
Пройти обследование и диагностику скарлатины можно в нашей клинике, которая располагается в центральном округе Москвы. Сначала осуществляется опрос пациента и общий осмотр. После этого делают общий анализ крови. Этого будет достаточно для постановки диагноза, т.к. заболевание имеет четкие характерные симптомы. Если появляются осложнения со стороны сердечно-сосудистой системы, то дополнительно назначают консультацию у кардиолога, а также проведение ЭКГ и УЗИ сердца. Если появился дополнительно отит, то требуется помощь отоларинголога с проведением отоскопии. Если последствия распространились на органы мочевыводящей системы, то проводят УЗИ почек.
Лечение
Врач в клинике расскажет, как лечить скарлатину. Он назначает антибиотики при скарлатине в обязательном порядке. Выбирает медикаменты индивидуально для пациента. Дополнительно назначают антигистаминные, жаропонижающие средства, а также препараты для укрепления сосудов, местной санации.
Домашние средства лечение
При скарлатине карантин не обязателен. Обычно лечение осуществляется дома. В больницу направляют только при тяжелом течении недуга, а также если в семье есть дети, и отсутствует возможность изолировать пациента. Обязательно в течение недели соблюдать постельный режим.
Профилактика
Не существует прививок от скарлатины, которые являются специфическими для этого заболевания. Это связано с тем, что существует огромное разнообразие видов этого возбудителя. Разрабатывается специальная вакцина, но она проходит клинические исследования. В качестве ее заменителя пока используют стрептококковый анатоксин.
Как записаться к инфекционисту
Записаться на прием к инфекционисту в АО «Медицина» (клиника академика Ройтберга) в центральном округе Москвы можно по круглосуточному телефону +7 (495) 775-73-60 или с помощью формы для записи на сайте. Адрес клиники: 2-й Тверской-Ямской пер. 10.
Красное горло
Такую же картину могут увидеть мамы при осмотре горла у своего ребенка.
Откуда берется красное горло?
Но стоит отметить, что оценка данного симптома иногда не является объективной, так как на нее влияют цветовосприятие, как самого пациента, так и врача, внешнее освещение. Поэтому пациенту стоит обратиться к врачу, для того чтобы тщательно собрать весь анамнез заболевания и выявить причину красного горла.
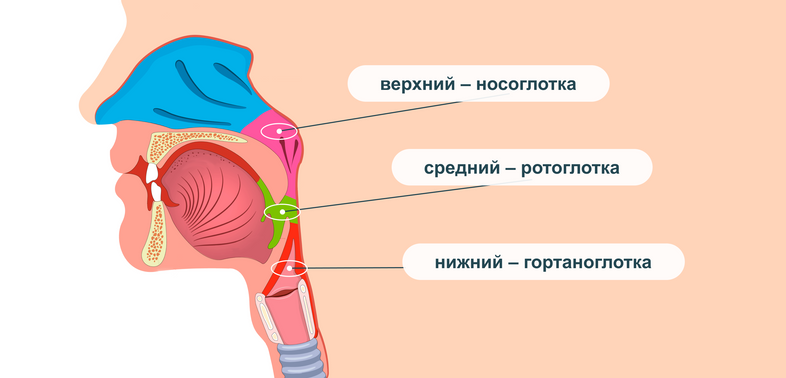
Анатомия глотки
Глотка располагается позади носовой и ротовой полостей; начинается у основания черепа и доходит до нижнего края 6-го шейного позвонка, где воронкообразно сужаясь, переходит в пищевод.
Выделяют три отдела глотки:
Носоглотка
Этот отдел глотки визуализируется только с помощью инструментов или видеоэндоскопического исследования.
Ротоглотка
Небные миндалины, дужки, язычок в момент глотания подвергаются трению, за счет чего их слизистая оболочка может казаться более красной (гиперемирована), в отличие от всей полости рта, десен и др. Но это всего лишь физиологический фактор.
Слизистая оболочка задней стенки глотки содержит элементы лимфоидной ткани, визуально похожие на гранулы. Слизистая оболочка ротоглотки имеет густую сеть сосудистых, лимфатических капилляров с богатой чувствительной иннервацией, в связи с чем патологические процессы сопровождаются симптомами – болью и дискомфортом в горле, ощущениями сухости и др. 1
Гортаноглотка
Гортаноглотка начинается на уровне верхнего края надгортанника и переходит в начальную часть пищевода.
Эта часть также визуализируется только при помощи инструментальных и видеоэндоскопических методов. Пациенту эта область визуально недоступна.
Заболевания слизистой оболочки рта сопровождаются различными патоморфологическими изменениями. Воспаление относится к самым распространенным патологическим процессам слизистой оболочки рта и глотки и является проявлением защитной реакции организма на влияние патогенного фактора. Течение и исход воспалительного процесса зависит от реактивности организма, локализации, активности и длительности действия патогенного фактора. 2
Причины красного горла
Инфекционные причины
Неинфекционные причины
В 70% случаев воспаления слизистой оболочки глотки вызываются вирусами ОРВИ (риновирусы, аденовирусы, коронавирусы, вирус гриппа и парагриппа), а также другими вирусами (энтеровирус, вирус герпеса, вирус Эпштейна – Барр при инфекционном мононуклеозе и иные).
Причиной воспаления могут быть бактерии:
Следует помнить, что красное горло может быть проявлением таких инфекционных заболеваний, как корь, скарлатина, краснуха. В ряде случаев требуется проведение дифференциальной диагностики с другими инфекционными заболеваниями.
Диагностика красного горла
Для выявления причины красного горла пациенту необходимо обратиться к врачу-оториноларингологу (ЛОР) или терапевту.
Для выявления поражения ротоглотки необходимо соблюдать определенные правила. Прежде всего для осмотра требуется достаточное освещение (лампа дневного света, лобный рефлектор и т. д.). Врач тщательно собирает анамнез для постановки правильного диагноза.
Врач-оториноларинголог может назначить консультацию других специалистов: гастроэнтеролога, стоматолога и прочих.
Выполняются различные лабораторные исследования: бактериологическое исследование (посев с задней стенки глотки и миндалин и ПЦР), анализы крови (общий анализ крови, СОЭ, С-реактивный белок).
Лечение красного горла
Для выбора эффективной тактики лечения необходимо в первую очередь определить причину красного горла.
Красное горло не является причиной назначения различных антибиотиков!
Антибиотики, противогрибковые или противовирусные применяются строго по назначению врача.
На красное горло – зеленый Тантум ® Верде
Лечение красного горла должно быть направлено прежде всего на уменьшение воспаления в глотке, небных дужках и задней стенке глотки.
Скарлатина у детей – этапы болезни и классификация
Содержание
Скарлатина относится к острым инфекциям, сопровождаемым интоксикацией, лихорадкой, сыпью по телу, покраснением горла и языка. Возбудителем заболевания является В-гемолитический стрептококк группы А (пиогенный стрептококк). В остром периоде заболевания при разрушении микроорганизмов выделяется эритротоксин, являющийся основным патогеном, поражающим органы и ткани. Наиболее часто скарлатиной болеют дети в возрасте 2-10 лет. Источник:
Shulman ST. Group A Streptococcus. In: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson Textbook of Pediatrics. 20th ed.
Philadelphia, PA: Elsevier; 2016:chap 183.
Как происходит заражение?
Инфекция передается воздушно-капельным путем: при кашле и чихании, а также через посуду, игрушки, одежду. Ребенок является источником инфекции за сутки до появления первых симптомов и в последующие 2-3 недели. Малыши 6-7 месяцев болеют редко, поскольку защищены материнским иммунитетом через грудное молоко. Чаще скарлатина встречается у детей до 10 лет, которые активно общаются друг с другом в детском саду и школе, гуляют на площадках.
Многие родители интересуются, может ли взрослый заразиться от ребенка. Такой риск существует, если человек не переболел в детстве и его иммунитет ослаблен. Повторно заболевают в исключительных случаях.
Этапы
Наблюдается несколько стадий заболевания:
Инкубационный период
Длится 3-7 дней (иногда 12 дней) с момента заражения до проявления первых признаков и симптомов. В это время ребенок распространяет инфекцию, заразиться от него можно за день до видимых проявлений.
Начальная стадия
Длится 1 сутки. Начинает болеть горло, ребенку становится сложно разговаривать и есть, самочувствие ухудшается. При легкой форме высыпания могут отсутствовать, а температура поднимается не выше 38°С. В тяжелых случаях отмечается лихорадка до 40°С. Источник:
Богадельников И.В., Крамарев С.А., Бездольная
Скарлатина // Журнал «Здоровье ребенка» 3(30) 2011
Острая стадия
Продолжается до пяти дней. В этот период держится высокая температура, могут отмечаться тошнота, рвота и головная боль как проявления интоксикации организма. при осмотре обращает внимание отечный, малинового цвета язык. Отдельные элементы сыпи сливаются, приобретают темный цвет. На лице заметен побледневший носогубный треугольник. Может быть осложнение в виде пневмонии, отита.
Выздоровление
Стадия продолжается 1-3 недели. Проявления ослабевают, сыпь начинает исчезать, появляется шелушение кожи ладоней. Язык постепенно бледнеет, горло перестает болеть. Лечение необходимо провести до конца и не прекращать при первых признаках выздоровления, так как сохраняется риск развития осложнений.
Весь период заболевания ребенок изолирован от посещения ДДУ и школы.
Классификация
По типу скарлатину разделяют на:
Типичная форма
Разделяют по тяжести и течению болезни. Она может протекать в легкой, среднетяжелой и тяжелой формах (токсической, септической и токсико-септической). По течению заболевания различают скарлатину:
Атипичные формы
Стертое течение проходит в легкой форме и без последствий, такая форма свойственна больше взрослым. Сыпь быстро проходит, наблюдается легкое недомогание, покраснение горла, температура слегка повышена, тошнота.
Атипичные формы с аггравированной симптоматикой: гипертоксическая и геморрагическая скарлатина.
Экстрабуккальная форма протекает без общих симптомов. У больного наблюдается сыпь в месте, где проникла инфекция, и слабость.
Токсико-септическая развивается преимущественно у взрослых, сопровождается быстрым развитием сосудистой недостаточности, возникают осложнения в виде поражения суставов, сердца, отита, ангины.
Как выглядит сыпь?
Высыпание представляет собой множество точек яркого розового или красного цвета. Сосредоточены они в области лица (щек), на сгибах конечностей, в паху и по бокам туловища. Сгущается сыпь на сгибах локтей, под коленями и в подмышечных впадинах – образуются полосы темно-красного цвета. На носогубном треугольнике сыпи нет, кожа бледная. Источник:
https://www.ncbi.nlm.nih.gov/books/NBK507889/
Salvatore Pardo; Thomas B. Perera.
Scarlet fever.
February 28, 2019.
При нажатии шпателем сыпь становится более четкой. Если сильно надавить ладонью, пропадет, кожа имеет желтоватый оттенок. Кожа в местах высыпаний шероховатая, по ощущениям напоминает наждачную бумагу. Спустя 3-7 дней от начала болезни сыпь начинает постепенно исчезать, остается шелушение. Кожа снимается крупными участками на руках. Пигментации не остается.
Температура при скарлатине может держаться до пяти дней. Если на пятый день она не спадает, это может означать, что у возбудителя инфекции выработан иммунитет к проводимым лечебным мероприятиям и необходимо изменить схему лечения с назначением другого антибиотика.
Сколько раз болеют?
После перенесенной скарлатины в организме вырабатывается иммунитет к эритротоксину, поэтому в большинстве случаев люди болеют один раз. Очень редко случаются рецидивы.
Протекание скарлатины у детей до года
У малышей болезнь возникает реже, чем у детей постарше. Они меньше контактируют друг с другом, большинство находится на грудном вскармливании и защищено материнским иммунитетом. С молоком ребенок получает антитела, снижающие чувствительность к инфекции. Однако при длительном контакте с носителем заболевания ребенок может заразиться. Причиной становится поход в поликлинику, болезнь члена семьи.
Признаки того, как проявляется скарлатина у маленьких детей
Заболевание начинается с резкого повышения температуры, воспаления и боли в горле. Ребенок капризничает, ему трудно глотать, он не хочет пить и есть. На языке появляется сыпь, краснота. Главными симптомам скарлатины являются у детей обильные высыпания, которые сгущаются в складках и на щеках.
Малыш не говорит, только криком и плачем демонстрирует, что у него что-то болит. При появлении любых признаков скарлатины необходимо обратиться к врачу. Своевременное лечение снизит интоксикацию, позволит избежать осложнений.
При наличии осложнений могут быть заметы кровоизлияния на коже и слизистых, температура повышается до 40°С, наблюдается учащенный пульс.
Спустя 3-4 дня сыпь начинает бледнеть и проходить, кожа сильно шелушится. Воспалительный процесс в горле заканчивается, и ребенок не испытывает болезненных ощущений.
Лечение грудных детей осложнено, поскольку нельзя принимать большинство жаропонижающих средств и антибиотиков. Требуется госпитализация по причине быстрого развития осложнений и необходимости в мерах по выведению ребенка из тяжелого состояния.
Диагностика, лечение и профилактика
Диагностирование скарлатины у детей обычно не вызывает затруднений у врача, производится на дому на основании клинической картины заболевания. Для подтверждения диагноза врач может взять мазок из горла на наличие бактерии.
Лечение, как правило, происходит в домашних условиях. Применяется комплексное лечение, включающее: прием антибиотиков, постельный режим и соблюдение диеты.
Больного скарлатиной нужно изолировать в отдельной комнате, минимизировать его взаимодействие с другими людьми. У него должны быть свои приборы и посуда, полотенце. Изоляция необходима в течение не менее 2 недель после появления первых симптомов. Если здоровый ребенок был в контакте с больным, то он также подлежит карантину в течение недели, а если он общался с больным на протяжении всего периода болезни.
Подробнее о диагностике, лечении и профилактике скарлатины в статье.