Гюртлеклеточная опухоль щитовидной железы что это
Гюртлеклеточная опухоль щитовидной железы что это
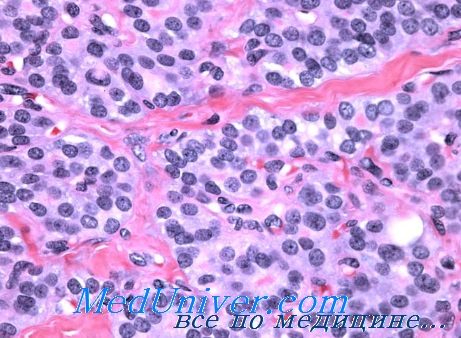
К сравнительно редко встречающимся доброкачественным новообразованиям щитовидной железы слодует отнести так называемую онкоцитарную аденому, или аденому из клеток Гюртля (постбранхиальный зоб). Описывая данную форму опухоли щитовидной железы, следует отметить, что еще в 1911 г. Лангханс впервые описал несколько случаев злокачественного новообразования щитовидной железы со своеобразной гистологической структурой и назвал их постбранхиальным раком Гецовой.
Термин «постбранхиальный рак, или струма» принадлежит Гецовой, которая описала картину эмбриональной щитовидной железы кретина с остатками эпителиальных телец и центрального капала с постбранхиальными образованиями. Позже эта форма рака получила название «опухоль из клеток Гюртля». В настоящее время большинство патоморфологов строго дифференцируют так называемую пролиферирующую опухоль (струму) Лангханса (рассматривая ее как явно злокачественное новообразование щитовидной железы) от аденомы из клеток Гюртля или онкоцитарной аденомы, являющейся согласно международной номенклатуре доброкачественной опухолью, хотя некоторые отечественные авторы (Р. М. Пропп) склонны и теперь трактовать ее как злокачественную. Мы можем согласиться лишь с тем, что данное доброкачественное новообразование щитовидной железы нередко подвергается малигнизации. В патологоанатомической практике онкоцитарная аденома встречается не так уже редко.
Этот вид опухоли содержит очень крупные полиморфные клетки с отчетливо выраженной ацидофильной мелкозернистой протоплазмой. Онкоцитарная аденома микроскопически имеет преимущественно фолликулярное строение, иногда тубулярное или трабекулярпое. В последнем случае структура опухолевой паренхимы вследствие отчетливой зозинофилии клеток несколько напоминает строение печеночных балок, при этом почти полностью утрачивается фолликулярное строение. Внутрифолликулярный коллоид в онкоцитарных аденомах щитовидной железы преимущественно жидкий, местами резорбирован.
Строма опухоли обычно скудно развита и состоит из нежных соединительнотканных прослоек (G. Crile, I. Hazard, В. Dinsmore, О. Соре, В. Bobyns, E. Hamlin, I. Hopkirk, P. Fitzequrald, F. Foote, В. А. Одинокова, А. Г. Калинина).
Следует подчеркнуть, что указанная онкоцитарная опухоль, являясь доброкачественной, нередко подвергается малигнизации и способна к метастазированию. Поэтому некоторые авторы (С. Ваrthels, F. Mazzeo) склонны рассматривать ее как полузлокачественное или даже злокачественное новообразование щитовидной железы.
Ультраструктура доброкачественных новообразований щитовидной железы не имеет специфических черт. В клетках опухолей, имеющих высокую функциональную активность, резко расширен эндоплазматический ретикулум, среди которого выявляются сравнительно крупные цистерны. В большом количестве встречаются секреторные гранулы и осмиофильныо тельца. Количество митохондрий резко увеличено, но их форма и размеры не подвергаются заметным деструктивным изменениям. Ядра клеток обычно сочные, набухшие, перинуклеарное пространство почти не определяется.
Как отмечают R. Stoll, H. Maraud, A. Sparfeld, М. Milson, A. Lupesku, N. Dmitrieva, Н. David, хроматин ядра в одних опухолевых клетках распределяется более или менее равномерно, в других накапливается в одном из полюсов клетки. Часто можно наблюдать два или три увеличенных ядрышка.
К доброкачественным опухолям щитовидной железы относятся встречающиеся очень редко кисты, развивающиеся из остатков эмбрионального щитовидно-язычного протока.
Учитывая большое разнообразие структурных разновидностей аденом щитовидной жолезы, а также то, что гистологическое строение их нередко находится в резком противоречии с клиническим проявлением заболевания, поставить правильный патоморфологический диагноз обычно очень трудно. Учитывая, что аденомы этого органа очень часто склонны к малигнизации, каждый узел щитовидной железы, представляющий собой доброкачественное новообразование, нужно рассматривать как потенциальное предраковое состояние.
Гюртлеклеточная опухоль щитовидной железы что это
Поиск и подбор лечения в России и за рубежом
Разделы медицины
Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
ГЮРТЛЕ-КЛЕТОЧНЫЙ РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Гюртле-клеточный рак – это одна из редких форм рака щитовидной железы. На нее выпадает лишь 5% всех форм рака щитовидной железы.
Гюртле-клеточный рак, в целом, имеет хороший прогноз, но чем раньше выявлено это заболевание, тем исход лучше.
Отличие гюртле-клеточного рака от фолликулярного рака щитовидной железы
Клетки гюртле выглядят иначе, чем другие клетки щитовидной железы.
Средний возраст пациентов с гюртле-клеточным раком на 10 лет старше пациентов с фолликулярной карциномой щитовидной железы и составляет около 55 лет.
Гюртле-клеточный рак, как и фолликулярный рак, редко дает регионарные метастазы в лимфоузлы (10%), но может рецидивировать или метастазировать в легкие и костную ткань.
Так как гюртле-клеточный рак чаще всего встречается у пожилых пациентов, эта форма заболевания считается более опасной. При схожести таких факторов как возраст, размер первичного очага и распространение опухоли, гюртле-клеточный рак и фолликулярный рак имеют схожее течение.
Гюртле-клеточный рак маленького размера, без выраженной инвазии, особенно у молодых пациентов (моложе 45 лет) имеет хороший прогноз.
Симптомы гюртле-клеточного рака
Быстрорастущую опухоль на шее, сразу под кадыком (самый частый клинический признак этой формы рака)
Боль в области шеи или горле, иногда отдающую в уши
Охриплость или другие изменения голоса
Продолжительный кашель без каких-либо респираторных заболеваний
Все эти признаки характерны не обязательно именно для гюртле-клеточного рака. Они могут встречаться и при других незлокачественных заболеваниях щитовидной железы.
Причины гюртле-клеточного рака щитовидной железы
Точной причины гюртле-клеточного рака щитовидной железы пока что неизвестно, хотя исследователи связывают это заболевание с генетическими нарушениями, в том числе и с процессом старения.
Лучевая терапия в области головы или шеи
Осложнения гюртле-клеточного рака щитовидной железы
При сдавливании опухолью пищевода или трахеи может отмечаться затруднение глотания и дыхания.
Метастазирование. Распространение рака в другие органы и ткани, которые расположены далеко от первичного очага в щитовидной железе. Такое состояние может быть при поздно начатом лечении или неправильном лечении гюртле-клеточного рака. Отдаленные метастазы ухудшают прогноз заболевания.
Если у врача есть подозрения на гюртле-клеточный рак щитовидной железы, прежде всего он Вас опросит и обследует.
Далее проводится физикальное обследование. Оно заключается в осмотре и пальпации области щитовидной железы и шеи на наличие опухоли или увеличенных лимфоузлов.
Далее проводятся анализы крови и другие методы диагностики.
Тонкоигольная аспирационная биопсия. Также простой и безопасный метод диагностики рака щитовидной железы. Биопсия обычно проводится под контролем УЗИ. Только биопсия может дать точный ответ о характере узла в щитовидной железе. Полученный образец отправляется в лабораторию. Диагноз гюртле-клеточного рака может быть выставлен только после биопсии.
Среди других возможных методов диагностики можно отметить МРТ, КТ и ПЭТ, но они применяются редко ввиду своей дороговизны и достаточности описанных выше методов.
Гюртле-клеточный рак, в большинстве случаев, имеет хороший прогноз и отличные результаты лечения.
Методы лечения гюртле-клеточного рака щитовидной железы:
После операции пациент может пробыть в клинике один день, а затем выписывается домой.
Терапия гормонами щитовидной железы.
После операции у пациента практически не остается щитовидной железы, следовательно, ему требуется постоянный прием препаратов гормонов щитовидной железы, так как эти гормоны играют важную роль в обмене веществ. Одним из таких препаратов является L-тироксин. Гормональная терапия после операции проводится в течение всей жизни пациента. Прием этих препаратов безопасен, а корректировать дозу препарата помогает анализ крови.
Терапия радиоактивным йодом.
Так как доза радиации очень мала, чтобы оказывать негативное воздействие на другие ткани, этот вид терапии безопасен.
В редких случаях терапия радиоактивным йодом может иметь такие побочные эффекты, как боль в горле, сухость во рту, снижение вкусовых ощущений, боль в области шеи и тошнота.Такой метод лечения, кроме того, не следует применять у беременных женщин, ввиду риска негативного воздействия на плод.
В случае, когда терапия радиоактивным йодом неэффективна, применяется облучение области шеи радиацией.
Карцинома Гюртле щитовидной железы
Гюртле-клеточная карцинома щитовидной железы
Злокачественное новообразование из клеток Гюртле – это одна из самых редких гистологических форм рака щитовидной железы (до 5%), которая имеет свои особенности течения, причины появления и прогноз, что необходимо учитывать при выборе схемы лечения.
Клетки Гюртле

В большинстве случаев клетки Гюртле-Ашкенази служат субстратом для развития аденомы ЩЖ (доброкачественной опухоли) – онкоцитарной аденомы, или постбранхиального зоба. Многие патоморфологи не относят данное образование к ряду доброкачественных, так как потенциал малигнизации очень большой. Некоторые считают аденому из клеток Гюртле пограничным состоянием, а некоторые – злокачественным. Тем не менее, опухоль часто перерождается в карциному Гюртле и начинает метастазировать.
После превращения аденомы в злокачественную карциному она активно продуцирует метастатические клетки, причем гораздо чаще это отдаленные метастазы в органы (чаще всего это легочная ткань и кости), нежели региональные в лимфатические узлы, что делает прогноз заболевания неблагоприятным.
Если карцинома выявлена до распространения метастазов, то прогноз благоприятный при своевременном хирургическом удалении щитовидной железы. Средний возраст, в котором встречается патологии, примерно на десять лет старше, нежели другие формы рака и составляет 55-60 лет.
Симптомы опухоли
Точных причин развития гюртле-клеточной карциномы не известно. Исследователи связывают ее появление с процессом старения организма и некоторыми наследственными факторами. Среди факторов риска опухоли можно отметить старший возраст, женский пол, воздействие радиации на организм.
В диагностике данного вида рака применяют стандартные методики – УЗИ, сцинтиграфия, тонкоигольная биопсия, КТ, ПЭТ-КТ, МРТ. Только тщательное гистологическое исследование биопсионного или послеоперационного материала дает возможность поставить диагноз рака Гюртле щитовидной железы.
Принципы лечения
Терапевтическая программа при гюртле-клеточной карциноме составляется с учетом всех особенностей онкопроцесса (стадия, гистологический тип, распространенность опухоли, наличие метастазов), а также общего состояния организма больного человека.
Основным лечебным методом является хирургическое удаление органа – тотальная тиреоидэктомия с регионарными лимфоузлами и жировой клетчаткой.
При необходимости применяют химиотерапию и таргетную терапию. В обязательном порядке назначают лечение тиреоидными гормонами в супрессивных дозах и радиойодтерапию. Клетки Гюртле отличаются меньшей способностью накапливать радиойод, нежели фолликулярные, что несколько затрудняет лечение.
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Наверняка Вы задаётесь вопросом: что же теперь делать?
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака щитовидной железы.
Филиалы и отделения, где лечат рак щитовидной железы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение микрохирургии
Заведующий – д.м.н, хирург-онколог ПОЛЯКОВ Андрей Павлович
Контакты: +7 (495) 150-11-22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лучевого и хирургического лечения опухолей головы и шеи
Заведующий – к.м.н., хирург-онколог СЕВРЮКОВ Феликс Евгеньевич.
Отделение радиохирургического лечения открытыми радионуклидами
Заведующий – д.м.н., врач-радиолог КРЫЛОВ Валерий Васильевич
Контакты: +7 (484) 399-31-30
Мы хотим Вам помочь победить рак!
Введение
Анатомия и физиология щитовидной железы
Щитовидная железа находится на передней поверхности шеи. Форма железы напоминает бабочку. Щитовидная железа относится к эндокринным железам человека. Основная ее функция — выработка гормонов. Гормоны щитовидной железы регулируют скорость основного обмена и опосредованно влияют на работу сердца, работу нервной системы, температуру тела, белковый, углеводный и жировой обмены.
Основу щитовидной железы составляют фолликулы – мешочки, выстланные фолликулярыми клетками (А – клетки). При наличии хронического тиреоидита в этих клетках происходят дегенеративные изменения, и они определяются, как В-клетки (клетки Ашкенази, Гюртля, онкоциты, оксифилные, основные или большие клетки), по своим функциональным свойствам они аналогичны А – клеткам. Клетки фолликулярного эпителия щитовидной железы вырабатывают тиреоглобулин и тиреоидные гормоны (тироксин (Т4), и трийодтиронин (Т3)). Помимо этого, в межфолликулярном пространстве встречаются парафолликулярные или С-клетки, которые относятся к нейроэндокринным клеткам и синтезируют кальцитонин.
Причины возникновения рака щитовидной железы
Эпидемиология рака щитовидной железы
Рак щитовидной железы — один из самых распространенных злокачественных процессов эндокринной системы, он представляет собой злокачественную опухоль щитовидной железы, которую также называют карциномой щитовидной железы. Заболеваемость составляет 6 случаев на 100 000 населения. Ежегодно в мире регистрируется более 300 000 новых случаев рака щитовидной железы, а в России около 12 000.
Заболевание может быть выявлено в любом возрасте — как у детей, так и у взрослых. Большинство случаев рака щитовидной железы диагностируют у пациентов старше 30 лет. Заболевание приблизительно в 3 раза чаще диагностируется у женщин, чем у мужчин.
Риск злокачественного новообразования выше у лиц, имеющих в семейном анамнезе случаи рака щитовидной железы, у людей старше 40 лет и при наличии в анамнезе радиационного воздействия. Однако в подавляющем проценте случаев никаких специфических причин для возникновения опухолевого процесса выявить не удается.
Симптомы рака щитовидной железы
В подавляющем проценте случаев опухолевый процесс протекает абсолютно бессимптомно и выявляется случайно в виде узла в щитовидной железе при ультразвуковом исследовании и реже при осмотре врача или самостоятельно. Функция щитовидной железы практически всегда сохранена.
К возможным симптомам рак щитовидной железы можно отнести:
— появление образования в нижней трети шеи или увеличение лимфатических узлов шеи;
— изменение голоса, осиплость голоса;
— появление затруднения дыхания;
— появление болей в нижней трети шеи или грудной клетке.
Прогноз
Диагностика рака щитовидной железы
Типы рака щитовидной железы
Существуют 4 основных вариантов рака щитовидной железы:
Папиллярный рак щитовидной железы – наиболее часто встречающийся вариант, составляет до 70-80% от всех злокачественных новообразований щитовидной железы. Для него характерен достаточно медленный рост и частое поражение лимфатических узлов шеи.
Фолликулярый рак щитовидной железы – составляет 10-15% от всех случаев рака щитовидной железы. В отличии от папиллярного рака при этом виде опухоли реже поражаются лимфатические узлы шеи, но карцинома может врастать в сосуды и давать отдаленные метастазы, преимущественно в легкие и кости. Фолликулярный рак, как правило, не возможно установить на дооперационном этапе. В большинстве случаев пациента выявляют по данным тонкоигольной аспирационной биопсии и цитологического исследования выявляется «фолликулярная опухоль». У пациентов с подобным заключением примерно в 15–20% случаев может оказаться рак, а в 80% случаев оказывается фолликулярная аденома — доброкачественная опухоль. К сожалению, в настоящий момент никто в мире не может без операции и последующего гистологического исследования определить, чем является «фолликулярная опухоль» — фолликулярным раком или фолликулярной аденомой. Поэтому получение заключения «фолликулярная опухоль» является прямым показанием к хирургическому лечению.
Папиллярный и фолликулярный рак относят к группе дифференцированного рака щитовидной железы. Это значит, что злокачественные клетки не утратили полностью свойства, характерные для нормальных клеток ткани щитовидной железы, в частности они могут продуцировать тиреоглобулин, однако у них появилось свойство бесконтрольно делиться и распространяться по организму человека.
Медуллярный рак щитовидной железы занимает 5–7 % среди всех случаев рака щитовидной железы. Развивается опухоль из С-клеток щитовидной железы, продуцирующих кальцитонин. Основной вид лечения медуллярной карциномы щитовидной железы — хирургический. Клетки медуллярного рака не обладают свойством накапливать йод, поэтому у пациентов с этим заболеванием радиоактивный йод не может быть использован в послеоперационном лечении.
У 20% больных медуллярный рак щитовидной железы может иметь наследственную природу и сочетаться с другими эндокринными нарушениями, патологией паращитовидных желез и надпочечников.
Всем пациентам с диагнозом «медуллярный рак щитовидной железы» необходимо провести генетическое исследование на мутацию в RET протоонкогене локализующемся в 10 хромосоме для исключения наследственной природы заболевания. При выявлении у больного мутации в RET протоонкогене необходимо проведение обследования всех близких родственников.
Недифференцированный (анапластический рак) щитовидной железы встречается редко, преимущественно в пожилом возрасте. На долю этой формы заболевания приходится не более 1–2 % от всех случаев рака щитовидной железы. Анапластическая карцинома относиться к недифференцированным опухолям в связи с тем, что ее клетки утратили свойства, характерные для клеток щитовидной железы. Заболевание протекает крайне агрессивно. Уже на момент выявления анапластической карциномы у 90 % пациентов имеются метастазы в лимфоузлы шеи, и более 50 % отдаленные метастазы (в легкие, кости). Хирургическое вмешательство возможно только ранних этапах развития анапластической карциномы. Однако чаще всего пациенты обращаются к врачу с уже распространенным процессом, когда опухоль выходит за пределы щитовидной железы с прорастанием в трахею, гортань, мышцы и сосуды шеи, когда выполнение операции уже невозможно. Дополнительными методами лечения анапластической карциномы является лучевая терапия и химиотерапия. Радиоактивный йод для лечения анапластической карциномы не используют.
Классификация рака щитовидной железы (по TNM)
Стадия рака щитовидной железы показывает, насколько распространен опухолевый процесс, как в самой щитовидной железе, так и за ее пределами. Стадия заболевания, помимо морфологической формы рака, важнейший фактор, определяющий выбор лечебной тактики и прогноз заболевания.
Стадирование рака щитовидной железы – стандартизированная система обозначений, разработанная для того, чтобы описать, насколько далеко распространилась опухоль. Наиболее часто используют систему ТNМ, разработанную комитетом AJCC (American Joint Commetteeon Cancer). Система ТNМ описывает, как распространена опухоль в самой щитовидной железе, ее размеры, ограничен ли ее рост только самой щитовидной железой или выходит за ее пределы, распространение опухолевого процесса на окружающие органы и ткани (категория Т), наличие опухолевых клеток в регионарных лимфатических узлах шеи (категория N), и наличие метастазов в отдаленных органах (категория М).
Ниже приведена система стадий рак щитовидной железы согласно руководства от AJCC от 2017 (восьмой пересмотр).
Рак щитовидной железы и беременность
При выявлении узла щитовидной железы во время беременности можно выполнять тонкоигольную аспирационную биопсию. Показанием к пункции является обнаружение узла щитовидной железы, размер которого 1 см или более, или при наличии клинических и ультразвуковых признаков подозрительных на рак. Биопсия безопасна как для матери, так и для ребенка.
Проведение биопсии может быть отложено до конца беременности, но предпочтительнее узнать природу узлового образования во время беременности и правильно спланировать ведение пациентки.
Выявление рака щитовидной железы во время беременности не является прямым показанием к её прерыванию. Пациентке с диагностированной карциномой необходимо обратиться в специализированное лечебное учреждение, где есть опыт ведения данной группы больных и на приеме у врача обсудить возможность сохранения беременности, и тактику ведения пациентки на весь период беременности. Дифференцированный рак щитовидной железы (папиллярный, фолликулярный) относятся к медленно прогрессирующим видам рака, а гормональные изменения, которые происходят во время беременности, не могут принципиально повлиять на опухолевый процесс. Нет научных работ, где было бы доказано пагубное влияние дифференцированного рака щитовидной железы на развитие и вынашивание ребенка. А также о наличии отрицательного влияния беременности на прогрессирование рака щитовидной железы и на прогноз для пациентки.
Чаще всего при выявлении рака щитовидной железы оперативное лечение планируют на послеродовой период и лишь в небольшом проценте случаев, при прогрессировании заболевания может быть принято решение о проведении хирургического лечения во время беременности. Операция в этих случаях может быть выполнена во втором триместре беременности (до 24-й недели), когда риск негативного влияния наркоза на плод минимальный. В первом и третьем триместре операции не выполняют.
Планирование беременности и зачатия ребенка у больных после лечения рака щитовидной железы
Индивидуальный подход. После хирургического лечения – беременность (в том числе с использованием репродуктивных технологий) может планироваться сразу после проведенного лечения. Если больной проводилось комбинированное лечение (с использованием радиойодтерапии), то беременность может планироваться через год после лечения.
Мужчинам получившим радиойодтерапию следует воздержаться от зачатия ребенка в течении 120 дней (период жизни сперматозоида).
Лечение рака щитовидной железы
Хирургическое лечение
Первым этапом в лечении рака щитовидной железы является хирургическое лечение. Задача хирурга-эндокринолога — удалить опухоль щитовидной железы в максимальном объеме.
Больным проводится тиреоидэктомия (полное удаление щитовидной железы) или частичное удаление щитовидной железы. Решение об объеме операции принимает хирург-эндокринолог, в каждой ситуации индивидуально с учетом морфологического варианта карциномы и распространенности опухолевого процесса. Помимо вмешательства на щитовидной железе у ряда больных необходимо выполнить лимфодиссекцию — хирургическое удаление лимфатических узлов и жировой клетчатки в определённой анатомической зоне.
Существует несколько вариантов хирургических операций на щитовидной железе:
Гемитиреоидэктомия — удаление половины (одной доли) щитовидной железы.
Тиреоидэктомия— полное удаление ткани щитовидной железы.
Тиреоидэктомия
Преимущества:
При удалении всей ткани щитовидной железы исключается местный рецидив опухоли. После полного удаления ткани щитовидной железы есть возможность проведения радиойодтерапии. Также после проведения тиреоидэктомии, возникает возможность отслеживать уровня тиреоглобулина антител к тиреглобулину в качестве маркеров рецидива заболевания.
Недостатки:
При полном удалении щитовидной железы пациенту требуется в течение всей жизни принимать L-тироксин. Риск повреждения возвратных нервов и паращитовидных желез выше в сравнении с удалением половины щитовидной железы, однако в специализированных лечебных центрах этот недостаток нивелируется за счет опыта специалистов.
Видеоассистированные операции на щитовидной железе
Видеоассистированные операции позволяют удалить долю или всю щитовидную железу через кожный разрез длиною 1,5–2 см.
Основные преимущества:
— минимальная травматизация окружающих щитовидную железу тканей, что приводит к более быстрой реабилитации пациентов, снижению интенсивности болевых ощущений в послеоперационном периоде, уменьшению потребности в обезболивающих средствах, сокращению сроков стационарного лечения пациентов и времени нетрудоспособности;
— улучшение косметического результата операции связанного с малой длиной кожного разреза;
— за счет использования оптики достигается лучшая визуализация таких структур как возвратные гортанные нервы и паращитовидные железы, что снижает опасность их травматизации;
— использование современных методов пересечения сосудов и отказ от использования хирургических ниток уменьшает вероятность развития реакции на имплантированный в ткани пациента шовный материал;
— за счет современных электрохирургических аппаратов при видеоассистированных операциях не используют дренаж.
К недостаткам видеоассистированных операций на щитовидной железе можно отнести то, что они более сложны в техническом плане, чем операции, проводимые по традиционной методике. Кроме того имеются значительные ограничения к данному типу вмешательств обусловленных размером опухоли, самой щитовидной железы и наличием внетиреоидного распространения опухоли. А также ряд других.
Решение о возможности проведения видеоассистированной операции принимает только врач.
Осложнения при хирургическом лечении рака щитовидной железы
Эндокринная хирургия, как и любая другая хирургия, сопряжена с риском возникновения послеоперационных осложнений.
Общехирургические осложнения
Кровотечение. Развитие кровотечения после оперативного вмешательства, которое требует повторной операции, встречается нечасто, примерно в 0,3–1 % среди всех операций на щитовидной железе.
Гематома. Иногда после оперативного вмешательства возникает гематома в области послеоперационной раны.
Воспаление послеоперационной раны — крайне редкое осложнение. Лечится при помощи антибиотиков и специальной обработки раны и соблюдения принципов асептики во время операции.
Специфические осложнения, характерные для хирургии щитовидной железы
Повреждение возвратного гортанного нерва, который проходит позади щитовидной железы обеспечивающего проведение электрического импульса к голосовым связкам. При нарушении проведения нервного импульса связки могут хуже выполнять свою функцию и голос у пациента становится тихим и хриплым. Чаще всего изменение голоса носит вре- менный характер и проходит с течением времени. Постоянное изменение голоса возникает не более чем в 1–2 % случаев среди всех операций на щитовидной железе, при условии выполнения ее в специализированном центре.
Гипопаратиреоз. снижение функции околощитовидных желез (паращитовидных желез) отвечающих за регулирование уровня кальция в крови.
После операции на щитовидной железе околощитовидные железы могут хуже выполнять свою основную функцию за счет ухудшения кровоснабжения. При возникновении этого осложнения пациенту назначают препараты кальция и витамина D. В большинстве случаев гипопаратиреоз имеет кратковременный характер.
Видеоассистированные операции на щитовидной железе
Видеоассистированные операции позволяют удалить долю или всю щитовидную железу через кожный разрез длиною 1,5–2 см (рис. 1, 2).
Основные преимущества:
— минимальная травматизация окружающих щитовидную железу тканей, что приводит к более быстрой реабилитации пациентов, снижению интенсивности болевых ощущений в послеоперационном периоде, уменьшению потребности в обезболивающих средствах, сокращению сроков стационарного лечения пациентов и времени нетрудоспособности;
— улучшение косметического результата операции связанного с малой длиной кожного разреза;
— за счет использования оптики достигается лучшая визуализация таких структур как возвратные гортанные нервы и паращитовидные железы, что снижает опасность их травматизации (3-4);
— использование современных методов пересечения сосудов и отказ от использования хирургических ниток уменьшает вероятность развития реакции на имплантированный в ткани пациента шовный материал;
— за счет современных электрохирургических аппаратов при видеоассистированных операциях не используют дренаж.
К недостаткам видеоассистированных операций на щитовидной железе можно отнести то, что они более сложны в техническом плане, чем операции, проводимые по традиционной методике. Кроме того, имеются значительные ограничения к данному типу вмешательств, обусловленных размером опухоли, самой щитовидной железы и наличием внетиреоидного распространения опухоли. А также ряд других.
Решение о возможности проведения видеоассистированной операции принимает только врач.
Так, показаниями для видеоассистированной операции на щитовидной железе являются:
— Размер узла щитовидной железы менее 3,5 см;
— Объем щитовидной железы не более 30 мл (по данным предоперационной эхографии);
— Высокодифференцированный рак щитовидной железы с низким потенциалом злокачественности (папиллярный или фолликулярный);
— Отсутствие метастазов в шейных лимфатических узлах.
Противопоказаний несколько больше:
— Хронический аутоиммунный тиреоидит (с ультразвуковым и лабораторным подтверждением);
— Лучевая терапия на область шеи в анамнезе;
— Операции на органах шеи в анамнезе;
— Выход опухоли за пределы капсулы щитовидной железы (по данным предоперационной эхографии);
— Рак щитовидной железы с высоким потенциалом злокачественности (в том числе медуллярный и недифференцированный);
— Пациенты с короткой шеей;
— Ожирение (ИМТ более 30);
— Загрудинное распространение узла;
— Тиреотоксикоз.
В общем, можно сказать, что традиционная хирургия не может быть полностью заменена видеоассистированными операциями, но последние должны быть обязательно представлены в хирургии щитовидной и паращитовидных желез. Разумный отбор пациентов и обученные хирургические бригады имеют первостепенное значение для успешной видеоассистированной хирургии.
Операции по поводу рака щитовидной железы следует планировать только в специализированных центрах, где есть большой опыт хирургического лечения данной патологии, а также все технические возможности для безопасного проведения операций.
Гормональная терапия рака щитовидной железы
Примем тироксина назначают всем пациентам после удаления щитовидной железы. Дозировка тироксина в первую очередь зависит от вида рака щитовидной железы, веса и возраста пациента и распространенности опухолевого процесса. При высокодифференцированном раке щитовидной железы (папиллярном, фолликулярном) пациенту назначают супрессивные (высокие) дозы тироксина. При медуллярной или анапластической карциноме препарат назначают в нормально-физиологических дозах.
Супрессивные дозы тироксина позволяют снизить уровень тиреотропного гормона (ТТГ), что очень важно в послеоперационном лечении высокодифференцированного рака щитовидной железы с целью снижения риска рецидива заболевания. Степень подавления ТТГ, длительность супрессивной терапии определяется врачом в зависимости от стадии опухолевого процесса и наличия или отсутствия клинико-лабораторной ремиссии.
Радиойдтерапия рака щитовидной железы
Показания к радиойодтерапии
Абсолютные показания. v Группа высокого риска. Высокий уровень тиреоглобулина или АТ к ТГ.
Относительные показания (рекомендовано проведение радиойодтерапии).
Группа среднего риска. Дополнительные факторы, определяющие агрессивное течение заболевания и неблагоприятный прогноз:
• возраст больного > 55 лет и возраст больного ≤18 лет
• Наличие индуцирующих агресссивное течение опухолевого процесса мутаций BRAF V600E
Отсутствие показаний к радиойодтерапии
Больные с низким риском рецидива и смертности от рака щитовидной железы в случае уверенности в радикальности проведенного хирургического лечения и наличии благоприятной формы гистологического строения опухоли:
— у больных при размерах опухоли
2. Отделение радиохирургического лечения закрытыми радионуклидами МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий – д.м.н., профессор, хирург-онколог МЕДВЕДЕВ Виктор Степанович
Контакты: +7 (484) 399-31-30
3. Отделение радиохирургического лечения открытыми радионуклидами МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий – д.м.н., врач-радиолог КРЫЛОВ Валерий Васильевич
Контакты: +7 (484) 399-31-30
4.Отделение микрохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий – д.м.н, хирург-онколог ПОЛЯКОВ Андрей Павлович
Контакты: +7 (495) 150-11-22