кубитальный синдром что это такое
Синдром кубитального канала: симптомы и диагностика
Синдром кубитального канала
Треть от заболеваний периферической нервной системы составляют туннельные невропатии. Под туннельным синдромом принято обозначать комплекс клинических проявлений (чувствительных, двигательных и трофических) об¬у¬словленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Но при определенных патологических условиях канал сужается, возникает нервно–канальный конфликт [Аль–Замиль М.Х., 2008].
Синдром кубитального канала
Синдром кубитального канала (Sulcus Ulnaris Syndrome) результат сдавления локтевого нерва в кубитальном канале в области локтевого сустава между внутренним надмыщелком плеча и локтевой костью. Второй по частоте встречаемости после синдрома карпального канала.
Причины. К синдрому кубитального канала могут привести часто повторяющиеся сгибания в локтевом суставе, т.е. это синдром чрезмерного использования. При обычных часто повторяющихся движениях (чаще всего связанных с определенной профессиональной деятельностью) в отсутствие очевидного травматического повреждения и в результате прямой травмы (к примеру, при опоре на локоть во время сидения) может развиваться синдром кубитального канала. Пациенты, страдающие сахарным диабетом и алкоголизмом, подвержены большему риску развития синдрома кубитального канала.
Клинические проявления
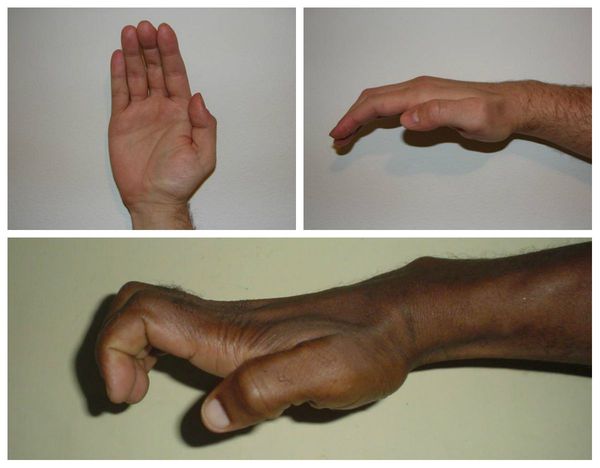
Основные проявления кубитального туннельного синдрома являются боль, онемение и/или покалывание. Боль и парестезии в латеральной части плеча, распространяющиеся в мизинец и половину безымянного пальца. Неприятные ощущения и боль возникают в начале заболевания только при давлении на локоть или после продолжительной нагрузки. В более выраженной стадии боль и онемение сопровождают пациента постоянно. Еще одним симптомом заболевания является слабость в руке. В запущенных стадиях кисть на больной руке начинает худеть, появляются ямки между костями из–за атрофии мышц.
Диагностика
На ранних стадиях заболевания единственным проявлением (помимо слабости мышц предплечья) может быть потеря чувствительности на локтевой стороне мизинца.
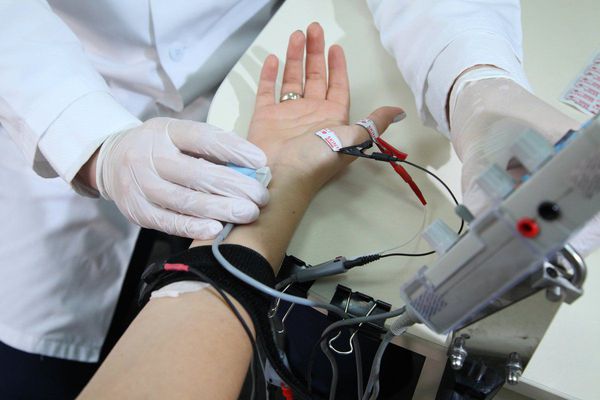
В некоторых случаях необходимо проведение электронейромиографии (скорости проведения импульса по нерву) для уточнения уровня поражения нерва. Повреждение нерва, объемные образования или другие патологические изменения, вызывающие туннельный синдром, можно определить также с помощью ультразвукового исследования и магнитно-резонансной томографии, что является более точным и детальным исследованием [Horch R.E. и др.,1997].
Лечение
На начальных стадиях заболевания проводится консервативное лечение, направленное на максимальное снижение нагрузки на локоть. Рекомендуется фиксировать локтевой сустав в разгибательном положении на ночь с помощью ортезов, либо шинировать, что в соответствии с данными последних исследований по эффективности вполне сопоставима с эффективностью инъекций гормонов и хирургических операций [Atroshi I et al. (2006) и др.]. В нашей стране эти приспособления уже применяют травматологи; в неврологическую практику они внедрены пока мало.
Существует несколько методик хирургического освобождения нерва, но все они подразумевают смещение нерва кпереди от внутреннего надмыщелка. После операции назначают лечение, направленное на восстановление проводимости по нерву.
Литература
1. Аль–Замиль М.Х. Карпальный синдром. Клиническая неврология. – 2008. – №1. – с.41–45
2. Берзиньш Ю. Э., Думбере Р. Т. Туннельные поражения нервов верхней конечности. Рига: Зинатне, 1989. С. 212.
3. Жулев Н.М. Невропатии: руководство для врачей. – Спб: Издательский дом СпБмапо. – 2005. – С.416
4. Левин О.С. «Полинейропатии», МИА,2005

Синдром кубитального канала (синдром сдавления локтевого нерва)
В этой статье мы поговорим о синдроме кубитального канала, который иногда называют синдромом сдавления локтевого нерва в кубитальном канале. Нервы проводят импульсы от головного мозга и спинного мозга ко всем органам тела, и эти импульсы в том числе дают сигналы мышцам для движения и отвечают за чувствительность кожи. Когда нерв сдавливается, то, соответственно, он не может работать нормально и проводимость нервных импульсов нарушается. Естественно, нарушение проводимости нервных импульсов сильнее, когда давление на нерв больше.
Всем нам знакома ситуация, когда мы, ударившись задне-внутренней частью локтя о что-нибудь твердое, чувствуем резкую боль, прострел по предплечью, который может доходить до пальцев. В таких ситуациях мы как раз ударяем локтевой нерв, и прострел от локтя вниз, до мизинца, как раз идет по той области, которую обеспечивает импульсами (иннервирует) локтевой нерв. Да, эта сильная и резкая боль, которая возникает при однократном ударе по локтевому нерву, а представьте что будет, если на локтевой нерв давить постоянно? Не так сильно, как при ударе, но чуть-чуть и постоянно? Именно эта ситуация, когда локтевой нерв сдавливается в канале, и называется синдромом сдавления, а возникающее нарушение проведения импульсов по нерву в такой ситуации называется нейропатией локтевого нерва. Сама нейропатия локтевого нерва может возникать и из-за других причин, например, из за сдавления в других местах (ниже или выше), но если локтевой нерв сдавливается именно в локтевом канале, то соответственно, в таком случае диагноз можно будет сформулировать и так: нейропатия локтевого нерва на фоне синдрома сдавления в локтевом (кубитальном) канале.
Анатомия
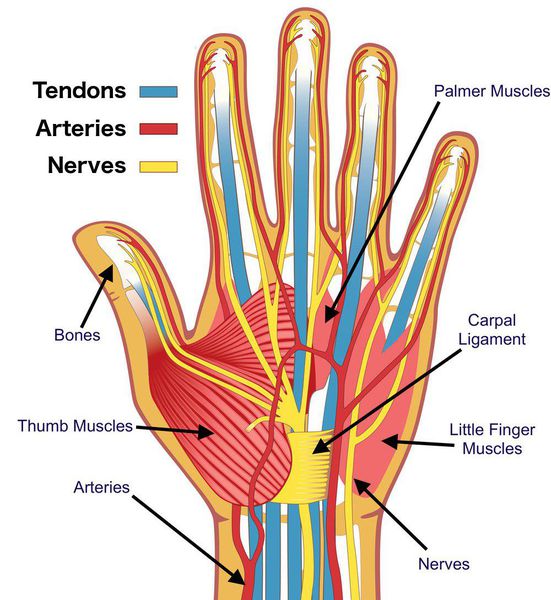
Локтевой нерв выходит из шейного сплетения нервов, спускается вниз по руке и доходит до пальцев. Локтевой нерв отвечает не только за чувствительность кожи мизинца и соседней половины безымянного пальца, но и отдает команды некоторым мышцам, двигающим кистью (межкостные мышцы, разгибающие и разводящие пальцы в стороны, и мышцы, приводящие большой палец). Если локтевой нерв поврежден, то, соответственно, будет затруднен захват кистью.
Локтевой нерв и кубитальный канал
Причины сдавления локтевого нерва в кубитальном канале
Однозначной и единственно важной причины возникновения сдавления локтевого нерва в кубитальном канале нет. К развитию этого синдрома приводит несколько причин, важность каждой из которых у разных людей неодинакова.
Синдром кубитального канала может появиться и после сильного ушиба локтя.
Симптомы
Синдром кубитального канала чаще всего проявляется (не обязательно все эти симптомы присутствуют одновременно):
Если начальные проявления синдрома кубитального канала не проходят в течение нескольких недель, то нужно обратиться к врачу.
Диагноз
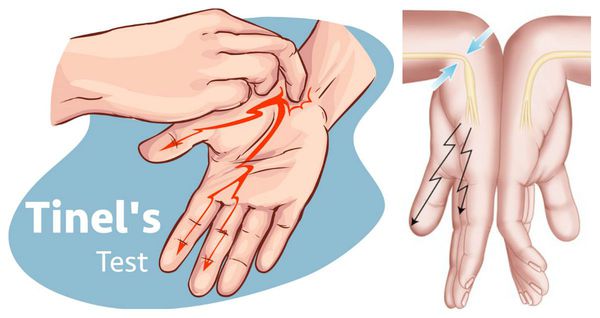
Врач проводит осмотр кисти, предплечья, локтя и плеча, шеи, пытаясь определить уровень, на котором происходит сдавление локтевого нерва. Проверяется чувствительность пальцев кисти, определенные движения кистью, симптом Тиннеля (усиление симптомов при поколачивании пальцев по кубитальному каналу).
Осмотр врача при синдроме кубитального канала может быть неприятным или даже болезненным, но это нужно для четкого определения причины болей.
В большинстве случаев диагноз может быть установлен только по результатам осмотра, но иногда, в сомнительных случаях, врач может назначить дополнительное обследование, которое позволит определить наличие нестандартных причин сдавления локтевого нерва (костные шпоры, переломы и их последствия, артрит и т.д.). Чаще всего назначается рентгенография, компьютерная томография и МРТ.
Рентгенограммы позволяют видеть кости, Компьютерная томография тоже показывает кости, но более детально, а МРТ (магнитно-резонансная томография) показывает мягкие ткани (мышцы, связки, хрящ и т.д.). Иногда для постановки диагноза врач использует УЗИ.
Не нужно самостоятельно назначать себе эти исследования до осмотра или консультации врача – в большинстве случаев это просто приводит к бессмысленной трате вашего времени и денег, но может и направить вас по ложному пути, ведь заключения этих исследований нужно оценивать только вместе с осмотром!
В некоторых случаях врач может назначить электромионейрографию (ЭМНГ), которая позволяет оценить степень нарушения проводимости нерва и иногда помогает определить уровень, на котором происходит сдавление нерва (шея, плечо, локоть, предплечье или кисть). Электромионейрография полезна и в тех редких случаях, когда сдавление нерва происходит на двух уровнях одновременно.
Лечение
В большинстве случаев на ранних стадиях, когда симптомы носят непостоянный характер, эффективно консервативное, т.е. безоперационное лечение.
Консервативное лечение включает в себя ограничение нагрузок, прекращение тренировок и противовоспалительные препараты.
Нужно исключить многократные повторяющиеся монотонные движения, отказаться от привычки класть локоть на бортик автомобильной двери рядом с окном. Если ваша работа не позволяет временно отказаться от монотонных движений локтем, то устраивайте себе перерывы почаще.
Если вы работаете за столом, то подкладывайте под локоть что-нибудь мягкое. Не допускайте свисания локтя или его опоры о край стола при работе с мышкой или с клавиатурой.
Другими словами, нужно максимально исключить все те движения, которые вызывают боль или дискомфорт.
Если вы спите, подложив согнутую руку под голову или под подушку, то попробуйте привязывать к передней (сгибательной) поверхности локтя валик из махрового полотенца, так чтобы ограничит сгибание. Такое ночное бинтование может быть эффективным не только когда вы спите с согнутой рукой, но и в других случаях синдрома кубитального канала.
В некоторых случаях в лечении синдрома кубитального канала помогают таблетки с витамином B-6.
Консервативное лечение обычно дает эффект в течение 3-4 недель, но иногда, в упорных случаях, его продолжают до 12 недель. Если за 12 недель не наступает достаточное улучшение, то выполняют операцию.
Хирургическое лечение
Операция может быть необходима не только в тех случаях, когда по истечении 12 недель консервативное лечение не принесло достаточного результата, но и тогда, когда:
Операция относится к разряду «простых», если, конечно же, так можно говорить об операциях вообще.
Операция выполняется с анестезией – под наркозом, внутривенной седатацией или используется регионарная анестезия, которая обезболивает только одну руку.
Существует несколько вариантов операций, которые выполняются из разреза длиной 5-8 см.
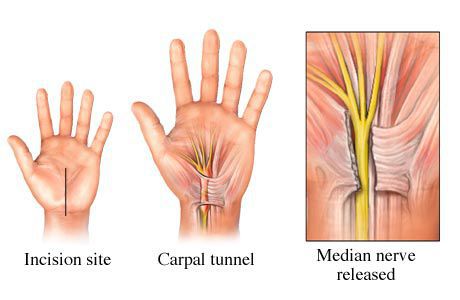
Простая декомпрессия. При этой операции убирается часть утолщенных стенок канала и рассекается сухожильная дуга. Эта операция технически проста, но, к сожалению, она не всегда дает стойкий эффект и после некоторого светлого промежутка жалобы вновь возвращаются. Иногда декомпрессию дополняют резекцией (частичным удалением) части надмыщелка плечевой кости.
Транспозиция нерва. Нерв полностью убирают из кубитального канала и передвигают его на 3-4 сантиметра кпереди. Если нерв пересаживают в пространство между мышцей и подкожно-жировой клетчаткой, то такую операцию называют передней подкожной транспозицией. А если нерв передвигают глубже, под мышцу, то, соответственно, операцию называют передней подмышечной транспозицией. Выбор варианта транспозиции зависит от многих особенностей.
По данным современных статистических исследований простая декомпрессия и транспозиция нерва одинаково эффективны, но, тем не менее, это не значит, что нужно отказываться от сравнительно сложной транспозиции в пользу более простой декомпрессии.
Схема передней подмышечной транспозиции локтевого нерва при его сдавлении в кубитальном канале
Полное восстановление после операции может занять несколько месяцев. Важно отметить, что в целом, правильно выполненная операция, очень эффективна, а длительный период постепенно восстановления обусловлен долгим восстановлением нервных клеток. Да, вопреки известной пословице, нервные клетки все-таки восстанавливаются, но очень медленно.
Скорость роста аксонов (отростков) нервных клеток – один милиметр в сутки, и, если расстояние от локтя до кончика мизинца 30-40 см, т.е. 300-400 мм, то и полное восстановление может занять 300-400 дней. К счастью состояние нерва улучшается постепенно, и нет ситуации, когда на 299 день еще все плохо, а на 300-й все хорошо. В тяжелых случаях, когда имеется нейрогенная мышечная контрактура, т.е. мышцы уже умерли, лишенные нервных импульсов, полное решение проблемы невозможно, и попытаться восстановить движения можно только с помощью других, более сложных операций.
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Что такое синдром запястного канала? Причины возникновения, диагностику и методы лечения разберем в статье доктора Михайлюка И. Г., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
Основными факторами риска, предрасполагающими к развитию синдрома запястного канала, являются:
Вторичная форма синдрома запястного канала может возникать при поражении различных анатомических структур, которые расположены в запястном канале, в ходе некоторых заболеваний и состояний:
Симптомы синдрома запястного канала
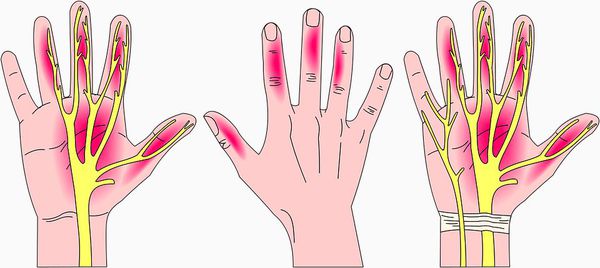
Симптомы заболевания включают в себя чувствительные нарушения: онемение и парестезии (мурашки, покалывание, жжение) в области иннервации срединного нерва на кисти, т. е. в области пальцев с первого по четвёрты й.
Дополнительно человек может испытывать ноющие, иногда жгучие болевые ощущения в этой области. При этом заподозрить именно синдром запястного канала, а не другое заболевание с похожими симптомами, позволяют следующие характеристики этих проявлений [12] :
Патогенез синдрома запястного канала
Классификация и стадии развития синдрома запястного канала
Осложнения синдрома запястного канала
Главным осложнением синдрома запястного канала является необратимое поражение срединного нерва. Оно приводит к стойким расстройствам чувствительности в области иннервации данного нерва, а также к слабости мышц кисти, за движение которых он отвечает.
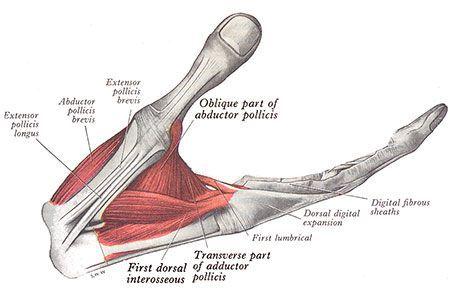
Срединный нерв на кисти иннервирует мышцы возвышения большого пальца, а также первые две червеобразные мышцы. Поэтому при повреждении нерва может нарушаться функция указанных мышц, что приводит к нарушению сгибания, отведения, противопоставления большого пальца (соприкосновение его подушечки с подушечками других пальцев), а также сгибания указательного и среднего пальцев. Параллельно со слабостью развивается гипотрофия указанных мышц (истончение и уменьшение мышечных волокон).
Всё это в конечном итоге приводит к невозможности нормально пользоваться рукой и развитию специфичной форме кисти, которая получила образное название «обезьянья лапа».
Для предупреждения развития данных осложнений важно вовремя провести правильную диагностику состояния и назначить корректное лечение.
Диагностика синдрома запястного канала
В основе диагностики поражения срединного нерва лежат клинические и электрофизиологические критерии.
Осмотр пациента направлен не только на выявление симптомов, характерных для синдрома запястного канала (онемение, парестезии, боль), но и на то, чтобы исключить другие возможные пр ичины жалоб: шейную радикулопатию, отражённую боль при миофасциальном или фасеточном синдроме, диабетическую нейропатию, множественную мононейропатию, плечевую плексопатию, синдром верхней аппертуры грудной клетки, иррадиацию боли при эпикондилите.
Несмотря на то, что метод электронейромиографии является достаточно чувствительным и специфичным, его нельзя использовать в отрыве от клинических симптомов заболевания, так как известно множество вариантов нарушений проведения импульса по периферическим нервам без клинических признаков того или иного заболевания.
Однако применение КТ и МРТ в диагностике синдрома запястного канала ограничено из-за высокой стоимости по сравнению с другими методами и высоких требований к способности аппаратуры. Поэтому методом выбора, позволяющим исключить структурную патологию в области запястного канала, является УЗИ.
Лечение синдрома запястного канала
В качестве терапии у пациентов с синдромом запястного канала также используется медикаментозное лечение. Оно направлено на уменьшение воспаления и отёка в области запястного канала, что приводит к купированию симптомов.
Выбор варианта операции и техники лечения зависит от многих факторов:
Не смотря на разнообразие методов, единого подхода к лечению пациентов с синдромом запястного канала не существует.
Прогноз. Профилактика
Синдром запястного канала является прогрессирующим состоянием. Без лечения со временем он может привести к стойкому повреждению срединного нерва и, как следствие, нарушению функции кисти из-за невозможности сгибать с первого по третий палец, а также приводить и противопоставлять большой палец, который выполняет важную роль в повседневной жизни любого человека.
К осложнениям оперативного лечения синдрома относят:
Туннельный синдром: симптомы, причины, лечение, профилактика
Замечаете, что у вас всё чаще побаливают кисти рук, пальцы деревенеют, а движения даются труднее и труднее? У вас туннельный синдром, скорее всего, дело в нем. Сегодня он становится проблемой многих людей, проводящих большое количество времени у компьютера. Но не спешите делать выводы, ознакомьтесь сначала с нашей статьей.
Из нее вы узнаете об этом заболевании, его разновидностях, симптомах и, самое главное, причинах. Также мы расскажем, к каким именно врачам можно обратиться за помощью и как проходит лечение. В конце материала вы найдете полезные упражнения, благодаря которым сможете проводить профилактику данного синдрома самостоятельно. Читайте внимательно и будьте здоровы.
Общее описание туннельного синдрома
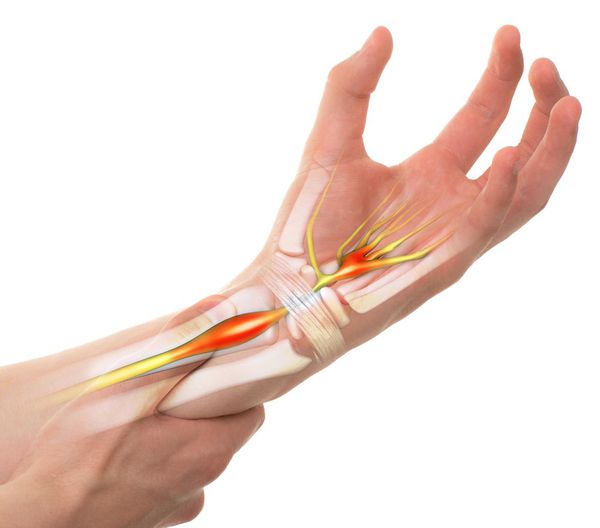
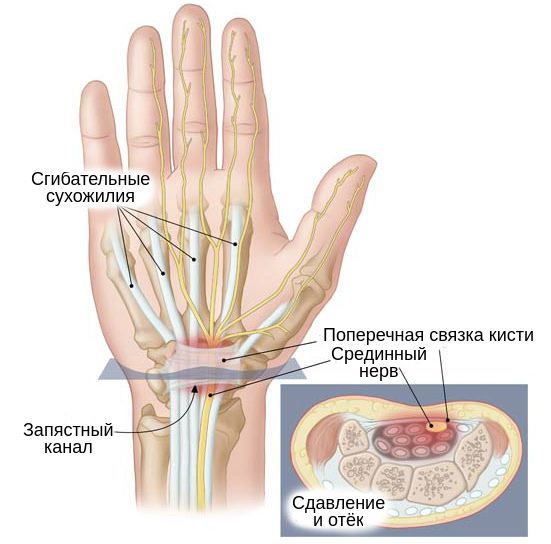
Туннельный синдром кисти (запястного канала) может возникнуть при сдавливании срединного нерва запястья и характеризуется определенными симптомами. Данное заболевание числится в МКБ-10 под кодом G56.0.
Среди характерной симптоматики следует отметить онемение в кисти, парестезию, болезненные ощущения в области иннервации срединного нерва. Симптомы также могут влиять на чувствительность и силу руки.
Синдром развивается как осложнение различных по происхождению заболеваний или как следствие каечного и связочного перенапряжения, возникающего вокруг нервных волокон. При этом нервы либо сдавливаются, либо растягиваются. Чаще всего страдают срединный и локтевой нервы. Последний в свою очередь может пережиматься в области сустава или на запястье внутри канала Гийона.

Существует несколько видов туннельного синдрома в зависимости от степени участия анатомических структур в развитии патологии. На сегодняшний день специалисты выделяют 30 таких вариантов.
Разновидности туннельного синдрома
Синдром может проявляться в нескольких общепринятых формах.
Треть всех заболеваний периферической нервной системы занимают именно различные туннельные синдромы.
Симптомы туннельного синдрома
Развитие симптоматики данного недуга происходит постепенно. Впервые синдром дает о себе знать обычно ночью или утром с пробуждением человека. Это выражается в непреодолимом желании пациента встряхнуть руки. Такое состояние человек может испытать и ночью, причем многократно.
Синдром проявляется в основном:
Ваш Путь в IT начинается здесь
На руке такие проявления возникают в большом, указательном, среднем пальцах и на половине безымянного пальца. Иногда симптомы ощущаются во всей руке, доходя до предплечья.
Отсутствие лечения грозит атрофией мышц у основания большого пальца. Это в свою очередь приведет к потере способности ощущать тепло и холод большим и указательным пальцами.
Симптомы недуга могут появиться или усилиться после того, как больной воспользуется пострадавшей рукой. Но даже нахождение кисти или всей руки в одном положении на протяжении длительного времени способно привести к появлению покалывания, жжения и боли.
Причины туннельного синдрома
За получение информации и передачу команд мышцам и рецепторам отвечают определенные участки головного и спинного мозга. Информация передается к внутренним органам по нервам. Большая часть периферической нервной системы обладает защитными свойствами, предохраняющими ее от физических повреждений:
Мышцы, связки, сухожилия и части скелета человека образуют естественные туннели, в которых располагается нервная система. Если эти анатомические полости становятся чрезмерно узкими, возникает предрасположенность к туннельной нейропатии. При этом сдавливаться могут не только сами нервы, но и все сосуды, идущие вдоль нервных стволов. В таких случаях имеет место нейроваскулярный туннельный синдром.
В основном патология у людей возникает из-за перенапряжения связок и мышц, расположенных вблизи пострадавшего нерва. Примерно в 80 % случаев страдают верхние конечности.
Перенесенная инфекция (чаще всего вирусная) также может сопровождаться периферическими нейропатиями посттравматического характера либо давать осложнение в виде этих нейропатий. Это вторая по распространенности причина возникновения туннельных синдромов.
Среди других заболеваний, при которых зачастую наблюдается нейропатия, стоит отметить сахарный диабет, акромегалию, подагру, ревматоидный артрит и другие проблемы с суставами, объемные патологии самих нервов (неврома, шваннома), саркому, липому.

Существенную роль играют наследственная предрасположенность к параличам от сдавления нервных волокон и гормональные изменения в организме на фоне овуляции, лактации и климакса. Наконец, риск возникновения синдрома повышается с приемом пероральных контрацептивов.
Функция периферической нервной системы может нарушаться вследствие травм, ишемии (первичной или возникающей в результате сдавления), застоя крови в венах и отека тканей.
Наследственность также иногда может являться причиной возникновения туннельных нейропатий. Семейные формы этого синдрома в частности возникают на фоне наследуемых анатомических аномалиях — избыточного сужения туннелей, наличия лишних мышц и сухожилий, костных рудиментов и фиброзных тяжей.
Врачи, помогающие при туннельном синдроме
Непосредственно диагностирует и лечит туннельную нейропатию невролог. Иногда для постановки диагноза требуется консультация врача-травматолога.
Лечением компрессионных форм синдрома отчасти занимаются ортопеды и пластические хирурги. Но именно нейрохирурги в основном лечат больных, если речь идет о необходимости оперативного вмешательства.
Диагностика туннельного синдрома
Обычно для постановки диагноза врачу необходимо знать характерные симптомы у пациента. В этом случае удобно использовать комплекс специальных тестов, позволяющих выделять различные виды туннельных нейропатий.
Если по ряду признаков у пациента предполагается компрессионно-ишемическое поражение периферической нервной системы, проводят стандартное тестирование. Оно включает в себя следующие мероприятия:
Также во время диагностики необходимо исключить сопутствующие соматические патологии, которые зачастую вызваны прогрессирующей туннельной нейропатией. Для этого проводят ряд дополнительных обследований:
анализ циркулирующих иммунных комплексов.
Лечение туннельного синдрома руки
Существуют достоверные сведения об эффективности аэробных упражнений с контролем массы тела. При этом велотренажеров и велосипедной езды в случае туннельной нейропатии следует избегать, поскольку здесь руки все время напряжены.
Временно облегчить симптомы помогают методы физиотерапии (к примеру, лечение ультразвуком).

Если электронейромиография выявила туннельный синдром в начальной стадии, во многих случаях хорошо помогает накладывание ночной шины для фиксации кисти в нейтральном положении во время сна. Проделывать такую процедуру нужно хотя бы в течение трех недель.
Иногда консервативные методы не позволяют полностью избавиться от туннельного синдрома. Как лечить недуг в таком случае? Неплохой эффект дает инъекция, к примеру, глюкокортикоидов с дипроспаном. В остальных случаях, а также при тяжелом течении заболевания назначается операция.
Лекарственные препараты при туннельном синдроме
Чтобы уменьшить воспалительный процесс, больным рекомендуется делать инъекции кортикостероидов (как правило, в канал запястья). Таблетки менее эффективно снимают воспаление, хотя и они также имеются в аптеках. Эффект наступает не сразу — боль начинает стихать лишь через 2 дня, а до этого она может, наоборот, усилиться.
Но даже при положительном результате лечения через несколько месяцев симптомы иногда проявляются вновь. Если это произошло, назначается новая доза кортикостероидов. Последующий прием этих препаратов может вызвать длительные побочные эффекты, поэтому использовать его далее не рекомендуется.
Аспирин, ибупрофен и подобные противовоспалительные лекарства из группы нестероидных способны снизить кратковременную боль. Их прием целесообразен лишь тогда, когда синдром возник на почве воспалительного процесса. Если причиной недуга послужила чрезмерная активность кисти, этот вариант не поможет.
Среди других методик лечения стоит отметить инъекции ботокса и специальные упражнения.
Упражнения при туннельном синдроме для профилактики
Туннельный синдром запястья может быть вызван изгибом кисти во время работы за компьютером. Если ваша деятельность предполагает длительное взаимодействие с клавиатурой и компьютерной мышью, выполняйте на регулярной основе комплекс простых упражнений, приведенных ниже. Это можно делать даже сидя за компьютером.