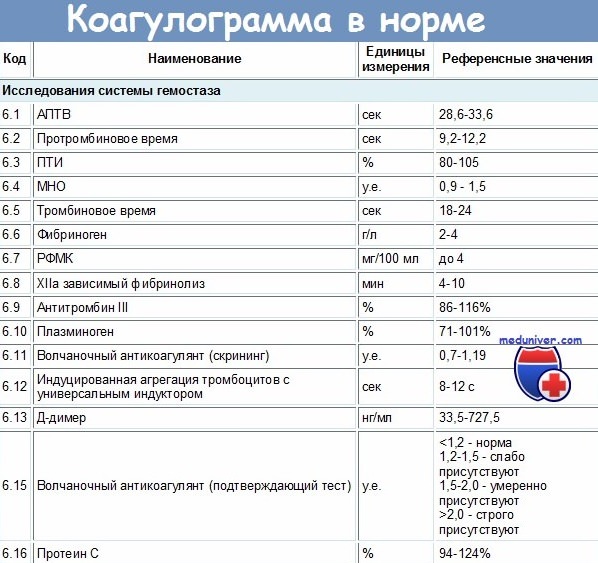
кумариновые антикоагулянты что это такое
Для чего нужны оральные антикоагулянты?
Антикоагулянты — это лекарственные препараты, снижающие активность свертывающей системы крови и препятствующие чрезмерному образованию тромбов. Современные антикоагулянты оказывают влияние на различные звенья процесса коагуляции крови и применяются для профилактики и лечения артериальных или венозных тромбозов и тромбоэмболий.
Классификация антикоагулянтов
Все антикоагулянтные препараты разделяются на две большие группы:
Антикоагулянты непрямого действия
Витамин К — витамин естественного происхождения, содержащийся в основном в зеленых листовых овощах (шпинат, брокколи, латук) и попадающий в организм с пищей. Кроме того, витамин K синтезируется бактериями в кишечнике. Организм использует витамин К для образования в печени целого ряда белков, участвующих в свертывании крови. Суточная потребность витамина К: 0,03-1,5 мкг/кг/сут (до 105 мкг/сут).
Таблица 1. Содержание витамина К в продуктах (мкг/100 г продукта)
| Продукты | Содержание витамина К |
| Зеленый чай, листья | 964 |
| Салат-латук, зеленые листья | 850 |
| Мангольд, листья сырые | 830 |
| Капусты лист | 817 |
| Кочанная капуста, сырая | 487 |
| Брюссельская капуста | 434 |
| Шпинат, листья сырые | 383 |
| Шпинат, листья свежие/замороженные, сваренные | 360 |
| Черный чай, листья | 42 |
| Брюссельская капуста, свежая, замороженная | 289 |
| Цикорий сырой | 231 |
| Салат краснолистный | 210 |
| Брокколи сырая | 205 |
| Соевое масло | 193 |
| Брокколи свежая/замороженная, сваренная | 192 |
| Зеленый лук | 190 |
| Фасоль | 140 |
| Салат Айсберг | 123 |
Оральные антикоагулянты, вмешиваясь в этот процесс, существенно увеличивают время свертывания крови. Однако пероральные антикоагулянты не разжижают кровь и не растворяют уже образовавшиеся сгустки крови, хотя и позволяют прекратить рост имеющихся тромбов.
В норме естественные антикоагулянты крови способствуют тому, что ее свертывание происходит только при нарушении целостности кровеносных сосудов. Однако при определенных клинических состояниях, называемых тромбозными нарушениями, этот же механизм может приводить к нежелательному образованию опасных для жизни кровяных сгустков — тромбов. В таких ситуациях действие антикоагулянтов позволяет предотвратить избыточное тромбообразование.
Если у вас обнаружили тромб или существует опасность образования кровяных сгустков, в качестве одного из элементов лечения врач может назначить лечение антикоагулянтами (например, варфарином), которые предотвращают образование тромбов.
Классификация антикоагулянтов непрямого действия
Все антикоагулянты непрямого действия подразделяются на три основные группы:
Самым распространенным непрямым антикоагулянтом является варфарин, что связано с предсказуемостью его действия и стабильными показателями антикоагуляции.
Показания к назначению пероральных антикоагулянтов
Можно выделить следующие основные причины применения оральных антикоагулянтов:
Аспирин Кардио или варфарин?
Исходя из определенных критериев (возраста и дополнительных факторов риска), лечащий врач может назначить пациентам с мерцательной аритмией, один из двух вариантов антитромботических средств: антиагрегантные препараты, например, аспирин (препятствует склеиванию тромбоцитов) или антикоагулянтные препараты, например, варфарин (блокирует факторы свертывания крови):
Фармакологическое действие аспирина как антикоагулянта заключается в угнетении слипания тромбоцитов — основного компонента тромба, таким образом, ацетилсалициловая кислота, предупреждает развитие тромбоза кровеносных сосудов.
Показанием к применению аспирина для разжижения крови является наличие преходящего нарушения мозгового кровообращения в прошлом – т.е. такого нарушения, при котором неврологическая симптоматика проявлялась не более 24 часов.
Кроме того, в инструкции по применению Аспирин Кардио для разжижения крови отдельно указан значительный перечень противопоказаний. Так же в любой инструкции к аспирину упоминается о выраженных нежелательных эффектах, развивающихся при длительном применении аспирина для разжижения крови даже в низких дозировках. При длительном приёме ацетилсалициловой кислоты, входящей в состав Аспирин Кардио, возможно развитие эрозий и язв желудочно-кишечного тракта, тромбоцитопения (снижении числа тромбоцитов), повышение уровня печёночных ферментов.
У таблеток аспирина нет явных преимуществ и в отношении стоимости. Цена «аспирина для сердца» вполне сравнима со стоимостью лечения варфарином. Даже американский аспирин для разжижения крови – далеко не панацея.
В сравнении со случаями, когда никакое лечение не проводится, варфарин снижает опасность инсульта на 64 %, что почти в три раза больше, чем при приеме аспирина для разжижения крови (для получения дополнительной информации обратитесь к врачу, который сможет рекомендовать наиболее подходящий вам препарат).
Рисунок 1. Варфарин и риск инсульта
В некоторых случаях препараты непрямых антикоагулянтов нужно принимать несколько месяцев, иногда на протяжении всей жизни. Продолжительность курса определяет врач.
Прямые и непрямые антикоагулянты снижают свертываемость крови, следовательно, повышают риск кровотечения, поэтому соблюдение режима дозирования имеет жизненно важное значение. Ни в коем случае нельзя увеличивать дозировку или сокращать интервал приема антикоагулянтов.
Первостепенное значение также имеет контроль эффективности этих препаратов: анализ крови, который называется МНО (международное нормализованное отношение), помогает подобрать наиболее оптимальную дозировку оральных антикоагулянтов.
Кумариновые антикоагулянты что это такое
Большинство случаев воздействия на детей варфариновых родентицидов бывает бессимптомным. В сообщениях о случаях отравления суперварфариновыми ро-дентицидными кумариновыми антикоагулянтами отмечаются длительная болезненность и необходимость агрессивной терапии.
а) Структура и классификация. Перорально принимаемые антикоагулянты представляют собой либо 3-замещенные кумариновые производные 4-гидроксикумарина, родентициды (например, бродифакум или дифенакум), либо синтетические производные индан-1,3-диона. У пациентов, получивших избыточные дозы кумаринов, по-видимому, S(—) энантиоморф варфарина играет определяющую роль в индуцировании гипопротромбинемии с сопутствующей клинической токсичностью.
б) Родентициды: коммерческие препараты. К числу кумаринов относятся варфарин, кумафен, зоокумарин, кумафурил, бромадиолон, кумахлор, дифенакум, бродифакум, индадионы, дифацинон, хлорфацинон и пиндон или пивалдион.
в) Фактор IX-комплекс. Фактор IX-комплекс представляет собой концентрат факторов свертывания крови II, VII, IX и X. Он может вызвать транзиторный жар, озноб, головную боль, покраснение, ощущение покалывания и изменение частоты пульса и кровяного давления; однако, поскольку его получают из смешанной плазмы, он может также содержать возбудителей вирусного гепатита и СПИДа.
г) Терапевтическая доза. Поддерживающие терапевтические дозы противосвертывающих средств перечислены в таблице ниже.
д) Токсикокинетика варфарина и его аналогов:
— Биодоступность Около 100 %
— Время достижения пикового уровня в плазме 1 ч
— Объем распределения 0,126 л/кг
— Связывание с белками плазмы 98—99 %
— Период полувыведения 40 ч (варфарин); 120—160 ч (фенпрокумон)
Не выявлено никакой корреляции между протромбиновым временем и концентрацией свободного варфарина в сыворотке.
е) Взаимодействие лекарственных средств. Лекарственные средства, сильно взаимодействующие с перорально принимаемыми антикоагулянтами, перечислены в таблице ниже.

в результате которого происходит снижение (С), увеличение (У) или не происходит никаких изменений (НИ) протромбинового времени.
ж) Беременность. Молекула варфарина невелика (молекулярная масса 1000) и проникает через плаценту. Молекула гепарина относительно большая (молекулярная масса 20 000) и, вероятно, не проникает через плаценту.
Воздействие производных кумарина в 1 триместре беременности индуцирует специфический синдром мальформации, известный как варфариновая эмбриопатия. Сообщалось о случаях деформирования центральной нервной системы после проведения варфариновой терапии в любом триместре беременности. Введение кумариновых антикоагулянтов в конце последнего триместра беременности может привести к кровотечениям в конце пренатального, а также в перинатальный или постнатальный период.
з) Цикл витамина К. Витамин К представляет собой кофактор пострибосомного синтеза факторов свертывания крови II, VII, IX и X, а также белков С и S. Кумарины подавляют синтез белка С. Возможно, этим обусловлены случаи кумаринового кожного некроза.
Токсикокинетика витамина К:
— Биодоступность: 10—62 %
— Пиковый уровень в плазме: К1-2,3-эпоксид у нормальных людей ( 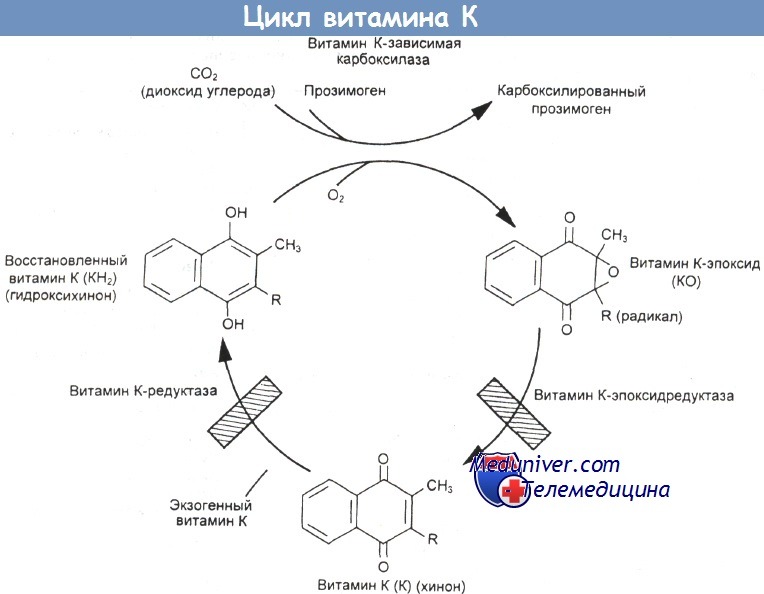
Витамин К (хинон) превращается в восстановленный витамин К (КН2, гидроксихинон) под воздействием фермента витамин К-редуктазы.
Витамин КН2 — субстрат для карбоксилирования прозимогенов (например, факторов II, VII, IX, X) с образованием активных ферментов.
Для этой реакции требуются диоксид углерода и кислород, и витамин КН2 преобразуется в витамин К-эпоксид (КО).
Витамин К регенерируется из витамина КО под воздействием витамин К-эпоксидредуктазы. Варфарин ингибирует витамин К-эпоксидредуктазу и в некоторой степени витамин К-редуктазу (заштрихованные участки).
Вводимый экзогенно в больших дозах витамин К преодолевает варфариновую блокаду, что, по-видимому, обусловлено тем, что витамин К-редуктаза менее чувствительна к варфарину, чем витамин К-эпоксидредуктаза (стрелки).
и) Клиническая картина отравления варфарином:
— Пероральный прием антикоагулянтов. Передозировка антикоагулянтов, как правило, вызывает кровотечение во многих органах.
— Недостаточность белков С и S. Вызываемый варфарином кожный некроз может быть обусловлен наследственной гетерозиготной формой недостаточности белка С. Известно 4 типа кожных реакций, возникающих под воздействием производных кумарина: экхимоз и пурпура вследствие гипокоагуляции; пятнистые, папулезные, везикулярные, уртикарные и обусловленные пурпурой (геморрагические) сыпи; синдром «пурпурный палец» (purple toe) и выраженный тканевый некроз.
Поражения появляются через 3—6 сут после начала курса лечения натрий-варфарином. Наибольшей опасности подвергаются страдающие от ожирения женщины в возрасте около 50 лет, которые лечатся по поводу тромбофлебита или легочной тромбоэмболии. Кожный некроз чаще возникает в жировой ткани, главным образом на бедрах, груди и ягодицах. Терапия преимущественно поддерживающая. По имеющимся данным, прерывание курса лечения натрий-варфарином не меняет течения болезни и не дает ее рецидивов. Благоприятное действие витамина К или стероидов остается недоказанным.
Может потребоваться хирургическое вмешательство. Причина развития кожного некроза под действием натрий-варфарина и других родственных варфарину соединений остается невыясненной.
Белок С обладает антикоагулирующей и противофибринолитической активностью. Белок S — кофактор белка С — повышает активность белка С в эндотелиальноклеточной поверхности. Уменьшение количества как белка С, так и белка S способствует возникновению тромбоэмболических осложнений. Концентрат белка С, выпускаемый «Immuno in Vienna», ускоряет выздоровление лиц с недостаточностью белка С, страдающих от индуцированного варфарином кожного некроза.
— Скрытое проглатывание пероральных антикоагулянтов (скрытый тип, искусственно созданный тип и тип синдрома Мюнхгаузена). У пациентов обнаруживается необъяснимый приобретенный геморрагический диатез, ассоциирующийся с низкой активностью протромбинового комплекса (II, VII, IX, X). Часто это люди (медицинские сестры, врачи, фармацевты и другой медицинский персонал), имеющие доступ к кумариновым или индандионовым соединениям как в форме медикаментов, так и в составе родентицидов.
Это расстройство может оставаться недиагностированным в течение месяцев или нескольких лет. Диагноз ставят на основании понижения уровня зависимых от витамина К факторов свертывания крови (II, VII, IX, X) и хорошей терапевтической реакции на витамин К,. Подтверждением диагноза служит обнаружение лекарственного вещества в плазме больного. Концентрации факторов V и VII обычно нормальные. У большинства пациентов одностадийная протромбиновая активность снижается до уровня ниже 10 % относительно нормы.
Об острой токсичности могут свидетельствовать транзиторная боль в брюшной полости, рвота или наличие крови в стуле.
Некоторые родентициды (суперварфарины) могут оказывать значительно более длительное воздействие на витамин К-зависимые факторы свертывания крови, чем варфарин. Может потребоваться курс лечения витамином К в течение 2—3 мес.
Данные исследований на животных позволяют сделать вывод, что однократное проглатывание бродифакумовой отравы для крыс может вызвать тяжелые нарушения в системе свертывания крови, которые требуют применения больших доз витамина К, и могут сохраняться месяцами, как и клиническая кровоточивость; напротив, однократное проглатывание приманки, содержащей варфарин, обычно не индуцирует аномалий в системе свертывания крови. Сообщалось о случаях летальных исходов после проглатывания бродифакума.
Витамин К, необходимо вводить в высоких дозах и с частыми интервалами до тех пор, пока уровень факторов свертывания крови не станет нормальным (дни и недели), а контрольные тесты следует проводить еще в течение нескольких месяцев после нормализации показателей.
— Дифенакум, бродифакум, хлорфацинон. Дифенакум, бродифакум и хлорфацинон снижают активность витамин К-зависимого гамма-карбоксилирования остаточной глутаминовой кислоты в метаболических предшественниках протромбинового фактора, которое в 100 раз превышает уровень ингибирования (в молярном исчислении), вызываемого варфарином. Этому предшествует снижение активности витамин К1-2,3-эпоксидредуктазы. Кроме того, период полужизни дифенакума, бродифакума и хлорфацинона может достигать 120 сут (период полужизни варфарина 42 ч).
к) Лабораторные данные отравления варфарином. После передозировки варфаринов получают аномальные и нормальные показатели. Разработан простой метод высокоэффективной жидкостной хроматографии для обнаружения и количественного определения бродифакума в плазме с пороговой чувствительностью 2 мкг/мл. Методом жидкостной хроматографии можно одновременно измерить концентрации в сыворотке пяти противосвертывающих родентицидов: бродифакума, бромадиолона, куматетралила, дифенакума и варфарина.
Данные о концентрациях бродифакума в плазме и моче можно получить бесплатно, позвонив в Zeneca Emergency Information Network по тел. 1-800-327-8633.
л) Международное нормализованное соотношение. С целью стандартизации результатов определения протромбинового времени Всемирная организация здравоохранения ввела Международное нормализованное соотношение (МНС).
Величины МНС не зависят от реагентов и применяемых методов и поэтому могут быть использованы для сопоставления результатов лабораторных анализов как внутри одной страны, так и между странами. МНС определяется как соотношение протромбинового времени (ПВ) пациента к нормальному ПВ, которое получается, если для анализа проб больного используют первичный международный тромбопластин Всемирной организации здравоохранения:
МНС = (ПВ пациента/нормальное ПВ)МИЧ, где МИЧ — Международный индекс чувствительности для тромбопластина, применяемый в местной лаборатории.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кумариновые антикоагулянты что это такое
В рамках второго съезда Евразийской аритмологической ассоциации и восьмого съезда кардиологов, кардиохирургов и рентгенэндоваскулярных хирургов Республики Беларусь состоялся симпозиум «Сложные случаи в кардиологии». Эксперты акцентировали внимание на антитромботическом лечении и его осложнениях у пациентов с фибрилляцией предсердий, перенесших инсульт.
Глобальное бремя
Наталья Козиолова, доктор мед. наук, профессор Заведующая кафедрой пропедевтики внутренних болезней № 2 Пермского госмедуниверситета им. академика Е. А. Вагнера (Россия), член президиума правления Российского кардиологического общества, президент Пермского краевого кардиологического общества, доктор мед. наук, профессор Наталья Козиолова поделилась новыми данными по вторичной профилактике инсульта у пациентов с фибрилляцией предсердий (ФП).
В первую очередь Наталья Андреевна обратила внимание на актуальность проблемы. Так, согласно исследованиям, только в 2019 году в 204 странах мира диагностировано 12,2 миллиона инсультов: 7,63 миллиона ишемических инсультов, 3,41 миллиона кровоизлияний в мозг, 1,18 миллиона субарахноидальных кровоизлияний. За 29 лет вследствие указанной патологии 143 миллиона человек стали инвалидами. В структуре причин утраты трудоспособности как в 1990 году, так и в 2019-м инсульты занимали второе место.
Наталья Козиолова:
Стоит отметить, что частота патологии растет среди людей в возрасте 18–50 лет. В мире 2 миллиона таких пациентов в год, и это число увеличивается. Вместе с тем знания о глобальном распределении факторов риска и этиологии, а также информация о прогнозе и оптимальной вторичной профилактике у молодых пациентов недостаточны. Это ограничивает доказательное лечение и препятствует предоставлению соответствующей информации о причинах инсульта, факторах риска и прогнозах.
Традиционно, по словам эксперта, к смертельному исходу приводят ишемические инсульты, а также внутричерепные и субарахноидальные кровоизлияния. В России в 2015 году зарегистрировано более 300 тысяч ишемических инсультов и более 66 тысяч геморрагических. Среди ишемических инсультов лидирует атеротромботический, каждый пятый — кардиоэмболический.
Наталья Козиолова:
В лечение пациентов с церебральными катастрофами вкладываются огромные усилия, причем не только врачебные. В России реализуется федеральный проект: 2 года пациенту после инсульта бесплатно выдают лекарственные средства, в том числе самые лучшие и дорогие прямые пероральные антикоагулянты. От пациента требуется прежде всего быть приверженным лечению. Заболеваемость и смертность немного уменьшаются, однако все равно, по данным одной из статистических баз 2019 года, по смертности от инсульта Россия занимала первое место в мире.
В США, к примеру, также затрачиваются огромные средства на лечение пациентов с инсультом. Вместе с тем с 2013 года наблюдается негативный тренд к увеличению смертности от данной патологии независимо от возраста. К слову, в США каждый 20-й пациент в возрастной категории 60–79 лет перенес инсульт.
Наталья Козиолова:
Согласно исследованиям, если 60-летний пациент выполняет рекомендации по профилактике инсульта, его срок дожития составляет 20 лет. В случае перенесенного инсульта срок дожития уменьшается до 8 лет.
Заболеваемость повторным инсультом в России (согласно Национальному регистру инсульта), по словам эксперта, огромная — 0,79 на тысячу населения. Доля ишемического среди повторных инсультов — 87,5 %, неуточненной этиологии — 4,6 %. Показатель распространенности повторного инсульта среди всех инсультов — 25,5 %. Каждый 5-й пациент в России — с повторным инсультом.
Наталья Козиолова:
Долгое время считалось, что самый опасный период после инсульта — первый месяц, первый год. К сожалению, последние данные говорят о том, что на самом деле через 4 года после повторного инсульта умрет каждый пятый. На 3–5-й год пациенты успокаиваются, нарушается приверженность к лечению.
Анализ ошибок
Наталья Козиолова:
При наличии ФП риск кардиоэмболического инсульта увеличивается почти в 16 раз. Поэтому к пациентам с ФП должно быть очень трепетное отношение, особенно если они уже перенесли инсульт.
Эксперт разбирает случай из практики. Женщина в возрасте 67 лет обратилась к терапевту с жалобами на утомляемость, слабость, бессонницу, периодические головные боли. Восемь месяцев назад перенесла ишемический инсульт в правой гемисфере. Четыре года у нее наблюдается персистирующая форма ФП (8–19 пароксизмов в год), а также гиперлипидемия (фактор риска повторного инсульта) в течение 7 лет (ХС ЛПНП — 3,1 ммоль/л при целевом уровне менее 1,4 ммоль/л).
Наталья Козиолова:
Проанализируем ошибки. Пациентка принимает аторвастатин всего 20 мг в сутки. В этом случае можно говорить о врачебной инертности: специалист назначил аторвастатин и на этом остановился, — обращает внимание Наталья Козиолова. — Кроме того, у пациентки артериальная гипертензия в течение 10 лет без достижения целевого уровня АД. На прием она пришла с АД 160/95 мм рт. ст. Вопрос к врачу, который назначил периндоприл 10 мг в сутки и индапамид 1,5 мг в сутки и опять же на этом остановился.
Также у пациентки СД 2-го типа на протяжении 4 лет. С учетом возраста и перенесенного инсульта гликированный гемоглобин целевой — 7,5 % (принимает дапаглифлозин 10 мг в сутки). Что пациентка получает из антитромботической терапии? Только аспирин 100 мг в сутки, но продолжает принимать (8 месяцев) еще 2 церебропротектора. Что по этому поводу говорится в американских рекомендациях?
Сегодня фармакологическое или нефармакологическое лечение с применением нейропротективных средств не рекомендуется: нет доказательной базы по улучшению качества жизни и прогноза. По шкале CHA2DS2-VASс риск инсульта у пациентки очень высокий — 6 баллов. Риск госпитализации и смерти из-за тромбоэмболических осложнений в течение года увеличивается в 20 раз! При этом назначен только аспирин. Риск кровотечений по шкале HAS-BLED — 4 балла (высокий).
Дополнительно учитываются немодифицируемые факторы риска. В случае с данной пациенткой это возраст, ишемический инсульт в анамнезе, СД 2-го типа. Среди потенциально модифицируемых факторов риска — нарушение функции почек, модифицируемых — артериальная гипертензия, риск тромбозов и кровотечений.
Наталья Козиолова:
Два фактора можем скорректировать — АГ пролечим, аспирин отменим. Все равно остаются высокий риск кровотечений и очень высокий риск повторного инсульта. Что назначить в таком случае? Конечно, антикоагулянты (АК), причем новые пероральные антикоагулянты (НОАК), которые сегодня более предпочтительны, чем антагонисты витамина К (АВК) — за исключением пациентов с механическими клапанами сердца или умеренно-тяжелым стенозом митрального клапана.
В европейских рекомендациях прописано, что антиагреганты (не только аспирин — но любые) в монотерапии или в комбинации с клопидогрелом не рекомендуются для профилактики инсульта у пациентов с ФП — риск кровотечения увеличивается, а риск инсульта не снижается.
Показания и выбор оральных антикоагулянтов (ОАК) при ФП:
Согласно обновленным рекомендациям Европейского общества кардиологов (ESC) 2020 года, у пациентов с ФП и ишемическим инсультом или транзиторной ишемической атакой (ТИА) рекомендована длительная вторичная профилактика инсульта с помощью ОАК в случае отсутствия абсолютных противопоказаний с более предпочтительным применением НОАК в сравнении с АВК у пациентов, которым подходят НОАК.
У пациентов с ФП и острым ишемическим инсультом не рекомендована ранняя антикоагуляция (
Наталья Козиолова:
Почему именно НОАК, а не АВК (варфарин) у пациентов с ФП после ишемического инсульта или ТИА? Метаанализ 4 рандомизированных клинических исследований показал, что НОАК в сравнении с варфарином статистически значимо снижают на 13,7 % повторные инсульты и системные эмболии, на 50 % геморрагические инсульты, на 13,1 % любые инсульты, на 46,1 % интракраниальные кровоизлияния, — поясняет Наталья Козиолова.
В американских рекомендациях, отмечает эксперт, с 2014 года ничего не изменилось. Предпочтительным является европейский препарат ривароксабан. Согласно исследованиям, ривароксабан в сравнении с варфарином снижает риск повторного инсульта статистически значимо на 52 % без увеличения риска больших кровотечений с клинической выгодой 55 %.
Комбинация ОАК (варфарин, НОАК) с антиагрегантами не рекомендуется после ишемического инсульта или ТИА.
Для пациентов с ФП, перенесших ишемический инсульт или ТИА, которые не могут принимать ОАК, рекомендуется аспирин или комбинация аспирина с клопидогрелом.
Наталья Козиолова:
Чего не нужно делать, когда говорим о профилактике повторного инсульта, особенно в первый месяц? Нельзя назначать варфарин, т. к. в первый месяц на 71 % увеличивается риск повторных ишемических событий. Варфарин еще не работает. Кроме того, доказано, что варфарин у пациентов с ФП увеличивает риск всех видов деменции, т. к. вызывает дефицит витамина К, что повышает риск кальцификации и увеличивает риск сосудистых катастроф.
Антитромботическая терапия и внутричерепное кровоизлияние
Наталья Митьковская, директор РНПЦ «Кардиология», заведующая кафедрой кардиологии и внутренних болезней БГМУ, доктор мед. наук, профессор. Директор РНПЦ «Кардиология», заведующая кафедрой кардиологии и внутренних болезней БГМУ, главный внештатный специалист по кардиологии Минздрава, доктор мед. наук, профессор Наталья Митьковская обратила внимание на факторы риска кровотечений у пациента с ФП на фоне антитромботической терапии.
Наталья Митьковская:
Любой инфаркт мозга сопровождается определенным процентом кровоизлияний, и наша способность успешно лавировать между рисками инфаркта мозга и внутричерепными кровоизлияниями определяет шансы пациента на выживание.
Шкалы CHA2DS2-VASс и HAS-BLED должны быть на рабочем столе, в мобильном телефоне, компьютере каждого врача общей практики, терапевта и кардиолога. Действительно, новые оральные антикоагулянты занимают передовые позиции в профилактике инфаркта мозга у пациентов с ФП, и необходимо их назначать с учетом показаний, риска кровотечений, не забывая следить за функциональным состоянием почек и других органов. Однако более половины пациентов после инфаркта мозга не получают ОАК, 50 % из них — старше 80 лет.
Наталья Митьковская обращает внимание на важность контроля и коррекции факторов риска кровотечений (согласно рекомендациям ESС 2020 года) (см. таблицу).
Таблица. Факторы риска кровотечений
Рекомендации Американской ассоциации сердца/Американской ассоциации по изучению инсульта (AHA/ASA) 2019 года утверждают, что у пациентов, которым при развитии инсульта показано лечение алтеплазой, польза зависит от времени: начинать терапию следует как можно раньше.
Наталья Митьковская:
Принципиально важно отметить в медицинской документации, когда состоялся первичный медицинский контакт доктора с пациентом, когда выполнена ЭКГ или другое исследование, начато введение лекарственного средства. Временной интервал — это жизнь пациента.