курсы дедистрофической терапии в офтальмологии что это такое
Лечение дистрофии сетчатки глаза
Сетчатка состоит из тонкого слоя нервной ткани, выстилающего пространство глазного яблока изнутри, с задней стороны глаза. Дистрофия сетчатки может быть вызвана различными причинами и сопровождается проявлением выраженных дегенеративных процессов, которые приводят к гибели нервных клеток. Исследования в этой области проводятся до сих пор, их результаты разноречивы.
Функции сетчатки
Слой сетчатки содержит миллионы чувствительных к свету фоторецепторов, которые преобразуют световые стимулы в электрические. Нервные волокна глазного яблока служат проводниками их передачи в головной мозг.
Там они преобразуются в зрительные образы так, как обычно человек видит все предметы. Область зрачка, обеспечивающая предметное зрение, называется макула, в ней сосредоточены чувствительные нервные клетки, восприимчивые к световому воздействию.
Виды заболевания
Центральная дистрофия вызвана возникновением очагов дистрофии в макуле, расположенной напротив зрачка. Повреждения в этой зоне могут привести к слепоте, так как ничего, кроме темного пятна, больной перед собой увидеть не может, однако боковое зрение может быть сохранено. Снижение зрения начинается постепенно, до тех пор, пока разрозненные очаги болезни не превратятся в единый конгломерат.
Первые признаки болезни: человек вместо прямых линий начинает видеть искривленные, вместо ровных букв и строчек – кривые.
В офтальмологии это заболевание подразделяется на два вида:
При сухой дистрофии сетчатки появляются единичные очаги нарушения зрения в макуле, зрение частично нарушается, но человек прекрасно видит предметы за счет неповрежденной ткани между пораженными очагами. Заболевание обычно поражает оба глаза, но чаще один глаз начинает терять зрение раньше, а хорошая видимость предметов в неискаженном виде компенсируется вторым, непораженным еще глазом. Именно по этой причине начало заболевания можно просмотреть, пропустив важный момент начала терапии.
В 10% случаев «сухая» форма переходит во «влажную». Причиной служит резкое увеличение проницаемости сосудистой стенки, вызывающее отек сетчатки. В этом случае экссудат выходит под сетчатку и способствует обострению заболевания, резкое снижение центрального зрения быстро прогрессирует.
Течение болезни

Лечение
Медикаментозный метод предполагает питание сетчатки в случаях «сухой» формы заболевания для улучшения ее функционального состояния. Метод применяется только на ранних стадиях заболевания.
Катеризация ретробульбарного пространства означает небольшую операцию, когда в заднюю часть глазного яблока устанавливается специальный катетер, через который вводятся препараты для улучшения состояния сетчатки. Этот метод очень эффективен для «сухой» формы дистрофии и для некоторых форм «влажной» дистрофии на начальном этапе заболевания.
Барраж макулярной области – операция для устранения «влажной» центральной дистрофии сетчатки глаза. Методика исправления проблемы сводится к нанесению лазеркоагулятов на сетчатку, после чего исчезает отек и зрительные функции восстанавливаются полностью или частично.
Самым эффективным способом лечения «влажной» дистрофии признано на сегодняшний день введение во внутреннюю полость глаза (в стекловидное тело) стероидов и ингибиторов роста новообразованных сосудов. Это такие препараты, как Луцентис, Бевацезумаб, Авастин, Макуген. Для курса лечения потребуется 2-3 введения препарата с интервалом в один или полтора месяца.
Фотодинамическая терапия также эффективна, как и предыдущий метод. Применяется для лечения «влажных» форм дистрофии сетчатки и способствует формированию в глазу субретинальной неоваскулярной мембраны. Для лечения пациенту в вену вводят фотосенсибилизатор Визудин. Это вещество обладает свойством накапливаться в патологической мембране сетчатки. После накопительного эффекта препарата центральную зону сетчатки облучают лазером с определенной длиной волны, которая поглощается Визудином. Болезнь отступает благодаря разрушению патологической неоваскулярной мембраны под сетчаткой. Требуется провести 3 сеанса с 2-3х месячным интервалом.
Урок № 65. Про возрастную макулярную дегенерацию – дистрофию сетчатки (продолжение)
Уважаемые слушатели нашего университета! Сегодня мы продолжаем очень важную тему – тему, которая касается многих из вас. 16 пунктов мы рассмотрели, а сегодня продолжение:
17. Гимнастика для глаз и ВМД
Безусловно, рекомендуемые упражнения для глаз будут способствовать улучшению кровообращения тренировке глазных мышц, снятию мышечного спазма. Эти методики применяются и эффективны для профилактики близорукости, дальнозоркости и косоглазия, но дистрофия сетчатки отличается от этих заболеваний совершенно иной природой, и, к сожалению, гимнастика не способна спасти зрение у пациентов с ВМД. В то же время, зрительная гимнастика может быть полезна таким пациентам, так как многие из описанных практик в целом способствуют повышению умственных способностей, душевной гармонии и продлению жизни.
18. Современные методы лечения ВМД
К сожалению, мировая современная медицина не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулярной дегенерацией и восстановить зрение.
Поэтому так важна ранняя диагностика и контроль этого заболевания.
Для лечения больных с ВМД применяются:
19. Эффективные методы лечения
Самое эффективное лечение для вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, и с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение категорически противопоказано.
20. Диета при ВМД
Витамин А (ретинол) входит в состав зрительного пигмента, он содержится в яйцах, молоке, печени морских рыб.
Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме.
Их источником являются дрожжи, творог, сыр, молоко, пророщенны зерна, бобовые.
Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, красная смородина, зеленый горошек цитрусовые, шпинат и т.д.
Витамин Е усиливает действие антиоксидантов улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
Диета рекомендует разнообразное и сбалансированное питание. Питаться нужно часто и дробно 5-6 раз в день.
21. Лютеин и зеаксантин
Каротиноиды (лютеин и зеакcантин) образуют в макуле защитный желтый пигмент. Не случайно макулу называют «желтым пятном». Пигмент, как естественные солнцезащитные очки, оберегает сетчатку от разрушительного действия интенсивного света эти вещества не воспроизводятся организмом, поэтому должны содержаться в рационе пациента.
22. Витаминные комплексы для профилактики ВМД
Широко распространены препараты из растительного сырья черники, черной смородины, косточек красного винограда, со держащие биофлавоноиды и антоциaнозиды («Стрикс»,«Антоциaн форте», «Миртилене форте», «Фокус» и некоторые другие). Все добавки различны по составу и, необходимо добавить, что по большинству не проводилось длительных клинических исследований.
Основное предназначение этих добавок увеличение содержания желтого пигмента в макуле. Но, по имеющимся данным в с ной литературе данным, не все лютеин-содержащие ко приводят к желаемому эффекту.
Среди прочих, можно выделить комплекс Окувайт лютеин форте, рекомендованный экспертным советом по Возрастной макулярной дегенерации. Благодаря не имеющей аналогов базе клинических исследований, Окувайт не только признан экспертным советом, но и я является самым назначаемым офтальмологами мультивитаминн комплексом для глаз.
23. Прием витаминно-минеральных комплексов
Так как современные методы не позволяют полностью излечить ВМД и восстановить утраченное зрение, они направлены на профилактику заболевания, под существующей остроты зрения и замедление прогрессирования болезни.
Ввиду того, что возрастная макулярная дегенерация является хроническим заболеванием, лечение должно быть постоянным!
Экспертный Совет по ВМД рекомендует прием «Окувайт лютеин форте» два раза в год курсами по 4 месяца непрерывно.
24. Противопоказания для приема витаминных комплексов в лечении ВМД
Также, как при приеме любых медикаментозных средств, есть вероятность аллергических реакций, желудочных расстройств и т.п. при индивидуальной непереносимости активного или вспомогательных веществ.
У курильщиков, принимающих бета-каротин, существует научно доказанный риск развития рака легких. Бета-каротин не содержится в «Окувайт Лютеин форте».
25. Глазные капли и ВМД
Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, потому что не являются медикаментозными средствами для лечения ВМД.
26. Комплексная терапия на дому и в стационаре
Конечно, наиболее эффективна комплексная лекарственная терапия: последовательный прием пациентом таблетированного комплекса в домашних условиях, и введение препарата местно, «под глаз», а также в виде инъекций.
Медикаментозную терапию рекомендуют в терапевтическим лечением (магнито- или лазеротерапией.
Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни. Курсы лечения могут назначаться каждые 4-8 месяцев
27. Лечение «влажной» формы возрастной макулярной дегенерации
При «влажной» форме дистрофии сетчатки болезнь развивается стремительно и требует совершенно иной терапии. Применяются следующие методы:
28. Существующие виды лазерной терапии
Для лечения «влажной» формы ВМД применяют современные виды лазерного лечения.
29. Оперативное (хирургическое) лечение ВМД
В хирургии глаза применяются несколько методов лечен ВMД. Один из методов – удаление неоваскулярных мембран под сетчаткой. Эта операция позволяет увеличить светочувствительность и уменьшить искажение линий. «Слабое место» этого метода – ое не улучшает остроту зрения (в большинстве случаев она не превышает 0,1, что соответствует верхней строчке таблицы для проверки зрения).
Известен метод транслокации (перенос макулы из центра на неповрежденные участки). Но такая oперация опасна сама по себе, и может привести к серьезным осложнениям и значительному ухудшению зрения.
Экспериментальные научные опыты последних лет в области хирургического лечения ВМД исследуют эффективность пересадки клеток пигментного эпителия сетчатки взамен повреждённого при ВМД. Но широкого применения на практике этот метод пока не получил.
30. Общие рекомендации при ВМД
При ВМД нет показаний к снижению обычной зрительной нагрузки, можно продолжать читать книги, писать, смотреть телевизор, как прежде.
Если же в результате болезни зрение пациента ухудшилось, обычная зрительная работа может вызывать переутомление глаз. В результате могут возникать некомфортные ощущения в области глаз, головные боли. В этом случае пациенту потребуется отдых и менее продолжительная зрительная нагрузка.
Если пациент курит, в первую очередь ему необходимо отказаться от вредной привычки (курение является доказанным фактором риска развития ВМД).
Важный аспект – соблюдение сбалансированной диеты.
Пациентам показано не переутомляться, больше времен проводить на свежем воздухе, заниматься гимнастикой, плаванием, йогой. Все, что будет полезно для организма в целом, благоприятно повлияет на орган зрения в частности.
31. Компьютер и ВМД
В настоящее время не существует научных данных, доказывающих влияние работы за компьютером на возникновение и развитие макулярной дегенерации.
32. Вождение автомобиля и ВМД
Может ли пациент с ВМД водить автомобиль? По этому вопросу пациенту необходимо проконсультироваться с лечащим врачом-офтальмологом. Насколько повреждена сетчатка и снижены зрительные функции, как это повлияет на адекватное восприятие дорожной ситуации – все это возможно оценить после проведения офтальмологического исследования.
33. Вероятность одновременного развития глаукомы и ВМД
Да, к несчастью, возможно развитие у пациента обоих заболеваний сразу и даже на одном глазу. Эта особенно тяжелая ситуация, так как одновременно страдает и центральное, и периферическое зрение. Скорее всего, преобладать будет та болезнь, которая быстрее прогрессирует или развилась первой.
34. Лечение ВМД при глаукоме.
Для лечения этих заболеваний применяются различные методы, и курсы терапии могут проходить параллельно, независимо друг от друга. Но прием витаминно-минеральных комплексов для глаз входит в комплекс лечения и ВМД, и глаукомы.
35. ВМД и катаракта.
Оперировать катаракту стоит, даже если сопутствующим заболеванием является ВМД. Нельзя допускать развитие катаракты, которое ведет к серьезному ухудшению зрительных функций. Удаление катаракты приведет к восстановлению зрения до той степени, которая была до ее развития.
Важно также то, что при катаракте хрусталик становится непрозрачным, а некоторые виды лечения ВМД возможны лишь при прозрачных средах глаза.
36. Особенности ведения пациентов с ВМД после удаления катаракты.
Пациентам с ВМД рекомендуется во время операции по удалению катаракты имплантировать искусственный хрусталик со специальным светофильтром для защиты от УФ-излучения, что максимально соответствует параметрам естественного хрусталика.
В дооперационные период в течении 3-4 месяцев, а также в столько же продолжительный период после проведения операции по удалению катаракты, пациентам показан прием комплексов с содержанием лютеина и зеаксантина. Например, «Окувайн Лютеин форте».
37. Сахарный диабет и ВМД.
Сахарный диабет является одним из факторов риска возникновения и развития ВМД.
Это заболевание способно вызвать серьезные поражения сетчатки, приводящие к значительному ухудшению зрения, и усугубить развитие ВМД.
Пациентам с сахарным диабетом необходимо выполнять предписания эндокринолога, следить за уровнем сахара крови, а также посещать офтальмолога не реже двух раз в год.
38. Профилактика по снижению риска развития ВМД.
Существует ряд основных мер профилактики дистрофии сетчатки.
Прежде всего – это здоровый образ жизни. Соблюдение диеты и употребление в пищу достаточного количества витаминов и микроэлементов, отказ от курения, избегание стрессовых ситуация, прогулки на свежем воздухе, умеренные физические нагрузки.
Кроме того, необходимо регулярно наблюдаться у офтальмолога. Пациентами в возрасте от 40 до 64 лет каждые 2-4 года необходимо проходить полное офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии нескольких факторов риска ВМД – не реже 2х раз в год. Помните, любую болезнь легче предотвратить, чем лечить»!
Уважаемые слушатели! Мы закончили рассмотрение тем дегенерации или дистрофии сетчатки. А вот комплексное лечение – в нашем центре реабилитации зрения!
Дедистрофическая терапия в офтальмологии — уколы, лечение лазером и фзиотерапия
Основная цель комплексной дедистрофической терапии – снижение темпов прогрессирования различных патологий структур глаза. Такое лечение представляет собой использование разных групп лекарственных средств, методы физиотерапии, а также хирургическое вмешательство. Объем лечебных мероприятий прежде всего зависит от степени поражения.
Медикаментозное лечение
Вследствие того, что дистрофические изменения сетчатки глаза не поддаются полному устранению, медикаментозная терапия носит симптоматический и укрепляющий характер.
Группа препаратов
Фармакологическое действие
Примеры
Укрепляют стенки мелких и крупных кровеносных сосудов.
Уменьшают тромбообразование в сосудах.
Снижают уровень холестерина в периферической крови.
Устраняют воспалительные процессы.
Нейтрализуют свободные радикалы и выводят их из организма.
Расширяют сосуды, улучшая кровоснабжение сетчатки.
Восполняют недостаток элементов, необходимых для нормального функционирования глаза.
Для получения положительной динамики в лечении курсы медикаментозной терапии должны проводиться не менее двух раз в год. Регулярное использование препаратов указанных групп помогает существенно уменьшить или полностью остановить прогрессирование дистрофии.
Уколы в глаза при дистрофии сетчатки
Для эффективного воздействия лекарственных препаратов, противодействующих развитию новых сосудов, следует вводить их непосредственно в стекловидное тело глаза. Интравитреальное введение медикаментов выполняется в стационаре, в условиях стерильности операционного зала. Для введения используют следующие медикаменты:
Лечение лазером
Терапия дегенеративных изменений сетчатки с помощью лазера широко применяется в офтальмологии, поскольку такой метод позволяет воздействовать на пораженные клетки локально, не травмируя здоровые ткани. Лазеротерапия представляет собой совокупность разных методик: стимуляции сетчатки, коагуляции сосудов, отграничивания поврежденного участка.
Преимуществами применения лазера для лечения глаз являются быстрота манипуляции, малый объем повреждений и непродолжительный период восстановления. Среди недостатков выделяют высокую стоимость (от 70 000 р.), необходимость выполнения зрительной гимнастики на протяжении реабилитационного периода, высокий риск рецидива дистрофических изменений.
Физиотерапия
Вспомогательная терапия дегенерации сетчатки, которая укрепляет мышечную систему глаза, нормализует внутриглазное давление. Физиотерапия в офтальмологии предусматривает применением нескольких эффективных процедур:
Хирургическое вмешательство
При неэффективности лазерной коррекции и медикаментозной терапии необходимо проведение хирургической операции. Оперативное лечение при прогрессирующей дистрофии бывает двух видов:
Лечение дистрофии сетчатки глаза народными средствами
Применять народные средства для лечения дистрофии сетчатки можно только после консультации со специалистом. Помните, что снадобья нетрадиционной медицины не заменяют лекарственные препараты, физиотерапию и хирургическое лечение сетчатки глаза. К народным методам лечения относят приготовление и применение разных витаминных смесей, восполняющих недостаток полезных веществ. Среди эффективных средств выделяют:
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Глаукома
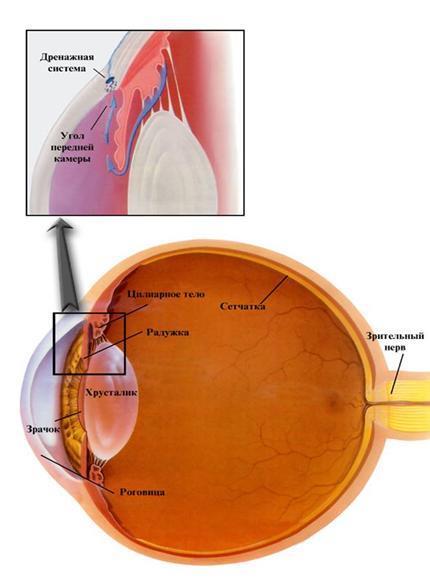
Глаукома — это хроническое заболевание глаза, при котором повышается внутриглазное давление (ВГД) и поражается зрительный нерв. При этом зрение снижается, вплоть до наступления слепоты. Слепота, порожденная глаукомой, носит необратимый характер, так как погибает зрительный нерв. Вернуть зрение ослепшему в этом случае больному уже невозможно!
При своевременном обнаружении и правильном лечении, благодаря современным методам, большинству больных глаукомой удается сохранить зрение.
К сожалению, глаукома — довольно распространенное заболевание. Им страдают преимущественно люди в возрасте старше 40 лет. Но этот недуг может поразить и молодых людей (юношеская глаукома) и даже новорожденных (врожденная глаукома).
Сегодня офтальмологии известен только один путь предупреждения слепоты при глаукоме: своевременное распознавание и правильное лечение.
Причины возникновения глаукомы
Равновесие между количеством вырабатывающейся в глазу жидкостью и жидкостью, оттекающей из глаза, обеспечивает постоянство внутриглазного давления. Нормальные цифры внутриглазного давления индивидуальны, но в среднем они колеблются в пределах 16–25 мм ртутного столба.
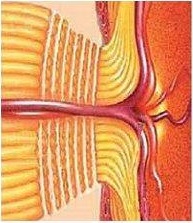
Повышение глазного давления приводит к сдавливанию нервных волокон. Сосуды, питающие зрительный нерв, перегибаются, и его кровоснабжение существенно нарушается. Если зрительный нерв находится в таком состоянии все время, он атрофируется, и зрение ухудшается.
Для глаукомы характерны три основных признака :
Повышение внутриглазного давления
Сужение поля зрения
Развитие атрофии (гибели) зрительного нерва
Диагностика и лечение глаукомы
Оказание высококвалифицированной помощи при глаукоме — весьма актуальная задача. Потребность в этой помощи в Нижне–Волжском регионе очень высока.
Результаты перечисленных исследований позволят врачу рекомендовать необходимое Вам лечение. Существуют 3 основных метода лечения глаукомы : медикаментозный, лазерный и хирургический.
Для диагностики применяется самое современное оборудование:
Диагностика глаукомы включает в себя стандартное офтальмологическое обследование (офтальмоскопия, биомикроскопия), исследование поля зрения (периметрия), исследование внутриглазного давления (компьютерную тоносфигмографию), оптическую когерентную томографию зрительного нерва, ультразвуковую биомикроскопию, осмотр угла передней камеры глаза (гониоскопию), различные нагрузочные и разгрузочные пробы для ранней диагностики глаукомы.
Для лечения глаукомы применяются:
Так же применяются такие методы лечения глаукомы, как консервативное лечение (подбор препаратов и режима их применения, который обеспечивает устойчивую компенсацию внутриглазного давления), лазерное лечение (лазерная трабекулопластика, иридэктомия, циклофотокоагуляция) и хирургические операции (непроникающая глубокая склерэктомия и глубокая склерэктомия, транссклеральное дренирование задней камеры глаза).
Операция непроникающей глубокой склерэктомии (НГСЭ), была предложена акад. С.Н. Федоровым (1986). Основными преимуществами НГСЭ являются: обеспечение управляемой фильтрации влаги мембраной, состоящей из десцеметовой оболочки и внутренней стенки шлеммова канала (трабекулы), которая регулирует мягкую фильтрацию влаги и устраняет резкие перепады ВГД в сторону гипотонии, приводящие к известным осложнениям; отсутствие перфорации глазного яблока, которое позволяет больному активно двигаться в ближайшие часы после операции, а операцию перевести в разряд амбулаторных; возможность усиления фильтрации влаги в разное время послеоперационного периода за счет YAG-лазерной перфорации «фильтрующей мембраны» (десцеметовой мембраны и трабекулы) в случаях декомпенсации ВГД.
Врачи участвуют в российских и зарубежных научных конференциях.
Сотрудниками клиники было получено 11 Патентов РФ на изобретения.
Тематика научных работ сотрудников — разработка и внедрение новых методов диагностики глаукомы, анализ эффективности методов ее лечения.
Так, защищены патентами РФ и внедрены в клиническую практику новейшие методики обследования пациентов с подозрением на глаукому: «Тоносфигмографический способ исследования индивидуально переносимого (толерантного) внутриглазного давления», «способ исследования чувствительности зрительного нерва к повышенному интолерантному внутриглазному давлению», «способ дифференциальной тонометрии», «способ прогнозирования первичной закрытоугольной глаукомы» и другие.
Оригинальный тоносфигмографический способ исследования индивидуально переносимого внутриглазного давления позволяет по показателям гемодинамики (кровотока) глаза определить у конкретного пациента верхнюю границу индивидуальной нормы внутриглазного давления, а следовательно более точно проводить у него лечение глаукомы.
Разработан способ, который позволяет исследовать чувствительность зрительного нерва к повышенному интолерантному внутриглазному давлению, проводить раннюю диагностику первичной глаукомы, дифференциальную диагностику между первичной глаукомой и глазной гипертензией, между глаукомой с нормальным давлением и псевдоглаукомой (ложной глаукомой). Способ основан на искусственном повышении внутриглазного давления и выявления дефектов в поле зрения с помощью уникальной компьютерной программы — статической селективной периметрии. «Способ дифференциальной тонометрии» позволяет точно измерить внутриглазное давление у пациента с учетом его индивидуальных особенностей глаза (с учетом толщины роговицы, переднезаднего размера и клинической рефракции глазного яблока). Исследование проводится на компьютерном тонографе по данным динамической дифференциальной тонометрии по Фриденвальду.
За работу « О толерантном и целевом внутриглазном давлении при первичной открытоугольной глаукоме» в 2008 г. получен Грант Российского глаукомного общества.
В 2010 году в Министерстве здравоохранения и социального развития утверждена медицинская технология «Тоносфигмографический метод определения толерантного и целевого внутриглазного давления у больных глаукомой» авторы Фокин В.П., Балалин С.В., Гущин А.В. (Номер и дата регистрации технологии в Росздравнадзоре: ФС-2010/321 от 03 сентября 2010 г.).
У Вас есть вопросы, пожелания или предложения, касающиеся работы всего филиала или отдельных его подразделений? Присылайте их по электронной почте.
Медикаментозное (консервативное) лечение первичной глаукомы
В настоящее время медикаментозное лечение глаукомы проводится по трем основным направлениям:
— терапия, направленная на снижение внутриглазного давления (офтальмогипотензивная терапия);
— терапия, способствующая улучшению кровоснабжения внутренних оболочек глаза и внутриглазной части зрительного нерва;
— терапия, направленная на нормализацию обменных процессов (метаболизма) в тканях глаза с целью воздействия на дистрофические процессы, характерные для глаукомы.
Необходимо сразу оговорить, что ключевым моментом в лечении глаукомы является нормализация уровня внутриглазного давления (ВГД), а методики, направленные на улучшение кровообращения и воздействие на обменные процессы в глазу носят лишь вспомогательный характер. Известное лечебное значение имеет правильный режим труда и жизни больного глаукомой.
Назначение лекарственных средств, снижающих уровень внутриглазного давления (ВГД), является прерогативой врача-офтальмолога, который при выборе того или иного препарата учитывает множество факторов. Нельзя заниматься самолечением, назначать самостоятельно или отменять антиглаукомные препараты или изменять кратность их закапывания, не проконсультировавшись со своим лечащим врачом!! Этими действиями вы можете нанести своим глазам непоправимый вред.
При назначении режима закапывания антиглаукомных капель, пациент должен динамически наблюдаться у врача в течение не менее 2-3 недель. В последующем, контроль за эффективностью лечения проводится не реже, чем 1 раз в 3 месяца.
Лазерно-хирургическое лечение глаукомы.
Лазерные методы коррекции внутриглазного давления (ВГД) и послеоперационных осложнений играют важную роль в комплексном лечении глаукомы. Следует отметить, что приоритет в разработке лазерных методов лечения в офтальмологии принадлежит отечественным ученым.
Преимущества лазерных вмешательств:
Основными видами лазерно-хирургического лечения глаукомы являются:
Лазерная иридэктомия (ЛИЭ)
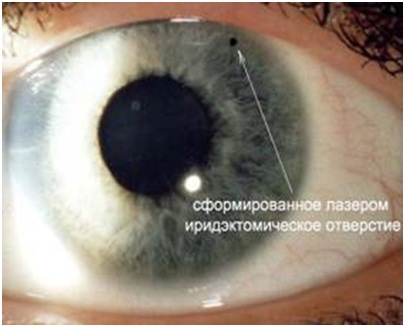
Лазерная иридэктомия (ЛИЭ) — лазерная иридэктомия широко применяется с целью лечения закрытоугольной или узкоугольной глаукомы, острого приступа глаукомы или его профилактики. При помощи лазерного луча в области корня радужки формируется небольшое отверстие — колобома, через которое внутриглазная жидкость свободно проходит из задней камеры в переднюю, к путям оттока. Благодаря этому дополнительному пути для тока жидкости выравнивается давление между передней и задней камерой, корень радужки приоткрывает дренажную сеть, улучшается отток внутриглазной жидкости и снижается внутриглазное давление.
Даже при наличии нормального внутриглазного давления при закрытом или узком угле передней камеры в большинстве случаев требуется проведение лазерной иридотомии с целью профилактики острого приступа глаукомы.
Селективная лазерная трабекулопластика (СЛТ).
Проведение селективной лазерной трабекулопластики показано пациентам с открытоугольной глаукомой, предпочтительно в начальных стадиях процесса. Селективная трабекулопластика (СЛТ) обладает минимальным повреждающим эффектом на ткани угла передней камеры, что позволяет применять её неоднократно. СЛТ обладает высокоизбирательным механизмом действия, воздействуя только на клетки, содержищие пигмент, способствуя очищению и ремоделированию дренажной сети, что ведёт к улучшению оттока внутриглазной жидкости.
Показания к проведению селективной лазерной трабекулопластики: