лазерная терапия суставов что это такое
Лазерная терапия при остеоартрозе
Остеоартроз (от греч. arthron — сустав, синонимы: деформирующий артроз, деформирующий остеоартроз) – полиэтиологическое дегенеративно-дистрофическое заболевание суставов, характеризующееся изменениями суставных поверхностей, разрастанием краевых остеофитов, приводящее к деформации суставов. В основе заболевания лежит нарушение питания суставных (эпифизарных) концов костей.
Заболевание носит прогрессирующий характер. В начале болезненные изменения появляются во внутренней (т. н. синовиальной) оболочке суставной сумки, затем они захватывают хрящ, покрывающий суставные поверхности сочленяющихся костей; хрящ постепенно разрушается, обнажая кость; костная ткань местами разрежается, местами уплотняется, образуются костные шипообразные выросты — развивается картина деформирующего артроза.
Причины появления заболевания:
— внутрисуставные переломы и вывихи;
— пожилой возраст (чаще у пожилых и женщин в период постменопаузы);
— чрезмерная нагрузка на суставы (тяжелый физический труд, чрезмерное занятие спортом, избыточная масса тела);
— хронический гемартроз (кровоизлияние в коленный сустав, связанный с надрывом синовиальной оболочки при травме);
— болезни эндокринной и нервной системы (сахарный диабет и нейротрофическая артропатия);
— заболевания сосудов нижних конечностей.
Из-за выраженного болевого синдрома и резкого ограничения объема движений остеоартроз приводит к потере трудоспособности и инвалидности, что имеет важную социальную значимость.
Симптомы:
— Ноющая боль в суставе, усиливающаяся при движении и нагрузках на больной сустав. Обычно боль усиливается к концу дня.
— Припухлость появляется только при обострениях, довольно заметна и причиняет большие неудобства.
— Ломота и хруст в суставе, причем, сначала хруст не сильный, при отсутствии лечения хруст усиливается и даже слышен окружающим. Хруст в суставах объясняется тем, что газовые пузырьки, находящиеся в синовиальной жидкости, при растяжении суставной сумки начинают лопаться, таким образом, слышен треск или хруст. Хруст в суставе – первый из ранних симптомов остеоартроза.
— Тугоподвижность – ограничение подвижности сустава. Пациент с трудом сгибает и разгибает сустав.
Чаще артроз развивается в тазобедренном, коленном и первомплюсне-фаланговом суставах. Причем, гонартроз (артроз коленных суставов) чаще встречается у женщин, в то время как коксартроз (артроз тазобедренных суставов)– у мужчин.
При гонартрозе боль в колене локализуется на передней или внутренней боковой поверхности сустава, значительно усиливается при ходьбе и уменьшается в покое, сустав отечный, движения в колене ограничены. В мышцах,которые расположены вблизи коленного сустава, образуются небольшие плотные болезненные узелки.
Методы диагностики
Осмотр врача-специалиста (остеопата, травматолога, невропатолога), пальпация, изучение активных и пассивных движений в суставах, сопоставление длины конечностей,ультразвуковое сканирование суставов (сонография), артроскопия, рентгенография, магниторезонанская томография (МРТ) суставов и др.
Лечение
Лечение является индивидуальным и назначается только после постановки точного диагноза. Целями проводимого лечения являются: уменьшение выраженности болевого синдрома; оптимизация и поддержание функционального состояния суставов; предотвращение или замедление прогрессирования структурных изменений суставных тканей хряща, субхондральной кости, связочного аппарата и мышц; информирование пациентов о течении, методах лечения и исходах заболевания.
Метод лечения конкретного больного должен разрабатываться с учётом тяжести и распространенности суставного поражения, общего статуса больного и наличия сопутствующих заболеваний. Это достигается как медикаментозными, так и не медикаментозными методами, при неэффективности которых прибегают к хирургическим методам лечения.
В начальной стадии остеоартроза можно справиться при помощи медикаментозной терапии, позволяющей приостановить дальнейшее разрушение хряща и восстановить его структуру, устранить или уменьшить боль, восстановить двигательные функции сустава. С этой целью применяются:
— обезболивающие средства, нестероидные противовоспалительные препараты (НПВС);
— гормональные препараты (адренокортикотропного ряда), которые особенно эффективны при введении в пораженный сустав;
— ингибиторы протеолитических ферментов, биогенные стимуляторы;
— имплантанты синовиальной жидкости – препараты на основе гиалуроновой кислоты, фактический аналог синовиальной жидкости в суставах;
— гомеопатические, экстрактивные, сосудистые,метаболические и витаминные препараты и др..
Медикаментозная терапия не всегда приводит к желаемому результату, эффект от нее порой кратковременный, к тому же, практически все препараты имеют нежелательные побочные эффекты.
При остеоартрозе успешно применяются методы физиотерапии. Более того,зачастую, физиотерапия становится ведущим лечебным методом, альтернативой медикаментозной терапии. При остеоартрозе назначают локальную физиотерапию: лазерную терапию, лазеролечение, магнитотерапию, электролечение, светолечение, тепло- и криолечение, лечение механическими воздействиями и др.
Показания для применения физиотерапии основываются на том, что физиотерапевтические процедуры улучшают периферическое, региональное и центральное кровообращение, оказывают болеутоляющее действие, улучшают трофику тканей, нормализуют нейрогуморальную регуляцию и нарушенные иммунные процессы. Применяются радоновые, хлоридно-натриевые, йодобромные, сероводородные ванны, широко используется грязелечение,аппликации парафина, озокерита, массаж, лечебная физкультура.
Массаж – обладает обезболивающим,противовоспалительным действием, способствует восстановлению функций суставов,снижению напряжения, улучшает трофику, тонус и силу.
Диета – специфической диеты при остеоартрозе не существует. Питание должно быть достаточно разнообразным, витаминизированным, сбалансированным. Не переедайте, снижайте свой вес при его избытке, тем самым Вы уменьшите нагрузку на сустав.
Рассмотрим более подробно вопрос применения методов квантовой терапии при остеоартрозе.
Лазерная терапия – современный высокоэффективный метод лечения широкого спектра заболеваний, в том числе и остеоартроза.
Метод основан на применении малых доз сразу нескольких электромагнитных и световых излучений:
— импульсное инфракрасное лазерное излучение;
— импульсное некогерентное инфракрасное излучение;
— пульсирующий красный и синий свет;
— постоянное магнитное поле;
Аппараты лазерной терапии для лечения остеоартроза:
Учеными доказано,что лазерное воздействие усиливает внутриклеточные биохимические и биофизические реакции, увеличивает функциональную активность клеток, усиливает восстановительные процессы в суставе, оказывает выраженное противовоспалительное и противоболевое действие, улучшает циркуляцию крови как на местном, таки на общем уровне, приводя к повышению притока кислорода и питательных веществ к тканям, оказывает иммунокорректирующий эффект.
Лазерная терапия остеоартроза включает в себя:
1. Лазерную гемотерапию (общее воздействие на обменные процессы организма, усиление кровотока в проблемной зоне):
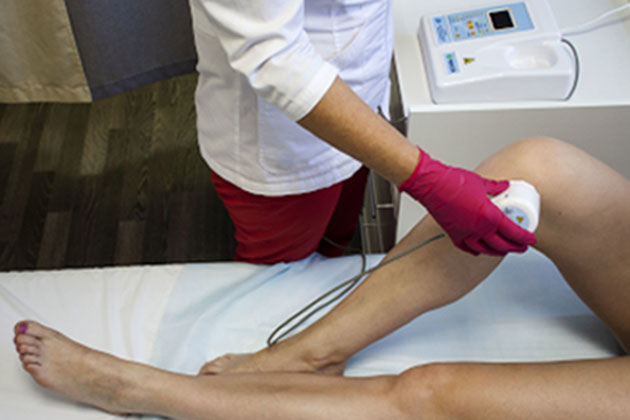
2. Зональное воздействие на суставы:
3. Лазерный фотофорез (ЛФФ):
Лазерный фотофорез – одновременное применение лазерной терапии и лекарственного препарата (геля, крема, грязи и т.д.), в результате чего повышается тканевая проницаемость для поступления лекарственного вещества в проблемную зону, улучшается кровообращение, купируется болевой синдром, мышечный спазм, уменьшаются отек, воспаление, улучшаются обменные процессы в тканях суставов.
Данная методика доказала свою высокую эффективность при лечении артроза. Процедура безопасна, комфортна, безболезненна и легко выполнима.
Методика проведения лазерного фотофореза
1. Предварительно на чистую сухую кожу наносится тонким слоем лекарственное вещество. Это может быть крем, лечебная грязь, гель с обезболивающим, противовоспалительным, хондропротекторным эффектом. 2. На излучатель аппарата серии «РИКТА» навинчивается насадка №4 из комплекта оптических насадок КОН-1. 3. Сеанс проводится на частоте1000 Гц, время воздействия на один сустав 3-5-10 минут.
Время проведения сеанса зависит от размера сустава:
Методика воздействия: контактная сканирующая, скорость передвижения излучателя 0,5-1,5 см в сек.
Курс лечения состоит из 10-12 сеансов, по 1 сеансу в день или через день.
По окончанию сеанса лазерной терапии обеспечьте себе 15-минутный отдых.
При вялотекущем процессе рекомендуется проводить лечение в первой половине дня, до12 часов, при активном процессе – во второй половине дня. Данные рекомендации связаны с хронобиологическими процессами организма человека.
Применение квантового фотофореза с обезболивающими и хондропротекторными препаратами особенно эффективно при выраженном болевом синдроме.
Пациенты отмечают, что после первых сеансов лазерной терапии исчезают болевые ощущения в суставе, резко снижается отечность окружающих тканей, уменьшаются воспалительные проявления, снимаются напряженность и спазм мускулатуры вокруг пораженного сустава.
После проведения курса лазерной терапии пациенты отмечают прилив сил, способность передвигаться самостоятельно,безболезненно, улучшается осанка, предотвращается дальнейшая деформация суставов.
На начальных стадиях заболевания лазерная терапия позволяет полностью избавиться от остеоартроза, а в запущенных случаях – значительно улучшить положение и обеспечить стойкую ремиссию.
Профилактика
Профилактика остеоартроза подразделяется на первичную и вторичную.
Первичная профилактика должна начинаться в детском возрасте и заключаться в слежении за осанкой детей, правильной позой за партой во избежание развития сколиоза, проведении коррекции плоскостопия, поддержании нормального веса (соответственно возрасту и росту), правильной организации физических нагрузок на растущий организм.
Советы врача
— проводите профилактические курсы лазерной терапии;
— минимизируйте нагрузку на больной сустав, не перегружайте суставы;
— не носите груз массой более 3 кг;
— больше двигайтесь, гуляйте на свежем воздухе;
— избегайте длительного стояния и длительной ходьбы;
— занимайтесь спортом, но давайте себе только умеренные нагрузки;
— полы мойте шваброй;
— не сидите нога на ногу;
— старайтесь не садиться на низкие стулья и кресла;
— носите обувь на мягкой подошве с ортопедическими стельками, откажитесь от ношения обуви на высоких каблуках;
— катайтесь на велосипеде, бегайте и ходите, ходите на лыжах по ровным дорогам, дома велосипед можно заменить велотренажером, это снимет часть нагрузок с суставов;
— плавайте в море, реке, океане, в бассейне, занимайтесь аквааэробикой (при занятии плаванием суставы отдыхают, работают только мышцы);
— не переохлаждайте суставы, держите их в тепле;
— избегайте ушибов и травм.
Помните! Остеоартроз развивается постепенно, но в 10% наблюдений приводит к инвалидности, тем самым значительно ухудшая качество жизни. Не ждите, когда придется ходить с палочкой или делать операцию.
Лазерная терапия
Лечение суставов лазером – это метод, в основе которого лежит воздействие предельно концентрированной мощной энергии на определенный участок тела. Данная технология хорошо себя зарекомендовала во многих сферах медицины и стала незаменимой частью лечения самых разных болезней. Среди заболеваний, на которые лазерная терапия способна оказать положительное терапевтическое влияние, можно выделить такие как артрит плечевого, локтевого, тазобедренного и других суставов, травмы и деформации связок, воспаления и травмы сухожилий, бурсит, пяточная шпора и др. Мы предлагаем своим пациентам лазеротерапию как методику, позволяющую разрешить многие проблемы со здоровьем.
Суть лазеротерапии
Благодаря воздействию концентрированным светохромным лучом, генерируемым лазером, в тканях происходят определенные изменения, которые зависят от мощности и интенсивности потока. Параметры лечебного излучения выбираются врачом в зависимости от показания к лечению и от режима работы аппарата. Высокоинтенсивный лазер применяется в хирургии, а низкоинтенсивный в диагностических и терапевтических целях. Фотобиологические процессы, возникающие при поглощении энергии, способствует притоку крови в проблемное место. В результате усиливается регенерация ткани, уменьшается воспаление и проходит болевой синдром.
Преимущества лазеротерапии
Показания к лечению лазером
Результаты лазеротерапии радуют врачей и больных при многих заболеваниях, поэтому применение лазера входит в стандарты лечения практически всех областей медицины. Но особенно широкое распространение лечение лазером нашло в ортопедии. Воспользоваться процедурами лазерной терапии могут пациенты с жалобами на:
Данный метод показан и для профилактики осложнений после оперативных вмешательств, с целью предотвращения рецидивов кожных болезней, для оздоровления организма.
Лечение суставов лазером и противопоказания
Абсолютных противопоказаний к лазеротерапии мало, а индивидуальные противопоказания врач определяет в каждом конкретном случае. Обычно не рекомендовано лечение лазером в следующих ситуациях:
Недавно считалось, что лазер нельзя применять больным с онкологией. Последние данные доказали эффективность низкого лазерного излучения в процессе восстановления онкологических больных. Напоминаем, что только врач может оценить риск воздействия лазерного луча в каждом конкретном случае.
Как проходит сеанс лазеротерапии?
Специально к процедуре готовиться не надо. Желательно за месяц до курса не посещать солярий, не загорать на природе, не пользоваться фоточувствительными кремами и лосьонами. Врач внимательно осматривает пациента и проводит тщательный опрос. Очень важно выбрать правильную схему физиотерапии – тип методики, частоту импульсации и длину волны. Подбор оптимальных параметров под силу только хорошему и опытному специалисту. После выявления проблемной зоны, врач находит точку приложения и обрабатывает ее в течение 5 минут. В это время пациент чувствует приятное тепло. Весь сеанс обычно продолжается полчаса. Врач может назначить 10-15 сеансов, которые проводятся ежедневно. Затем делается перерыв от 1 до 3 месяцев и для закрепления эффекта проводят еще один курс лазеротерапии.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:





Лечение суставов лазером
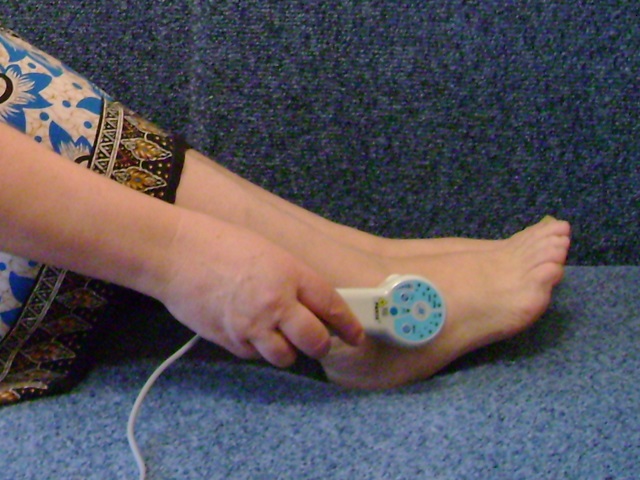
Лазерная терапия развивается настолько активно, что становится доступна для домашнего применения. Лазерные аппараты для лечения артрита, травм связок, бурсита, воспалений суставов, а также пяточной шпоры можно купить и использовать самостоятельно. Естественно, только после обследования и медицинского назначения. Параметры аппарата подбираются лечащим врачом в соответствии с показаниями и стадией заболевания. В терапевтических целях применяют низкоинтенсивный лазер.
Методика лечения
Лазерные аппараты лечат при помощи проникающего инфракрасного излучения. В терапевтических целях используются аппараты с длиной волны 0,8—0,9 мкм. Человеческий глаз не различает этот свет. Видимый красный луч дают светодиоды, он помогает правильно направить аппарат на больной участок.
Лазерные аппараты бывают с непрерывным или импульсным излучением. На консультации с врачом необходимо уточнить схему воздействия. Стандартный сеанс длится не более 20-30 минут, время обработки одной области около 5-8 минут. Курсовое лечение предполагает не менее 10 процедур подряд, затем необходим перерыв.
Лучше всего проводить лечение суставов лазером ежедневно, в одно и то же время. Повторный курс допустимо провести через 3-4 недели. Далее профилактические курсы 1-2 раза в год. Первые признаки улучшения появляются после 5-8 сеанса. Это зависит от сложности состояния больного, наличия сопутствующих заболеваний, восприимчивости к лечению.
Результативность лечения суставов лазером
Систематическое лечение суставов лазером снимает отечность, возвращает подвижность суставов, устраняет болевые ощущения. Не стоит ожидать, что в результате вы получите полностью новый сустав. Отзывы о лечении суставов лазером говорят о заметном улучшении самочувствия больного.
После курса лазерной терапии восстанавливается кровоснабжение пораженного участка, улучшается нервная проводимость, восстанавливаются костные и хрящевые ткани, нормализуется клеточный метаболизм. Активизируются противовоспалительные процессы, уходят аллергические реакции.
Часто рекомендуют холодный лазер для лечения суставов. Он не вызывает нагрева кожи в месте обработки, действует мягко и постепенно. Хорошо помогает при обострениях, устраняя боль и спазмы, ускоряя заживление.
Лечение суставов лазером: польза и вред
Польза от лечения суставов лазером значительно превышает теоретический вред, который возможно предположить. Одно из значимых преимуществ метода — низкое число абсолютных противопоказаний. Все они связаны с настолько тяжелыми заболеваниями, что людям в этом состоянии строго противопоказано любое самолечение.
Относительные противопоказания для лазеротерапии зачастую являются временными. Они не отменяют полностью вероятность такой терапии, а влияют на выбор методики и разновидности аппаратов. Лечение лазером входит в терапевтические схемы многих медицинских направлений.
Польза лечения лазерными аппаратами заключается в неинвазивном воздействии на сустав, быстром достижении улучшений, эффективности методики и возможности комплексной терапии. Допускается одновременное применение магнитно-резонансных методов, фитотерапии, ЛФК. Больной может отказаться от приема большого количества обезболивающих препаратов.
Преимущества лазеротерапии
В каждом случае только лечащий врач может назначить лечение и порекомендовать аппарат для домашнего применения. Он разработает схему лечения, научит обращаться с прибором. Тогда больной в полной мере сможет ощутить, какие преимущества дает лечение суставов лазером:
Противопоказания
Как указано в инструкции, лазер имеет противопоказания для лечения суставов:
Состояния, при которых лечение стоит отложить или применять с осторожностью под контролем врача:
Техника безопасности
Любой электрический пробор требует соблюдения правил безопасности. Прежде всего, необходимо пройти обучение по применению конкретной модели, а затем соблюдать инструкцию. В частности, для всех устройств лазерной терапии категорически не допускается смотреть внутрь терминала при включенном аппарате. Нельзя направлять луч на предметы, дающие зеркальное отражение (хромированные предметы, зеркала). Запрещается оставлять аппарат во включенном состоянии без присмотра.
Лечение суставов лазером отзывы врачей
Федеральное государственное бюджетное учреждение: Государственный научный центр лазерной медицины Федерального медико-биологического агентства (ФГБУ: ГНЦ ЛМ ФМБА)
Больной Ш. (44 года) обратился с эпикондилитом наружного надмыщелка правого локтевого сустава. Лазерное облучение было направлено на очаг воспаления с ближайшими мышечными группами плеча/предплечья. Проведено 10 сеансов монотерапии. Схема изложена в методичке. Болевой синдром купирован уже к восьмому сеансу, одновременно с восстановлением объёма движений. Второй курс для закрепления результата проделан через три недели с прежними параметрами в количестве 8 процедур.
Больная А. (56 лет) и Больная Т. (59 лет) имели ярко выраженную клиническую картину артрита коленных суставов. Заболевание подтверждено обследованием и рентгенограммами. В обоих случаях воспалительные проявления затрагивали правый коленный сустав (отек, болезненность и ограничение подвижности). Явлений синовиита не было. Курс терапии в сочетании с противовоспалительными препаратами состоял из 10 ежедневных сеансов (по рекомендованной схеме). В результате у пациентки А. значительно уменьшились боли и восстановился объём движений при сохранении умеренной пастозности. Во втором же случае достижения были скромнее (уменьшение болевого синдрома). Повторный курс лазеротерапии из 10 идентичных сеансов (без приема лекарственных препаратов) привел к исчезновению клиники артрита и ремиссии заболевания. Общий срок наблюдения – 76 дней (больная А.) и 82 дня (больная Т.).
Больная Ц. (61 год) с подвывихом левого тазобедренного сустава и клиникой коксартроза (диагноз подтвержден рентгенологически). Проведено два курса по 10 ежедневных сеансов с интервалом в 3 недели. В итоге, при сохранении прежней рентгенологической картины и ограничения движений, отмечено исчезновение болей. Срок наблюдения 58 дней.
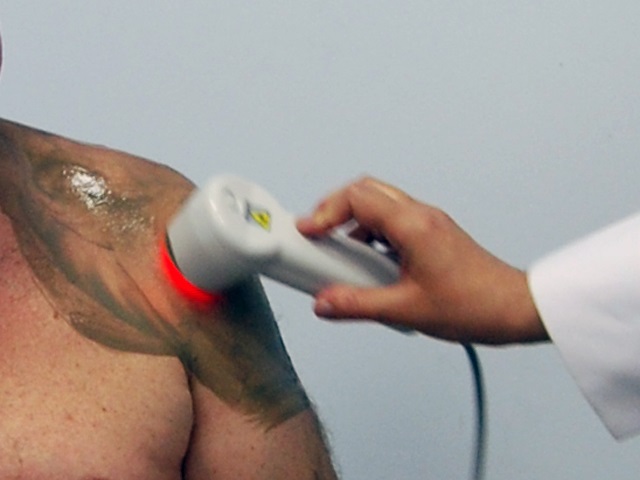
Больная С. (50 лет) с левосторонним плече-лопаточным периартритом. Лечение комбинированное (противовоспалительные препараты и лазерное облучение). Характер жалоб заключался в резких болях и существенном ограничении объема движений конечности. Курс лазеротерапии, состоящий из 10 ежедневных сеансов, повторили дважды с интервалом в 4 недели. В итоге достигнуто купирование болевого синдрома и полное восстановление движений в плечевом суставе. Срок наблюдения 54 дня.
Лазеротерапия при остеохондрозе и лечение суставов и позвоночника
В настоящем материале учтены результаты клинических испытаний по лечению суставов и позвоночника, проводившихся в ряде крупных научных и клинических центров РФ и стран СНГ: НИИ неврологии, нейрохирургии и физиотерапии МЗ РБ, РНЦ реабилитации и физиотерапии МЗ РФ, Белорусская медицинская академия последипломного образования, Главный клинический военный госпиталь Федеральной пограничной службы РФ, НИИ лазерной медицины (Москва), Главный клинический госпиталь МВД РФ, Тверская государственная медицинская академия, кафедра травматологии и ортопедии, Республиканский медицинский центр “Армения” (Ереван) и др.
ОСТЕОХОНДРОЗ
Остеохондроз – дегенеративно-дистрофический процесс, развивающийся в хрящевой и костной ткани позвоночника. Это самый распространенный недуг позвоночника, которым страдают более 70% населения. Возникающий болевой синдром объясняется тем, что межпозвоночный диск не выдерживает нагрузки и образуется его выпячивание.
Вокруг межпозвоночного диска расположены нервные отростки, сосуды и спинной мозг. Грыжа диска, затрагивая какой либо из нервных отростков вызывает его воспаление, что и приводит к возникновению боли. Второй причиной возникновения болевого симптома, может быть ущемление спинномозгового нерва в месте выхода его корешка из поясничного отдела позвоночника, причём компрессия корешка может быть вызвана костными разрастаниями (реактивное разрастанием краевых остеофитов).
Остеохондрозом чаще всего болеют люди пожилого возраста, а также люди с избыточным весом. Заболевание представляет собой серьезную медицинскую и социальную проблему, т.к. имеет хроническое течение и нередко приводит к временной или стойкой потере трудоспособности.
Клинические испытания, проведенные в ряде клиник России и стран СНГ, доказали высокую эффективность лазеротерапии при остеохондрозе.
Учитывая тот факт, что при данной терапии в зону воздействия попадают паравертебральные сосуды, идущие по бокам позвоночника, т.е. одновременно с локальным воздействием осуществляется и воздействие на кровь, отдельно лазерная гемотерапия (ЛГТ) не проводится.
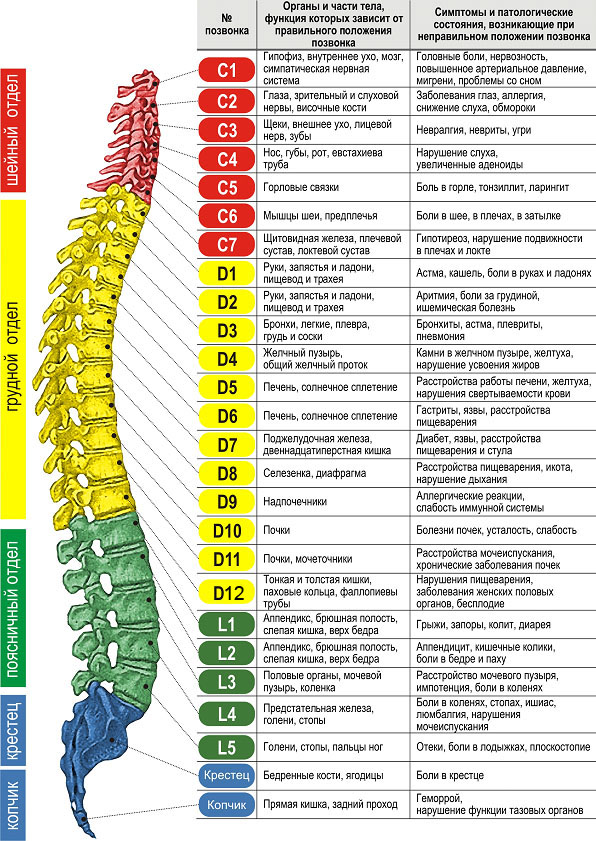
ОСТЕОХОНДРОЗ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
На представленном ниже рисунке (Рис. 2), указаны зоны иннервации нервами, исходящими из шейного отдела позвоночника. Зная эти зоны, несложно представить клиническую картину при поражении того или иного нервного корешка шейного отдела позвоночника.
Рис.2
При поражении корешка С3 (3-го шейного позвонка) возникают боли в левой или правой половине шеи, изменение вкуса во рту, ощущение припухлости языка, затруднение в передвижении им пищи.
Раздражение корешка С4 вызывает боли в области ключицы, надплечья, атрофию и снижение тонуса задних мышц шеи, приводящее к увеличению надключичной воздушной подушки, что является характерным симптомом для раздражения вышеуказанного корешка.
При сдавлении или раздражении корешка С5, появляются боли в надплечье и по наружной поверхности плеча, гипотрофия дельтовидной мышцы.
При раздражении корешка С6, возникают боли в области шеи и лопатки, иррадиирующие по наружной поверхности плеча, предплечья и в большой палец руки, появляется гипотрофия двуглавой мышцы.
Травматизация корешка С7 ведет к возникновению болей в шее, лопатке с иррадиацией по наружной поверхности плеча, в тыльную поверхность предплечья и ко II и III пальцам кисти.
СИНДРОМЫ, ХАРАКТЕРНЫЕ ДЛЯ ШЕЙНОГО ОСТЕОХОНДРОЗА
Вертебробазилярный синдром – это, в основном, функциональные нейрососудистые нарушения позвоночных артерий при остеохондрозе шейного отдела позвоночника. Клинические признаки вертебробазилярного синдрома выражаются головной болью в затылочной области или области лба, головокружениями во время резкого поворота головы.
Отмечаются устойчивые побледнения и нарушения чувствительности на лице, не совпадающие с зонами иннервации ветвей тройничного нерва. Периодически возникают боли или шум в ушах, вестибулярные нарушения, снижается зрение, изменяется голос и вкусовые ощущения. Нередко эти признаки сочетаются с болями в руке или области сердца.
Синдром плече-лопаточного периартрита, возникающий при шейном остеохондрозе вследствие дистрофических и воспалительных изменений в капсуле сустава, сопровождается интенсивными болями в области плечевого сустава. Отведение и поворот руки резко болезненны, что вынуждает больных щадить руку, держать ее в состоянии иммобилизации, что может привести к образованию стойкой приводящей контрактуры или анкилоза плечевого сустава, сопровождающегося атрофией мышц, прилежащих к суставу.
Синдром плечо-кисть (синдром Стейнброкера), является симптомокомплексом рефлекторной нейроваскулярной вегетативной дистрофии конечности при шейном остеохондрозе и проявляется болями в суставах и мышцах пораженной руки, отечностью, синюшностью кисти, повышенной чувствительностью и повышением температуры кожных покровов кисти. Ограничение функции руки приводит к сгибательным контрактурам и атрофии мышц и кожи. Позднее может наступить диффузный остеопороз костей руки.
Пульмональный синдром при остеохондрозе шейного и верхнегрудного отделов позвоночника характеризуется застойными и воспалительными проявлениями со стороны легких, ведущих к кислородному голоданию, что заметно ухудшает общее состояние больного и усугубляет течение основного заболевания.
Вегето-ирритативный синдром. Болевой синдром, формирующийся при сочетании поражений желчного пузыря и шейно-грудного отдела позвоночника, при холецистите и шейно-грудном остеохондрозе. Данный синдром проявляется отраженным импульсом от пораженного органа.
Патологический импульс, возникший из этих двух очагов, направляется по диафрагмальному нерву и симпатическими волокнами к шейному отделу спинного мозга и суммируется там по типу доминанты. Холецистит и остеохондроз находятся в тесной патологической связи.
Лечение. Основными направлениями терапии остеохондроза являются: воздействие на пораженные позвоночно-двигательные сегменты и экстравертебральные нейродистрофические очаги; коррекция психоэмоциональной и вегетативной дисфункции; купирование болевых ощущений. Для этого используют широкий перечень лечебных воздействий: медикаментозных, физиотерапевтических, мануальных и рефлекторных.
ОСТЕОХОНДРОЗ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Характеризуется разнообразной клинической картиной, что связано с анатомо-физиологическими особенностями этого отдела позвоночника. Несмотря на то, что число дисков в грудном отделе вдвое больше, чем в шейном или поясничном отделе, клинические проявления остеохондроза наблюдается значительно реже.
Это явление можно объяснить меньшей подвижностью грудного отдела позвоночника, малым размером пульпозного ядра и небольшой толщиной межпозвонкового диска, что реже приводит к образованию грыж, однако, грудной физиологический кифоз (изгиб) способствует образованию передних и боковых остеофитов.
Перед использованием лазеротерапии при остеохондрозе, проконсультируйтесь с нашими специалистами. Они вам подскажут наиболее правильный вариант лечения, тип устройства и расскажут про его использование.
ВЕГЕТАТИВНАЯ ИННЕРВАЦИЯ ВНУТРЕННИХ ОРГАНОВ
Радикулярные синдромы при грудном остеохондрозе проявляются клиникой межреберной невралгии.
Висцеральные синдромы (дистрофические заболевания позвоночника, приводящие к функциональным заболеваниям внутренних органов), возникают в связи с тем, что в состав грудных корешков входят симпатические волокна и при их сдавлении могут возникать боли в груди и верхних отделах живота. Выраженные боли в нижних отделах спины и поясницы могут быть связаны с поражением поясничных и сакральных (крестцовых) корешков.
К висцеральным синдромам относят кардиоваскулярный, пульмональный и абдоминальный. Язвенная болезнь желудка и 12-перстной кишки считается результатом повышенной активности симпатических и парасимпатических отделов вегетативной нервной системы, ведущей к нарушению секреторной функции желудка.
ДИСТРОФИЧЕСКИЕ ИЗМЕНЕНИЯ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Помимо остеохондроза, это наиболее частые поражения позвоночника.
Клиника. Проявления болезни в виде торакалгии (боли в грудной клетке) связаны с рефлекторными синдромами, нередко сопровождаются кардиовисцеральными, гипервентиляционными и прочими синдромами. Клинически это обычно проявляется длительно незаживающими язвами желудка, эрозивными гастритами, кардиалгиями неясного генеза с изменениями на ЭКГ в виде ишемизации различных участков левого желудочка, затяжными бронхитами, нарушениями эмоциональной устойчивости.
ОСТЕОХОНДРОЗ ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА
Поражение данного отдела позвоночника (Рис. 1) встречается чаще всего, что обусловлено как анатомическими особенностями строения позвоночника, так и особенностями жизнедеятельности человека, т.к. на поясничный отдел приходятся наибольшие нагрузки. Наиболее частые патологии, встречающиеся в данном отделе позвоночника, это остеохондрозы и осложненные формы остеохондроза, компрессионно-корешковые синдромы, нарушения функций нервного корешка в виде нейропатий.
Наиболее распространенными синдромами поясничного отдела позвоночника являются «ишиас», «люмбаго», «поясничный радикулит» (поясничный остеохондроз) и «межреберная невралгия». Каждый из этих синдромов складывается не только из болевых проявлений в позвоночнике, но и вторичных воспалительных изменений в мышцах вблизи пораженного отдела позвоночного столба, а также симптомов нарушения кровообращения и отека внутренних органов.
Клиника. Проявления заболевания могут носить самый разнообразный характер, в зависимости от стадии процесса. Длительный болевой синдром, парез стопы (“шлёпающая стопа”), компенсаторный сколиоз в поясничном отделе, напряжение прямых мышц спины, болезненность при поверхностной пальпации, гипорефлексия сухожильных рефлексов, гипотония мышц голени с нарушением функции ходьбы и др.
ГРЫЖИ ПОЗВОНОЧНИКА
Межпозвонковая грыжа – это одно из самых сложных заболеваний опорно-двигательного аппарата. Причиной заболевания могут служить чрезмерные нагрузки на позвоночный столб, травмы, неправильная осанка, возрастные изменения. Под воздействием этих факторов, оболочка позвоночного диска разрушается и его содержимое попадает в спинномозговой канал, сдавливая при этом спинномозговые корешки или сам спинной мозг. На ранней стадии изменения в пояснично-крестцовом отделе позвоночника, они дают о себе знать ноющими болями в пояснице. Если болезнь запущена, то боли, вызванные грыжей, зависят от того, какие корешки она сдавливает, а клинически может проявляться нарушением движения в ногах, нарушением мочеиспускания и потенции.
Лечение. Хирургическое вмешательство при данной патологии дает быстрый результат, но чревато послеоперационными осложнениями и развитием заболеваний в других отделах позвоночника. Оно показано только 10-12% пациентам. Наиболее эффективна методика сочетания лазерной и мануальной терапии. Лазерная терапия позволяет снять отёчность и воспаление в области грыжи, а мануальная терапия, которая проводится после курса лазерной терапии, позволяет добиться стойкой и длительной ремиссии, прожить жизнь вовсе без операции.
Перед использованием лазеротерапии для лечения суставов и позвоночника, проконсультируйтесь с нашими специалистами.
АРТРИТЫ И АРТРОЗЫ
Заболевание может протекать с поражением одного сустава (моноартрит) и нескольких (полиартрит). Начало заболевания может быть острым и сопровождаться сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит). Причины артритов разнообразны: инфекция, травма, аллергия, нарушение обмена веществ, заболевания нервной системы, недостаток витаминов.
Причиной возникновения артроза является изменение биологических свойств хряща. Эти свойства могут изменяться как под влиянием факторов внешней, так и внутренней среды (дефекты генов, избыточная масса тела, дефицит эстрогенов у женщин, травмы суставов, операции на суставах и др.).
Лечение. Наиболее часто артриты и артрозы возникают вследствие таких заболеваний как ревматизм, псориаз, подагра, а также ряда других, чаще всего, аутоиммунных заболеваний. Лазерная терапия суставов, при этом, проводится на фоне медикаментозного лечения основного заболевания, что позволяет снизить количество потребляемых лекарств. Лечение предусматривает устранение основной причины возникновения артрита (артроза) и местных изменений.
При наличии перечисленных заболеваний, не следует забывать, что лазерное воздействие на суставы должно сочетаться с лазерной гемотерапией. Она показана как десенсибилизирующая, обезболивающая, иммуностимулирующая и противоотечная терапия. Схемы лечения пораженных суставов приводятся в конкретных методиках.
РЕВМАТОИДНЫЙ АРТРИТ
Нарушение микроциркуляции – один из ранних механизмов ревматического воспаления. Оно обусловлено повышением проницаемости капиллярной стенки ими крогемоциркуляторными расстройствами, приводящими к развитию отека и гиперемии. Особенно возрастает роль факторов гиперкоагуляции (хронический ДВС-синдром при хроническом ревматоидном воспалении).
Необходимо отметить системный, прогрессирующий, самоподдерживающийся характер хронического воспаления при аутоиммунных заболеваниях. Патологические обменные нарушения носят многообразный характер. Нередко комплексное нарушение метаболизма ведет к торможению процессов остеогенеза. Нарушение метаболических процессов в суставном хряще приводит к обеднению его основного вещества протеогликанами, что служит причиной деструкции хряща и развития деформирующего остеоартроза.
Артрозы и метаболические артропатии, как правило, являются генерализованными в отношении поражения не только многих суставов, но иногда и внутренних органов. В патогенезе функциональных изменений участвует центральная и периферическая нервные системы, особенно вегетативного отдела. У больных ревматоидным артритом наблюдаются симметричное поражение суставов, атрофия мышц, остеопороз, разнообразные трофические нарушения.
Лечение. Оно должно проводиться с учетом всех звеньев его патогенеза. С этой целью применяют противовоспалительные, иммуномодулирующие, обезболивающие средства. Современная комплексная терапия включает и физические факторы. Использование физических факторов имеет следующую цель: уменьшить или устранить боль, снизить признаки общей и местной воспалительной активности. За счет воздействия на нейроэндокринный и сосудистый компоненты трофики, нормализовать метаболизм в пораженных тканях. Воздействовать на нарушение иммунорегуляторных процессов.
Учитывая тот факт, что лазерная терапия обладает всеми вышеперечисленными свойствами, она непременно должна входить в состав проводимого комплексного лечения. ЛТ назначается как в виде локального воздействия на суставы, так и в виде лазерной гемотерапии.
АРТРОПАТИЧЕСКИЙ ПСОРИАЗ
Артропатический псориаз. Самой тяжелой формой и менее управляемой в плане лечения у больных псориазом является артропатическая. По установившейся традиции, псориаз все еще относится к кожным болезням, хотя установлена системность этого процесса и способность псориаза поражать не только кожу, но и внутренние органы, нервную систему и суставы.
Псориатический артрит характеризуется как системный процесс, при котором максимально выраженные изменения проявляются в структуре соединительной ткани. Псориатическая артропатия может протекать доброкачественно по типу моноартрита либо в виде полиартрита, а у части больных она приобретает характер тяжелого деструктивного полиартрита. Псориатический артрит чаще возникает параллельно с кожными поражениями или несколько позже, а в некоторых случаях, суставной синдром может предшествовать кожным проявлениям.
Поражение суставов обычно начинается в дистальных межфаланговых суставах кистей и стоп. Постепенно в процесс вовлекаются средние и крупные сочленения, включая и позвоночник, с развитием анкилозирующего спондилоартрита (болезнь Бехтерева). Отмечается припухание, болезненность, ограничение подвижности суставов, в результате инфильтрации и уплотнения околосуставных тканей. В дальнейшем течении процесса могут образовываться вывихи, подвывихи, анкилозы, приводящие к деформациям суставов, и наступает полная инвалидность больного.
Помимо этого, наступает прогрессирующее астеническое состояние, вплоть до кахексии, миалгии, атрофии мышц кистей, предплечий, голеней (12 15%). Так же как и при обычном псориазе, у больных псориатической артропатией определяются недостаточность функции печени, почек, иммунодефицитные состояния, сердечно-сосудистая патология.
Лечение. Как и при ревматоидном артрите, лечение комплексное и направлено на ликвидацию проявлений заболевания, восстановление обмена веществ в суставном хряще и сохранение функции пораженных суставов. Медикаментозная терапия направлена на достижение десенсибилизирующего, детоксицирующего и противовоспалительного эффекта.
ПОДАГРА
Подагра. Рассматривается как болезнь обмена веществ и характеризуется приступообразными болями в суставах. Наряду с острыми приступами боли, подагра характеризуется отложением солей (мочекислого натрия) в тканях, в силу чего образуются подагрические узелки. Кроме мочевой кислоты, в них содержится небольшое количество извести.
Излюбленным местом отложения солей являются ушные раковины, хрящевые покровы суставных поверхностей, особенно плюснефалангового сочленения большого пальца стопы, лучезапястные, коленные суставы. Это не исключает возможности отложения солей и в других суставах. Помимо хрящей, процессом поражается синовиальная оболочка, надкостница, сухожилия.
Суставы, таким образом, заметно меняются. Они становятся опухшими, покрасневшими и болезненными при ощупывании. При длительном течении заболевания, могут возникнуть стойкие изменения в суставах: связки утолщаются, появляется выпот в суставе, он становится болезненным. При движениях, слышится легкий хруст. Подагрические узлы со временем могут увеличиваться и менять форму сустава. Помимо суставов, подагра поражает кровеносные сосуды, обычно сосуды почек, сердца; в сосудах возникают склеротические изменения.
Лечение. Больные подагрой нуждаются в диетическом, медикаментозном и физиотерапевтическом лечении. Лазерная терапия проводится как воздействием на кровь (при отсутствии противопоказаний), так и локально на область пораженных суставов.
БОЛЕЗНЬ ШЛЯТТЕРА
Иногда удается установить связь с повторной травмой или с повышенной функцией четырехглавой мышцы бедра (например, занятия спортом). Клиника. Отмечается припухлость и локальная боль в области нижней части колена, усиливающаяся при надавливании. Движения в коленном суставе болезненны, особенно после физической нагрузки. Крайняя степень сгибания конечности в коленном суставе возможна, но резко болезненна. Боль не проходит и в состоянии покоя. Течение болезни Шляттера длительное. Шансы на выздоровление достаточно велики, так как это заболевание излечивается по завершении периода роста организма. Но до полного выздоровления необходимо избегать перегрузок конечностей.
Лазерная терапия. Воздействие лазерным излучением на патологический очаг осуществляется так же, как и при других патологиях коленного сустава.
ПЯТОЧНАЯ «ШПОРА»
Представляет собой костный вырост в месте прикрепления сухожилия, который характеризуется болезненными ощущениями в области подошвы.
Клиника. В начале заболевания боль возникает при ходьбе. Особенно трудно начало ходьбы, когда при нагрузке возникает острая боль. Затем, в течение дня, боль при ходьбе несколько утихает, а к концу дня вновь усиливается. С течением времени боль приобретает стойкий характер.
Лазерная терапия. Высокоэффективна при данной патологии. Как правило, полный эффект достигается после 2-3 курса.
Высокая эффективность и безопасность современной лазерной терапии позволяет населению использовать ее в качестве домашнего доктора. Прилагающееся к аппарату пособие, позволяет правильно провести соответствующее лечение различных заболеваний суставов и позвоночника. Обязательным условием при приобретении аппарата для лечения в домашних условиях является внимательное изучение прилагаемого пособия.
ГРЫЖИ ПОЗВОНОЧНИКА
Межпозвонковая грыжа – это одно из самых сложных заболеваний опорно-двигательного аппарата. Причиной заболевания могут служить чрезмерные нагрузки на позвоночный столб, травмы, неправильная осанка, возрастные изменения. Под воздействием этих факторов, оболочка позвоночного диска разрушается и его содержимое попадает в спинномозговой канал, сдавливая, при этом, спинномозговые корешки или сам спинной мозг.
На ранней стадии изменения в пояснично-крестцовом отделе позвоночника, они дают о себе знать ноющими болями в пояснице. Если болезнь запущена, то боли, вызванные грыжей, зависят от того, какие корешки она сдавливает, а клинически может проявляться нарушением движения в ногах, нарушением мочеиспускания и потенции.
Лечение. Хирургическое вмешательство при данной патологии дает быстрый результат, но чревато послеоперационными осложнениями и развитием заболеваний в других отделах позвоночника. Оно показано только 10-12% пациентов. Наиболее эффективна методика сочетания лазерной и мануальной терапии. Лазерная терапия позволяет снять отёчность и воспаление в области грыжи, а мануальная терапия, которая проводится после курса лазерной терапии, позволяет безболезненно вправить грыжу. Были отмечены случаи, когда грыжи исчезали только после нескольких курсов лазерной терапии.
ПОЯСНИЧНЫЙ РАДИКУЛИТ
Пояснично-крестцовый радикулит или ишиас обычно возникает: при поражении межпозвоночных дисков, из-за врожденных пороков развития позвоночника, заболевания внутренних органов, травм позвоночника, переохлаждения. Клинически заболевание проявляется острой пронизывающей болью в пояснице, возникающей при неловком движении. Боль может сразу или через несколько дней иррадиировать в нижние конечности по задней или наружной поверхности бедра, наружному краю голени и стопы или только до пятки. Боль также может распространяться в ягодицу по наружному краю бедра, перед ненаружной поверхностью голени до внутреннего края стопы.
Перед использованием лазеротерапии при остеохондрозе, для лечения суставов и позвоночника, проконсультируйтесь с нашими специалистами. Они вам подскажут наиболее правильный вариант лечения, тип устройства и расскажут про его использование.
СТАТЬИ ПО ЛАЗЕРНОЙ ТЕРАПИИ В АРТРОЛОГИИ
1. Александрин Г. П., Евтюхин А. И. Симонов Н. Н,.АндрееваТ. А,.Зуев А. В. Применение лазерной терапии для лечения болевого синдрома и гнойно-воспалительных процессов // III Всероссийская научно-практическая конференция по квантовой терапии, Москва 1998.- с. 36-37.
4. Даниэл Бобен (Франция) Височно-нижнечелюстной сустав – холитическая точка психо-эмоционального равновесия тела // VI Международная научно-практическая конференция по квантовой медицине, Москва,1999. –с.112-113.
7. Мусин В.К. Квантовая терапия болевых и корешковых синдромов при остеохондрозе позвоночника// Седьмая международная научно-практическая конференция по квантовой медицине, Москва, 2001-. с.128-129.
8. Наминов В. Л., Тузанов К. Ф., Дочия А. А., Титков О. А., Гаспарян Л. В., Капустина Г. М. Основные принципы применения лазерной терапии у больных с миофасциальными болевыми синдромами // VI Международная научно-практическая конференция по квантовой медицине, Москва,1999.-с.112.
9. Плоткин Г. Л., Николаева И. П., Петров А. Н., Адибекова Д. У. Использование аппарата квантовой терапии РИКТА-22Д и универсальной реабилитационной программы в послеоперационном периоде у больных с эндопротезированием тазобедренного сустава // IX Международная научно-практическая конференция по квантовой медицине / Сборник трудов конференции. Изд. 2-е, исправленное и дополненное, г. М.-16-20 декабря 2002.- с. 144-148.