легочный рисунок обогащен в прикорневых отделах что это значит у ребенка
Причины усиления прикорневого рисунка лёгких на рентгене
Первым и самым доступным исследованием, которое назначается при заболеваниях бронхолегочной системы, является рентгенография. В профилактических целях один раз в год нужно делать флюорографию легких. Рентген, как исследование с более четким изображением, назначают в случаях появления признаков заболевания, для детального исследования и постановки диагноза. В рентгенологии существуют определенные стандарты вида здоровых органов. Соответственно, диагноз ставится на основании признаков, характеризующих отклонения изображения от общепринятой нормы.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Легочный рисунок в норме
Изменения в сосудах отражают наличие или отсутствие патологического процесса, а также динамику развития уже известного заболевания.
В рентгенограмме легких оценивают:
При оценке рентгена всегда учитывается возраст и пол пациента. Показатели нормы для ребенка, взрослого, мужчины и женщины всегда различаются.
Составными частями легочного рисунка являются:
Еще оцениваются корни легкого, которые сформированы главными бронхами и основными крупными сосудами.
Составными частями легочного рисунка являются:
Еще оцениваются корни легкого, которые сформированы главными бронхами и основными крупными сосудами.
Механизм изменений и заболевания легких
Изменения легочного рисунка происходят в результате увеличения притока крови к пораженному участку, утолщения стенок сосудов, разрастания соединительной ткани бронхов и лимфатической системы. Тень сосудов становится более яркой, прерывистой. Деформация сосудистого рисунка сочетается с уменьшением прозрачности легочных полей (собственной ткани легких). Усиление тени происходит не только в прикорневых зонах, но и на периферии. Все анатомические образования на рентгеновском снимке видны более четко, так как в результате воспалительного процесса происходит уплотнение пораженных тканей.
Если усиление рисунка локализуется в прикорневом отделе, это указывает на начало патологического процесса, еще не получившего распространение, или заболевание с локализованным очагом поражения
Если усиление рисунка локализуется в прикорневом отделе, это указывает на начало патологического процесса, еще не получившего распространение, или заболевание с локализованным очагом поражения
Прикорневые изменения отмечают на начальной стадии следующих патологий:
При воспалительных процессах в бронхах усиление рисунка определяется за счет отсутствия рентгенологических различий между сосудами и бронхами, увеличения площади прикорневой области. Причины:
При хроническом бронхите корни уплотнены и расширены. Рентгенологическими признаками пневмонии являются участки затемнения разной степени интенсивности. Прикорневая пневмония характеризуется вовлечением в воспалительный процесс главного бронха, лимфатических узлов. Распространяется на всю прикорневую область и носит локализованный характер.
После перенесенных воспалительных заболеваний усиленный легочный рисунок в прикорневой зоне может сохраняться до шести месяцев
При обнаружении подобных изменений на рентгенограмме не стоит паниковать. Легочный рисунок усилен даже при ОРВИ, если в воспалительный процесс вовлечены бронхи. Необходимо выполнять все назначения врача. При повторных рентгенологических исследованиях обязательно будет отражена положительная динамика в восстановительном периоде. При отсутствии других симптомов рекомендуется пройти дополнительные обследования для уточнения диагноза и назначения нового лечения.
Легочная гипертензия: взгляд детского пульмонолога
Опубликовано в журнале: «ПРАКТИКА ПЕДИАТРА»; июнь; 2016; стр. 10-15.
С.Э. Дьякова, к. м. н., в. н. с. отдела хронических воспалительных и аллергических болезней легких ОСП НИКИ педиатрии им. Ю.Е. Вельтищева
ГБОУ ВПО РНИМУ им.Н.И. Пирогова Минздрава России, г. Москва
Ключевые слова: легочная гипертензия, пульмонология, дети
Keywords: pulmonary hypertension, pulmonology, children
В практике детского пульмонолога пациенты с легочной гипертензией (ЛГ) встречаются относительно нечасто: по статистике, ЛГ имеют примерно 1,9 на 1000 рождающихся ежегодно детей, а распространенность легочной артериальной гипертензии составляет 15 случаев на 1 млн человек [5, 11, 18].
Хронические заболевания легких в 80-90% случаев являются причиной формирования хронического легочного сердца и сопровождаются развитием ЛГ у 30-50% больных. При отсутствии своевременной адекватной диагностики и лечения эта патология может быстро приводить к фатальному исходу. Установлено, что декомпенсированное хроническое легочное сердце в 30-37% случаев служит причиной смерти от недостаточности кровообращения и составляет 12,6% в структуре причин летальности от сердечно-сосудистых заболеваний. Причем многие причины ЛГ у детей значительно отличаются от таковых у взрослых пациентов [3, 5].
Известно, что малый круг кровообращения состоит из сосудистых элементов, которые находятся в анатомической и функциональной взаимосвязи. Разветвленная сеть артериовенозных анастомозов соединяет терминальные артериолы с легочными венами. В норме объем кровотока, минующего капилляры, невелик. Изменения тонуса стенки анастомозов обеспечивает расширение и сужение их просвета вплоть до полного закрытия. При повышении легочного артериального давления анастомозы, обеспечивая кровоток в обход капилляров, ограничивают этим дальнейшее повышение давления и предотвращают перегрузку давлением правого желудочка (ПЖ) [3, 6].
При этом малый круг кровообращения (МКК) осуществляет депонирование крови, обеспечение питанием респираторной ткани легких, реабсорбцию альвеолярной жидкости (дренажная функция) и нейтрализацию эмболов в венозной крови (фильтрационная функция), а также отвечает за транспортировку крови и газообмен.
В зависимости от локализации сопротивления кровотоку различают прекапиллярную, капиллярную и посткапиллярную ЛГ. Прекапиллярная ЛГ характеризуется нарастанием сопротивления в артериальном отделе МКК, что обусловлено падением парциального давления кислорода в альвеолах при обструктивных заболеваниях легких, системных васкулитах и тромбоэмболических осложнениях, а также при ограничении подвижности грудной клетки при кифосколиозе, ожирении и пневмофиброзе. Капиллярная ЛГ возникает при несоответствии объема кровотока и капиллярного русла. При заболеваниях легких эта форма гипертензии часто сочетается с прекапиллярной, поэтому условно объединяется с ней. Посткапиллярная ЛГ развивается при повышении давления в левом предсердии более 20 мм рт. ст. и наблюдается при митральных пороках и левожелудочковой недостаточности. Длительное повышение давления способствует развитию необратимых органических изменений сосудистого русла МКК, которые и становятся причиной стойкой и прогрессирующей ЛГ [3, 6].
Существующие современные международные рекомендации по диагностике и лечению ЛГ, созданные в 2009 году объединенной рабочей группой Европейского кардиологического (ESC) и Европейского респираторного обществ (ERS), одобрены различными авторитетными профессиональными врачебными Ассоциациями и дополнены в 2015 году экспертами Американской кардиологической ассоциации (AHA) и Американского общества специалистов в области торакальной медицины [1, 5, 11, 18, 20].
ЛГ представляет собой патофизиологическое явление, к которому может приводить целый ряд клинических состояний, в частности, она может осложнять большинство сердечно-сосудистых заболеваний и болезней дыхательной системы. Согласно классификации ЛГ 2008 года, выделяют пять основных типов ЛГ:
1. Легочная артериальная гипертензия (включающая два подтипа: веноокклюзивная болезнь легких и/или легочный капиллярный гемангиоматоз и персистирующая ЛГ у новорожденных).
2. ЛГ вследствие патологии левых отделов сердца.
3. ЛГ вследствие болезней легких и/или гипоксии.
4. Хроническая тромбоэмболическая ЛГ и прочие варианты обструкции легочной артерии.
5. ЛГ с неясными и/или многофакторными механизмами.
У детей наиболее часто встречается легочная артериальная гипертензия и ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксией [1, 5].
Среди причин ЛГ, ассоциированной с патологией дыхательной системы и/или гипоксией, основными являются хронические обструктивные заболевания легких; к более редким этиологическим факторам ЛГ этого типа в детском возрасте относятся пороки развития бронхолегочной системы, интерстициальные заболевания легких, легочная патология со смешанными обструктивно-рестриктивными нарушениями, нарушения дыхания во время сна, альвеолярная гиповентиляция, высокогорная легочная гипертензия, легочная гипертензия вследствие хронических тромботических и/или эмболических заболеваний, а также системные заболевания с поражением легких (саркоидоз, гистиоцитоз легочных клеток Лангерганса, лимфангиоматоз, васкулиты).
Принципиально в развитии ЛГ можно выделить три стадии. На первой стадии увеличенное легочное давление является единственной гемодинамической аномалией: больные не имеют отчетливых симптомов заболевания, но может отмечаться одышка при физической нагрузке. На второй стадии при уменьшении сердечного выброса появляется развернутая клиническая симптоматика в виде гипоксемии, одышки, синкопальных состояний, при этом давление в ЛА сохраняется на стабильно высоком уровне. С появлением правожелудочковой недостаточности наступает третья стадия заболевания: несмотря на стабильно высокие значения легочного давления, резко падает сердечный выброс, появляются венозный застой и периферические отеки. Продолжительность каждой стадии может быть различной; течение ЛГ может быть острым и хроническим; быстро, умеренно и медленно прогрессирующим; крайне редко встречаются случаи спонтанного регресса заболевания.
Начальные признаки ЛГ при заболеваниях легких обычно маскируются проявлениями основного заболевания (приступный период бронхиальной астмы, спонтанный пневмоторакс, выраженный плевральный выпот и т. д.). Иначе протекает ЛГ при хронических обструктивных болезнях легких: ЛГ и вызванная ею патология сердца и недостаточность кровообращения занимают первое место среди осложнений этих заболеваний, определяют жизненный прогноз пациентов и эффективность их лечения.
Основной жалобой у детей с ЛГ бывает одышка. Именно поэтому нередко первым специалистом, к кому могут обращаться пациенты с ЛГ, является пульмонолог. В дебюте заболевания одышка возникает только при физической нагрузке, по мере прогрессирования заболевания одышка появляется в покое, иногда сопровождается приступами удушья. Чем выше давление в легочной артерии, тем ярче выражена одышка.
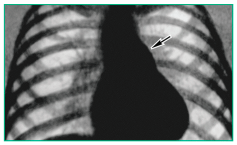
При рентгенографии органов грудной клетки у детей с ЛГ могут быть не только диагностированы заболевания легких, при которых характерна ЛГ (эмфизема легких, пневмосклероз, туберкулез, саркоидоз, пороки легких и т. д.), но и выявлены патогномоничные признаки ЛГ, такие как расширение корней легких, усиление легочного рисунка, общее или неравномерное повышение прозрачности легочных полей, интерстициальный отек, выбухание дуги ЛА по левому контуру, увеличение коэффициента Мура (процентное отношение поперечника дуги ЛА к половине диаметра грудной клетки на уровне диафрагмы (норма до 30%)), расширение нисходящей ветви правой ЛА (рис.). При этом индекс Мура и ширина правой ЛА коррелируют с высотой давления в ЛА и могут быть использованы в качестве критериев наличия и выраженности ЛГ. На ранних стадиях ЛГ до развития дилатации ПЖ размеры сердца могут не изменяться; по мере нарастания ЛГ и увеличения ПЖ на рентгенограмме грудной клетки в боковой проекции ретростернальное пространство выполняется тенью ПЖ. Еще большей информационной ценностью для верификации диагноза обладает компьютерная томография легких [1, 4, 6].
Рисунок
Повышение прозрачности легочной ткани, усиление легочного рисунка и выбухание дуги легочной артерии у ребенка 12 лет с ЛГ
При электрокардиографии ЛГ можно заподозрить по наличию признаков перегрузки и гипертрофии правых отделов сердца: отклонение электрической оси сердца вправо, перегрузка правого предсердия и правого желудочка, отрицательный зубец Т в грудных отведениях, транзиторная блокада правой ножки пучка Гиса [1, 3, 6].
Тем не менее, электрокардиография и рентгенография дают возможность лишь косвенно судить о наличии ЛГ. В течение длительного времени единственным методом исследования, позволявшим оценивать состояние правых отделов сердца, получать характеристики внутрисердечного кровотока и определять давление в правых отделах сердца и ЛА, была катетеризация правых отделов сердца и ЛА, которая на сегодняшний день продолжает использоваться для исключения кардиальных причин ЛГ (врожденные пороки сердца), определения основных параметров легочной и центральной гемодинамики, а также для подбора эффективных вазодилататоров. Однако, в силу инвазивности и высоких рисков осложнений, эта методика не может быть рекомендована для динамического наблюдения детей с ЛГ [11, 18].
Достоверно установлено, что показатели легочной гемодинамики при проведении ЭхоКГ сопоставимы с данными, полученными при катетеризации ЛА. В связи с этим всем младенцам с бронхолегочной дисплазией в анамнезе рекомендовано проведение эхокардиографического скрининга для исключения формирования ЛГ. При обследовании детей с ЛГ с помощью ЭхоКГ рекомендуется проведение теста с физической нагрузкой, который позволяет уточнять степень функциональных нарушений.
Немаловажным для дифференциальной диагностики ЛГ является определение газового состава крови, в частности, определение насыщения ее кислородом: снижение этого показателя наблюдается при сбросе крови справа налево, а также при ЛГ, сочетающейся с дыхательной недостаточностью (хронические обструктивные заболевания легких, массивная тромбоэмболия легочной артерии и т. д.) [1, 5, 11].
Исследование функции легких позволяет выявить вид и степень выраженности вентиляционных нарушений (обструктивные, рестриктивные смешанные). В целях дифференциальной диагностики, наряду со спирометрией, целесообразно проведение бодиплетизмографии и оценки диффузионной способности легких. У детей старше 6 лет для контроля переносимости нагрузок должна использоваться проба с 6-минутной ходьбой. Если ребенок относится к группе риска нарушений дыхания во сне, то в план его обследования должна включаться полисомнография.
Для верификации диагноза ЛГ в детской практике редко прибегают к открытой биопсии легких с последующим морфометрическим исследованием мелких сосудов, поскольку она сопряжена со значительными рисками и не обладает высокой информативностью в связи с неравномерным поражением сосудов легких.
Таким образом, диагностика ЛГ у детей предполагает проведение комплексного обследования с целью установления диагноза, оценки клинического класса и типа ЛГ, уровня давления в ЛА и оценки функционального и гемодинамического статуса пациентов с определением стадии заболевания.
У детей с хроническими бронхолегочными заболеваниями необходимо регулярное проведение комплексного кардиологического обследования (ЭКГ, ЭхоКГ) с целью диагностики патологии легочной гемодинамики и предупреждения формирования легочного сердца. Раннее выявление ЛГ позволяет начать своевременное лечение и предупредить развитие сердечной декомпенсации.
Основные подходы к лечению детей с ЛГ включают в себя ежедневные физические нагрузки по переносимости, что способствует улучшению качества жизни и уменьшению клинической симптоматики [16], а также профилактику инфекционных заболеваний (вакцинирование от гриппа и пневмококковой инфекции), исключение активного и пассивного курения. Наибольшее внимание должно быть уделено лечению основного заболевания, ликвидации гипоксии, снижению давления в малом круге кровообращения, профилактике дистрофической гипоксии миокарда и лечению правожелудочковой недостаточности [7].
Хотя гипоксия не является единственным этиологическим фактором ЛГ, однако развивающаяся гипоксемия у больных с хронической бронхолегочной патологией обусловливает необходимость применения кислорода в качестве терапевтического средства [21].
Тем не менее, специфической терапии ЛГ при хронической бронхолегочной патологии не разработано. В любом случае решение о назначении специфической терапии ЛГ у детей должно приниматься коллегиально, с учетом возрастных особенностей, тяжести течения и быстроты прогрессирования заболевания. В лечении больных с бронхиальной обструкцией, осложненной ЛГ, применение адреналина, норадреналина, эфедрина требует особой осторожности, так как они, помимо бронходилатирующего действия, вызывают гипертензивные реакции в малом круге кровообращения.
При неэффективности медикаментозного лечения проводится трансплантация легкого; в большинстве случаев для снижения давления в легочной артерии достаточно пересадки одного легкого. Двухлетняя выживаемость при трансплантации легкого составляет 60%, однако в отдаленные сроки у 50% больных развивается облитерирующий бронхиолит (проявление хронической реакции отторжения). На конечных стадиях высокой легочной гипертензии, особенно при сочетании с врожденными пороками сердца или кардиомиопатией, показана легочно-сердечная трансплантация; на начальных стадиях заболевания даже успешно выполненная операция не увеличивает продолжительность жизни таких больных [7].
Наибольшая эффективность лечения ЛГ у детей достигается в случае, если оно начато в ранний период болезни с применением средств, повышающих реактивность организма (лечебная физкультура, массаж, использование климатических факторов, иммуномодуляторов).
Комплексное лечение детей с ЛГ проводится непрерывно с соблюдением преемственности между стационаром, поликлиникой и санаторием-профилакторием; важность этого принципа вытекает из особенностей течения хронических бронхолегочных заболеваний, для которых и в фазе ремиссии необходима постоянная поддерживающая терапия.
Рентгенологический синдром изменения корней легких
Стенограмма видеолекции кандидата медицинских наук Соколиной Ирины Александровны о рентгенологическом синдроме изменения корней легких из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, доктор медицинских наук, профессор:
– Позвольте мне сразу перейти к следующей лекции и попросить Ирину Александровну рассказать о состоянии корней легких, о патологии лимфатических узлов. Все, что связано с этой проблемой. Пожалуйста, Ирина Александровна.
Ирина Александровна Соколина, кандидат медицинских наук, руководитель отделения лучевой диагностики Клиники пропедевтики имени Василенко ПМГМУ:
– Спасибо большое, Игорь.
Добрый день, уважаемые коллеги!
Итак, сегодня мы с вами поговорим о рентгеноанатомии корней легких и о рентгенологическом синдроме изменения корней легких.
С точки зрения анатомии, корни легких представляют собой совокупность структур, которые расположены топографически определенным образом в воротах легких. Они включают в себя ряд анатомических элементов.
Это, прежде всего, легочная артерия, легочные вены, сопутствующие легочным артериям бронхи, лимфатические сосуды, узлы, клетчатка и листки плевры.
Надо сказать, что на большом протяжении указанные образования располагаются экстрапульмонально и на рентгенограммах могут быть скрыты тенью сердца, поэтому анатомически и рентгенологически понятие корня легкого несколько отличается.
С точки зрения рентгенологии, нормальный корень легкого на рентгенограммах, которые выполняются при правильной установке больного, представлен суммарной тенью крупных легочных сосудов.
Необходимо сказать – анализируя корень легкого, необходимо обращать внимание на установку пациента. Это должна быть правильная установка больного, которая определяется по симметричному расстоянию между остистыми отростками, которые мы видим, и грудинно-ключичными сочленениями. Небольшие повороты могут вызывать изменения отображения корня легкого и симулировать какие-то патологические состояния.
Корни правого и левого легкого в норме располагаются неодинаково. Правый корень представлен, как мы видим на рентгенограмме, дугообразно искривленной тенью средней плотности. Эта тень расширена в верхнем отделе и незначительно суживается книзу. Корень правого легкого располагается на уровне II ребра и II межреберья.
В основном корень правого легкого представлен нижней долевой легочной артерией и расположенным рядом с ним промежуточным бронхом. Он отчетливо виден при рентгенологическом исследовании в виде просветления.
Корень левого легкого чаще всего бывает прикрыт тенью сердца и виден у небольшого количества пациентов. В соответствии с анатомическими особенностями, корень левого легкого располагается на одно ребро выше корня правого легкого. Это необходимо помнить, анализируя рентгенограмму.
Это что касается расположения корней легких.
По структуре тень корня легкого в норме неоднородна, потому что представлена в основном сосудами, которые разветвляются на более мелкие ветви. Формируется неоднородность корня. Плюс корень легкого пересекается еще и бронхами. Это в норме создает неоднородность его структуры.
Наружные границы корня легкого представлены, как я уже говорила, расходящимися сосудистыми тенями. Направление артерий, как мы знаем, более вертикальное. Вены располагаются более горизонтально. Четкость контура на отдельных участках может быть не так выражена за счет наслоения просветления от бронхов.
Что касается деления корня на отделы: головка, тело и хвостовая часть. Оно сохраняет свою актуальность. Нижняя часть корня легкого (хвост) образована в основном мелкими разветвлениями сосудов уже сегментарных бронхов.
Что касается ширины корней легких. В основном ширина корня легкого определяется по правому корню. В норме она представляет собой ширину артериального ствола и промежуточного бронха. В норме, если брать эти две структуры, она не должна превышать 2,5 сантиметров.
Мы говорили о тех критериях, по которым мы оцениваем корень легкого при рентгенологическом исследовании. Расположение, структура, границы, четкость контуров и ширина корня.
В КТ изображении корни легких представляются на нескольких сканах. Мы анализируем их последовательно. Здесь хорошо выявляются бронхи, поскольку они воздухсодержащие, и прилежащие к ним сосудистые структуры.
Надо сказать, что дифференцировать сосудистые структуры от увеличенных лимфатических узлов, особенно если слабо выражена клетчатка средостения (это обычно встречается у детей, у молодых людей), практически невозможно. Дифференциальная диагностика между сосудистой патологией и увеличенными лимфатическими узлами или какими-то патологическими образованиями обычно проводится с применением внутривенного контрастирования. Оно позволяет нам различить эти структуры.
Что касается изменения корней легких. Под этим подразумевают любые отклонения от нормальной рентгенологической картины корней. Это может быть обусловлено различными патологическими состояниями. Чаще всего это увеличение лимфатических узлов.
К изменению корней легких могут приводить патологические состояния сосудов в виде аневризматического расширения или агенезии каких-то сосудистых элементов. Это поражения бронхов – в основном опухолевые. Изменение кровоснабжения в виде отека легких (расстройства обмена тканевой жидкости). Склеротические фиброзные процессы.
Все это может приводить к изменению расположения, величины, формы, структуры и плотности контуров корней легких.
Надо сказать, чтобы изолировано корень легкого менялся и вокруг не было каких-либо изменений – это встречается редко. В данном случае смещение корней легких обычно обусловлено изменением непосредственно объема легочной ткани.
Это может быть увеличение объема (мы видим на правом снимке), обусловленное буллезной эмфиземой. Изменение за счет буллы, которая смещает корень правого легкого. Какие-то фиброзные изменения могут приводить к смещению корней в ту или иную сторону.
Как правило, на причину такого смещения корней легких указывают те изменения легочной ткани, которые мы видим.
Но случаются ситуации, когда мы не видим никаких изменений, как на обзорной рентгенограмме в данном случае: практически легочные ткани. Но, посмотрите – корень левого легкого располагается на одном уровне с корнем правого легкого. Это позволяет нам предположить, нет ли тут какого-то процесса, который приводит к уменьшению объема.
На боковой рентгенограмме мы видим ателектаз язычковых сегментов, который в данном случае скрыт за тенью сердца. Именно этот процесс и вызывает смещение корня легкого.
Изменение структуры корня легкого проявляется обычно тем, что различные элементы в связи с отеком или фиброзом становятся плохо различимы. Это проявляется появлением однородности тени корня. В норме корень неоднородный. Он уплотняется, сосудистые структуры и отдельные элементы корня плохо дифференцируются.
Кроме того, нарастает интенсивность [тени] корня легкого. Просвет промежуточного бронха, который в норме, как мы видели, хорошо виден, утрачивает свою прозрачность. Становится завуалирован либо совсем не виден.
Повышение плотности корня легкого, как правило, обусловлено обызвествлением грудных лимфатических узлов, которое может иметь различную распространенность. Может быть скорлуповидным, глыбчатым, неравномерным, в виде тутовой ягоды.
Изменение контуров корней легких может быть нескольких видов. Чаще всего мы видим полициклические контуры корней легких, которые обусловлены в основном увеличенными лимфатическими сосудами.
Здесь представлен пациент с саркоидозом внутригрудных лимфатических узлов. Здесь двустороннее увеличение, расширение корней легких и полициклические контуры, которые образованы как раз увеличенными бронхопульмональными лимфатическими узлами.
Здесь может встречаться так называемый «симптом кулис», который обусловлен суперпозицией передней и задней группы бронхопульмональных лимфатических узлов.
Бугристые контуры корней легких встречаются преимущественно при опухолевых процессах. При этом также отмечается преимущественно одностороннее расширение корня легкого.
Нечеткие контуры корней легких, как правило, обусловлены отеком перибронховаскулярной ткани, который может возникать при различных застойных изменениях в легких. Могут возникать реактивно при воспалительных изменениях – за счет периваскулярного, перибронхиального отека или воспаления.
Тяжистые контуры обусловлены фиброзными изменениями за счет развития перигилярного фиброза. Причинами этого могут быть различные процессы.
Большое значение имеет, если мы говорим о синдроме изменения корней, расширение и деформация корня легкого. Сочетанный процесс с различными изменениями структуры его и границ. Здесь большое значение имеет – одностороннее или двустороннее расширение корней легких.
Одностороннее расширение и деформация корней легких обычно встречается при туберкулезном бронхоадените. Как правило, в этих случаях мы видим расширение корня, изменение его структуры, нечеткость границ. Эти изменения лучше всего выявляются при компьютерно-томографическом исследовании.
Надо сказать, что при любом подозрении на расширение корня легкого и для установления причины расширения корня легкого требуется в дальнейшем уточнение с помощью линейной томографии. Конечно, в настоящее время это компьютерная томография (лучше всего – с внутривенным контрастированием).
При компьютерно-томографическом исследовании туберкулез внутригрудных лимфатических узлов проявляется увеличением бронхопульмональных лимфатических узлов корня одного легкого и вышележащих лимфатических узлов средостения.
Подтверждают специфическую природу поражения лимфатических узлов с помощью внутривенного контрастирования (при этом происходит неравномерное накопление контрастного препарата), по капсуле лимфатического узла, фрагментарно. Это происходит за счет того, что в центре казеозные массы, которые не накапливают контрастный препарат. Инфильтрация перинодулярной клетчатки.
Туберкулезное поражение лимфатических узлов может сопровождаться различными нарушениями в легочной ткани: в форме сдавления бронхов, формирования ателектатических нарушений, диссеминации очагов отсева.
Конечно, туберкулез внутригрудных лимфоузлов – это первичный туберкулез. Он чаще встречается у детей. Но необходимо помнить о том, что и у пожилых людей также может наступать при неблагоприятных условиях реактивация старых туберкулезных очагов.
Здесь приведен пример пациента пожилого (81 года). Он поступил в клинику с такими жалобами на повышение температуры тела, одышку при физической нагрузке.
У него достаточно длительный анамнез. Начинается он с 1947-го года, когда он перенес пневмонию. Затем он обследовался в противотуберкулезных диспансерах, где диагноз туберкулеза был отвергнут. Проводилось обследование и лечение в стационаре по поводу бронхитов на протяжении последних лет.
Все равно нарастали слабость, кашель. В связи с вышеуказанными жалобами он поступил на обследование.
Из анамнеза жизни стоит отметить, конечно, что он перенес субтотальную резекцию желудка без применения химиотерапии. Наблюдается у онколога.
Мы видим его рентгенограммы за 2010-й год. Корень правого легкого расширен, уплотнен. Мы видим (неразборчиво термин, 15:29) изменения в переднем сегменте: уплотнение легочной ткани.
Он был дообследован с помощью линейной томографии. Мы видим проходимость всех бронхов. На этом этапе данных за туберкулезное поражение не наблюдалось.
Как раз на фоне ухудшения состояния, повышения температуры было проведено рентгенологическое обследование. В данном случае мы видим, что у корня легкого появилась нечеткость контуров, увеличение воспалительных изменений верхней доли правого легкого.
Посмотрите в динамике эти два снимка за 2010-й и 2011-й год. Здесь, конечно, четко видна на последнем снимке отрицательная динамика.
Чем это может быть обусловлено?
Первое, что приходит на ум, учитывая клинику такой картины, эти три процесса. Возможно, развитие пневмонии, центральный рак либо метастазы в лимфатические узлы в связи с тем, что у пациента была опухоль в анамнезе.
При проведении компьютерной томографии (мы не стали водить контраст – достаточно пожилой пациент) мы видим четко увеличенные лимфатические узлы, одностороннее увеличение лимфатических узлов.
В бифуркационной группе как раз неоднородная структура лимфатического узла.
В паратрахеальной – крупный лимфатический узел: полостное образование, которое оказалось бронхомодулярным свищом. Это было подтверждено при бронхоскопическом исследовании.
Ателектатические воспалительные изменения в верхней доле правого легкого и очаги обсеменения.
Дообследование пациента с помощью компьютерной томографии позволило установить правильный диагноз у пациента.
Но бывают сложные ситуации. Пациент 32-х лет, который был направлен к нам на компьютерную томографию (он ВИЧ-инфицирован несколько лет) для уточнения изменений в проекции корня левого легкого. Мы видим подозрение на патологическое образование в корне легкого: деформированы контуры.
При нативном исследовании видно, что отмечается локальное расширение аорты в области дуги. Но наряду с этим, посмотрите, выявляются увеличенные лимфатические узлы (они здесь показаны желтыми стрелками) в бифуркационной группе и трахеобронхиальной группе.
Размеры их – где-то до 1,5 сантиметров. Это пограничные размеры. Существует много дискуссий по поводу того, какие должны быть размеры лимфатических узлов.
После проведения внутривенного контрастирования мы четко видим аневризматическое локальное расширение дуги аорты.
Посмотрите, как лимфатические узлы (даже незначительно увеличенные) накапливают контрастный препарат: фрагментарно, по капсуле. Это позволило высказаться о том, что у пациента наряду с локальным расширением имеется и туберкулез внутригрудных лимфатических узлов.
Ему была назначена противотуберкулезная терапия. В динамике (мы видим здесь уже без контрастирования исследование) – уменьшение размеров лимфатических узлов и частичное обызвествление.
Одностороннее расширение и деформация корня легкого, помимо туберкулезного поражения, конечно, чаще всего встречается при опухолевых процессах. В данном случае не рентгенограмме мы видим расширение корня правого легкого, уплотнение корня правого легкого и тяжистые контуры.
При компьютерно-томографическом исследовании в корне правого легкого – большое узловое образование: перибронхиально-узловой рак. Наличие увеличенных лимфатических узлов. Изменения обусловлены опухолевым процессом.
Применение внутривенного контрастирования позволяет определить, прежде всего, стадию злокачественной опухоли, степень инвазии в крупные сосуды, в окружающие структуры. Это определяет тактику лечения пациента. В динамике наблюдения на фоне химиотерапии.
Двустороннее расширение и деформация корней легких обычно встречается при саркоидозе ВГЛУ. При этом мы видим двустороннее достаточно симметричное расширение корней с полицикличными контурами.
При компьютерно-томографическом исследовании лимфатические узлы имеют очень характерные черты. Определяется системное увеличение лимфатических узлов. Они имеют однородную структуру, четкие контуры, отсутствие изменений окружающей клетчатки.
Как правило, лимфатические узлы поражаются множественно – каждый в своей группе. Они очень редко приводят к сдавлению бронхов, к возникновению гиповентиляционных ателектатических изменений.
После контрастного усиления, в отличие от туберкулеза ВГЛУ, при саркоидозе они равномерно накапливают контрастный препарат всем объемом. Их плотность незначительно возрастает.
Надо сказать, что при хроническом течении саркоидоза наблюдается формирование кальцината. Сначала уплотнение лимфатического узла в центре, а затем отложение кальция. Раньше всегда считалось, что кальцинаты в лимфатических узлах – это прерогатива только туберкулеза. Нет. По нашим наблюдениям, все гранулематозные процессы могут сопровождаться отложением кальция во ВГЛУ.
При этом при саркоидозе мы видим, что кальцинаты, как правило, формируются и максимально выражены в центре лимфоузла, где в основном это воспаление, и вдали от бронхов.
Здесь приведены кальцинаты ВГЛУ. При силикозе характерны скорлупообразные кальцинаты, при саркоидозе и при туберкулезном поражении.
Двустороннее расширение и деформация корней легких может быть обусловлена не только увеличением лимфатических узлов, но и при легочной гипертензии. В данном случае у пациентки мы видим расширение корней легких и справа характерный симптом, который, кстати, редко встречается – сигарообразный контур.
При внутривенном контрастировании мы видим массивное поражение правой ветви легочной артерии, расширение легочной артерии. Это хроническое течение тромбоэмболии, поскольку мы видим реканализацию тромба. Выраженная двусторонняя гипертензия приводит к расширению корней легких.
Сужение корня легкого встречается крайне редко. В основном оно обусловлено агенезией легочной артерии. При этом рентгенологически отмечается повышение прозрачности одного из легочных полей, отсутствие нормального легочного рисунка и отсутствие собственной тени корня легкого. Это подтверждается (раньше при ангиопульмонографии) при КТ-ангиографии.
При сцинтиграфии этот случай. Мы видим полное отсутствие кровотока в правом легком.
В заключение мне бы хотелось сказать, что [тень] корней легких рентгенологически образуют бронхи и долевые сегментарные ветви легочной артерии, долевые и сегментарные бронхи, крупные вены.
Морфологической основой изменений корней легких является увеличение лимфатических узлов, патологические состояния сосудов, поражения бронхов, расстройства обмена тканевой жидкости, склеротические фиброзные процессы.
Синдром изменения корней легких включает любые отклонения от нормальной картины легких.
Компьютерная томография с внутривенным контрастированием в настоящее время является ведущим методом диагностики патологических изменений корня легкого.