лигаментит левой стопы что такое
Лигаментит
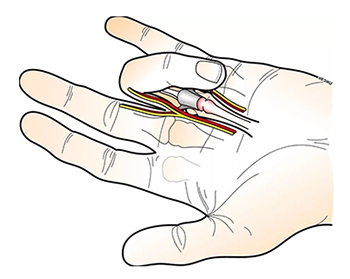
Лигаментит – это болезнь сухожилий, отвечающих за сгибание пальцев. В начальной стадии заболевания пальцы разгибаются полностью, но данное действие сопровождается щелкающим звуком. По мере прогрессирования болезни человеку становится трудно выполнять столь простое действие. Стенозирующий лигаментит блокирует суставы, приводит к тому, что пальцы все время находятся в наполовину согнутом состоянии.
Стенозирующий лигаментит бывает двух типов.

Болезнь де Кервина имеет второе название – «материнское запястье». При этом заболевании поражаются связки большого пальца в результате повышенной нагрузки на него либо гормонального сбоя. Патология проявляет себя сильной болью в большом пальце и скрипящими звуками в момент движения. Происходит натяжение сухожилия, которое повреждено болезнью.
Классифицируют патологию и по степени поражения сухожилий, всего различают четыре стадии.
Причины возникновения
Факторы, провоцирующие развитие лигаментита, могут быть разными. Болезнь нередко вызывают:
Данное заболевание часто диагностируют у людей, занимающихся музыкой, спортом, швей, штукатуров. У представителей профессий, чья работа предполагает постоянную однотипную нагрузку на кисти рук.
Симптомы и признаки лигаментита
На первой стадии заболевания сустав щелкает иногда, болевые ощущения появляются периодически.
На второй – для сгибания и разгибания пальцев приходится прикладывать усилия, боль возникает чаще.
На третьей-четвертой больной палец лишается способности сгибаться и разгибаться, кисти утрачивают функциональность.
Какой врач лечит
Лечением лигаментита занимается кистевой хирург (если требуется операция) либо ортопед.
Важно! Решение о том, каким будет лечение – консервативным или хирургическим принимается исходя из того, в какой стадии находится заболевание.
Методы диагностики
При первом обращении пациента за медицинской помощью врач осматривает пораженные конечности и проводит тесты на определение типа заболевания и его стадии. При необходимости назначаются дополнительные обследования:
Методы лечения
Консервативным способом лигаментит лечат амбулаторно. Но терапия обязательно должна проводиться под контролем врача. Она предполагает проведение физиотерапевтических процедур, массажа, гимнастики для рук. Людям, страдающим данным заболеванием, также назначают компрессы, втирание мазей с гелями.
Хорошо помогают в таких случаях инъекции гидрокортизона в проблемные суставы. На ночь накладывают специальную фиксирующую повязку.
Если консервативное лечение не дает результата, назначают операцию. Хирургическое вмешательство избавляет от болевых ощущений в суставе, полностью нивелирует защемление, дает возможность в кратчайшие сроки восстанавливать пораженные заболеванием кисти рук.
Операцию проводят в стационаре в медицинском центре, она считается несложной. Перед этим необходимо сдать анализы, провести тест на возможное наличие аллергии на лекарства, в особенности на анестезию.
Результаты
Результаты лечения во многом зависит от того, на какой стадии заболевания оно было начато. Чем раньше стартовала терапия, тем выше шансы вернуть пальцам полную подвижность.
Реабилитация и восстановление образа жизни
На этапе реабилитации важно выполнять все врачебные рекомендации, особенно, если была проведена операция. Нагрузки на суставы должны быть дозированные. Лекарственные препараты, назначенные врачом, нужно принимать по графику, не превышать и не уменьшать самовольно дозировку.
На заметку! Для более быстрого восстановления после операции могут назначить физиотерапевтические процедуры.
Образ жизни при лигаментите
Людям, страдающим лигаментитом необходимо пересмотреть свой образ жизни. Они обязаны соблюдать правила трудовой гигиены. Не допускать перегрузок суставов, не забывать делать перерывы в работе, периодически менять деятельность. Перечисленные рекомендации должны соблюдаться и при занятиях спортом. Важно исключить перегрузки связок.
Пройдите диагностику в клинике, располагающей современным оборудованием, выявите лигаментит на ранней стадии, своевременно начните терапию. На месте можно сделать КТ, МРТ, УЗИ, получить консультацию опытных врачей.
Заболевания голеностопного сустава. Голеностопный сустав является одним из самых подвижных в организме человека и, несмотря на его сравнительно небольшие размеры, подвергается очень большой нагрузке. Поэтому не стоит удивляться, что он является одним из самых травмируемых.
Повреждение капсульно-связочного аппарата голеностопного сустава. Симптомы, диагностика и лечение.
Главным симптомом, который заставляет человека заподозрить проблему в голеностопном суставе, является боль. Первой мыслью, которая приходит в голову при появлении болей в области голеностопного сустава – это травма. Это действительно одна из самых частых причин нарушения суставно-связочного аппарата.
В зависимости от тяжести травмы выделяют 3 степени травмирования связок:
•при первой степени происходит микроразрыв связки, обычно его называют растяжением,
•при второй степени происходит разрыв значительной части связки, но она пока не теряет своей функции
•при третьей степени происходит абсолютный разрыв связки либо ее срыв с локализации прикрепления, и сустав не может выполнять своих функций.
В зависимости от степени варьируется и клиника повреждения: от небольшой боли, припухлости в области сустава и болезненности при пальпации в месте связки до полного отека стопы, сильной боли при движении.
При большом разрыве даже может произойти кровоизлияние под кожу, что проявляется синюшными пятнами в области голеностопного сустава.
Вывих голеностопного сустава встречается нечасто, но так как он обладает схожими симптомами, а также для исключения перелома костей, обычно делают рентген.
Для точного определения степени разрыва мягкотканных структур вокруг сустава назначают МРТ, поскольку при больших разрывах может понадобиться оперативное лечение.
Лечение в остром периоде начинают с иммобилизации и назначения обезболивающих препаратов, таких как НПВС. При выраженном отеке стопы и голени применяют магнитотерапию, УВЧ. После купирования боли проводится электростимуляция мышц голени для профилактики гипотрофии и улучшения кровотока. После прекращения иммобилизации назначают ограниченную нагрузку, лечебную физкультуру, массаж. Для профилактики новых травм используют ортезы.
Лигаментит голеностопного сустава. Симптомы, диагностика и лечение.
Травмы суставно-связочного аппарата могут стать причиной такого воспалительного заболевания как лигаментит (воспаление связок голеностопного сустава). Помимо травм лигаментит может вызвать длительная нагрузка, системные заболевания.
Главный, но малоспецифичный признак лигаментита – боль, появляющаяся при движении. В зависимости от того, какая именно группа связок воспалена, боли могут быть локализоваться сбоку стопы, на тыльной стороне, подошве или непосредственно в области сустава. Поскольку лигаментит имеет схожую клиническую симптоматику со многими другими заболеваниями, то для дифференциальной диагностики необходимы такие визуализационные исследования как УЗИ, МРТ.
Лечение лигаментита начинают с иммобилизации и обезболивания. Обезболивающие препараты комбинируют с такими физиопроцедурами как аппликации, фонофорез, ультразвуковая терапия. После иммобилизации постепенно начинают разработку мышц с использованием массажа и лечебной физкультуры.
Ахиллобурсит голеностопного сустава. Симптомы, диагностика и лечение.
Еще одной причиной болей в области голеностопного сустава является ахиллобурсит (воспаление суставной сумки в области прикрепления ахилова сухожилия к пяточной кости).
Патогномоничный симптом ахиллобурсита – шишка в области пятки. Она образуется в результате избыточной продукции жидкости синовиальной сумкой. Если ахиллобурсит развился остро, то эта шишка сопровождается покраснением, болью в той области.
Лечение зависит от остроты процесса. Если ахиллобурсит развился остро, то назначают обезболивающие препараты, иммобилизацию, постепенно добавляют физиотерапевтические методы, ЛФК. Если процесс хронический, то синовиальную сумку очищают от экссудата, промывают антисептиками для профилактики рецидивов.
Артроз голеностопного сустава. Симптомы, диагностика и лечение.
Если их вовремя не лечить, травмы, воспалительные изменения в области голеностопного сустава приводят к его дегенеративным изменениям (артрозу). Из-за дегенерации хрящевой ткани нарушается процесс взаимного скольжения суставных поверхностей, появляется воспаление и боль. По мере прогрессирования заболевания возникает болевое ощущение при ходьбе и при удержании собственного веса. В некоторых случаях боль может сохраняться даже во время отдыха. Чем запущеннее процесс – тем ярче клиническая картина.
Лечение артроза – очень длительный процесс. Из медикаментозных средств применяют НПВС для снятия боли, хондопротекторы, в сложных случаях дополняют лечение гормонами. Основой лечения артроза являются физиотерапевтические методы. Это и электрофорез, и ультразвуковое, и магнитное лечение, их дополняют массажем. И конечно же ЛФК для усиления кровоснабжения и укрепления мышц и связок.
Пяточная шпора. Симптомы, диагностика и лечение.
Еще одним не редким заболеванием стопы, которое у всех на слуху, является пяточная шпора. Патогномоничный симптом пяточной шпоры – боль в области подошвы, которая возникает при нагрузке, потом стихает, но к концу дня снова усиливается. Эта боль обусловлена костным разрастанием пяточной кости в месте прикрепления пяточной мышцы. Образованию пяточной шпоры часто предшествует плантарный фасциит (воспаление подошвенного апоневроза), который происходит из-за избыточной нагрузки на стопу.
Цель лечения при этих состояниях – максимально разгрузить. Для этого снижают физическую нагрузку, используют стельки, ортопедическую обувь, тейпирование. Если заболевание выявлено на стадии плантарного фасциита, то выполняют специальную гимнастику, направленную на укрепление стопы и уменьшение ее травматизации. Для снятия непосредственно болевых симптомов применяют физиотерапевтические методы (грязевые аппликации, ультразвуковая терапия), массаж. Если уже образовалась пяточная шпора и консервативные методы лечения не дали результата, то применяют ударно-волновую терапию и оперативное лечение для удаления костных разрастаний.
Лечение заболеваний суставов рук и ног
Статья проверена 30.03.2021. Статью проверил специалист: Шипулин Александр Александрович, травматолог-ортопед.
Заболевания кистей рук
Стенозирующий лигаментит
Одно из весьма распространенных заболеваний кистей, с которыми пациенты часто обращаются к врачу – это стенозирующий лигаментит. Суть заболевания заключается в утолщении одной из кольцевидных связок пальца.
Стенозирующий лигаментит может быть разных видов:
Диагностика
Диагностика, в первую очередь, заключается в проведении визуального осмотра, так как при стенозирующем лигаментите болезненность будет локализована именно в области пораженной кольцевидной связки или в области первого разгибательного канала. Кроме того, при болезни Де Кервена характерен симптом Финкенльштейна, когда болезненные ощущения в области первого разгибательного пальца возникают в случае, если зажать большой палец в кулак и согнуть кисть в локтевую сторону.
Кроме визуального осмотра необходимо выполнение ультрасонографии или ультразвукового исследования, которое покажет утолщение либо стенки первого разгибательного канала, либо кольцевидной связки.
Так как стенозирующий лигаментит может сочетаться с синовиальными кистами в области сухожилий (сухожильными ганглиями), при помощи ультразвука можно увидеть наличие данной патологии и, тем самым, избежать рецидива заболевания посредством полного иссечения еще и опухолевидного образования (синовиальной кисты).
Стенозирующий лигаментит — консервативное лечение
Первоначальное лечение при заболевании «стенозирующий лигаментит» заключается в применении консервативной терапии, которая включает в себя локальную гормональную терапию в сочетании с физиотерапией (фонофорез, электрофорез с гидрокортизоном или лидазой). Это помогает устранить болезненные проявления и, в том числе, проблему щелкающего пальца.
Очень часто при консервативном лечении предлагают использовать инъекции препаратов в пораженную область, но, как правило, это вызывает дистрофию окружающих тканей. Кроме того, при таком лечении могут возникнуть различные осложнения. Например, если препарат вводится непосредственно в толщу сухожилия, может произойти его разрыв, так как сухожилие в этом месте начнет дегенеративно изменяться. Если же вводить лекарство в область кольцевого сосудисто-нервного пучка, то можно получить достаточно болезненные ощущения по ходу этого кольцевого нерва.
Поэтому, если у вас стенозирующий лигаментит и щелкающий палец, мы советуем применять лечение только физиотерапевтического плана:
Если в течение двух недель, несмотря на выполнение всего комплекса показанных процедур, не наступает облегчение и не убирается синдром щелкающего пальца, есть смысл подумать об оперативном лечении.
Стенозирующий лигаментит — хирургическое лечение (операция)
Хирургическое лечение заключается в рассечении утолщенной кольцевидной связки или в рассечении стенки первого разгибательного канала.
Операция полностью решает имеющуюся проблему:
Это достаточно простая операция, после которой практически не бывает никаких осложнений.
Теносиновит сухожилий
Еще одно весьма частое заболевание кисти – теносиновит сухожилий. Оно заключается в утолщении (увеличении объема) оболочек сухожилий, как сгибателей, так и разгибателей.
Проблема может возникнуть:
При первоначальном осмотре можно увидеть припухлость ткани по ходу сухожильных каналов – либо по тылу кисти, либо по ладонной сгибательной поверхности. К тому же, в этой зоне может ощущаться болезненность.
При хроническом теносиновите, в качестве дополнительных диагностических исследований, необходимо проводить магнитно-резонансную томографию, поскольку она дает полное представление о распространенности патологического процесса – насколько и на каком протяжении изменены сухожилия. Все эти данные необходимы для адекватного предоперационного планирования.
После операции, кроме перевязок, назначается физиотерапия, направленная на снижение отека, болевых ощущений и препятствующая образованию рубцовой ткани. Также необходимо заниматься лечебной физкультурой для предотвращения развития контрактур в прооперированной конечности.
Синдром запястного канала (синдром карпального канала)
Одно из заболеваний кисти, связанное с поражением нерва или нервного корешка – ишемическая нейропатия или синдром запястного канала (синдром карпального канала). При этом заболевании происходит сдавление срединного нерва под связкой запястья. Поражение срединного нерва, который и вызывает данный синдром, вызывает онемение в пальцах, болезненные ощущения и слабость сгибания кисти.
Синдром может развиться под влиянием различных факторов:
Также синдром часто диагностируют у людей, чья профессиональная деятельность связана с выполнением однотипных движений и нагрузкой на кисть.
Инструментальные обследования, проводимые для точного диагностирования синдрома запястного канала:
Все эти исследования помогают не только визуализировать нерв и увидеть степень его поражения, но и позволяют исключить наличие опухолевых образований в области компрессии.
Самый эффективный метод лечения синдрома запястного канала – хирургический, во время которого происходит рассечение стенки карпального канала и высвобождение срединного нерва. Рассечение может выполняться как открытым способом, так и эндоскопически (через небольшие разрезы). Как правило, открытый релиз (рассечение) синдрома карпального канала является лучшим методом лечения, так как во время операции можно визуально осмотреть канал.
После проведения оперативного вмешательства при синдроме запястного канала необходимо дальнейшее консервативное лечение, включающее в себя:
Синдром запястного канала влияет на функционирование кисти и если вовремя не начать лечение, это может привести к необратимому поражению срединного нерва и, как следствие, к потере двигательной способности кисти.
Вообще, поражение периферических нервов (в том числе и синдром запястного канала или синдром карпального канала) очень часто приводит к инвалидизации пациентов из-за выраженного ограничения функции конечности, а нередко и выраженного болевого синдрома.
Для восстановления поврежденных нервов при синдроме карпального канала, хирург должен владеть прецизионной микрохирургической техникой и великолепным знанием анатомии. Часто повреждение периферических нервов сопровождается повреждением проходящих рядом сухожилий, что еще больше ухудшает прогнозы лечения синдрома карпального канала.
Так же сильно влияет на результат лечения синдрома запястного канала срок, прошедший с момента повреждения нерва до момента его восстановления. Зачастую при длительных сроках течения болезни, для восстановления функции кисти также необходимо выполнять и ортопедические транспозиции сухожилий.
Заболевания суставов рук
Плечевой сустав
Плечевой сустав является самым подвижным и свободным суставом в теле человека, образованным головкой плечевой кости и суставной впадиной лопатки. Укрепленный только мышцами пояса верхней конечности, он часто подвергается различным повреждениям.
Причины, по которым может возникать боль:
Локтевой сустав
Локтевой сустав образуется из сочленения трех костей – плечевой, лучевой и локтевой. Слабые места локтя – надмыщелки плечевой кости и локтевой отросток. Так как нервные волокна расположены близко от подвижного соединения костей, любое повреждение сопровождается весьма яркими болевыми ощущениями.
Причины, по которым может возникать боль:
Заболевания суставов ног
Тазобедренный сустав
Тазобедренный сустав является самым крупным, соединяет таз с нижними конечностями и, по сути, принимает на себя основную двигательную нагрузку. Сустав представляет собой классический «шарнир» и образуется шаровидной головкой бедренной кости и вертлужной впадиной кости таза. Кроме того, в суставную полость тазобедренного сустава включена часть шейки бедренной кости. Такое сложное устройство обеспечивает свободу и легкость при движении.
Причины, по которым может возникать боль:
Тазобедренный сустав, как и любое другое подвижное соединение костей в организме, имеет свойство изнашиваться с возрастом – хрящевая ткань постепенно истончается, а суставные поверхности кости разрушаются. Все это приводит к появлению нефизиологического трения, которое приводит к воспалению и появлению болезненных ощущений.
Кроме того, существует такая возможность, что боль является лишь иррадиацией (распространением) боли в пояснице. При обратной ситуации, даже при явном повреждении тазобедренного сустава болезненные ощущения могут ощущаться только в бедре и голени.
Коленный сустав
Коленный сустав – второй по размеру сустав в организме, соединяющий бедренную кость с голенью целым набором сухожилий, мышц и связок, которые стабилизируют и укрепляют его.Так как именно коленный сустав ежедневно испытывает серьезные двигательные нагрузки, то именно он чаще всего и подвергается различным повреждениям.
Как правило, болезненные ощущения, возникающие в колене, означают, что поврежден один из компонентов сустава.
Причины, по которым может возникать боль:
Одним из часто возникающих повреждений коленного сустава является повреждение мениска. Очень важно вовремя начать лечение этого заболевания, чтобы не допустить его перехода в хроническую форму.
Голеностопный сустав
Голеностопный сустав соединяет кости голени со стопой и выполняет функции опоры, передвижения тела и сгибания стопы. Основные проблемы, которые с ним возникают, связаны, как правило, с нерациональными нагрузками, приводящими к травмам и повреждениям.
Причины, по которым может возникать боль:
В зависимости от стадии заболевания, лечение может быть медикаментозным, физиотерапевтическим или хирургическим.
Лигаментит. Причины и симптомы
Лигаментит, по сути, означает воспаление связок. Связки представляют собой полосу соединительной ткани очень твердой (плотной), волокнисто-эластичные, соединяющие кости друг с другом и выполняют значительную роль в системе скелетных мышц. Связки в суставах позволяют и облегчают движение в естественных анатомических направлениях, ограничивая те движения, которые являются анатомически не нормальными, предотвращая травмы и смещения, которые могут возникнуть в результате такого типа движения. Функции связок очень важны особенно те, которые образуют суставы, например в руках, стопах, лодыжка, коленях. Основные заболевания связок связаны с травмой, при травме происходит растяжение волокон или разрыв. Так же могут быть связаны с инфекционными заболеваниями.Степени
Степень травмы связок:
Факторы риска или причины лигаментита:
Диагностика лигаментита и как вылечить лигаментит?
Определиться как лечить лигаментит может помочь только врач. В большинстве случаев врач диагностирует тщательным физическим осмотром и тщательной оценкой истории болезни и привычек пациента. Однако в некоторых редких случаях он должен прибегать к более конкретным диагностикам, таким как электромиография, чтобы убедиться и исключить некоторые причины.
Терапия может быть консервативной или хирургической, в зависимости от тяжести и продолжительности симптоматики.
Консервативная терапия назначена на кистевой туннельный синдром, по существу, состоит в применении фиксатора и кортикостероидов. Фиксатор обычно используется ночью, чтобы предотвратить изгиб запястья и причинение боли, покалывания и онемения. Эффекты не сразу, но вам нужно подождать несколько недель. Поэтому вам нужно быть терпеливым в лечение лигаментита стопы, лечение лигаментита руки и запястья.
Кортикостероиды. Кортикостероиды являются мощными противовоспалительными препаратами. Их можно вводить либо через рот, либо путем местной инъекции в болезненное место. Их длительное применение может иметь серьезные побочные эффекты, такие как гипертония, остеопороз, увеличение веса и т. д. Поэтому, если лечение не помогает, желательно обратиться за советом к врачу о том, что делать.
Хирургия рассматривается только тогда, когда симптомы очень интенсивные и не помогает лечение противовоспалительными препаратами и присутствуют в течение как минимум 6 месяцев.
Лигаментит
Лигаментит – это болезнь сухожилий, отвечающих за сгибание пальцев. В начальной стадии заболевания пальцы разгибаются полностью, но данное действие сопровождается щелкающим звуком. По мере прогрессирования болезни человеку становится трудно выполнять столь простое действие. Стенозирующий лигаментит блокирует суставы, приводит к тому, что пальцы все время находятся в наполовину согнутом состоянии.
Стенозирующий лигаментит бывает двух типов.

Болезнь де Кервина имеет второе название – «материнское запястье». При этом заболевании поражаются связки большого пальца в результате повышенной нагрузки на него либо гормонального сбоя. Патология проявляет себя сильной болью в большом пальце и скрипящими звуками в момент движения. Происходит натяжение сухожилия, которое повреждено болезнью.
Классифицируют патологию и по степени поражения сухожилий, всего различают четыре стадии.
Причины возникновения
Факторы, провоцирующие развитие лигаментита, могут быть разными. Болезнь нередко вызывают:
Данное заболевание часто диагностируют у людей, занимающихся музыкой, спортом, швей, штукатуров. У представителей профессий, чья работа предполагает постоянную однотипную нагрузку на кисти рук.
Симптомы и признаки лигаментита

На первой стадии заболевания сустав щелкает иногда, болевые ощущения появляются периодически.
На второй – для сгибания и разгибания пальцев приходится прикладывать усилия, боль возникает чаще.
На третьей-четвертой больной палец лишается способности сгибаться и разгибаться, кисти утрачивают функциональность.
Какой врач лечит
Лечением лигаментита занимается кистевой хирург (если требуется операция) либо ортопед.
Важно! Решение о том, каким будет лечение – консервативным или хирургическим принимается исходя из того, в какой стадии находится заболевание.
Методы диагностики
При первом обращении пациента за медицинской помощью врач осматривает пораженные конечности и проводит тесты на определение типа заболевания и его стадии. При необходимости назначаются дополнительные обследования:
Методы лечения
Консервативным способом лигаментит лечат амбулаторно. Но терапия обязательно должна проводиться под контролем врача. Она предполагает проведение физиотерапевтических процедур, массажа, гимнастики для рук. Людям, страдающим данным заболеванием, также назначают компрессы, втирание мазей с гелями.
Хорошо помогают в таких случаях инъекции гидрокортизона в проблемные суставы. На ночь накладывают специальную фиксирующую повязку.
Если консервативное лечение не дает результата, назначают операцию. Хирургическое вмешательство избавляет от болевых ощущений в суставе, полностью нивелирует защемление, дает возможность в кратчайшие сроки восстанавливать пораженные заболеванием кисти рук.
Операцию проводят в стационаре в медицинском центре, она считается несложной. Перед этим необходимо сдать анализы, провести тест на возможное наличие аллергии на лекарства, в особенности на анестезию.
Результаты
Результаты лечения во многом зависит от того, на какой стадии заболевания оно было начато. Чем раньше стартовала терапия, тем выше шансы вернуть пальцам полную подвижность.
Реабилитация и восстановление образа жизни
На этапе реабилитации важно выполнять все врачебные рекомендации, особенно, если была проведена операция. Нагрузки на суставы должны быть дозированные. Лекарственные препараты, назначенные врачом, нужно принимать по графику, не превышать и не уменьшать самовольно дозировку.
На заметку! Для более быстрого восстановления после операции могут назначить физиотерапевтические процедуры.
Образ жизни при лигаментите
Людям, страдающим лигаментитом необходимо пересмотреть свой образ жизни. Они обязаны соблюдать правила трудовой гигиены. Не допускать перегрузок суставов, не забывать делать перерывы в работе, периодически менять деятельность. Перечисленные рекомендации должны соблюдаться и при занятиях спортом. Важно исключить перегрузки связок.
Пройдите диагностику в клинике, располагающей современным оборудованием, выявите лигаментит на ранней стадии, своевременно начните терапию. На месте можно сделать КТ, МРТ, УЗИ, получить консультацию опытных врачей.

.jpg)