липома почек что это такое
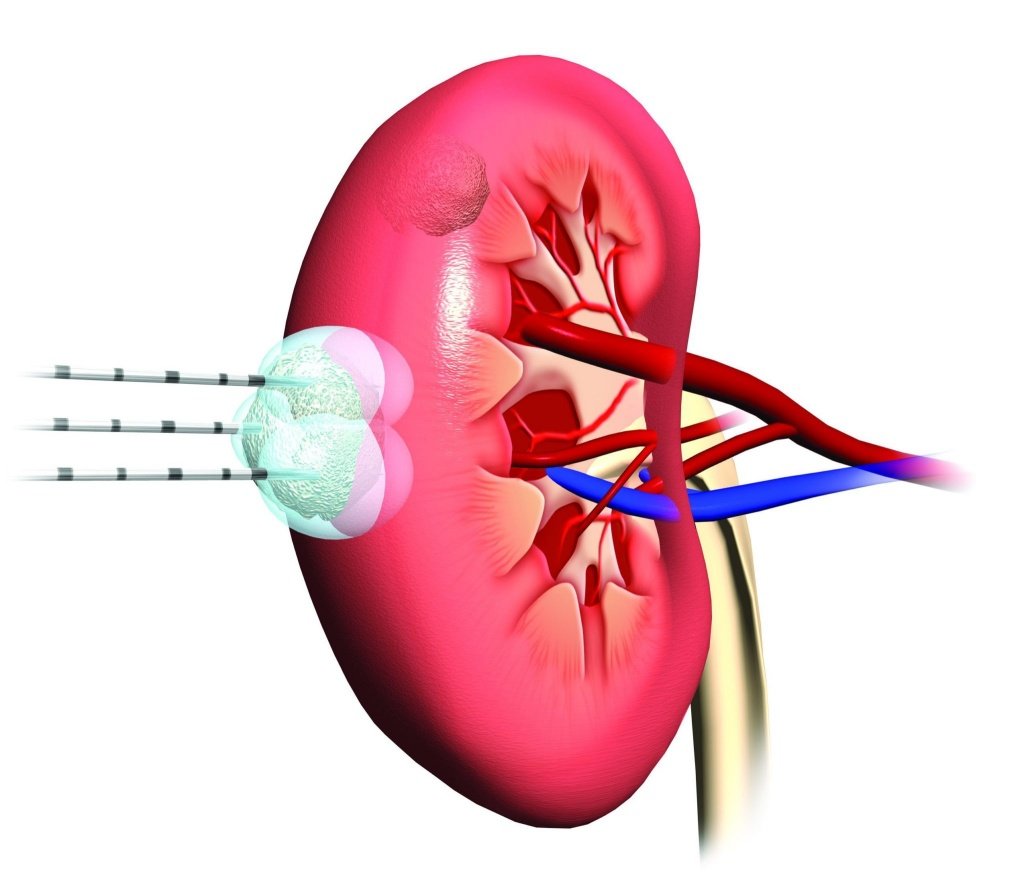
Ангиомиолипома почки
Ангиомиолипома левой или правой почки – что это такое? Ангиомиолипома – доброкачественная опухоль почки, которая наиболее часто встречается в практике урологов Юсуповской больницы. Гистологически представлена толстостенными кровеносными сосудами, гладкомышечными волокнами и зрелой жировой тканью в различных количественных соотношениях. Ангиомиолипома почки имеет код в МКБ-10 D30.
В Юсуповской больнице созданы все условия для лечения больных ангиомиолипомой почки:
Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук и врачи высшей категории. Ведущие нефрологи коллегиально принимают решение в отношении тактики ведения пациентов с ангиомиолипомой почки.
Причины ангиомиолипомы почки
Учёные до сих пор не установили, является ли изолированная форма ангиомиолипомы врожденным пороком развития (гамартомой) или истинной опухолью. Сторонники гамартомологической теории предполагают, что липома почки возникает из различных групп зрелых клеток, которые мигрировали в процессе органогенеза. Присутствие в опухоли зрелых тканей различного эмбрионального происхождения говорит в пользу данного варианта патогенеза. Некоторые факты свидетельствуют о том, что ангиомиолипома является истинной опухолью почки. На неопластическую природу новообразования косвенно указывают случаи местноинвазивного роста, сосудистой инвазии, поражения лимфоузлов. Редко ангиомиолипома почки трансформируется в злокачественное новообразование.
Симптомы и диагностика ангиомиолипомы почек
Различают 2 основных клинических варианта ангиомиолипомы: форма, которая сочетается с туберозным склерозом (болезнь Бурневилля-Прингла), и спорадическая липома почки. Болезнь Бурневилля относится к наследственным заболеваниям. В 50% случаев наследуется по аутосомно-доминантному типу. В остальных случаях заболевание связано с мутацией генов. Болезнь манифестирует в раннем детском возрасте и характеризуется классической триадой симптомов:
У 40-80% больных туберозным склерозом встречается ангиолипома почек. Преимущественно патологический процесс развивается в обеих почках. Множественные образования приводят к развитию почечной недостаточности. Почечная ангиомиолипома, ассоциированная с болезнью Бурневилля, может сочетаться с почечно-клеточным раком.
Обе разновидности ангиомиолипомы почек могут быть как бессимптомными, так и вызывать выраженную симптоматику, которая требует лечебных мероприятий. Наличие клинических проявлений зависит от размеров опухоли. Липома до 5 см в диаметре обычно протекает бессимптомно. Новообразования больших размеров могут вызывать боли, обусловленные кровоизлияниями в опухоль, сдавлением окружающих органов и тканей. Приблизительно у 10% больных с опухолями больших размеров происходит спонтанный разрыв ангиомиолипомы с массивными забрюшинными кровотечениями. Развивается клиническая картина геморрагического шока и острого живота.
Ведущую роль в диагностике ангиомиолипомы играют ультразвуковое исследование (УЗИ) и компьютерная томография (КТ). Опухоли характеризуются сочетанием гиперэхогенности при УЗИ и наличием жировых низкоплотных включений, которые выявляют при КТ. Ангиографическая картина при ангиомиолипоме вариабельна. Специфическим признаком заболевания считается наличие хорошо васкуляризированной опухоли с множественными мешотчатыми псевдоаневризмами и спиралевидно закрученными сосудами.
До недавнего времени считалось, что характерные черты, которые выявляются при УЗИ, являются характерными только для этого заболевания. Однако современные исследования показали, что в 12% случаев опухолевый узел при почечно-клеточном раке может быть гиперэхогенными и симулировать ангиомиолипому при УЗИ. В основном это относится к новообразованиям до 3 см в диаметре. Если во время ультразвукового исследования выявляют ангиомиолипому почки диаметром 0,5 см, нефрологи Юсуповской больницы для подтверждения диагноза обязательно делают компьютерную томографию.
Лечение ангиомиолипомы почек
Часто пациенты спрашивают: «Если выявлена липома на почке, насколько это серьёзно?» При наличии ангиомиолипомы независимо от размеров образования пациенты нуждаются в хирургическом лечении. Учитывая доброкачественный характер опухоли, урологи Юсуповской больницы стремятся выполнять органосохраняющие операции даже в случае множественных опухолевых узлов.
При сомнении в диагнозе производят срочное гистологическое исследование. При ангиомиолипомах больших размеров (больше 5 см в диаметре) ввиду возможных геморрагических осложнений, а также при опухолях, которые проявляют себя клинически, выполняют по возможности органосохраняющее хирургическое вмешательство или суперселективную эмболизацию сегментарных артерий почки, которые кровоснабжают опухолевый узел. Тромбоз почечной и нижней полой вен растущей AMJI является прямым показанием к незамедлительной операции. Это обусловлено двумя факторами: во-первых, угрозой развития тромбоэмболических осложнений; во-вторых, возможной злокачественной природой опухолевого тромба в случае сочетания AMJI с почечно-клеточным раком.
У больных туберозным склерозом липомы почек преимущественно множественные, двусторонние, чаще имеют осложнённое течение и сочетаются с почечно-клеточным раком. По этой причине хирурги Юсуповской больницы относятся к ним насторожено и проявляют индивидуальный подход к пациентам этой группы. Тактика лечения определяется индивидуально. Для того чтобы пройти обследование на предмет наличия ангиомиолипомы почек, звоните по телефону. После установки диагноза врачи примут решение о выборе метода лечения заболевания.
Доброкачественные опухоли почки
Аденома — самая распространенная доброкачественная опухоль почки. Это высоко дифференцированная железистая опухоль, имеющая, как правило, небольшие размеры. Поскольку аденома почки обычно никак не проявляется, ее обнаруживают случайно при гистологическом исследовании почки, удаленной по поводу другого заболевания. Истинная распространенность аденомы почки не известна, на аутопсии ее выявляют в 7—22% случаев. Хотя аденому почки считают доброкачественной опухолью, отличить ее от рака почки на основании клинической картины, гистологического и иммуногистохимического исследований невозможно. В связи с этим аденому любого размера следует считать раком почки ранних стадий, проводить соответствующее обследование и лечение.
Онкоцитома
Онкоцитомы состоят из крупных эпителиальных клеток с эозинофильной зернистостью в цитоплазме и встречаются не только в почке, но и в надпочечнике, щитовидной, слюнных и паращитовидных железах. Онкоцитомы составляют 3—5% опухолей почки. Мужчины болеют в 2 раза чаще, чем женщины. Клиническое течение различно.
Макроскопически онкоцитома сильно отличается от рака почки. Онкоцитома, как правило, имеет четко очерченную капсулу, редко прорастает почечную капсулу, чашечно-лоханочную систему и околопочечную клетчатку, на разрезе имеет бронзовый или светло-коричневый цвет. В центре опухоли, особенно крупной, часто виден звездчатый рубец, но нет типичного для рака почки некроза. Онкоцитома в большинстве случаев бывает одиночной и односторонней.
Онкоцитому выявляют, как правило, при гистологическом исследовании, так как характерных клинических проявлений при этой опухоли нет. Макрогематурия и боль в пояснице наблюдаются менее чем у 20% больных. КТ, УЗИ, экскреторная урография и МРТ тоже не позволяют поставить диагноз онкоцитомы. Такие ангиографические признаки, как симптом колеса со спицами (отражает ход артериол в опухоли), наличие прозрачного ободка, соответствующего капсуле, и однородное контрастирование в нефрографической фазе, наблюдаются при онкоцитоме не всегда и бывают при раке почки.
В высокодифференцированной онкоцитоме могут обнаруживаться фокусы рака. Кроме того, онкоцитома может сопутствовать раку ипси- или контралатеральной почки. Риск онкоцитомы почки повышен при ангио-миолипоме, туберозном склерозе, миеломной болезни, раке легкого и карциноидах. До недавнего времени считалось, что высокодифференцированная онкоцитома всегда является доброкачественной опухолью. Однако это мнение оказалось ошибочным, так как описано несколько случаев агрессивного течения этой опухоли.
Поскольку поставить диагноз онкоцитомы до операции нельзя, отобрать больных с высокодифференцированной опухолью для органосохраняющей операции практически невозможно. Роль цитологического исследования в диагностике онкоцитомы неоднозначна. Тем не менее характерные цитологические признаки онкоцитомы уже описаны, и некоторые авторы рекомендуют определять показания к органосохраняющим операциям по результатам цитологического исследования.
Ангиомиолипома
Ангиомиолипома — редкая доброкачественная опухоль почки. Выделяют два клинических варианта заболевания — на фоне туберозного склероза (ангиомиолипома развивается у 45—80% больных) и в его отсутствие. В первом случае опухоль обычно двусторонняя, небольшая и бессимптомная, во втором — односторонняя и более крупная. Гистологически ангиомиолипомы на фоне туберозного склероза и в его отсутствие не различимы. В 25% случаев ангиомиолипома проявляется самопроизвольным разрывом и забрюшинным кровотечением.
Предоперационная диагностика ангиомиолипомы стала возможной благодаря широкому внедрению в клиническую практику УЗИ и КТ. Ангиографическая картина при ангиомиолипоме такая же, как при раке почки, поэтому в дифференциальной диагностике это исследование не применяется. УЗИ и КТ особенно информативны, когда опухоль содержит много жировой ткани. При УЗИ она выглядит гиперэхогенной, при КТ характеризуется очень низкой плотностью (—20—80 ед Хаунсфилда). Последнее патогномонично для ангиомиолипомы. При высоком содержании жировой ткан и информативна также МРТ. Однако МРТ не позволяет различить ангиомиолипому и любую другую опухоль почки с кровоизлиянием, поэтому в диагностике ангиомиолипомы этот метод пока считают вспомогательным.
Раньше тактика лечения больных с ангиомиолипомой почки определялась только клинической картиной. Однако после проведенного недавно исследования, в котором приняли участие 35 больных ангиомиолипомой почки, было рекомендовано планировать лечение с учетом не только клинической картины, но и размера опухоли. При одиночной опухоли диаметром менее 4 см показаны УЗИ или КТ 1 раз в год, при более крупных опухолях с бессимптомным течением или легкими клиническими проявлениями — УЗИ 1 раз в 6 мес. При опухолях диаметром более 4 см и умеренных или выраженных клинических проявлениях (кровотечение или боль) рекомендуется органосохраняющая операция или эмболизация. Учитывая особое клиническое течение ангиомиолипомы почки при туберозном склерозе, ряд авторов рекомендуют проводить хирургическое лечение всем больным с опухолями диаметром более 4 см независимо от клинической картины заболевания.
Редкие доброкачественные опухоли
К редким доброкачественным опухолям почки относятся лейомиома, гемангиомы, липома и юкстагломерулярно-клеточная опухоль. Поскольку большинство доброкачественных опухолей почки, за исключением юкстагломерулярно-клеточных, никак не проявляются, их, как правило, выявляют случайно при гистологическом исследовании удаленной почки.
Лейомиома почки — редкая опухоль, которая исходит из гладкомышечных клеток почечной паренхимы, капсулы или лоханки, обычно имеет небольшие размеры. Описаны два варианта лейомиомы почки. К первому, более частому, относятся одиночные или множественные опухоли диаметром менее 2 см в корковом веществе почки. Эти опухоли клинически не проявляются, обычно их обнаруживают на аутопсии. Ко второму варианту относятся крупные, как правило, одиночные лейомиомы, которые могут сопровождаться клиническими проявлениями. Диагноз подтверждают при гистологическом исследовании удаленной почки.
Гемангиомы почки — небольшие сосудистые опухоли, которые встречаются в разных внутренних органах, чаще всего в печени. Второй по частоте локализацией гемангиом являются почки. Примерно в 12% случаев эти опухоли множественные, изредка двусторонние.
Гемангиома почки может быть причиной гематурии, однако выявить ее очень трудно даже при тщательном обследовании. Диагноз ставят при уретеропиелоскопии, нефроскопии или ангиографии.
Липома почки — очень редкая опухоль из зрелых жировых клеток, исходящая из почечной капсулы или околопочечной клетчатки. Митозов нет. Липомы чаще всего обнаруживают у женщин средних лет. Наиболее информативна КТ, так как она хорошо визуализирует жировую ткань.
Юкстагломерулярно-клеточная опухоль — наиболее клинически значимая редкая доброкачественная опухоль почки, поскольку проявляется тяжелой артериальной гипертонией, которая излечивается только после удаления опухоли. Описано не более 20 случаев юкстагломерулярно-клеточной опухоли. Опухоль состоит из перицитов, окружающих приносящие артериолы, содержащих гранулы и секретирующих ренин. Юкстагломерулярно-клеточная опухоль, как правило, имеет капсулу и расположена в корковом веществе почки. О данном диагнозе следует думать при вторичном гиперальдостеронизме и повышении активности ренина в крови, взятой из почечной вены. Если при КТ четко видны границы опухоли, возможна резекция почки, хотя в большинстве случаев прибегают к нефрэктомии.
Ангиолипома почки
Ангиолипома почки – это опухолевое образование неясной этиологии преимущественно доброкачественного характера. Крайне редко наблюдается инвазивный рост в сосуды или прорастание капсулы органа. Обычно протекает бессимптомно. При размерах более 4 сантиметров возможны боли в пояснице, гематурия, обнаружение при пальпации, при неоплазии более 5 см существует риск самопроизвольного разрыва с развитием забрюшинного кровотечения и клинической картиной «острого живота». Диагностика производится посредством УЗИ, МСКТ, МРТ, рентгеноконтрастной ангиографии, биопсии с гистологическим исследованием тканей. При бессимптомных формах лечение ограничивается наблюдением, по показаниям проводят хирургическое удаление.
МКБ-10
Общие сведения
Ангиолипома почки представляет собой доброкачественную опухоль, включающую в себя сосуды, жировую ткань и некоторое количество гладкомышечных клеток. Последнее обстоятельство стало основанием для синонимического названия данного образования – ангиомиолипома. Является достаточно распространенным опухолевым поражением выделительной системы, однако точные статистические данные неизвестны по причине большого количества бессимптомных форм патологии.
Опухоль намного чаще поражает женщин, нежели мужчин, доля последних среди зарегистрированных больных составляет около 20%. Может выявляться в любом возрасте, но чаще всего пациентами являются взрослые люди 40-50 лет и старше. Точно неизвестно, связано ли это с поздним возникновением образования или с его медленным ростом и запоздалым обнаружением.
Причины
Этиология ангиолипомы почки остается невыясненной, достоверно даже неизвестно, имеет ли она врожденный или приобретенный характер. Удалось установить взаимосвязь между развитием опухоли и некоторыми генетическими заболеваниями (туберозный склероз), однако клиническое течение этих форм значительно отличается от спорадических образований. На основании многолетнего изучения множества больных было предложено несколько возможных механизмов развития ангиолипомы и теорий относительно причин ее возникновения:
В научной среде существует общепризнанное мнение относительно основных факторов риска возникновения данной опухоли, в число которых входит женский пол, беременность, климактерический период, гормональные сбои, повышенный уровень женских половых гормонов у мужчин. Сочетание этих обстоятельств с воспалительными или метаболическими поражениями органов выделительной системы значительно увеличивает вероятность развития доброкачественного новообразования.
Патогенез
Патогенез ангиолипомы почки изучен немного лучше причин, вызывающих ее развитие, но и в отношении этого процесса имеется немало «белых пятен». Предполагается формирование опухоли из периваскулярных эпителиоидных клеток, окружающих кровеносные сосуды почек. Ее рост имеет экспансивный характер – образование давит на окружающие структуры органов выделения и деформирует их. При незначительных размерах (до 30-40 мм) это не отражается на функциях выделительной системы, поэтому не проявляется субъективными и клиническими симптомами. Появление признаков инвазивного роста (прорастание сосудов с развитием тромбоза, выход за пределы почечной капсулы) говорит об озлокачествлении новообразования. Очень редко следствием этого могут быть метастазы в регионарные лимфатические узлы.
Увеличение ангиолипомы свыше 40-50 мм приводит к сдавлению нервных стволов, из-за чего возникает болевой синдром. Опухолевые сосуды несостоятельны и часто повреждаются, кровь из них попадает сначала в чашечно-лоханочную систему почки, а оттуда в мочу, приводя к развитию гематурии. При значительных размерах новообразования в случае механических нагрузок (резкие движения, поднятие тяжестей) может произойти разрыв опухоли с возникновением кровотечения. Состояние сопровождается выраженной анемией, сильными опоясывающими болями в животе, ригидностью мышц брюшного пресса и требует срочного хирургического вмешательства.
Классификация
Широкая распространенность патологии на фоне мало выясненных причин ее развития стала поводом для разработки многочисленных систем классификации – на основе чувствительности к гормонам, наличия инвазивного роста, возраста появления и других критериев. Ни одна из перечисленных систем не получила широкого и общепризнанного распространения, так как они обладают массой недостатков. В современной урологии используют только одну классификацию ангиолипомы почки, где за основу взят известный этиологический фактор ее развития:
Симптомы ангиолипомы почки
Из-за отсутствия болевых рецепторов в паренхиме почки для заболевания характерно преимущественно бессимптомное течение. Известны случаи артериальной гипертензии почечного генеза у больных с небольшими по размерам новообразованиями, но она может быть обусловлена другими механизмами. Явная симптоматика появляется в тот момент, когда опухоль начинает оказывать давление на капсулу почки, снабженную нервными окончаниями. Это проявляется длительными тянущими болями в пояснице, поначалу без определенной иррадиации в какую-либо сторону. По мере прогрессирования ангиолипомы почки боль концентрируется на стороне пораженного органа.
Одновременно с болевым синдромом возникает гематурия, которая сначала определяется только при лабораторном изучении мочи, а затем становится видна невооруженным глазом. Длительное течение заболевания приводит к развитию анемии и гипоальбуминемии. Иногда наблюдается затруднение оттока мочи вследствие блокировки участком ангиомиолипомы с развитием почечной колики. Резкое усиление боли, ее распространение на всю область живота, бледность и тахикардия являются признаками разрыва новообразования и забрюшинного кровотечения. При таких симптомах больного необходимо срочно доставить стационар для оказания хирургической помощи.
Продолжительность течения патологии велика – бессимптомная стадия может занимать много лет, длиться вплоть до смерти больного по естественным причинам. Период от появления первых болезненных ощущений до возникновения макрогематурии также занимает много месяцев и даже лет. Медленное прогрессирование и незначительность проявлений ангиомиолипомы, с одной стороны, позволяют назначать длительное наблюдение вместо хирургического лечения, а с другой – приводят к позднему обращению больных к специалисту.
Осложнения
Самым частым осложнением ангиолипомы почки является разрыв опухоли – неоплазия богата сосудами с хрупкими стенками, поэтому их повреждение приводит к обильным, долго не останавливающимся кровотечениям. Кровоизлияние происходит в забрюшинное пространство или (реже) в ЧЛС, проявляется гематурией, грозит развитием шока в результате кровопотери и раздражения брюшины. Редкой формой отдаленного осложнения патологии является малигнизация опухоли – она приобретает инвазивный характер роста и способность к метастазированию. В результате прорастания стенки венозных сосудов возможна их эмболия и нарушения кровообращения в почках.
Диагностика
Определением наличия новообразования и его типа занимается врач-уролог в тесной кооперации с онкологом. Часто ангиолипома почки выявляется случайно в ходе профилактического ультразвукового исследования или других диагностических манипуляций, при которых оценивается структура органов выделения. Для уточнения характера образования, его размеров, локализации, взаимоотношений с окружающими тканями используется целый ряд методик:
Базовые клинические анализы (исследование крови, мочи, измерение артериального давления, оценка функциональной активности почек) играют второстепенную роль в диагностике патологии. При бессимптомном наличии ангиолипомы почки эти исследования практически не указывают на заболевание. В случае выраженных размеров опухоли в ОАМ обнаруживается гематурия и протеинурия, анализ крови выявляет железодефицитную анемию. Биохимия крови может подтверждать наличие гипоальбуминемии.
Лечение ангиолипомы почки
При размерах ангиомиолипомы мерее 40-50 миллиметров, отсутствии выраженной анемии и гематурии лечение не назначается – рекомендуется только наблюдение у уролога или нефролога один раз в полгода с проведением профилактического УЗИ. Показано соблюдение оптимального питьевого режима, снижение нагрузки на выделительную систему, при наличии сопутствующих заболеваний почек – их правильное полноценное лечение. Если ангиолипома почки имеет значительные размеры или становится причиной нарушений (боли, анемия) – назначается хирургическое удаление новообразования. Тип и объем операции зависят от ряда факторов:
Методика хирургического лечения может видоизменяться в зависимости от размеров ангиолипомы, наличия сопутствующих нарушений, состояния больного. Срочная жизнеспасающая операция по остановке забрюшинного кровотечения на фоне разрыва опухоли также часто сопровождается ее удалением. В редких случаях метастазирования в лимфатические узлы удалению подвергаются и они. Консервативных методов лечения ангиомиолипом почек не существует.
Прогноз и профилактика
Ангиолипома почки характеризуется благоприятным прогнозом из-за своего крайне медленного развития и доброкачественного характера роста. Назначенное после выявления опухоли и подтверждения ее типа наблюдение у нефролога позволяет своевременно обнаружить любые негативные изменения в течении патологии. Благодаря этому хирургическое устранение осуществляется вовремя, до развития тяжелых осложнений. По статистике, оперативное лечение требуется менее трети пациентов от всех наблюдаемых по этому поводу у специалиста. У остальных больных новообразование ничем не проявляет себя на протяжении всей жизни.
Замещающий почку липоматоз
Нечипоренко А.Н., Нечипоренко Н.А., Василевич Д.М., Басинский В.А., Нечипоренко А.С., Гавина Н.Л.
Сведения об авторах:
ВВЕДЕНИЕ
Замещающий почку липоматоз (ЗПЛ) – осложнение хронического, длительно существующего калькулезного пиелонефрита, проявляющееся экспансивной пролиферацией жировой ткани почечного синуса, распространяющейся на паранефральную клетчатку с увеличением ее массы, а также атрофией почечной паренхимы и резким нарушением функции почки.
Процесс имитирует жирсодержащую опухоль в воротах почки (липому, ангиомиолипому, липосаркому), вовлекающую в процесс саму почку и паранефральную клетчатку 1.
Примерно в 80% случаев ЗПЛ развивается у пациентов, длительно страдающих камнями почки с гидронефрозом и хроническим пиелонефритом. Таким образом, в основе развития ЗПЛ лежит хронический калькулезный пиелонефрит.
В русскоязычной литературе ЗПЛ еще не выделяется в отдельную форму вторичного хронического пиелонефрита и сам термин редко употребляется, но урологи во время операций по поводу хронического калькулезного пиелонефрита, диагностированного по результатам клинического обследования и экскреторной урографии, нередко встречаются с избыточным образованием жировой ткани в воротах почки и избыточным образованием жировой ткани, окутывающей почку со всех сторон. Такие морфологические изменения паранефральной клетчатки трактуются как хронический фиброзно-липоматозный педункулит и паранефрит, возникающие вследствие лоханочно-синусных экстравазатов, что обусловливает проникновение мочи и продуктов воспаления в синус почки с последующими изменения в его клетчатке. И только широкое внедрение в практику методов визуализации: ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволило выявить специфические признаки изменений в паренхиме почки, в клетчатке синуса почки и паранефральной клетчатке с увеличением ее массы, указывающие на возможное развитие ЗПЛ. Так, при УЗИ почек признаком ЗПЛ является увеличение центрального эхокомплекса почки с атрофией ее паренхимы, а при КТ и МРТ выявляется избыточное развитие жировой ткани как в синусе почки, так и в паранефральной области 9.
КЛИНИЧЕСКИЙ СЛУЧАЙ
С целью подтверждения особенностей клинического течения и результатов специальных методов обследования при ЗПЛ приводим наше наблюдение.
Пациент Х., 70 лет, поступил в клинику с жалобами на боли в поясничной области слева, наличие гнойного свища в области старого послеоперационного рубца в поясничной области слева, эпизоды повышения температуры тела до 38°С.
Из анамнеза: 25 лет назад оперирован по поводу камня лоханки левой почки. После операции периодически отмечал боли в поясничной области слева, эпизоды повышения температуры тела до 38°С. Эти состояния объяснялись обострением хронического пиелонефрита и купировались назначением курсов антибактериальной терапии. В 2005 году при выполнении УЗИ почек в период очередного обострения пиелонефрита был диагностирован рецидивный камень в левой почке. Из сопутствующих заболеваний у пациента выявлен сахарный диабет II типа. Камень увеличивался в размерах, но от предлагавшегося лечения пациент воздерживался. В 2015 году был диагностирован абсцесс в паранефральном пространстве слева. Абсцесс вскрыт и дренирован. После операции образовался свищ в поясничной области слева с умеренным гнойным отделяемым. От предлагавшегося оперативного лечения пациент отказывался.
Объективно: состояние средней тяжести, кожные покровы и видимые слизистые бледные. Лимфатические узлы не увеличены. Пульс 75 в 1 мин. АД 150/70 мм рт. ст. Живот мягкий, умеренно болезненный в левом подреберье, при глубокой пальпации в указанной области нечетко определяется плотное неподвижное образование, уходящее в подреберье. Симптом Пастернацкого положителен слева.
Данные лабораторных исследований. Общий анализ крови: эритроциты – 3,0х1012/л, гемоглобин – 90 г/л, лейкоциты – 16,5х109/л, нейтрофилы палочкоядерные 7%, нейтрофилы сегментоядерные 70%, лимфоциты 13%, моноциты 9%, эозинофилы 1%, СОЭ – 67 мм/ч.
Биохимический анализ крови: общий белок – 75 г/л, мочевина – 7,8 ммоль/л, креатинин – 136 мкмоль/л, билирубин общий – 10,4 мкмоль/л, глюкоза – 8,4 моль/л; натрий – 143 ммоль/л; калий – 5,4 ммоль/л; хлориды – 108 ммоль/л, АсАТ – 20 Ед/л, АлАТ – 23 Ед/л, амилаза – 42 Ед/л; С-реактивный белок – 84,2 мг/л, фибриноген – 10,4 г/л.
Общий анализ мочи: плотность – 1011, белок – 0,142 г/л, лейкоциты – 80 в п/з; бактерии – +++.
В посеве мочи роста микрофлоры не выявлено.
УЗИ почек: правая почка 122х50 мм, толщина паренхимы 14 мм. Эхоструктура паренхимы неоднородная за счет рубцово-склеротических изменений и кист диаметром до 22 мм в верхнем сегменте почки. Верхняя группа чашечек выполнена коралловидным конкрементом 46х42 мм.
Левая почка – 160х72 мм, паренхима истончена (9-11 мм), четко во всех отделах не дифференцируется, контуры почки бугристые, эхогенность паренхимы смешанная. Вся чашечно-лоханочная система выполнена коралловидным конкрементом. Чашечки расширены и заполнены содержимым неоднородной плотности (гной). Позади левой почки неправильной формы образование 130х61 мм с жидкостным содержимым неоднородной плотности (абсцесс).
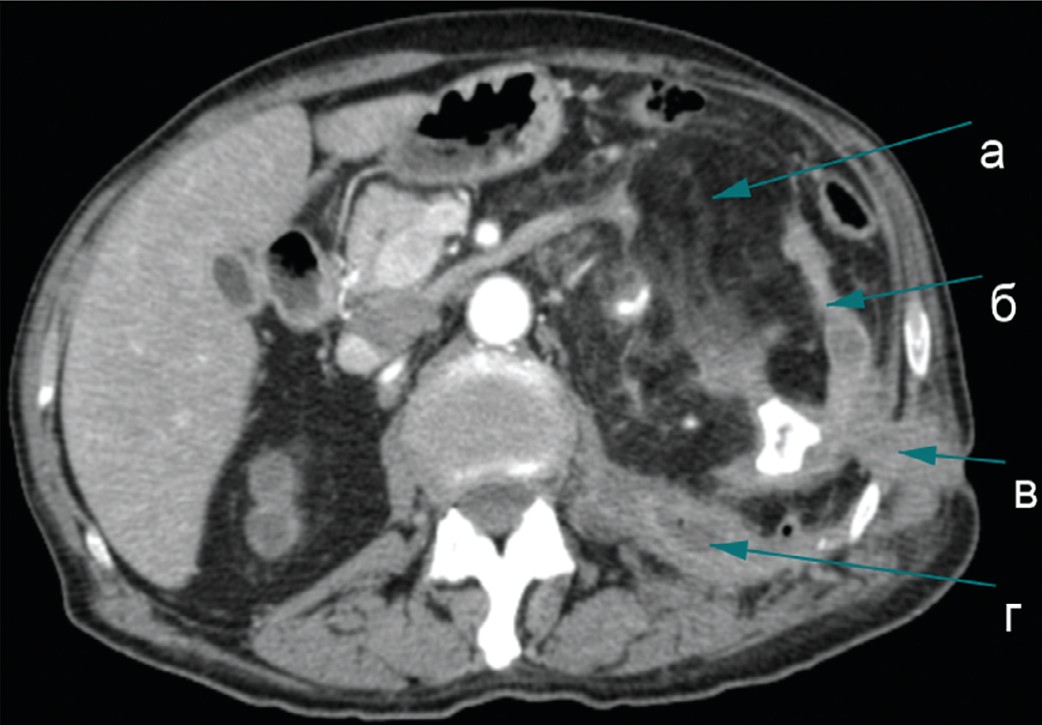
КТ почек. Правая почка 65х128 мм, резко деформирована за счет истончения паренхимы верхней половины с кистозной трансформацией. Толщина паренхимы в среднем и нижнем сегментах почки до 25 мм, обычной плотности. Верхняя группа чашечек выполнена коралловидным конкрементом (до 50 мм). На 30 минуте нижняя и средняя группы чашечек, лоханка и видимая часть мочеточника контрастированы. Паранефральная клетчатка – без особенностей.
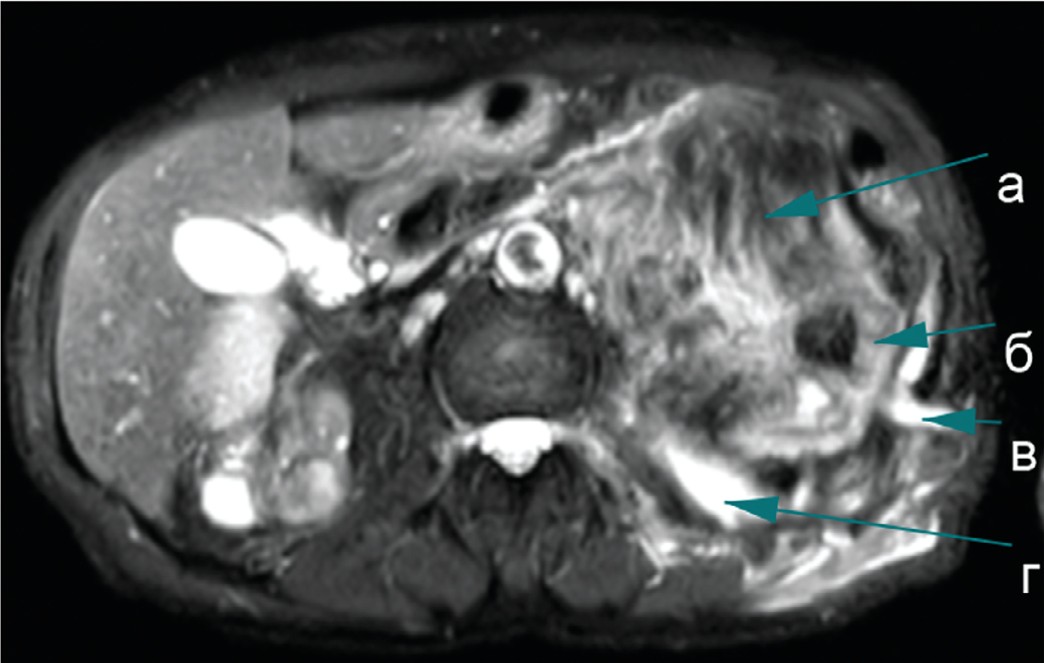
Левая почка 70х133 мм, резко деформирована, с признаками гидронефротической трансформации, паренхима истончена (5-8 мм), чашечно-лоханочная система тотально выполнена коралловидными конкрементами – наибольший непосредственно в лоханке (мах 38 мм). В толще измененной паренхимы и рядом с конкрементами в нижней группе чашечек визуализируются пузырьки газа. В воротах почки имеется массивная жировая структура размером 73х99х153 мм оттесняющая кпереди фасцию Героты, а также почечную вену, «раздвигающая» артериальные сосуды почки. Между задней поверхностью почки и левой поясничной мышцей локализуется образование неправильной формы 40х69х123 мм с жидкостным компонентом неоднородной плотности в центре (гной), а также с наличием пузырьков газа в верхних отделах где отмечается свищевой ход, идущий до кожи поясничной области. Диаметр свищевого хода 9 мм (рис. 1).
Заключение: МКБ, коралловидные камни обеих почек. Кистозная трансформация верхнего сегмента правой почки. Гидронефроз слева III ст., паранефральный абсцесс слева с наружным свищевым ходом; образование жировой плотности в воротах левой почки (подозрительное на ангиомиолипому с большим экстраренальным компонентом).
МРТ почек. Правая почка 95х62х81 мм. Паренхима почки сохранена по толщине в нижнем и среднем сегментах до 18 мм, в верхнем сегменте определяется неравномерное истончение паренхимы до 8-12 мм, с жидкостными скоплениями до 16 мм, с ограничением диффузии (гнойное содержимое). В верхнем сегменте почки камень до 3 см.
Левая почка 132х61х69 мм. Паренхима слева резко истончена, расширена верхняя группа чашечек, с высокобелковым содержимым с ограничением диффузии (гной), в верхней чашке определяется конкремент до 20 мм. В воротах левой почки определяется образование неоднородной структуры, с преимущественным преобладанием жировой ткани, размерами около 94х71х88 мм. В структуре образования прослеживаются ветви почечной артерии, почечная вена оттеснена кпереди. В просвете лоханки коралловидный конкремент. Между левой почкой и поясничной мышцей определяется полое толстостенное образование (99х64х33 мм), содержащее высокобелковую жидкость (гной). Это образование связано свищевым ходом с кожей поясничной области (рис. 2).
Заключение. МР-картина конкрементов левой почки. Пионефроз слева. Паранефральный абсцесс (свищевая форма). Новообразование левой почки, вероятнее ангиомиолипома. Ограниченное скопление жидкости в верхнем полюсе правой почки (сегментарный гидронефроз) воспалительного характера.
Диагноз: МКБ (коралловидные камни обеих почек). Хронический двусторонний пиелонефрит, пионефроз слева, гнойный паранефрит свищевая форма.
Операция. Люмботомия слева, нефрэктомия, вскрытие паранефрального абсцесса, дренирование забрюшинного пространства.
При ревизии забрюшинного пространства установлено следующее: почка окружена мощной жировой капсулой. Паренхима определяется в полюсах почки, истончена, пальпаторно определяются очаги флюктуации. Средний сегмент представлен плотной жировой тканью, выраженный педункулит. Паранефральная клетчатка в области полюсов почки плотная, толщиной 2-3 см. В ретроренальном пространстве вскрыт абсцесс, выделилось до 60 мл гноя. Выполнена нефрэктомия.
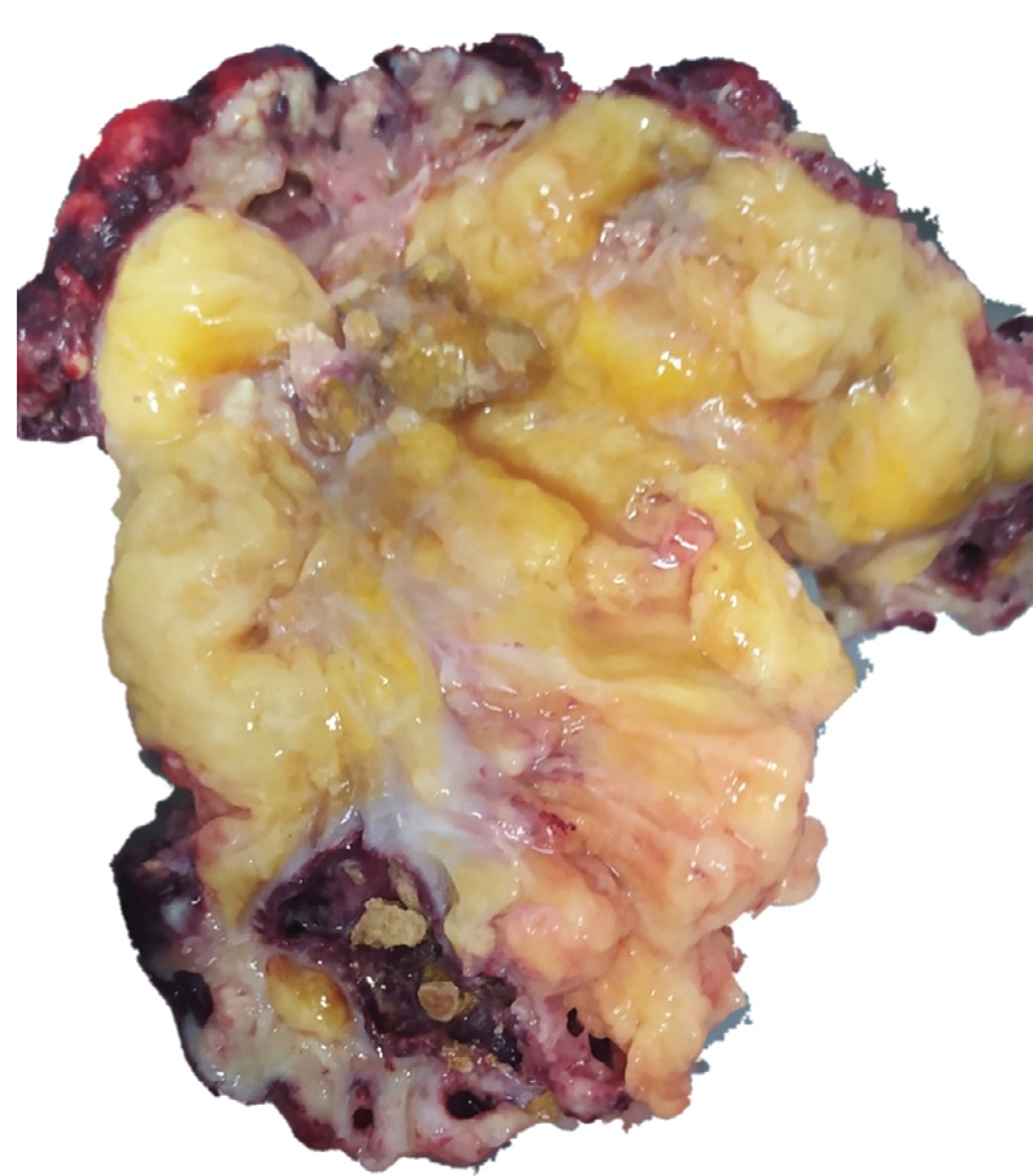
Макропрепарат: левая почка с паранефральной клетчаткой 17х11х7 см, в лоханке коралловидный камень. Паренхима почки серо цвета с очагами некроза. На разрезе левой почки определяется опухолевидное образование желтого цвета до 3-х см с абсцессом в центре (рис. 3).
Рис. 3. Удаленная левая почка (макропрепарат). Средний сегмент паренхимы замещен жировой тканью
Fig. 3. The removed left kidney (macrodrug). The middle segment of the parenchyma is replaced by adipose tissue
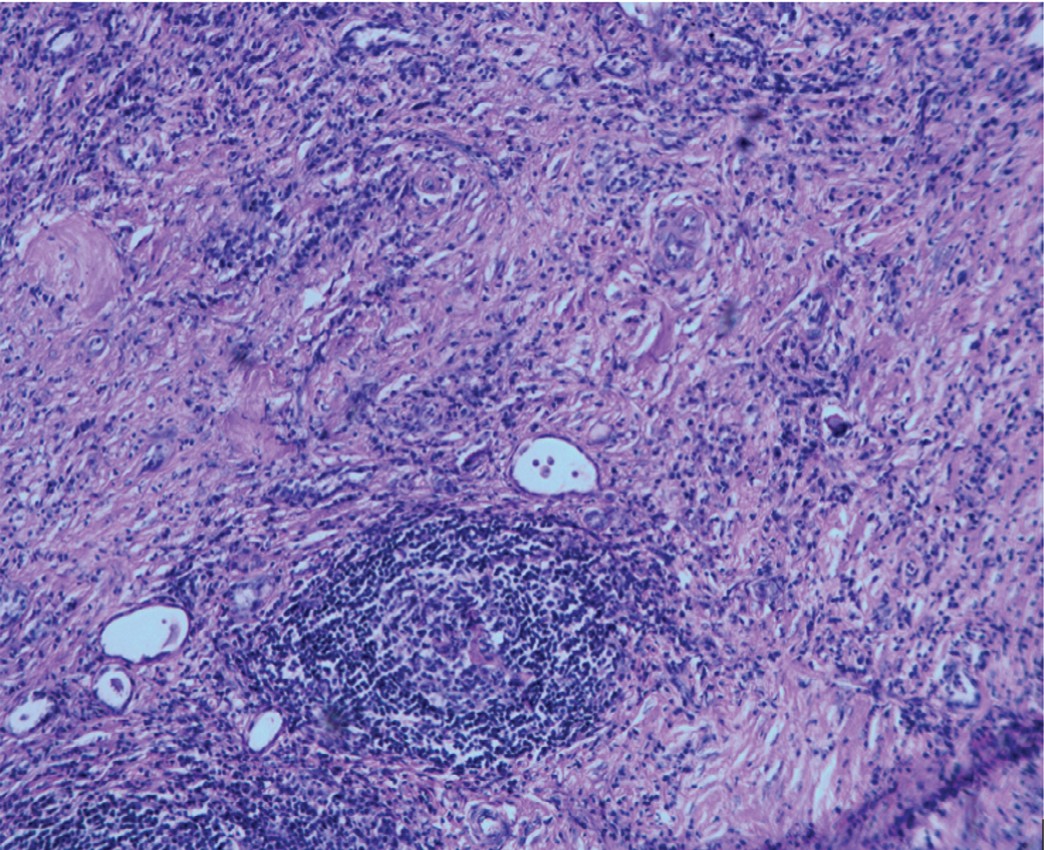
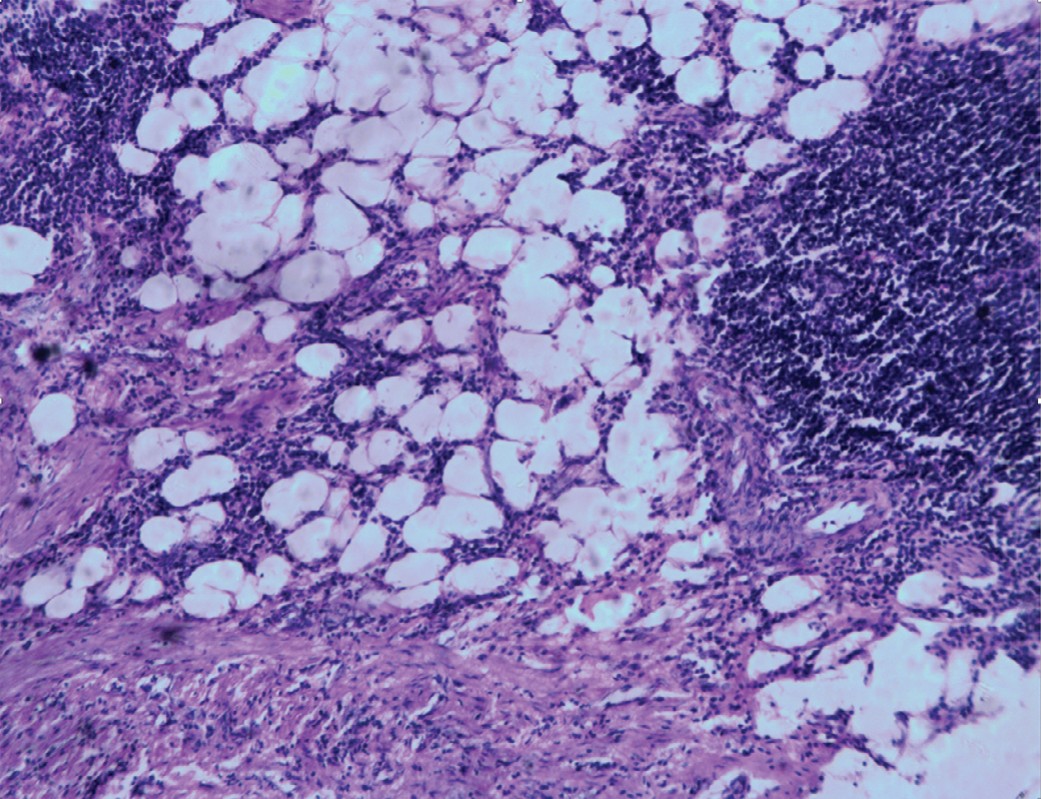
Микроскопическое заключение: хронический активный пиелонефрит с выраженным нефросклерозом и атрофией паренхимы почки (рис. 4), в области узла жировая ткань с обширными полями фиброза и хроническим воспалением (рис. 5).
Рис. 4. Хронический пиелонефрит с нефросклерозом и атрофией паренхимы. Окраска гематоксилином и эозином. Увеличение 100
Fig. 4. Chronic pyelonephritis with nephrosclerosis and parenchyma atrophy. Hematoxylin and eosin stain. Magnification 100
Рис. 5. В области узла хроническое воспаление и фиброз жировой клетчатки. Окраска гематоксилином и эозином. Увеличение 200
Fig. 5. In the area of the node, chronic inflammation and fibrosis of adipose tissue. Hematoxylin and eosin stain. Magnification 200
ОБСУЖДЕНИЕ
Приведенное наблюдение подтверждает трудность в однозначной трактовке полученных результатов УЗИ, КТ и МРТ о состоянии почки и паранефральной клетчатки у пациента с замещающим почку липоматозом.
Большинство авторов описывает единичные случаи ЗПЛ и связывает их с хроническим гнойным пиелонефритом на фоне мочекаменной болезни и терминального гидронефроза. И только использование методов медицинской визуализации со сканированием в аксиальной плоскости позволяет заподозрить ЗПЛ [1, 3-6].
Вместе с тем, ретроспективный анализ этого наблюдения (длительное течение воспалительного процесса в левой почке, коралловидный камень почки, изменения в общем анализе крови (СОЭ 67 мм/час) и результаты КТ и МРТ левой почки (мощное разрастание жировой ткани, окружающей почку и выраженный липоматозный педункулит) позволяли думать и об изменениях в паранефральной клетчатке в виде ЗПЛ.
Основным признаком ЗПЛ по результатам КТ и МРТ является пионефроз с атрофией почечной паренхимы, фрагментарно замещенной жировой пролиферирующей тканью, распространяющейся из синуса почки и захватывающая всю паранефральную клетчатку с увеличением ее массы.
ЗАКЛЮЧЕНИЕ
Увеличение объема жировой ткани в синусе почки и увеличение объема паранефральной клетчатки по данным КТ или МРТ у пациента с калькулезным пионефрозом следует считать признаком замещающего почку липоматоза.