локализация хориона кольцевидный что это значит
Хорион: Разновидности, Локализация
Для того чтобы ребенок нормально развивался в утробе матери, необходимо очень много условий. Состояние пуповины, хориона, а затем и плаценты влияет на то, как себя чувствует эмбрион. Он должен получать кислород и питание от организма женщины. Только при таких условиях возможна нормальная беременность. В статье мы поговорим о том, что такое локализация хориона и какой она бывает.
Когда в организме женщины зарождается новая жизнь, то наступает период больших перестроек. В первую очередь, меняется гормональный фон. Затем матка откликается на столь значимое событие, ведь именно она станет той самой утробой.
Перед тем, как разбираться, что такое локализация хориона, следует сказать пару слов о зачатии. После того, как яйцеклетка вышла из фолликула вследствие овуляции, она может быть оплодотворена, если у женщины был половой контакт. Когда соединяются мужская и женская гаметы начинается активное деление клеток и образуется плодное яйцо. Оно стремится в матку, проходя по трубам. И внедряется в ее стенки. Внешняя оболочка этого самого яйца получила название хорион. Кроме того, у плодного яйца есть еще и амнион — внутренняя оболочка. Это еще одна важная составляющая.
Хорион граничит непосредственно со стенками матки. Он в самом начале гестации вместе с плодом начинает свое развитие. Когда заканчивается первый триместр, данный орган трансформируется в плаценту. Именно с ее помощью эмбрион надежно закрепляется в матке.
Без хориона плод погибает.
Разновидности
Давайте узнаем, как меняется хорион и каким он может быть. Хорион меняется в зависимости от срока гестации.
Локализация
Очень важна локализация хориона. Что это такое? Это расположение плода в матке. В каком месте произойдет имплантация, там и продолжится рост и развитие эмбриона. Увидеть хорион можно лишь при проведении ультразвукового исследования. Специалист на всех скринингах обязательно уделяет внимание хориону, а затем и плаценте. Некоторые врачи два этих понятия не различают.
Варианты его расположения могут быть разные. Об этом мы расскажем ниже.
Сегодня медицина не имеет ответов на вопрос, почему плодное яйцо прикрепляется в том или ином месте детородного органа.
Сейчас мы рассмотрим места прикрепления плодного яйца и как это может повлиять на дальнейший ход беременности.
Задняя стенка
По задней стенке если локализуется хорион, это значит, что пациентка пришла на УЗИ в первом триместре. Очень часто именно такое расположение фиксируют врачи ультразвуковой диагностики. Врач обязательно должен указать его строение.
Передняя стенка
При прикреплении плода по передней стенке матки тоже не стоит волноваться, но отслоение хориона все же нужно контролировать. Важно слушать врача и соблюдать его рекомендации. Отметим, что с течением времени, хорион может изменить свое положение. Так что регулярные обследования позволяют проследить сей процесс.
Боковая стенка
При таком расположении хорион находится сбоку, но зачастую все равно говорят о заднем или переднем положении.
Предлежание хориона
Преимущественная локализация хориона по передней стенке считается отклонением. В таком случае, не обойтись без контроля специалистов. Если хорион закрывает зев внутренний, то это нарушает развитие плода, а также впоследствии будут проблемы при родоразрешении.
Вышеизложенное означает, что плодное яйцо находится очень близко к выходу из матки.
Как мы уже говорили, миграция довольно вероятна. И уже к третьему акушерскому скринингу ситуация образуется.
Если же движений никаких нет, тогда врач будет принимать довольно радикальное решение. При полном перекрытии плацентой входа в матку показано кесарево сечение. Операция плановая в зависимости от срока гестации и состояния беременной женщины. Естественные роды разрешены в том случае, если между шейкой и плацентой расстояние равно 5 см.
Что такое преимущественная локализация хориона, мы рассказали. И что делать в таком случае, тоже должно быть понятно. Обязателен контроль врача и ультразвуковое исследование накануне родов.
Мерами предосторожности в такой ситуации нельзя пренебрегать. Иначе может начаться отслоение плаценты, сопровождающееся кровотечением из половых путей. Доктор обязательно сообщит пациентке, что ей показан покой. Нельзя заниматься никакими упражнениями даже для беременных. О поднятии тяжести речи быть не может. Иногда женщине запрещают даже чихать, потому что от таких резких движений может начаться отслоение плаценты.
Помимо отказа от физических упражнений следует воздержаться от половых контактов. При сокращениях матки не исключена отслойка плаценты. Если хорион поднимется выше, тогда ограничения можно будет снимать.
Терапия предлежания
Преимущественная локализация хориона — дно матки, если есть угроза, требует лечения.
Назначают обычно препараты, которые расслабляют мышцы матки и не дают ей сокращаться. К таким средствам относят Папаверин, Дюфастон, Но-Шпу. Лекарства обычно выписывают на первых сроках беременности. На более поздних стадиях используется комплекс витамина В6 с магнием, а также популярен препарат Гинипрал.
Никогда нельзя заниматься самолечением во время беременности! Только врач должен выписать лечение, если оно требуется.
Не всегда нужна терапия. Иногда предлагают носить бандаж, который будет поддерживать живот.
Заключение
Локализация хориона — важный параметр при прохождении ультразвуковых скринингов. Специалист обязательно укажет его особенности, нет ли отслойки. Для того чтобы беременность разрешилась в срок, обязательно следует слушать доктора. Сегодня у женщин с такими проблемами, как предлежание плаценты, намного больше шансов родить здорового доношенного ребенка.
Фото УЗИ при беременности, фото плода при УЗИ во время беременности
4-5 недель
В заключении будет указано: Маточная беременность малого срока.
5-6 недель
В стенке желточного мешка образуются очаги эритропоэза, которые формируют капиллярную сеть, поставляя эритробласты (ядерные эритроциты) в первичную кровеносную систему плода. Желточный мешок является источником первичных половых клеток, которые мигрируют из его стенки к закладкам гонад эмбриона. До 6-й недели после оплодотворения желточный мешок, играя роль «первичной печени», продуцирует многие важные для эмбриона белки — альфа-фетопротеин, трансферрины, альфа2-микроглобулин. К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
Нормальные размеры желточного мешка 2-6 мм. Если в плодном яйце визуализируются два желточных мешка, значит это монохориальная многоплодная беременность. Но если внутри плодного яйца виден один желточный мешок, а эмбрион ещё отчётливо не визуализируется, то это всё ещё может оказаться монохориальная моноамниотическая двойня.
Эмбрион в начале 5-й недели практически неразличим на стенке желточного мешка, но уже к концу недели копчико-теменной размер (КТР) эмбриона достигает 3 мм.
СВД плодного яйца 11-16 мм.
Наличие одного желточного мешка, одного эмбриона и одного пульсирующего сердца в подавляющем большинстве случаев говорит об одноплодной беременности. Но в очень редких случаях это могут в последствии оказаться неразделившиеся близнецы.
СВД плодного яйца 13-23 мм. КТР эмбриона 4-9 мм.
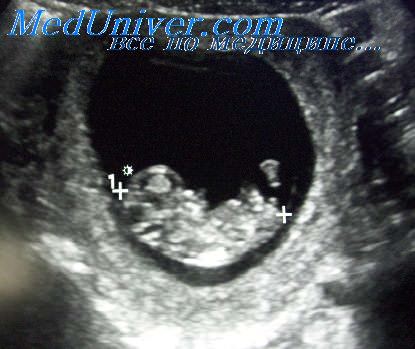
До этого срока хорион имеет кольцевидную форму, окружает плодное яйцо со всех сторон и пока ещё нельзя сказать к какой стенке матки прикрепился эмбрион.
В случае монохориальной двойни ещё не видно амниотических оболочек и при наличии двух желточных мешков всё ещё нельзя сказать является ли данная беременность моно или диамниотической. Если плодное яйцо содержит два желточных мешка и два плода с наличием сердечной активности, в последующем количество амниотических полостей может быть больше, чем количество плацент (монохориальная диамниотическая) или одинаковым (монохориальная моноамниотическая). В этом случае точно определить амниональность возможно после 8 недель, когда амниотические оболочки начинают четко визуализироваться.
ЧСС эмбриона 130-160 ударов в минуту.
СВД плодного яйца 24-30 мм, КТР эмбриона 9-15 мм.
ЧСС эмбриона увеличивается до 160-180 ударов в минуту.
СВД плодного яйца 31-37 мм. КТР эмбриона 16-22 мм.
Продолжается развитие эмбриона. Уже отчётливо видны ручки ножки, а на хорошем аппарате порой удаётся разглядеть даже пальчики на руках и ногах. Частота сердцебиения на этом сроке достигает 170-190 ударов в минуту. Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
СВД плодного яйца 38-44 мм. КТР эмбриона 23-30 мм.
Локализация хориона кольцевидный что это значит
При обсуждении нормального развития беременности в ранние сроки с эхографической точки зрения целесообразно разделить первый триместр на три периода: от 4 до 6 нед, от 7 до 8 нед и от 9 до 11 нед.
В течение эмбрионального периода происходит формирование всех основных органов. В фетальном периоде они растут и завершают свое функциональное развитие. Подобное разграничение в некоторой степени произвольно и основывается на терминологии, принятой в эмбриологии. Данные термины, в частности гестационный возраст, отличаются от используемых в клинике. Эмбриологи обычно отсчитывают срок беременности (гестационный возраст) от момента зачатия, тогда как в клинической практике принято использовать менструальный возраст, когда отсчет ведется от первого дня последней менструации, поскольку, как правило, ее дата бывает известна. Несмотря на то что обычно интервал времени между первым днем последней менструации и моментом зачатия составляет две недели, он может варьировать в пределах 8 дней.
Все данные, которые приводятся в настоящей статье, описываются исходя из расчета срока беременности по дате последней менструации.
Так называемый «среднеэмбриональный период развития» приходится на срок от 4 до 6 нед, прошедших от начала последней менструации. Анатомия эмбриона в этом раннем периоде развития обычно еще бывает недоступна для исследования в связи с недостаточной разрешающей способностью большинства используемых в настоящее время диагностических приборов. Разница во времени наступления овуляции (до 12 дней) и имплантации (до 3 дней) может влиять на данные, которые будут получены при трансвагинальном осмотре на таких ранних стадиях развития беременности.
При трансвагинальной эхографии одним из первых признаков наличия маточной беременности является анэхогенное округлое включение диаметром всего несколько миллиметров, располагающееся в полости матки на фоне утолщенного гиперэхогенного эндометрия. Плодное яйцо может быть выявлено не ранее, чем в сроке 4 нед и 3 дней, но чаще всего обнаруживается при трансвагинальном исследовании после 5 нед.
В 5 нед беременности внутри плодного яйца, окруженного по периферии слоем гиперэхогенного хориона, определяются две полости, расположенные одна в другой, которые представляют собой развивающийся первичный желточный мешок и полость внезародышевого целома (экзоцелома). Такая картина выявляется только в течение 2-3 дней. Эмбрион, который не визуализируется при эхографии на этой стадии, обозначается как трехслойный, так как при микроскопическом исследовании у него можно выделить три различающихся друг от друга клеточных слоя (эндодерму, мезенхиму и эктодерму).
На основании предварительных данных было выявлено, что в период обнаружения плодного яйца при трансвагинальной эхографии уровень бета-ХГ колеблется от 500 до 800 мМЕ/мл по критериям Второго международного стандарта, а согласно новым критериям составляет от 1 500 до 2 400 мМЕ/мл, что значительно ниже показателей, которые обнаруживаются при сопоставлении с результатами, описанными для трансабдоминальной эхогарафии (1 800-3 000 мМЕ/мл). Само по себе плодное яйцо в этот период увеличивается в диаметре приблизительно на 1-2 мм ежедневно и определяется в пределах утолщенного эндометрия. Для регистрации динамики размеров плодного яйца повторное исследование может быть выполнено через 3-5 дней.
В середине 5-й нед от последней менструации (3,5 нед гестационного возраста) эмбрион, размеры которого составляют от 2 до 5 мм, располагается вблизи стенки желточного мешка, который визуализируется как округлая кистозная структура с анэхогенным содержимым диаметром от 2 до 4 мм. Увеличение желточного мешка (свыше 6 мм), так же как и его уменьшение, могут свидетельствовать о гибели эмбриона. Эмбрион с желточным мешком располагаются эксцентрично в полости плодного яйца, формируя изображение так называемого «двойного пузырька» (double bleb). К концу первой половины эмбрионального периода хорион, окружающий плодное яйцо, визуализируется в виде кольца гиперэхогенной ткани. В сроке 4 нед от последней менструации размеры плодного яйца составляют только от 3 до 5 мм в диаметре, увеличиваясь приблизительно до 1 см к 5-й нед беременности.
На ранних этапах развития эмбрион может с трудом визуализироваться при трансвагинальном обследовании. Несмотря на то что многие его структуры уже сформированы, они еще не выявляются с помощью эхографии. В эти сроки нервная трубка смыкается в средней части, но остается открытой в области головного и каудального концов. Формируются жаберные дуги, а также сомиты, имеющие вид округлых возвышений на поверхности эмбриона. До конца этого периода образуется 42-44 пары сомитов, из которых впоследствии разовьются кости скелета и мышцы.
Плацента: все, что о ней нужно знать каждой будущей маме (2021-01-20 14:31:13)
Плацента: все, что о ней нужно знать каждой будущей маме
ВО ВРЕМЯ БЕРЕМЕННОСТИ МАЛЫШ КРЕПКО-НАКРЕПКО СВЯЗАН С МАТЕРИНСКИМ ОРГАНИЗМОМ. ЭТО НЕОБХОДИМО ДЛЯ ПРАВИЛЬНОГО И ГАРМОНИЧНОГО РАЗВИТИЯ БУДУЩЕГО ЧЕЛОВЕЧКА. ОДНИМ ИЗ ОРГАНОВ, КОТОРЫЙ ОБЕСПЕЧИВАЕТ ПОДОБНУЮ СВЯЗЬ, ЯВЛЯЕТСЯ ПЛАЦЕНТА, ИЛИ, КАК ГОВОРЯТ В НАРОДЕ, ДЕТСКОЕ МЕСТО.
Что это такое?
Этот удивительный орган формируется и функционирует только во время беременности, сразу же после рождения малыша детское место покидает материнский организм. С латыни «плацента» переводится как «лепешка». Такое название дано плаценте за ее внешний вид, ведь внешне она напоминает большую круглую лепешку или диск, к центру которого крепится пуповина.
Плацента, или детское место, начинает формироваться практически с момента прикрепления яйцеклетки к стенке матки, или, как говорят доктора, с момента имплантации яйцеклетки в полость матки. Сначала, с 9 дня после зачатия и до 13-16 недели беременности, развивается предшественник плаценты — ворсинчатый хорион. Клетки трофобласта, которые окружают зародыш, интенсивно делятся, и вокруг эмбриона образуется ветвистая оболочка из ворсин. В каждую подобную ворсинку врастают сосуды зародыша.
На сроке 16 недель хорион превращается в плаценту, которая имеет 2 поверхности: одна обращена к малышу и называется плодовой, другая, которая называется материнской, в сторону внутренней стенки матки. К плодовой стороне крепится пуповина будущего человечка, а внутри ее ворсин протекает кровь малыша. Снаружи эти ворсины омываются кровью матери. Материнская сторона плаценты разделена на 15-20 долек, отделенных друг от друга перегородками.
Таким образом, в плаценте присутствуют 2 системы кровеносных сосудов — малыша и мамы. И именно здесь происходит постоянный обмен веществ между мамой и ее будущим ребенком. При этом кровь матери и ребенка нигде не смешивается, так как две сосудистые системы разделены плацентарным барьером — особой мембраной, которая пропускает одни вещества и препятствует проникновению других. Полноценно трудиться плацентарный барьер начинает к 15-16 неделям.
Для чего нужна плацента?
Как мы уже говорили, в плаценте происходит постоянный обмен веществ между будущей мамой и ее ребенком. Из крови женщины поступают кислород и питательные вещества, а малыш «возвращает» продукты обмена и углекислый газ, которые надо выводить из организма.
Плацента также защищает малыша от неблагоприятного воздействия: плацентарный барьер задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород, питательные вещества и защитные белки матери к ребенку. Но защитная функция плаценты избирательна. Одни и те же вещества по-разному преодолевают барьер в сторону крохи и в сторону матери. Например, фтор прекрасно проходит от мамы к малышу, но совершенно не проникает в обратном направлении. Бром проникает к малышу намного быстрее, чем обратно.
Кроме того, детское место играет роль железы внутренней секреции, вырабатывая гормоны, которые поддерживают беременность, готовят грудь к лактации, а организм мамы — к успешным родам.
Кстати
Эмбрион в животе у мамы не дышит, но происходит газообмен: женщина делает вдох, кислород достигает плаценты и через пуповину передается плоду. На обратном пути выводится углекислый газ. Получается, что будущая мама дышит за двоих — именно поэтому ей нужно чаще бывать на свежем воздухе, избегать стрессов, отказаться от вредных привычек.
На что обращает внимание доктор?
Делая УЗИ на разных сроках беременности, доктор внимательно следит за состоянием плаценты. Для него важны:
1. Место расположения и прикрепления плаценты, а также ее приращение
При нормально протекающей беременности плацента чаще всего располагается в слизистой оболочке передней или задней стенки матки. На ранних сроках беременности детское место нередко доходит до выхода из матки. И тогда женщина слышит термин «низкое прикрепление плаценты».
Ворсины хориона (предшественника плаценты) в процессе образования детского места «прорастают» в слизистую оболочки матки — эндометрий. В очень редких случаях бывает, что ворсины прорастают в мышечный слой или в толщу стенки матки. В таком случае говорят о приращении плаценты, которое чревато кровотечением после рождения ребенка. Если подобное происходит, приходится делать операцию — удалять плаценту вместе с маткой.
Если ворсины хориона проросли не столь глубоко, говорят о плотном прикреплении плаценты. Оно обычно встречается при низком расположении плаценты или ее предлежании. Увы, распознать приращение или плотное прикрепление плаценты можно только во время родов. В последнем случае врач, принимающий роды, будет отделять плаценту вручную.
2. Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ доктор определяет степень ее зрелости — строение на определенном сроке беременности. Это нужно, чтобы понять, хватает ли ребенку питательных веществ и как плацента справляется со своими задачами.
Стремительное старение плаценты может быть и результатом перенесенных во время беременности инфекционных заболеваний (например, внутриматочной инфекции) или вредных привычек, например, курения. Также подобная ситуация возникает, если у женщины есть хронические заболевания, как сахарный диабет, или беременность осложняется резус-конфликтом.
В очень редких случаях речь может идти о позднем созревании плаценты. Иногда это может косвенно указывать на врожденные пороки развития плода.
3. Толщина плаценты и ее размеры
Толщину можно определить после 20 недели беременности. Если беременность протекает нормально, этот параметр до 36 недели все время увеличивается. На 7-й неделе она будет составлять 10-11 мм, на 36-й — максимум 35 мм. После этого рост плаценты останавливается и ее толщина не только не меняется, но может даже уменьшаться. Последнее будет первым симптомом старения. На 40-й неделе стареющая плацента является показанием к стимуляции еще не наступивших родов.
О тонкой плаценте говорят, если в III триместре толщина менее 20 мм. Подобная ситуация характерна для преэклампсии (повышение артериального давления, отеки и белок в моче). При этом есть угроза прерывания беременности и гипотрофии плода (отставание в росте). Когда при резус-конфликте возникает гемолитическая болезнь плода (организм резус-отрицательной мамы вырабатывает антитела к резус-положительным эритроцитам ребенка, и последние разрушаются) о нарушениях свидетельствует толстая плацента (толщина 50 мм и более). Похожие симптомы бывают и при сахарном диабете. Обе ситуации требуют лечения.
Размеры плаценты тоже могут не дотягивать до нормы или ее превышать. В первом случае при нормальной толщине меньше нормы оказывается площадь плаценты. Это может следствием генетических нарушений (таких, как синдром Дауна), преэклампсии и других осложнений. Из-за того, что маленькая плацента не может полноценно снабжать малыша кислородом и питательными веществами и выводить продукты обмена из организма, ребенок отстает в росте и весе. Подобное осложнение называется плацентарной недостаточностью. Те же последствия имеет и гиперплазия (увеличение размеров) плаценты. Своевременное лечение позволяет скорректировать развитие малыша.
Последовый период родов
Как только рождается малыш и акушерка отрезает пуповину, плацента заканчивает свою работу. В течение 30 минут она выходит наружу вместе с плодными оболочками. В этом случае говорят, что рождается послед. Доктор прежде всего внимательно осматривает плаценту, измеряет и взвешивает. Все данные записываются в историю родов. Благодаря этому врачи получают ценную информацию о том, как проходила беременность и каково самочувствие ребенка. Если показатели отличаются от нормы, об этом сообщают педиатру.
Главное — плацента и плодные оболочки должны полностью покинуть организм женщины. Если после тщательного осмотра плаценты у врачей по этому поводу возникают сомнения, проводится ручной осмотр полости матки. Ведь оставшиеся в матке частички плаценты могут стать причиной кровотечения или воспалительного процесса. Это обследование и удаление неотделившихся частиц проводятся под наркозом.
После этого плацента врачей уже не интересует. Ее либо уничтожают, либо используют в научных или лечебных целях.
УЗИ на 6 неделе беременности
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. УЗИ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики
Акушерский срок беременности 6 недель – обычно в это время будущая мама узнает, что находится «в положении». Ультразвуковое исследование в это время проводят для подтверждения состояния и чтобы убедиться, что беременность маточная, протекает правильно, а плод развивается в соответствии со сроком. Рассмотрим нюансы проведения УЗИ на 6 неделе беременности.
Рассказывает специалист ЦМРТ
Дата публикации: 23 Сентября 2021 года
Дата проверки: 23 Сентября 2021 года
Содержание статьи
Как подготовиться к УЗИ на 6 неделе беременности
В случае, если УЗИ 6 недель беременности проводится стандартным трансабдоминальным способом (через переднюю брюшную стенку), женщине нужно за пару суток до предстоящей диагностики отказаться от употребления продуктов, которые могут вызвать повышенное газообразование в кишечнике (кофе, черный хлеб, цельное молоко, бобовые и т.д)
Перед трансвагинальным УЗИ (исследование проводится через влагалище) нужно перед обследование провести гигиенические мероприятия. Ультразвуковое исследование проводится с опустошенным мочевым пузырем.
Что покажет
Для чего проводят ультразвуковое исследование на данном сроке:
Конечно, на УЗИ 5-6 недель сложно судить о каких-либо отклонениях в физическом развитии плода, так как внутренние органы будущего малыша ещё не визуализируются. Исключение серьезных отклонений можно провести на первом скрининге, который проводят примерно в 12 акушерских недель.
Во время проведения УЗИ на 4-6 неделе беременности уже можно сделать снимок, однако, он будет малоинформативен: ведь на нём заметны только общие очертания плода.
Что происходит с плодом на 6 неделе беременности
На шестой неделе уже заметны очертания будущего ребёнка: у него есть ручки, ножки, его размер уже достигает 5 мм, образуются ворсины хориона – это часть будущей плаценты.
На шестой неделе у будущего малыша формируются мышцы, это говорит о том, что вскоре появятся первые телодвижения. Но, пока размеры плода минимальны, беременная женщина их не заметит, как правило, первые толчки четко ощущаются на 17-20 неделе. Также формируются череп, кости и хрящевая ткань. Также на данном сроке начинаются развиваться все внутренние органы малыша.
На заметку! 6 недель — оптимальное время для первого исследования, поскольку УЗИ на 3-4 недели ещё слишком малоинформативно, оно может не визуализировать наличие беременности, ведь размеры плода ещё минимальны всего 0,1–0,2 мм.
Что происходит с мамой на 6 неделе беременности
В организме беременной женщине активно глобальные изменения. Например, увеличивается матка, на данном сроке она похожа на некрупное яблоко. Из-за повышения прогестерона наблюдается увеличение молочных желез, они становятся более чувствительными. Могут наблюдаться перепады настроения, учащенное мочеиспускание, ранний токсикоз и изменение вкусовых предпочтений.
Нормы и расшифровка результатов
При расшифровке результатов врачи отталкиваются от норм, в соответствии со сроком беременности. Обычно на УЗИ 6 недель учитывают следующие факторы:
Ведение беременности в клиниках ЦМРТ
Беременность – это важнейший период в жизни и мамы, и ребёнка. Рекомендуется на протяжении 9 месяцев следить за изменениями беременной женщины и своевременно проводить необходимые исследования: чтобы роды прошли без осложнений и ребенок родился здоровым.
Важно доверять свое здоровье квалифицированному специалисту. Ведение беременности осуществляет опытный гинеколог (кандидат медицинских наук) ЦМРТ с многолетним опытом работы.
Наша клиника предлагает полноценные консультации, плановые скрининги и дополнительные обследования для беременной женщины и будущего малыша.