ложе щитовидной железы что это такое
УЗИ щитовидной железы: норма
Многим пациентам, которые планируют сделать УЗИ щитовидной железы, хотелось бы самим понимать, что означают все эти слова, написанные в заключении по результатам исследования. Мы попытаемся объяснить некоторые наиболее важные термины, использующиеся врачами во время УЗИ, а также их значение с точки зрения определения нормы и патологии.
Наиболее важными ультразвуковыми характеристиками ткани щитовидной железы являются:
Также обязательно описывается УЗИ-состояние окружающих щитовидную железу шейных лимфоузлов.
Контуры щитовидной железы могут быть четкими и нечеткими. Четкими должны быть контуры щитовидной железы в норме. Нечеткими (размытыми) становятся контуры при развитии воспаления, а также при возникновении злокачественных опухолей щитовидной железы, прорастающих в окружающие мышцы и жировую ткань.
Структура ткани может быть однородной и неоднородной. Щитовидная железа в норме имеет характерную зернистость ткани, которую при некотором навыке сложно с чем-либо перепутать. Воспалительные заболевания щитовидной железы, развивающиеся вследствие агрессии иммунной системы (аутоиммунный тиреоидит, диффузный токсический зоб) сопровождаются появлением неоднородности ткани щитовидной железы – иногда по типу «пчелиных сот», иногда врачи описывают это как «изъеденную молью ткань», но всегда в ткани при неоднородной структуре встречаются более и менее светлые участки, тон которых явно различается. Бывает, что врачи описывают выраженно неоднородную структуру железы, когда разница в тоне участков щитовидной железы велика, либо умеренно неоднородную структуру щитовидной железы – такая часто встречается у здоровых людей, имеющих повышенный титр антител к тиреопероксидазе или тиреоглобулину.
Эхогенность ткани щитовидной железы – это тот самый «тон», который видно на экране. Следует помнить, что изображение на экране УЗИ-аппарата формируется компьютером, который анализирует поступающие от внутреннего органа отраженные ультразвуковые лучи и на основании этого анализа представляет врачу-оператору изображение в градациях серого. Эхогенность – это тон серого, которой компьютер представляет ткань щитовидной железы. В норме эхогенность ткани железы равна эхогенности околоушной слюнной железы. При развитии воспалительных заболеваний чаще всего эхогенность щитовидной железы снижена, но на поздних стадиях этого процесса может быть даже повышенной. О выраженном снижении эхогенности говорят, когда тон железы становится темнее тона окружающих мышц (т.е. практически черным) – подобные изменения всегда должны настораживать врача, проводящего УЗИ щитовидной железы. Норма эхогенности может несколько различаться, но обычно эхогенность щитовидной железы выше эхогенности мышц, сосудов, пищевода (т.е. железа на экране УЗИ-аппарата выглядит более светлой).
Очаговые изменения (узлы) щитовидная железа в норме не содержит. Допустимыми являются кистозные образования размером до 3-4 мм, которые выглядят на экране однородно черными (т.е. анэхогенными – не имеющими эхогенности) – такие образования часто врачи-эндокринологи называют увеличенными фолликулами, скоплениями гормон-содержащего геля – коллоида. Все образования размером от 4 мм, отличающиеся по эхогенности от окружающей ткани щитовидной железы, принято называть узлами. Узлы могут быть:
Узел щитовидной железы – это всегда не норма. Щитовидная железа в норме должна быть однородной, без узлов. Однако современные УЗИ-аппараты высокого класса, используемые в Северо-Западном центре эндокринологии, позволяют выявлять узлы размером от 1 мм. Врачи-эндокринологи, которые проводят УЗИ в центре эндокринологии, понимают, что называть узлом каждое образование в ткани щитовидной железы размером 1, 2 или 3 мм неразумно, поскольку после этого, с формальной точки зрения, необходимо устанавливать диагноз «Узловой зоб». Пациент с таким диагнозом потом имеет массу проблем при посещении других специалистов, не имеющих достаточно знаний в области эндокринологии, которые вместо того, чтобы лечить, например, повышенное давление или сердечную аритмию, будут говорить пациенту: «Ну, что же Вы хотите – у Вас же ЗОБ! Вот идите сначала к эндокринологу, пусть он Вам напишет бумагу, что это не щитовидка виновата, а потом и ко мне приходите». В итоге пациент вынужден совершать лишние походы к врачу, тратить на это время, нервы и деньги. Именно поэтому к очаговым образованиям малого размера врачи должны относиться очень аккуратно – конечно, необходимы определенные обследования, но обычно в результате никакого лечения не требуется.
Для каждого узла щитовидной железы врач, проводящий УЗИ, должен описать:
Кровоснабжение ткани определяется путем проведения допплеровского исследования, выявляющего интенсивность кровотока, который имеет щитовидная железа. Норма – это наличие нескольких цветовых сигналов на поверхности ткани щитовидной железы. При воспалении щитовидной железы кровоток усиливается, и вся железа как бы «пышет огнем» на экране УЗИ-аппарата. Западные исследователи даже придумали для такого типа кровотока поэтическое название thyroid inferno («щитовидный ад»), сравнивая эту картину с языками адского пламени на средневековых полотнах.
Регионарные лимфоузлы шеи в норме при УЗИ щитовидной железы не должны выглядеть увеличенными. Лимфоузлы должны иметь четкие, ровные контуры, длина лимфоузла должна не менее чем в 2 раза превышать ширину лимфоузла (так называемый индекс Солбиати), в структуре лимфоузла должны быть четко заметны ворота – место вхождения лимфатического сосуда в лимфоузел. В ткани лимфоузла не должно быть усиленного кровотока и, особенно, кист – оба этих признака являются очень настораживающими и часто свидетельствующими о злокачественном поражении лимфоузла.
УЗИ-норма щитовидной железы – это тот стандарт, который каждый врач-эндокринолог должен четко знать, и с которым он должен сравнивать видимое на экране УЗИ-аппарата изображение. Конечно, в рамках короткой статьи сложно дать полное представление о всех УЗИ-аспектах нормальной щитовидной железы. Если Вы сомневаетесь, норма ли то, что было у Вас выявлено при ультразвуковом исследовании щитовидной железы в поликлинике или медицинском центре общего профиля – наиболее разумной тактикой будет обратиться на консультацию к врачу-эндокринологу или хирургу-эндокринологу Северо-Западного центра эндокринологии, который самостоятельно выполнит Вам УЗИ щитовидной железы, сравнит увиденное с описанным на Вашем бланке и пояснит Вам, что необходимо делать в дальнейшем. Вы будете удивлены, но каждый из наших специалистов знает, как часто описанные где-нибудь «угрожающие» изменения на УЗИ в итоге при тщательном просмотре опытным специалистов на высококачественной аппаратуре оказываются очередным вариантом нормы…
Оценка результатов УЗИ щитовидной железы
Информация для пациентов об основных параметрах УЗИ щитовидной железы и методике их оценки
Допплеровское исследование при проведении УЗИ щитовидной железы
Классы аппаратов для выполнения УЗИ щитовидной железы
Описание различных классов УЗИ-оборудования, применяемого для проведения УЗИ щитовидной железы
Когда необходимо cделать УЗИ щитовидной железы
Обсуждение показаний к проведению УЗИ щитовидной железы с точки зрения разумной достаточности и оптимального соотношения «цена-качество» исследования
Где сделать УЗИ щитовидной железы
Сделать УЗИ щитовидной железы в Санкт-Петербурге или Выборге с максимальным качеством можно только в специализированном центре эндокринологии, в течение долгих лет сконцентрировавшемся на диагностике и лечении болезней щитовидной железы. В статье обсуждаются преимущества специализированного подхода к УЗИ щитовидной железы
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Анализ на гормоны щитовидной железы
Операции на щитовидной железе
Северо-Западный центр эндокринологии – ведущее учреждение эндокринной хирургии России. В настоящее время в центре ежегодно выполняется более 5000 операций на щитовидной железе, околощитовидных (паращитовидных) железах, надпочечниках. По количеству операций Северо-Западный центр эндокринологии устойчиво занимает первое место в России и входит в тройку ведущих европейских клиник эндокринной хирургии
Экспертное УЗИ щитовидной железы
УЗИ щитовидной железы является главным методом, позволяющим оценить строение этого органа. Благодаря своему поверхностному расположению, щитовидная железа легко доступна для проведения УЗИ. Современные ультразвуковые аппараты позволяют осматривать все отделы щитовидной железы, за исключением расположенных за грудиной или трахеей.
УЗИ шеи
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Сцинтиграфия щитовидной железы
Сцинтиграфия щитовидной железы ― способ диагностики интенсивности образования гормонов в щитовидной железе по величине накопления радиоактивного изотопа, предварительно вводимого в организм. Это исследование осуществляется в радиологическом (радионуклидном, радиоизотопном) отделении, поскольку требует специальные условия: возможность хранения и применения радиоактивных веществ, громоздкое и дорогостоящее оборудование, специализации знаний и умений медперсонала.
Сущность сцинтиграфии
Доли и дольки щитовидной железы по разному активны. Поэтому важно определить какие места в железе больше перенапрягаются, какие ― меньше, а какие совершенно не функционируют. Определиться в этом помогает сцинтиграфия.
За некоторое время до исследования вводится очень малая доза радиоактивного вещества (безвредная для организма, но достаточная для диагностики). Это контрастное средство называется радиофармпрепарат, или сокращённо ― РФП. Такую аббревиатуру вы затем сможете обнаружить в протоколе сцинтиграфии.
Через рассчитанный период (например, 30 минут или иначе) делают снимки области шеи, на которых видно в каких местах вводимое вещество накопилось больше, а в каких ― меньше.

По интенсивности захвата РФП судят о том, какие участки щитовидной железы умеренно производят гормоны, какие более интенсивно («теплые» или «горячие» зоны). При отсутствии накопления вводимого вещества в одном из участков железы определяют недостаточную гормональную деятельность («холодные» зоны).
Таким образом, сцинтиграфия позволяет оценивать функциональное проявление щитовидной железы. Причём не только всего эндокринного органа, но каждой его части.
Показания для сцинтиграфии щитовидной железы
Радиоизотопное исследование не требует и не должно проводиться всем пациентам с любыми заболеваниями щитовидной железы. Существуют конкретные признаки болезни, при которых показана сцинтиграфия.
Раньше одним из показаний для сцинтиграфии был гипертиреоз и его следствие ― тиреотоксикоз, независимо от клинического варианта болезни. В настоящее время при диффузном токсическом зобе (ДТЗ) показаний для сцинтиграфии нет. Основная причина отсутствия такого показания при ДТЗ состоит в том, что оценить величину перенапряжения щитовидной железы позволяет ультразвуковое исследование (УЗИ), а избыток гормонов ― анализ крови.
Следует запомнить, что сцинтиграфия не нужна при отсутствии узлов в щитовидной железе. Но не при всех узлах требуется радоизотопная диагностика.
Если узлов мало и они малой величины (не более 10 мм по наибольшему размеру), то показаний для сцинтиграфии нет, независимо от данных анализа крови (при эутиреозе, гипотиреозе, гипертиреозе). При малых и средних (до 30 мм по наибольшему размеру или до 4 мл) размерах узлов, занимающих не более половины объёма щитовидной железы, в случае эутиреоза и гипотиреоза сцинтиграфия также не показана.
Показанием для сцинтиграфии щитовидной железы служат три состояния:
Средней величины узел в доле при гипертиреозе (тиреотоксикозе). Особенно, если узел имеет умеренный или значительный кровоток, выявленный при УЗИ (в режимах ЦДК и ЭДК);
Крупный узел (аденома), занимающий половину доли или более независимо от данных анализа крови;
Нетрадиционное расположение щитовидной железы или её ткани.
В первом случае сцинтиграфия нужна для оценки гормонообразования узлом. Это абсолютное показание к исследованию. Если результат покажет активный захват радиактивного вещества тканью узла («горячий» узел), то это позволит выявить источник избытка щитовидных гормонов при гипертиреозе и выбрать более рациональную тактику лечения. Например, путём малой операции, разрушив ткань узла через обычный прокол, без применения разреза, удаления доли и т.п.
Во втором случае сцинтиграфия позволит определить пользу аденомы ― величину производства гормонов тканью крупного узла. Это относительное показание для радиоизотопной диагностики. В действительности, существует два вида средних и крупных узлов аденомного устройства. Одни полноценно производят щитовидные гормоны, а другие содержат размножающуюся доброкачественную ткань, очень мало образующую гормоны.
Если средний или крупный узел не оказывает вредного влияния (не сдавливает близкие к нему структуры) и при этом полноценно производит гормоны, то он полезен. В таком случае может быть избрана тактика сохранения узла. Если же постоянно увеличивающийся очень крупный узел не производит гормоны («холодный») и при этом занимает почти всю долю железы, то в плановом порядке эта доля с узлом может быть операционно удалена без потери основного источника щитовидных гормонов. Но в случае малого или средней величины «холодного» узла в доле, где вместе с тем выявлено много полноценной гормонообразующей ткани лучшей тактикой будет сохранение доли.
В третьем случае, когда предполагается необычное расположение щитовидной железы (атопия) или образование щитовидной ткани в ином месте тела, с помощью сцинтиграфии уточняются особенности нестандартной клинической ситуации. Как правило, такие случаи встречаются редко.
Противопоказанием для проведения сцинтиграфии щитовидной железы является беременность.
Пример клинической оценки сцинтиграфии
Пациентка С. (37 лет) обратилась в Клинику щитовидной железы» доктора А.В. Ушакова в связи с узлами в правой доле щитовидной железы. Она побывала на консультации у хирурга, который предложил удалить долю с узлами.
Данные анализа крови у пациентки показали оптимальные значения гормонов: ТТГ 1,17 мЕд/л [0,4-4,0], Т4св. 11,7 пмоль/л [9,0-22,0], Т3св. 4,4 пмоль/л [2,6-5,7]. Из этих значений следует, что щитовидных гормонов абсолютно достаточно для всех функциональных процессов организма пациентки.
Для уточнения состояния и функционального напряжения щитовидной железы было проведено УЗИ.
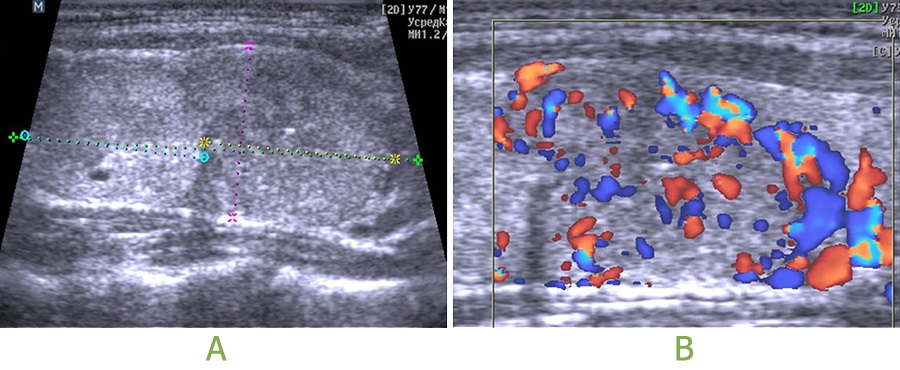
Проведенное до УЗИ цитологическое исследование подтвердило доброкачественность ткани внутри узлов: «картина соответствует узловому активно пролиферирующему коллоидному зобу, с формированием фолликулярных структур и вакуолей резорбции коллоида».
Пациентка рассказала, что, по мнению консультировавшего её хирурга, нужно удалить долю с узлами, а лучше всю железу, с тем, чтобы в другой доле не появились узлы. При этом пациентке всё это было сказано устно. Документ с клиническим диагнозом и показанием к операции не был предоставлен.
К сожалению, такая странная ситуация случается не редко. Отсутствие объективной диагностики и надуманность свойственны именно хирургам. Возможно, большинство хирургов мыслят хирургически и редко – в пользу пациентов. Впрочем, бывает иначе.
После основной диагностики в нашей Клинике пациентке предложили дополнительно провести сцинтиграфию щитовидной железы для уточнения величины гормонов, которые производят узлы правой доли. В результате, данные сцинтиграфического исследования показали, что узел в нижней части правой доли очень активно производит гормоны, а узел в верхней части правой доли – наоборот, вырабатывают мало гормонов. Если вы обратите внимание на снимок сцинтиграфии приведённый ниже, то станет заметно более выраженное накопление радиофармпрепарата (РФП) в проекции узла в нижней части правой доли. Этот признак определяется по насыщенности цвета (много зелёного и синего).
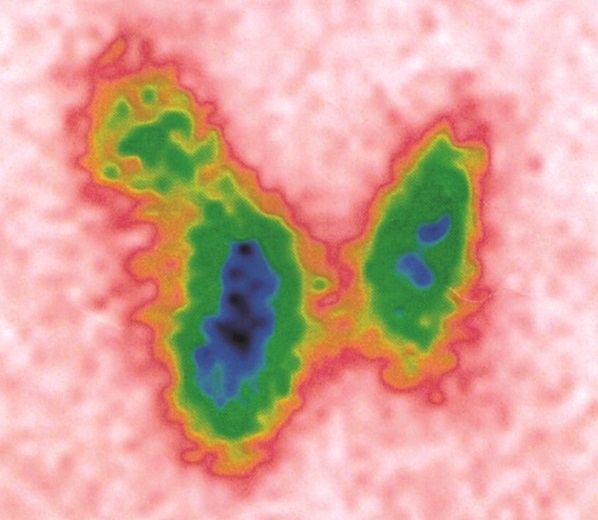
Рисунок 3. Сцинтиграфия щитовидной железы. Индекс захвата РФП на верхней границе популяционной нормы – 1,8%. Значительное накопление РФП (синий цвет) узлом в нижней части правой доли (вероятно «горячий» узел); в верхней части правой доли – «холодный» узел. Процентное отношение накопления РФП: 68% правая доля, 32% левая доля.
Следовательно, в данном случае активный узел нижней части правой доли полезен, так как производит более 60% от всего количества щитовидных гормонов железы. Объём правой доли с узлами составляет лишь 10,1 мл и не может оказывать никакого повреждающего (сдавливающего) влияния на окружающие структуры.
Узловой процесс в правой доле у этой пациентки полноценно обеспечивает её организм щитовидными гормонами. Учитывая доброкачественность узлов и их небольшой размер, но, главное, их важную роль в производстве собственных естественных гормонов (Т3 и Т4), операция по удалению правой доли, и, тем более, всей щитовидной железы противопоказана. Хирургическая тактика в таком случае окажет вред.
Этот пример наглядно демонстрирует значение и место сцинтиграфии в общей клинической диагностике. Показанием для сцинтиграфии в данном случае стала необходимость подтверждения гормонообразующей пользы узла для исключения необоснованной операции. Этот пример более подробно представлен в монографии «Классификации доброкачественных состояний щитовидной железы. Клинический диагноз» (2016).
Мифы о сцинтиграфии
Миф 1. Лет 15-20 назад даже врачи применяли сцинтиграфию для выявления злокачественности. Но это значение способа не подтвердилось. Запомните, сцинтиграфия не позволяет диагностировать злокачественность щитовидной железы. Раковые узлы бывают как холодными, так и горячими.
Миф 2. Мнение о том, что сцинтиграфия является главным диагностическим способом, позволяющим принять окончательное диагностическое решение, ошибочно. Сцинтиграфия ― дополняющий способ в обследовании. Она «видит» как количественно функционирует щитовидная железа, где и насколько активно её части (доли и дольки, в т.ч. узлы) производят гормоны. Это единственное и важное диагностическое преимущество сцинтиграфии. Поэтому сцинтиграфия лишь дополняет диагностический вывод, созданный на основании результатов УЗИ, анализа крови и термографии (см. пример с рисунками 2 и 3).
Миф 3. Некоторые пациенты опасаются сцинтиграфии, предожидая вредность процедуры. Сцинтиграфия не вредна, но и не абсолютно безвредна. При показании лучше сделать это исследование. Проведение сцинтиграфического исследования щитовидной железы однократно в год не оказывает значимого влияния на организм и компенсируется (восполняется) восстановительными силами организма. Одна процедура сцинтиграфии по раздражающему воздействию может быть приравнена к 2-3 процедурам УЗИ. Подумайте, что регулярное использование сотовых телефонов во много раз вреднее нужного для диагностики способа ― сцинтиграфии.
Как готовится к сцинтиграфии щитовидной железы
Подготовка к сцинтиграфии в основном сводится к ограничению употребления продуктов увеличенным количеством йода и медикаментов с йодом и гормонами щитовидной железы. Абсолютное ограничение на употребление йодистых, гормональных и тиреостатических препаратов в ближайшие 48 часов перед проведением сцинтиграфии.
Существует представление о том, что нужно создать идеальные условия для сцинтиграфии ― почти полностью исключить лекарственные средства и длительно не использовать в пище продукты с йодом. С этой позиции, например, предлагают за 3 месяца до сцинтиграфии прекращать приём любых медикаментов с йодом, за месяц ограничивать потребление йодсодержащих продуктов, за 3 недели прекращать употреблять щитовидные гормональные препараты (L-тироксин, Эутирокс) и за 1-2 недели тиреостатики (Мерказолил, Пропицил, Тирозол). Таким образом, добиваются безйодной и безмедикаментозной «чистоты» организма, предполагая, что результаты сцинтиграфии в таком случае будут самыми точными, соответствующими реальности.
Но врачу и пациенту обычно некогда ждать 1, 2 и 3 месяца для получения данных сцинтиграфии, которая служит уточняющим исследованием. Часто они нужны в ближайшие дни от момента основной диагностики. Кроме того, как можно прекратить медикаментозную помощь, если такая отмена приведёт к ухудшающим последствиям?
Поскольку сцинтиграфия показана не при всех заболеваниях щитовидной железы, то обязательно возьмите с собой направление на сцинтиграфию у своего врача-эндокринолога.
Некоторые радиологи требуют данные УЗИ щитовидной железы. Это желание радиологов не является обязательным для проведения сцинтиграфии. Напротив, без предварительного знания о структуре щитовидной железы, результат сцинтиграфии должен быть наиболее объективным, не искажённым. Но лучше не забыть и взять с собой «Протокол УЗИ щитовидной железы» вместе со снимками.
Что требовать от специалиста-радиолога
В результате проведенной сцинтиграфии вам должен быть предоставлен в письменном виде документ ― «Протокол сцинтиграфии щитовидной железы». В этом документе кроме анкетных сведений (название и адрес медучреждения, ФИО пациента и врача, даты и времени процедуры) должны присутствовать описание и заключение. При этом, к такому письменному документу должно обязательно прилагаться сцинтиграфическое изображение. При отсутствии протокола и/или снимка(-ов) оценка результатов сцинтиграфии другим врачом будет ограничена или невозможна.
Описание в протоколе сцинтиграфии должно быть полноценным! Важно не только словесно отразить картину радиоизотопного распределения в железе, но обязательно указать индекс захвата РФП и сообщить процентное распределение РФП между долями и внутри доли, в случае если есть узел. Часто радиологи пренебрегают такими обязательными сведениями, что ухудшает клиническую диагностику эндокринологом. Каждый пациент имеет право требовать от специалистов отразить в протоколе необходимые сведения. Обратите внимание радиолога на нужные вам сведения заранее, перед проведением диагностической процедуры (запишите названия этих показателей, чтобы грамотно общаться со специалистом).
Ложе щитовидной железы что это такое
Рак щитовидной железы (РЩЖ) является наиболее частой злокачественной опухолью эндокринных желез и составляет 1–3% в общей структуре онкологической заболеваемости. Хирургический метод служит основным в лечении высокодифференцированного рака щитовидной железы. Адекватным объемом хирургического вмешательства представляются гемитиреоидэктомия с удалением пирамидальной доли щитовидной железы и тиреоидэктомия. В некоторых эндокринологических клиниках до сих пор используется субкапсулярная резекция щитовидной железы с оставлением ткани щитовидной железы. Данный вид хирургического вмешательства является неадекватным для дальнейшего наблюдения или послеоперационного лечения радиоактивным йодом [1, 2]. При этом возникает необходимость повторного хирургического вмешательства с целью удаления остаточной ткани щитовидной железы. Также в этой зоне (VI уровень лимфоузлов) часто обнаруживаются метастазы, что также требует повторного хирургического вмешательства с целью дальнейшего мониторирования и послеоперационного лечения радиоактивным йодом.
При актуальности проблемы повторных операций в ложе щитовидной железы публикаций на эту тему недостаточно.
По данным некоторых авторов, процент мультицентрического характера роста опухоли при I–II стадиях является незначительным и составляет не более 1,9% случаев [1]. Возврат заболевания в большинстве случаев связан не с истинным рецидивом заболевания, а с дефектами первой операции. Ошибки допускаются как в отношении первичной опухоли, так и в отношении регионарных метастазов. Это связано, в первую очередь, с ненадлежащей ревизией щитовидной железы и зон регионарного метастазирования, ненадлежащим выполнением нерадикальных лимфаденэктомий [2].
Трудности до- и интраоперационной диагностики РЩЖ создают предпосылки для выполнения онкологически неадекватных операций объемом менее гемитиреоидэктомии (ГТЭ). При этом дальнейшая тактика ведения пациентов, перенесших такие операции, до конца не определена. Некоторые авторы рекомендуют оперировать повторно всех больных [3, 4], другие – в случаях доказанного рецидива рака [5]. Частота обнаружения опухолевых клеток в оставшейся ткани ЩЖ составляет 43,1–71,0%, а клинически выявляемый рецидив рака отмечается реже – у 24,5–35,0% больных [5, 6].
До настоящего времени имеются противоречивые суждения в определении неадекватного объема хирургического вмешательства при раке щитовидной железы. По нашему мнению, неадекватным объемом хирургического вмешательства при раке щитовидной железы считаются все случаи рецидива заболевания в этой области или оставшаяся ткань щитовидной железы при показаниях к лечению радиоактивным йодом.
Более чем за 30 лет в отделении опухолевой патологии органов головы и шеи ГАУЗ СО СООД проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы. Накоплен значительный опыт выполнения данного вида хирургических вмешательств, на основании которого было выявлено, что наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.
Ультразвуковая и КТ-диагностика неинформативна в течение первых 3 месяцев после первичного лечения, так как имеет место выраженный асептический, послеоперационный воспалительный процесс, что не обеспечивает адекватную диагностику и не позволяет спланировать необходимый объем хирургического вмешательства. Выделение возвратного гортанного нерва и паращитовидных желез становится трудновыполнимой задачей, что может привести к тяжелым осложнениям (таким как декомпенсированный гипопаратиреоз, паралич и срединный стеноз гортани).
Целью данного исследования являлось определение частоты и характера ближайших и отдаленных послеоперационных осложнений, определение хирургических аспектов минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
Материалы и методы исследования
Исследование проводилось на базе ГАУЗ СО «Свердловский областной онкологический диспансер» (ГАУЗ СО «СООД») города Екатеринбурга в отделении опухолевой патологии органов головы и шеи. Более чем за 30 лет в отделении проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы.
Дизайн исследования – ретроспективное, случай-контроль. В исследование включены 140 пациентов с диагнозом «злокачественное новообразование щитовидной железы» и наличием показаний для выполнения повторных оперативных вмешательств. В работе представлены данные с января 2016 г. по декабрь 2020 г.
Критериями отбора больных были:
1) гистологическое подтверждение диагноза «злокачественное новообразование щитовидной железы I–IV стадии заболевания»;
2) наличие остаточной ткани щитовидной железы с рецидивом;
3) наличие метастазов в центральной клетчатке шеи и/или ложе удаленной щитовидной железы;
4) наличие метастазов в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы;
5) наличие оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов;
6) наличие оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Определение стадии процесса включало в себя клинический осмотр, непрямую ларингоскопию, ультразвуковое исследование шейного лимфоколлектора I–VII уровней, ложа щитовидной железы. При необходимости уточнения распространенности опухолевого процесса проводилась КТ органов грудной клетки, органов шеи. При наличии метастазов в шейном лимфатическом коллекторе проводилось цитологическое подтверждение диагноза.
Результаты исследования и их обсуждение
Объем повторной операции определялся наличием остаточной ткани щитовидной железы с рецидивом, метастазами в центральной клетчатке шеи и/или ложе удаленной щитовидной железы, метастазами в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы, оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов, оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Объемы хирургических вмешательств представлены в таблице 1.
Объем проведенного хирургического вмешательства.
Удаление оставшейся доли щитовидной железы с противоположной стороны
Удаление оставшейся доли щитовидной железы с противоположной стороны, удаление центральной клетчатки на стороне поражения
Удаление культей щитовидной железы с двух сторон от 5 до 10 мм
Удаление доли щитовидной железы с противоположной стороны, удаление культи от 5 до 10 мм и центральной клетчатки на стороне поражения
Удаление культи щитовидной железы размерами от 5 до 10 мм и паратрахеальной клетчатки на стороне поражения
Удаление центральной клетчатки
Операции на лимфопутях шеи с удалением культи щитовидной железы
Операции на лимфопутях шеи с удалением центральной клетчатки
Операции на лимфопутях шеи с удалением культи щитовидной железы и центральной клетчатки
Из 140 выполненных операций 97 операций были повышенной технической сложности, которые требовали выделения возвратного гортанного нерва, дифференцировки паращитовидных желез в условиях послеоперационных рубцовых изменений после первой операции. Во всех случаях гистологически был подтвержден высокодифференцированный рак щитовидной железы.
Технические трудности выполнения повторных вмешательств:
1) склероз тканей ложа щитовидной железы (предшествующая РЙТ, недостаточный период времени между первичным и последующим вмешательствами);
2) высокий доступ при первичном вмешательстве;
3) диспозиция анатомических ориентиров;
4) анатомические особенности больного (ограничение подвижности ШОП, «короткая шея», ожирение).
8 пациентов поступили с односторонним парезом (параличом) после первичного вмешательства. Осложнения после повторных оперативных вмешательств представлены в таблице 2.
Характер и частота послеоперационных осложнений после повторного оперативного вмешательства
Односторонний парез голосовой складки
Двусторонний парез голосовых складок
Наибольшая частота послеоперационных осложнений приходилась на вторичный гипопаратиреоз (16,4%), что согласуется с данными литературы. Частота послеоперационных односторонних парезов голосовых складок составила 5,0%, в большинстве случаев они носили временный характер. Двусторонний парез голосовых складок выявлен у 1 пациента, что потребовало превентивного наложения трахеостомы с последующей деканюляцией через 11 суток после операции. Повторная трахеостомия и латерофиксация голосовых складок не потребовались.
Факторы минимизации риска осложнений:
1) предоперационная УЗ-разметка патологических очагов;
2) расширение классического доступа по Кохеру с дополнительным разрезом по срединной линии до яремной вырезки (при необходимости);
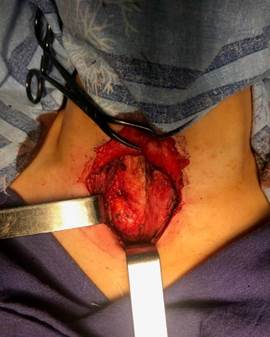
3) максимальная мобилизация кожного лоскута в верхне-нижнем направлении (рис. 1);
Рис. 1. Пример максимальной мобилизации кожного лоскута
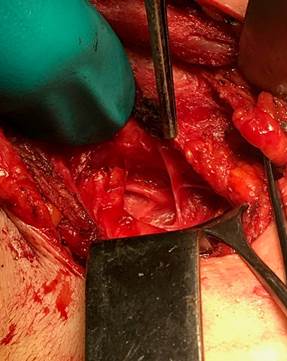
4) отсепаровка претрахеальных мышц от трахеи и ложа щитовидной железы (рис. 2);
Рис. 2. Отсепаровка претрахеальных мышц
5) при выраженном склерозе – пересечение претрахеальных мышц с последующим сшиванием при завершении операции;
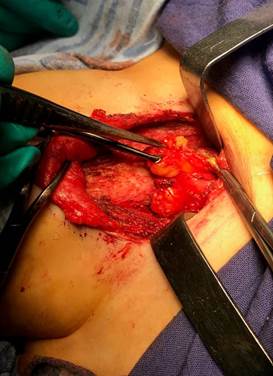
6) визуализация и выделение возвратного гортанного нерва (рис. 3);
Рис. 3. Визуализация и выделение возвратного гортанного нерва
7) щадящая хирургическая техника при визуализации и сохранении паращитовидных желез с целью выполнения радикального удаления патологических очагов (рис. 4).
Рис. 4. Визуализация и сохранение паращитовидных желез
Выводы
1. Определены частота и характер ближайших и отдаленных послеоперационных осложнений.
2. Определены хирургические аспекты минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
3. Наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.