маточно трубный рефлюкс что это такое симптомы
Спайки маточных труб
Спайки маточных труб — это наиболее часто встречающееся осложнение воспалительных гинекологических заболеваний, при котором происходит частичная или полная облитерация (заращение) просвета маточной трубы соединительной тканью.
Нелеченные спайки (синехии) становятся причиной непроходимости маточных (фаллопиевых) труб, что чревато бесплодием, а также высоким риском развития внематочной беременности. Согласно данным медицинской статистики, каждый четвёртый случай женского бесплодия вызван именно спайками фаллопиевых труб.
Причины возникновения
Чаще всего синехии возникают как результат перенесённого сальпингита (воспаления маточных труб). Своевременность и адекватность проведённой терапии уменьшает риск развития спаечного процесса, но не исключает его на 100%.
Значительно реже заращение просвета маточных труб оказывается вызвано другими причинами:
1. Эндометриоз маточных труб: гормональная патология, при которой эндометрий матки разрастается за пределы органа.
2. ЗППП (заболевания, передающиеся половым путём): генитальный герпес, гонорея, сифилис, хламидиоз и прочее.
3. Воспалительные заболевания органов малого таза: спровоцировать рост спаек маточных труб могут любые воспалительные процессы во влагалище, цервикальном канале, яичниках, матке или нижних отделах кишечника.
4. Хирургические вмешательства: осложнение после таких процедур, как аборт, роды через кесарево сечение, выскабливание полости матки, гистеросальпингография и т. д.
Иногда синехии развиваются на фоне длительного приёма иммунодепрессантов или сильных антибиотиков, вызвавших активацию патогенной микрофлоры.
Симптомы и признаки
Спайки маточных труб, при отсутствии воспалительных процессов, протекают совершенно бессимптомно и никак не беспокоят женщину. Заподозрить наличие синехий можно только по длительно не наступающей беременности — больше одного года.
Если спайки протекают одновременно с воспалением маточных труб, то пациентки могут жаловаться на боли, ощущение тяжести и дискомфорта в паховой зоне или внизу живота.
Диагностика
Приоритетным методом диагностики спаек маточных труб остаётся гистеросальпингография — рентгенологическое исследование, выполняемое после наполнения полости матки специальным контрастным веществом, позволяющим полностью оценить степень и особенности заращения просвета фаллопиевых труб.
Также выявить спайки можно при помощи следующих диагностических методик:
1. Фаллопоскопия: визуальный осмотр внутренней поверхности маточной трубы, выполняемый при помощи фаллопоскопа (эндоскопического инструмента в форме длинного зонда с камерой и подсветкой на конце).
2. Хромосальпингоскопия: полость матки заполняется красящим веществом, после чего врач через лапароскоп наблюдает, проходит ли оно через маточную трубу.
3. Эхогистеросальпингоскопия: УЗИ маточных труб, выполняемое после введения в полость матки физраствора.
Способы лечения
Поскольку синехии фаллопиевых труб не представляют никакой угрозы для жизни и здоровья, их лечение необходимо только в ситуации, когда пациентка намеревается рожать детей. Если деторождение больше не входит в жизненные планы женщины, то восстановление проходимости маточных труб не требуется.
Лечение спаек в маточных трубах возможно консервативным и хирургическим методами.
Консервативная терапия
Правильное сочетание противовоспалительных, антибактериальных, ферментных, гормональных и иммунокорригирующих препаратов, а также биогенных стимуляторов нередко запускает процесс саморазрушения соединительной ткани в маточных трубах.
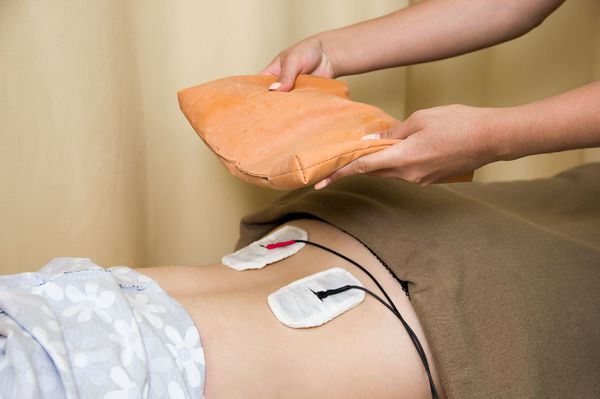
Ускорить рассасывание спаек помогают физиотерапевтические процедуры (магнитотерапия, электрофорез, электростимуляция), а также гинекологический массаж и грязелечение.
Следует отметить, что консервативная терапия наиболее эффективна как средство профилактики синехий, когда спайки только-только стали образовываться на фоне воспалительного процесса. Застарелые, то есть полностью сформировавшиеся спайки убрать консервативными методами очень трудно.
Хирургическое лечение
Для удаления спаек в просвете маточных труб применяется лапароскопия, в ходе которой врач проделывает новое отверстие в фаллопиевой трубе, чем восстанавливает её проходимость. После завершения операции женщине прописывается курс медикаментозного лечения.
Несмотря на низкую инвазивность (травматичность) лапароскопического вмешательства и короткий период реабилитации, данный метод терапии не гарантирует рецидива с повторным образованием спаек.
Если добиться устойчивой проходимости маточных труб не получается, женщине рекомендуется воспользоваться ЭКО (экстракорпоральное оплодотворение яйцеклетки).
Клинический прогноз
Общий прогноз в целом благоприятный. Применение современных малоинвазивных методов терапии и/или искусственного оплодотворения позволяет женщине успешно забеременеть и родить здорового ребёнка более чем в 85% случаев.
Непроходимость маточных труб
Развитие современной реконструктивно-пластической хирургии и вспомогательных репродуктивных технологий дает высокие шансы наступления беременности с диагнозом непроходимость маточных труб или их отсутствие.
Нормальное строение и функционирование маточных труб
Маточные трубы представляют собой тонкие трубочки длиной около 8-10 см. Стенка маточной трубы состоит их 3 слоев – слизистого, мышечного, серозного. Начало маточной трубы исходит из стенки матки в области угла и открывается фимбриальным отделом к яичнику. Просвет маточной трубы равномерно расширяется от матки к яичнику, представляя собой воронку. Именно фимбриальный отдел играет важную роль в захвате яйцеклетки и направлении по маточной трубе в полость матки. Только при сохраненном фимбриальном отделе маточной трубы, а также ресничек слизистой маточной трубы возможен транспорт яйцеклетки в полость матки.
Яйцеклетка не наделена возможность самостоятельно передвигаться по маточной трубе, только сокращение маточной трубы и синхронное движение ресничек продвигают яйцеклетку в полость матки. Если фимбрии повреждены воспалительным или/и спаечным процессом, то у эпителия может полностью или частично отсутствовать способность захватывать яйцеклетку и продвигать её по трубе. Повреждение реснитчатого эпителия сильно препятствует оплодотворению, значительно снижая его шансы. Иногда маточная труба проходима механически, а при выполнении тубоскопии выявляется полное разрушение реснитчатого эпителия маточной трубы. В таких случаях можно говорить о возникновении внематочной беременности при внешне сохраненной и проходимой маточной трубе. В том случае, когда проходимость маточных труб затруднена или реснички не способны полноценно функционировать, существует вероятность возникновения внематочной (эктопической) беременности.
Причины непроходимости маточных труб
К причинам, повлекшим непроходимость маточных труб относят:
Полная непроходимость возникает, когда все отделы трубы или её часть непроходимы. Причиной постановки данного диагноза часто становится воспаление органов малого таза, которое возникает из-за специфической или неспецифической инфекции или наружного генитального эндометриоза. При эндометриозе, выстилающая внутреннюю поверхность матки ткань разрастается в размерах за пределами её полости. Эндометриоз вызывает непроходимость труб, образованию в них спаек. При высокой степени развития эндометриоза возрастает и вероятность распространения спаек. Симптомы эндометриоза могут выражено проявляться не у всех женщин. Если отсутствуют обильные менструальные выделения или менструальный цикл сопровождается спазмами, то заболевание трудно диагностируется. Достоверно определить наличие эндометриоза можно методом лапароскопии.
Инфекции маточных труб
Инфицирование органов малого таза может произойти из-за развития аппендицита или колита, наличия инфекции в кишечнике, наличия заболеваний, передающихся мочеполовым путём. Частое спринцевание может спровоцировать появление инфекции в малом тазу, в большей части это относится к неспецифической инфекции. Женщина может и не знать, что она перенесла серьёзную инфекцию, которая привела к непроходимости маточных труб. Только пытаясь забеременеть, она узнаёт о своей болезни в процессе обследования. Наиболее распространёнными причинами возникновения инфекций в малом тазу являются заболевания, передающиеся половым путём.
В прошлые годы наиболее часто выявлялась гонорея, в настоящее время — хламидиоз. Повторные заболевания хламидиозом часто приводят к бесплодию вследствие непроходимости маточных труб. Но даже единичного случая может хватить, для того, чтобы проходимость маточных труб была утрачена.
Современные лекарственные средства сравнительно легко излечивают от гонореи и хламидиоза, а вот спаечный процесс в малом тазу медикаментозной коррекции не поддается. Именно поэтому, диагностируя бесплодие, врач назначает анализ на выявление этих инфекций не только методом ПЦР, но и путем определения антител в крови.
У женщин, не имеющих инфекций в органах малого таза, всё же могут возникать спайки в области яичников и маточных труб. К их появлению может привести операция на яичниках или других органах брюшной полости, то есть развивается спаечный процесс послеоперационного генеза. Вероятность появления спаек повышается, если операция была обширной или осложнялась инфекцией, сопровождалась постановкой дренажей в брюшную полость. Например, разрыв аппендикса, массивное внутрибрюшное кровотечение. Сперматозоид может не встретить на своём пути яйцеклетку даже при незначительной деформации трубы. Также повышается вероятность внематочной беременности.
Диагностика проходимости маточных труб
Для исследования возможных причин бесплодия очень важно провести обследование на проходимость маточных труб, так как трубный фактор бесплодия часто встречается. Проходимость маточных труб определяется двумя методами: гистеросальпинографией и диагностической лапароскопией.
Гистеросальпингография или метросальпингография (ГСГ или МСГ) относится к рентгенологическим исследованиям. В матку вводится специальное контрастное вещество, которое помогает визуализировать внутреннее состояние полости матки и фаллопиевых труб. Чтобы исключить возможность облучения оплодотворённой яйцеклетки, данное рентгенологическое исследование проводится сразу после окончания менструации. При выполнении гистеросальпингографии в данном менструальном цикле нежелательно планировать беременность.
Гистеросальпингография производится без наркоза под местным обезболиванием. Требуется лишь принять небольшую дозу обезболивающего препарата внутримышечно или выполнить парацервикальную блокаду. Это снимет дискомфорт, а рентгеновская процедура вызовет максимум незначительные спазмы. Для снижения риска внести в брюшную полость инфекцию, некоторые врачи назначают антибиотики. Результаты ГСГ дадут понять, насколько проходимы трубы и нормально ли состояние полости матки. Однако точность этого метода составляет лишь 83%.
Медицинская практика показывает, что ГСГ может привести к наступлению беременности за несколько первых циклов овуляции. Это объясняется промывающим эффектом вводимого контрастного раствора. Гистеросальпингография на сегодня является одним из самых важных этапов первичного обследования при бесплодии. Проходимость фаллопиевых труб проверяют и под контролем ультразвукового исследования. Такая процедура называется соногистеросальпингоскопией (СГСС). Она схожа с ГСГ, но исключает облучение органов малого таза, так как вместо контрастного вещества вводится стерильный физиологический раствор.
Недостатком УЗИ проходимости маточных труб является его низкая достоверность, поскольку рентгеновский аппарат намного точнее, чем УЗИ-аппарат. Хотя рентгеновские снимки позволяют точно оценить проходимость труб и состояние матки, но они не дают достаточного представления о спаечном процессе и очагах эндометриоза, которые могут стать причинами бесплодия.
Наружную поверхность маточных труб лучше оценивает лапароскопия. Данное исследование дополняет результаты ГСГ и проводится под общим наркозом. Эндоскоп, небольшой оптический медицинский инструмент, вставляется в брюшную полость через отверстие в самом пупке или рядом с ним. Врач лапароскопом исследует яичники, матку, трубы, осматривает брюшину и брюшную полость. Окрашенное вещество, поступающее через цервикальный канал в матку и маточные трубы, показывает, проходимы ли они. Для выполнения хирургических манипуляций, в область малого таза, через разрез в лобковой области, вводят дополнительные хирургические инструменты через 3 мм проколы. Во время лапароскопии возможно рассечение спаек, удаление кист яичников и миоматозных узлов матки, шейвинг (иссечение) очагов эндометриоза.
Снимки гистеросальпингографии

Правая маточная труба непроходима в ампулярном отделе.
Левая маточная труба свободно проходима.
Буква «R» на снимке указывает на правую сторону пациентки.
Стрелкой показано препятствие в ампулярном отделе правой маточной трубы.
Правая и левая маточная труба проходима с затруднением ввиду наличия двусторонних вентильных сактосальпинксов.
На снимке четко видны расширенные и извитые маточные трубы.
Стрелкой показана маточная труба слева с наличием вентильного сактосальпинкса.
Буква «R» на снимке указывает на правую сторону пациентки.
Левая маточная труба свободно проходима.
Правая маточная труба непроходима в интрамуральном отделе.
Стрелкой показано наличие препятствия в устье правой маточной трубы.
Буква «R» на снимке обозначает правую сторону пациентки.
Левая маточная труба непроходима в ампулярном отделе.
Правая маточная труба проходима с затруднением ввиду наличия вентильного сактосальпинкса справа.
Стрелкой показан вентильный сактосальпинкс справа.
Буква «R» на снимке указывает на правую сторону пациентки.
Методы лечения при непроходимости маточных труб
Непроходимость маточных труб в различных отделах ликвидируется путём лапароскопии. Это хирургическая операция, позволяющая видеть органы малого таза и брюшной полости. Ранее такие операции проводились путём лапаротомии — полостной операции с повышенным риском повторного образования спаек.
В настоящее время большинство гинекологических операций производятся путем лапараскопии в Москве. После нее пациентки восстанавливаются значительно быстрее при минимальном проценте осложнений.
Микрохирургические методы позволяют удалять при лапароскопии спайки в брюшной полости и восстановить проходимость маточных труб. Микрохирургические методы лечения проводятся под увеличением, поэтому они очень точные и высокоэффективные. При таком лечении удаётся восстановить даже маточные трубы. Повторные реконструктивно-пластические операции на маточных трубах редко приводят к беременности. Поэтому важно, чтобы первая операция прошла успешно и была тщательно проведена опытным гинекологом. Большие сомнения вызывает необходимость многократных операций на маточных трубах. Анализ зарубежной литературы показывает, что повторные лапароскопические операции имеют низкую эффективность.
Накопленный опыт говорит, что наступление беременности при таких гинекологических операциях составляет всего 10%. Положительный результат операции во многом зависит от степени поражения маточных труб и в большей части фимбриального отдела и реснитчатого эпителия.
Несмотря на усилия гинеколога, возможно появление новых спаек, сводящих эффективность лапароскопии к минимуму. Если спайки расположены только вокруг труб, при хирургическом методе лечения беременность наступает в 50% случаев. Частота наступления беременности снижается, если фимбрии (реснички на конце маточной трубы) имеют множественные повреждения спаечным процессом. При непроходимости в ампулярном отделе, операция даёт от 20 до 30% положительных результатов. Хирургия при частичной непроходимости труб помогает добиться беременности, но она неэффективна при полной непроходимости. Восстановив механическую проходимость маточной трубы, не всегда удаётся восстановить нормальную работу реснитчатого эпителия и гладкой мускулатуры труб.
Пациенткам повторно даже не предлагают восстановить проходимость маточных труб лапароскопическим методом, так как процент наступления беременности крайне мал, зато часто происходит внематочная беременность. Имея такой диагноз, лучше всего обратиться к экстракорпоральному оплодотворению (ЭКО). Внематочная беременность опасна тем, что при её наступлении возможен разрыв фаллопиевых труб с обильным кровотечением, что создаёт угрозу жизни пациентки.
Очень важно при наступлении беременности вовремя обращаться к врачу.
Особенно это актуально для женщин, перенёсших операцию на трубах. С помощью экстакорпорального оплодотворения легко преодолевается трубно-перитонеальное бесплодие. Яйцеклетка, извлекается из яичников, минуя маточные трубы. Эмбрионы, полученные в лаборатории, сразу переносятся в матку. В случаях тяжёлого повреждения труб, ЭКО — наиболее предпочтительный вариант лечения, по сравнению с реконструктивно-пластической операцией на маточных трубах.
Причины, признаки непроходимости маточных труб, диагностика, лечение
Автор:
Акушер-гинеколог, врач ультразвуковой диагностики
Признаки непроходимости маточных труб, диагностика, лечение
Непроходимость маточных труб – это отсутствие их полноценного просвета, из-за чего создаются неблагоприятные условия для оплодотворения яйцеклетки и ее дальнейшего передвижения. Лечение непроходимости маточных труб – действительно одна из серьезных проблем в гинекологии. Нозологию часто выявляют у здоровых женщин моложе 30 лет.
Бесплодие у женщин в 20-30% случаев наступает именно из-за возникшей непроходимости маточных труб. При таких обстоятельствах оно довольно стойкое к воздействию консервативных методик и для устранения требует терпения и существенных усилий со стороны медиков и самих пациенток.
Хоть овуляция при непроходимости маточных труб и сохранена, наблюдаются такие неприятные процессы:
Описанные процессы сами по себе никак не манифестируются. Женщина не догадывается о них, так как симптомов непроходимости маточных труб просто нет.
Виды и причины непроходимости маточных труб
Непроходимость маточных труб бывает:
Анатомические причины нозологии – отсутствие одной или обеих труб, их врожденная недоразвитость, частичное или полное блокирование просвета. Физиологическими факторами являются ухудшение тонуса трубы, неподатливость ее мышечного слоя, ухудшение двигательной активности ресничек или хаотичность их действий. Причины полной непроходимости маточных труб могут быть и анатомическими, и физиологическими.
Чаще всего непроходимости маточных труб предшествуют заболевания половой системы женщины и любых других внутренних органов:
Из медицинских манипуляций к развитию непроходимости маточных труб в основном приводят:
Рубцы и спайки – это прямое показание к операции при диагнозе непроходимости маточных труб. Также частая причина непроходимости – сильная отечность слизистой оболочки труб.
Симптомы непроходимости маточных труб
Сама по себе непроходимость маточных труб не вызывает никаких экстраординарных ощущений. Единственная жалоба пациенток, которая способна указать на непроходимость, – невозможность забеременеть даже при повышенной активности половой жизни.
Можно ли вылечить непроходимость маточных труб, если отсутствует клиника, а значит и понимание, что именно нужно лечить? Важно ориентироваться на то, что пациентки могут жаловаться на изменения в связи с болезнью, спровоцировавшей непроходимость. Настороженность должны вызвать:
Если трубный просвет сохранился хотя бы частично, при непроходимости маточных труб можно забеременеть, но при этом есть риск развития внематочной беременности. Ее главные признаки:
Диагностика
Диагноз непроходимости маточных труб требует подтверждения с помощью дополнительных диагностических методов. Наиболее информативные:
Лечение. Операция при диагнозе непроходимости маточных труб
Для ликвидации непроходимости маточных труб в первую очередь следует лечить заболевания, которые стали толчком к ее развитию. Их нужно купировать как можно раньше, чтобы в маточных трубах не успели развиться процессы дегенерации. Из популярных назначений:
Если в трубах развились структурные изменения, то применяют хирургическое лечение, его объемы зависят от причин и выраженности непроходимости. Это:
После пластики маточных труб растет риск внематочной беременности. Более подробно об этом – на нашем сайте Добробут.ком.
Также широко практикуют способ экстракорпорального оплодотворения (ЭКО) – беременность при непроходимости маточных труб может наступить и с одной попытки, и с нескольких. Показания к привлечению ЭКО:
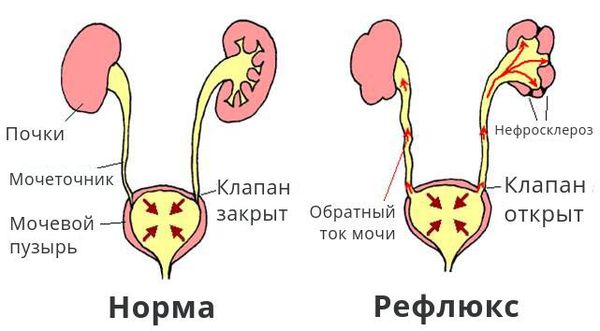
Что такое пузырно-мочеточниковый рефлюкс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаевой Елены Петровны, нефролога со стажем в 20 лет.
Определение болезни. Причины заболевания
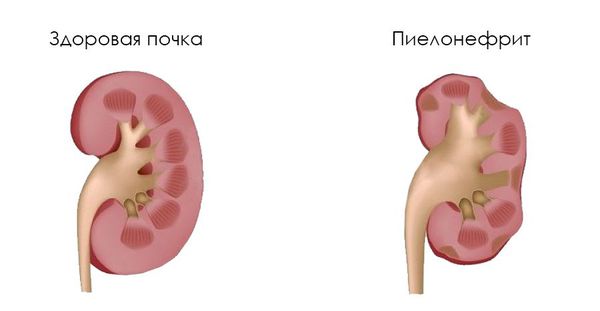
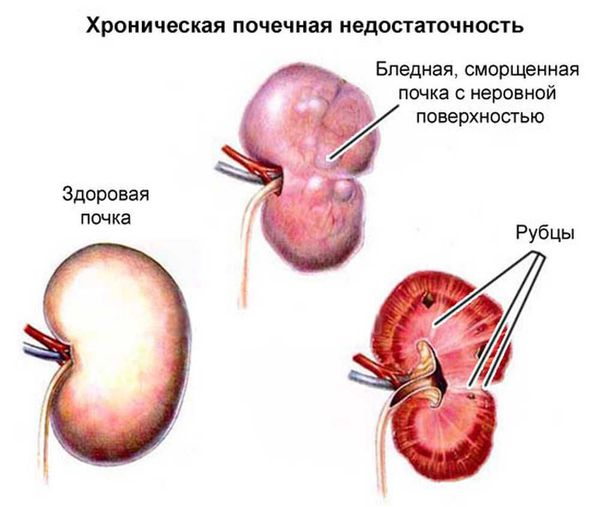
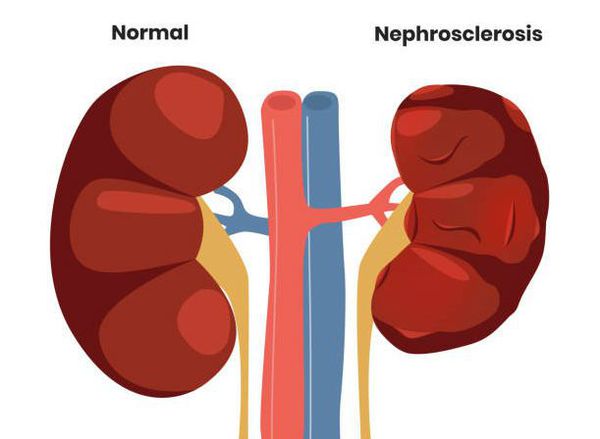
Обратный ток мочи впоследствии приводит к рефлюкс-нефропатии (нефросклерозу, фиброзу). Суть патологии в том, что структурно-функциональные единицы почки (нефроны) погибают и их замещает соединительная ткань. В результате почки уплотняются, сморщиваются, уменьшаются в размерах и перестают выполнять свои функции, вплоть до развития терминальной почечной недостаточности.
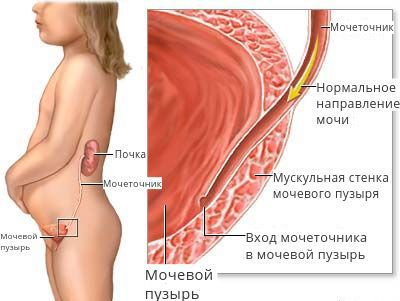
ПМР у детского населения чаще всего является результатом врождённой аномалии развития анатомических образований (мочеточников, УВС), вовлечённых в процесс физиологической динамики мочи. В этом случае рефлюкс считается первичным и иногда сочетается с другими пороками органов мочевой системы.
Нарушение резервуарной и эвакуаторной функции мочевого пузыря (нейрогенная дисфункция мочевого пузыря — НДМП), сопровождающееся повышением внутрипузырного давления, является достаточно частой причиной появления пузырно-мочеточникового рефлюкса у детей и взрослых.
Причиной ПМР могут стать врождённые аномалии развития органов мочевой системы:
Также пузырно-мочеточниковый рефлюкс может выступить в составе серьёзных генетических синдромов:
У взрослых пациентов затруднённый поток мочи с последующим забросом её в вышележащие отделы мочевыделительного тракта является результатом множества причин:
Симптомы пузырно-мочеточникового рефлюкса
Наиболее вероятными признаками пузырно-мочеточникового рефлюкса являются эпизоды повышения температуры, чаще до фебрильных цифр (от 38 до 39 °С), без установленной причины. При этом объективный осмотр пациента не выявляет каких-либо признаков инфекционного процесса. Однако коварство рассматриваемого патологического состояния заключается в его способности маскироваться под другие заболевания, либо в некоторых случаях протекать бессимптомно. В таких случаях своевременная диагностика затруднена, что увеличивает вероятность и скорость развития нефросклероза.
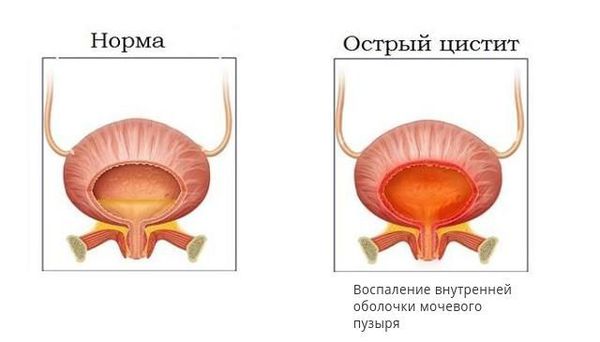
Клиника острого цистита также является «тревожным звонком» в пользу возможного рефлюкса. При этом самыми характерными оказываются симптомы расстройства процесса мочеиспускания: поллакиурия (учащённое мочеиспускание), олигакиурия (редкие мочеиспускания), странгурия (болезненность при произвольном извержении мочи), ложные позывы к акту мочеиспускания, чувство неполного опорожнения мочевого пузыря и др. Вместе с этим происходит изменение мочевого осадка, для которого характерно повышение количества лейкоцитов и эритроцитов и особенно капля алой крови в конце акта мочеиспускания.
Ещё до постановки диагноза больные нередко обращают внимание на помутнение мочи, неприятный запах, изменение консистенции. В первую очередь это свидетельствует о наличии инфекции мочевыводящих путей, осложнившей пузырно-мочеточниковый рефлюкс. Среди изолированных нарушений акта мочеиспускания особенное значение придают двух-, трёхфазным мочеиспусканиям, которые являются результатом истечения мочи, скопившейся в вышележащих отделах мочевыделительной системы при активном рефлюксе. Иногда единственным признаком заболевания может выступить непроизвольное мочеиспускание в ночное время, появившиеся случаи дневного недержания, либо неудержания мочи в сочетании с мочевым синдромом (изменением объёма, состава и структуры мочи) или без него.
Повторные случаи инфекции мочевой системы неустановленной локализации, бессимптомная бактериурия (повышенное содержание бактерий в моче) также позволяют заподозрить пузырно-мочеточниковый рефлюкс. А иногда могут быть его единственным проявлением, что, несомненно, диктует необходимость наблюдения за пациентом.
Нередко допустить наличие ПМР позволяет длительный постоянный, либо повторяющийся болевой синдром. Дети старшего возраста и взрослые, как правило, жалуются на боли в поясничной области, самостоятельные и после мочеиспускания. Боль также может локализоваться в крестце, а у пациентов раннего дошкольного возраста — в животе. При этом не представляется возможным связать её возникновение с приёмом пищи или актом дефекации, что исключает болезни желудочно-кишечного тракта.
Некоторые клинические признаки: пастозность (отёчность) лица, отёки на ногах, периодическое или постоянное повышение артериального давления, астения, остеопороз и др., к сожалению, иногда являются первыми проявлениями болезни. Также они свидетельствуют о латентном хроническом пиелонефрите, разрастании соединительной ткани с образованием рубцов (фиброзировании почек/рефлюкс-нефропатии) и хронической почечной недостаточности.
В некоторых случаях в результате длительного субклинического инфекционно-воспалительного процесса в мочевыделительной системе с развитием рефлюкс-нефропатии и почечной недостаточности выявляется задержка физического развития. Это может стать отправным критерием для дальнейшей диагностики и выявления дополнительных симптомов пузырно-мочеточникового рефлюкса. Клинико-лабораторные признаки анемии без обнаружения её причин и стойкости к стандартной терапии также могут указывать на длительно-существующий ретроградный ток мочи с развитием воспаления и выраженного нарушения почечных функций.
Патогенез пузырно-мочеточникового рефлюкса
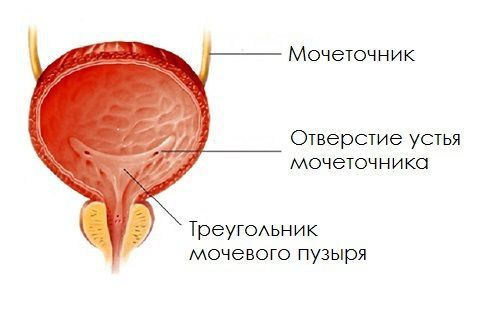
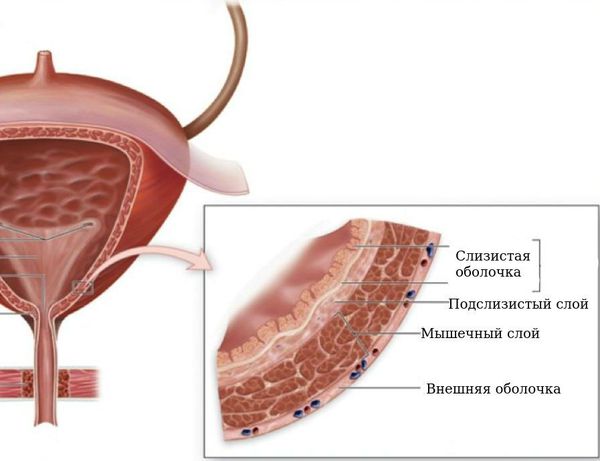
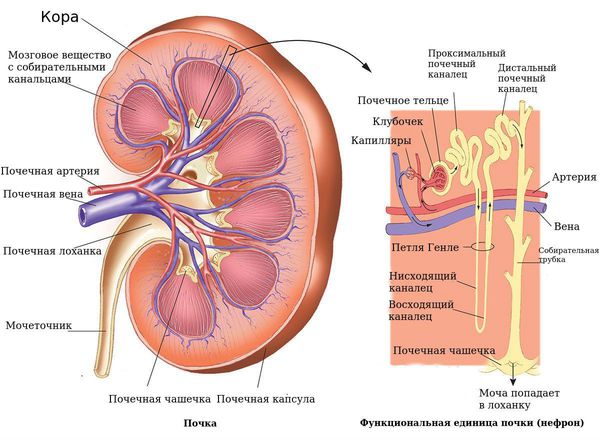
Формирование физиологически полноценного пузырно-мочеточникового соустья с достаточным количеством мышечных и элластических структур начинается с эмбрионального периода развития и заканчивается в школьном возрасте. К 9-14 годам снаружи от циркулярного слоя начинает формироваться третий слой из продольных пучков гладкомышечных волокон.
Этот слой завершает процесс формирования физиологических сфинктеров, или гидравлических жомов, что препятствует обратному забросу мочи из мочевого пузыря в вышерасположенные отделы мочевыделительной системы. В этом случае внутрипузырная часть мочеточника, заключаясь между слизистым и мышечным слоями мочевого пузыря, становится сомкнутой при наполнении последнего мочой. При правильном формировании замыкательных механизмов эластичность и мышечный тонус помогают неизменённому мочеточнику адаптироваться к меняющемуся объёму мочевого пузыря и давлению в нём.
Если подслизистый отдел мочеточника уменьшен или практически отсутствует, если в мочепузырном треугольнике недостаточно гладкомышечных и соединительнотканных клеток, если давление в мочевом пузыре повышается по ряду ранее перечисленных причин, то формируется уретеротригональный дефект и происходит обратный заброс мочи, что способствует инфицированию вышерасположенных отделов мочевого тракта.
При этом микроорганизмы (чаще кишечная палочка, протей, клебсиелла и др.) благодаря наличию жгутиков и ворсинок более легко, чем в случае нормальной нисходящей уродинамики, адгезируются (прилипают) на уроэпителии, подавляя его местную иммунную защиту (макрофаги, лимфоциты, иммуноглобулин А, цитокины, белок Тамма — Хорсфалла и др.). Далее бактерии размножаются и выделяют продукты своей жизнедеятельности, вызывая общеинтоксикационные симптомы, а также расстройства мочеиспускания, болевые ощущения и т. п. Запускается каскад защитных реакций организма:
Высокая эпизодическая лихорадка в случае ПМР является отражением синтеза первичных и вторичных пирогенов — факторов, вызывающих подъём температуры тела (IL-1, IL-6, FNО – фактора некроза опухоли и др.). Они активизируются в результате растяжения лоханки и давления на почечную ткань или вследствие течения инфекционного процесса в мочевых путях.
Болевой синдром при течении рефлюкса может появиться по разным причинам:
Классификация и стадии развития пузырно-мочеточникового рефлюкса
В зависимости от причины выделяют два типа пузырно-мочеточникового рефлюкса:
По частоте возникновения пузырно-мочеточниковый рефлюкс бывает двух видов:
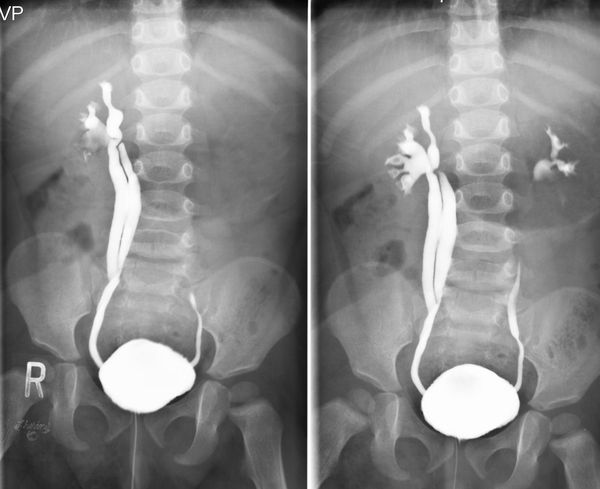
По тяжести протекания, согласно данным рентгеноурологического исследования (микционной цистографии), различают следующие формы рефлюкса:
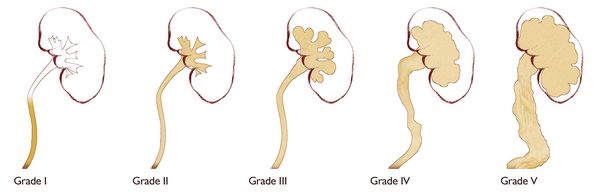
По физиологической выраженности различают пять степеней рефлюкса, выявляемые при микционной цистоуретерографии:
I степень — забрасывание рентгеноконтрастного вещества в дистальный отдел мочеточника без изменения его диаметра.
II степень — заполнение рентгеноконтрастным веществом мочеточника и чашечно-лоханочной системы без их расширения.
III степень — полостная система заполнена, мочеточник и лоханка расширены, но контуры чашечек не деформированы.
IV степень — расширенный мочеточник несколько извит, чашечки значительно уплощены, происходит умеренное истончение паренхимы почек.
Следует отметить, что помимо указанных критериев классификации при постановке диагноза необходимо учитывать осложнение рефлюкса, факт наличия рефлюкс-нефропатии, степень нарушения почечных функций.
Осложнения пузырно-мочеточникового рефлюкса
Диагностика пузырно-мочеточникового рефлюкса
Своевременное выявление пузырно-мочеточникового рефлюкса, качественное лечение и мониторинг позволяют предотвратить серьёзные осложнения с разрушительными последствиями для органа и организма в целом.
Тщательно собранный анамнез (включая семейный) составляет основу диагностики. Необходимо выяснить:
Физикальное обследование имеет не последнее значение в постановке диагноза. При этом обращают внимание на физическое развитие ребёнка, цвет кожи и слизистых, эластичность и влажность. Их патологические изменения могут быть признаком скрытого воспалительного процесса в мочевой системе, в том числе хронической почечной недостаточности. Наличие отёков различной локализации предоставляет возможность заподозрить снижение водовыделительной функции почек, сопутствующей ПМР. Необходимы осмотр и пальпация живота и поясничной области с оценкой болезненности в рёберно-позвоночных, рёберно-поясничных, мочеточниковых точках. Обязательным при любом виде объективного обследования является измерение артериального давления, частоты дыхательных движений, сердечных сокращений. Больному или его законному представителю необходимо в течение 2-3 суток регистрировать ритм спонтанных мочеиспусканий. Это поможет выявить картину функционального состояния мочевого пузыря.
Общий анализ крови косвенно указывает на какое-либо почечное страдание (анемию, лейкоцитоз, ускоренное СОЭ). Биохимичекий анализ крови с изменением нормальных показателей креатинина, мочевины, мочевой кислоты, электролитов свидетельствует о нарушенных канальцевых и клубочковых функциях. Проба Реберга, либо расчёт показателя скорости клубочковой фильтрации (очищения крови от продуктов обмена), рассчитанной по формуле Шварца, уточняет степень нарушения в почках.
Общий анализ мочи помимо воспалительных изменений, характерных для ПМР, может показать стойкую изолированную протеинурию (увеличение количества белка в моче), которая отражает присутствие рубцового процесса в почках при рефлюкс-нефропатии. Факт нарушения процессов концентрирования мочи при получении результатов диагностических проб (пробы Зимницкого) свидетельствует о снижении канальцевых функций. Регулярный посев мочи при установленном рефлюксе (не менее одного раза в шесть месяцев) помогает уточнить этиологию и стадию течения воспалительного процесса.
Из инструментальных методов исследования самым доступным является УЗИ органов мочевой системы, при котором обнаруживают косвенные признаки рефлюкса:
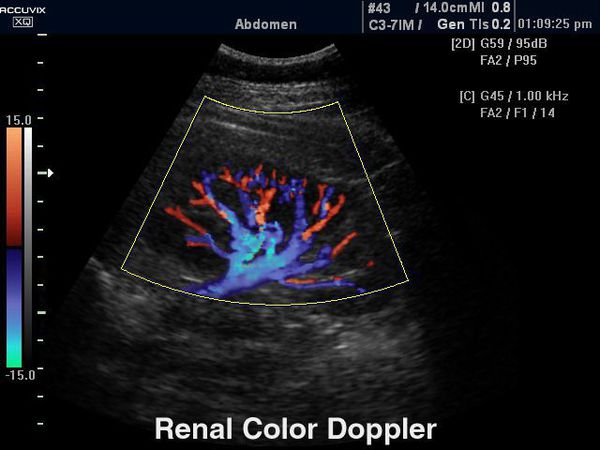
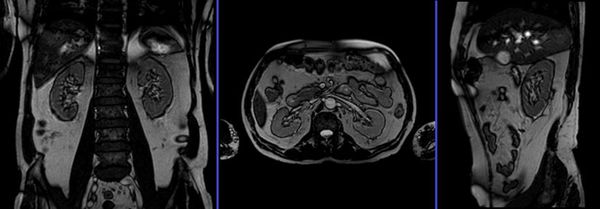
Доплерография (дуплексное сканирование почечного кровотока) позволяет определить состояние интраренальной гемодинамики, что ранее других методик визуализирует начало рефлюкс-нефропатии.
Первостепенным рентгеноконтрастным методом диагностики является микционная цистоуретрография (МЦУГ), позволяющая подтвердить, либо исключить заподозренный пузырно-мочеточниковый рефлюкс, а также установить его степень.
При радиоизотопной цистографии (РЦ) воздействие радиации значительно меньше, чем при МЦУГ, однако анатомические детали отражаются несколько слабее.
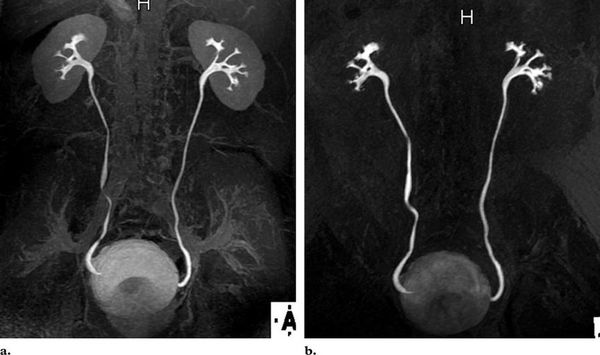
Всем больным с установленным ПМР ΙIΙ-IV степени показано проведение экскреторной урографии. Исследование осуществляется путём внутривенного введения рентгеноконтрастного препарата с последующим выполнением рентгенологических снимков. Данный метод позволяет визуализировать верхние мочевые пути и оценить их функциональность.
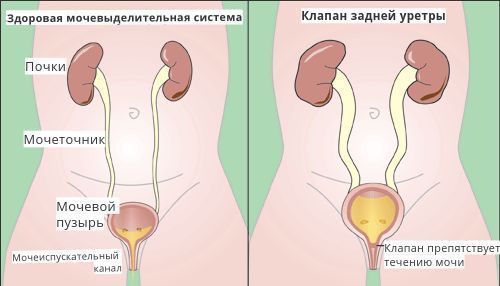
Иногда выполняется уродинамическое исследование:
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий).
Статическая и динамическая нефросцинтиграфия (введение и регистрация выведения радиоизотопа) с последующей оценкой на сцинтиграмме послойной структуры, размеров почек при уже установленном ПМР проводиться регулярно. Радиоизотопная ренография оценивает работу почек и скорость выведения мочи из организма справа и слева в отдельности, частота исследований определяется индивидуально. Магнитно-резонансная томография, позволяющая подробно оценить паренхиму, наличие рубцов и аномалий, является нечастой альтернативой экскреторной урографии.
Обязательным является наблюдение специалистов: терапевта/педиатра, нефролога, уролога, стоматолога, оториноларинголога, по показаниям — невролога, офтальмолога, ортопеда. Целью наблюдения должна быть профилактика инфекций и перманентного повреждения почечной паренхимы, а также его поздних осложнений. Для этого назначается антибиотикопрофилактика, ренопротективная терапия и/или хирургическая коррекция рефлюкса.
Лечение пузырно-мочеточникового рефлюкса
В настоящее время не существует чётких представлений о выборе и эффективности способов и методов лечения в каждой конкретной клинической ситуации. Лечебные варианты представлены консервативной терапией и оперативными вмешательствами (эндоскопические, лапароскопические и открытые операции), изолированно или в комбинации.
Индивидуальный выбор и успех лечения пузырно-мочеточникого рефлюкса зависит от идентификации его степени, возраста больного, стадии течения воспалительного процесса, наличия почечных рубцов, функционального состояния поражённой почки, ёмкости и функции мочевого пузыря, наличия сочетанных аномалий мочевого тракта, сопутствующей патологии, длительности течения болезни и возраста пациента.
Консервативная терапия подразумевает комплекс мероприятий, целью которых является:
В состав консервативной терапии входят соблюдение достаточного питьевого режима, диеты с ограничением поваренной соли, жирной, жареной пищи, копчёностей, маринадов, консервантов, пряностей. В рацион стоит включить пищу, богатую витаминами, обладающую оптимальной калорийностью. Рекомендован достаточный уровень физической активности, ежедневное опорожнение кишечника. Обязателен режим принудительных мочеиспусканий (один раз в 1,5-2,0 часа), при этом иногда прибегают к временной, либо постоянной катетеризации мочевого пузыря.
Антибиотикотерапия проводится с учётом выявленной, либо природной чувствительности препарата к инфекционному агенту, рост которого определён при бактериальном посеве мочи. В качестве лечения выбирают «защищённые» пенициллины, цефалоспорины IΙ-IΙI поколения, фторхинолоны в возрастных дозировках. При снижении функции почек проводится коррекция дозы, либо кратности применения в зависимости от степени нарушения. Для лечения артериальной гипертензии и профилактики нефросклероза используют ингибиторы АПФ, ангиотензина ΙI, кальциевых каналов, бета-блокаторы. При этом выбор препарата осуществляется с учётом ведущих патогенетических механизмов, степени выраженности, сопутствующей патологии, возраста больного.
Коррекция дискоординации мочевого пузыря проводится в зависимости от источника нарушения (уровня регуляции нормального акта мочеиспускания), формы (гиперрефлекторной, гипорефлекторной, арефлекторной, норморефлекторной). Используются лекартсвенные препараты: М-холиноблокаторы, антагонисты мускариновых рецепторов, ингибиторы ацетилхолинэстеразы, ноотропы, седативные средства, витамины группы В.
Физиолечение представлено лекарственным электрофорезом, диадинамометрией, амплипульс-, лазеротерапией. Разработан комплекс лечебной физкультуры, направленный на укрепление мышц промежности. Противорецидивные курсы продолжаются в течение долгих месяцев с использованием уроантисептиков нитрофуранового ряда в дозах 1/5-1/15 от нормальных.
Показаниями к оперативному лечению являются:
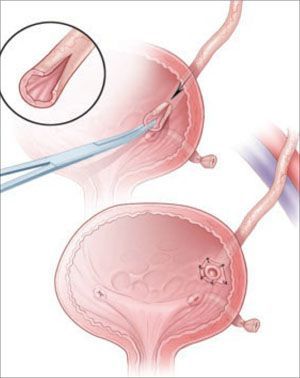
Лапароскопическое вмешательство является альтернативой открытой операции, отличается меньшими инвазивностью и временем, затраченным на коррекцию. При лапароскопии вероятность и выраженность послеоперационных осложнений сведена к минимуму, восстановление проходит гораздо быстрее.
Эндоскопическое лечение подразумевает трансуретральное внедрение в подслизистый слой биоимплантов на основе тифлона, коллагена, силикона, геля для формирования состоятельности (замкнутости) пузырно-мочеточникового сегмента. При неэффективности вмешательства могут повторяться с вариациями вида операции.
При лечении вторичного ПМР на начальных этапах предлагается устранение причины, вызвавшей заболевание. Например, лечение нейрогенной дисфункции мочевого пузыря или хирургическое разрушение клапана задней уретры, ликвидация стенотического (суженного) участка мочеиспускательного канала у мальчиков, меатотомия (рассечение наружного отверстия уретры при её сужении) у девочек.
При потере функции почкой или выраженном её нарушении, проводится нефруретерэктомия (удаление почки с мочеточником).
Прогноз. Профилактика
Профилактика пузырно-мочеточникового рефлюкса заключается в планировании, правильном ведении беременности, внимательном физикальном осмотре пациента вне зависимости от возраста и клинической ситуации, своевременном опорожнении мочевого пузыря и кишечника. Широко распространено медико-генетическое консультирование. Рекомендуется не пренебрегать регулярной диспансеризацией, лечением на ранних стадиях любой патологии мочеполового тракта.
Для профилактики возможных тяжёлых и опасных для жизни осложнений пузырно-мочеточникого рефлюкса большое значение имеет выбор оптимальных методов оперативного лечения, консервативной терапии, в первую очередь антибактериальной. Мультидисциплинарный подход, грамотное ведение документации, внимательное наблюдение за пациентом позволяют предупредить возникновение и развитие серьёзных последствий.
Прогноз заболевания во многом зависит от своевременной диагностики и адекватности терапии, а также от степени рефлюкса и скорости развития рефлюкс-нефропатии.
Возможно спонтанное разрешение рефлюкса, чаще всего за счёт созревания корковых и спинальных механизмов регуляции произвольных микций и пузырно-мочеточникового сегмента. Вероятность самоизлечения тем выше, чем меньше степень рефлюкса и возраст ребёнка.
Ранняя постановка диагноза, особенно при ПМР невысокой степени, правильный выбор способа лечения в большинстве случаев позволяет избавиться от рефлюкса без тяжёлых последствий. В противном случае формируются грозные осложнения — вторичное сморщивание почки (почек) с последующей утратой их функций. Последнее приводит к почечной недостаточности, которая со временем может грозить трансплантацией органа, что значительно снизит качество жизни больного, а также может привести к гибели от различных осложнений.