медиастинит что это такое
Медиастинит
Медиастинит – заболевание, которого характеризуется воспалением в органах средостения, в результате чего возникает сдавление сосудов и нервов. В практической медицине всякое воспаление, которое приводит к медиастинальному синдрому, называется медиастинитом.
Воспалительный процесс генерализируется благодаря таким условиям:
Медиастинит по анатомическому строению средостения делится на передний и задний. Каждый из этих видов может быть:
По течению заболевание делят на острое и хроническое. Редко фиксируют асептический медиастинит, который вызывается в основном неспецифической или специфической микрофлорой. Она может проникать различными путями, в основном через травму пищевода вследствие разрыва дивертикула, химических ожогов и т.д. Реже распространение идет по фасциальным листкам с шеи или из прилежащих тканей.
Классификация
В зависимости от расположения воспаления клетчатки средостения медиастинит делят на:
Редко бывает поражение переднего и заднего средостения одновременно, потому что до развития этой формы человек погибает от интоксикации и септического шока. Стадии развития медиастинита в зависимости от клиники бывают такие:
Чаще всего диагностируют флегмону средостения, при которой уровень смертности достигает от 25 до 45%. Если возбудителем является анаэробная флора, то летальность достигает 68-80%. Более благоприятной формой медиастинита считается абсцесс средостения. При этом диагнозе на 100 случаев приходится 15-18 смертей.
В зависимости расположения первичного очага инфекции бывает первичный и вторичный медиастинит. Первичным заболевание считается, если изначально заражены клетчатка средостения.
Причины
Двумя наиболее частыми причинами являются срединная стернотомия и разрыв пищевода. Разрыв пищевода может быть осложнением установки зонда Сенгстакена-Блэкмора или шланга Миннесоты, а также осложнением эзофагоскопии. Также бывает при рвоте (синдроме Берхаава). Медиастинит в 1% случаев является осложнением срединной стернотомии.
Хронический фиброзирующий медиастинит вызывается гистоплазмозом или туберкулезом, но может быть при силикозе, саркоидозе и грибковых инфекциях. Типичен интенсивный фиброзный процесс, который приводит к сдавливанию структур средостения, что может вызвать стеноз трахеи, синдром верхней полой вены и т.д.
Причина первичного заднего медиастинита в большинстве случаев заключается в механическом повреждении грудного отдела пищевода инородными телами или инструментами. Причинами ятрогенных травм пищевода могут быть бужирование стриктур пищевода, фиброэзофагоскопия, проведение зонда и кардиодилатация. В 1-2% случаев причиной заднего гнойного медиастинита является некроз стенки пищевода при его химических ожогах. Причиной этой формы может быть спонтанный разрыв пищевода, когда в результате рвотных движений или незначительной физической нагрузки образуется продольный разрыв левой стенки пищевода в наддиафрагмальном отделе. Такие случаи почти никогда не диагностируются рано. Заброс содержимого желудка в плевральную полость в короткие сроки вызывает эмпиему плевры и сепсис. Уровень смертности при этом очень высокий, достигает от 60 до 90%.
Хирурги чаще всего фиксируют вторичный задний медиастинит, который сформировался вследствие распространения гнойного процесса из клетчаточных пространств шеи. Причина в механических и химических повреждениях глотки и шейного отдела пищевода.
Вероятные причины вторичного заднего медиастинита:
Вторичный задний гнойный медиастинит развивается с участием неклостридиальных анажробов, которые поселяются в десневых карманах, полости рта и криптах миндалин. Первичный передний медиастинит является следствием заражения переднего средостения после стернотомии у пациентов с онкологическими или кардиохирургическими болезнями, а в редких случаях при закрытой травме грудины, когда переломы груди нагнаиваются. Возбудители гнойного процесса — грамположительные кокки (большинство случаев), эпидермальный или золостистый стафилококк.
Вторичный передний медиастинит вызван распространением тонзиллогенной, одонтогенной флегмоны шеи. В части случаев он является следствием нагноения мягких тканей передней грудной стенки на переднее средостение. Факторами, которые способствуют развитию процесса, являются нестабильность грудины с нагноением поверхностных слоев раны. При неадекватном дренировании в переднем средостении может скапливаться раневое отделяемое, что также играет немаловажную роль в патогенезе. Факторы риска развития переднего медиастинита после кардиохирургических операций:
Патогенез
После момента заражения клетчатка средостения спустя 4-6 часов отекает, что называется серозным менингитом. Отек распространяется на шею, в зону подсвязочного пространства, надгортанника и пр. У человека голос становится осиплым, становится тяжело дышать, утрудняется процесс глотания. Отек клетчатки средостения вызывает нарастающую боль в межлопаточной области и за грудиной. Дыхание становится частым и поверхностным, организму не хватает кислорода. Приток крови к правым отделам сердца усложняется, ЦВД растет, снижается ударный объем и пульсовое артериальное давление.
Температура тела достигает субфебрильных значений, фиксируют гиперлейкоцитоз со сдвигом лейкоцитарной формулы влево, компенсированный метаболический ацидоз. В плазме крови почти не меняется содержание углеводов, белка и электролитов. При перфорации пищевода, кокковой микрофлоре, наличии рубцовых изменений клетчатки средостения после ранее перенесённого послеожогового эзофагита стадия серозного воспаления может длиться 2-4 суток. Когда же гнойный процесс распространяется на неизмененную клетчатку заднего средостения, спустя 6-8 часов появляются морфологические признаки флегмонозного воспаления.
При гнойном медиастините на этапе генерализации процесса развивается декомпенсированный метаболический ацидоз, происходит подавление всех звеньев иммунитета. Грубые нарушения центральной гемодинамики сопровождают ОРДС и прогрессирование дыхательной недостаточности. Спустя 3-4 суток процесс распространяется на плевральные полости и полость перикарда, интоксикация становится очень сильной, максимальной. Типичны нарушения ритма сердца на этом этапе развития болезни. Человек делает от 28 до 30 вдыханий в минуту, температура на уровне 38,5-39 °С. Сознание сохранено, но отмечается заторможенность больного.
Симптомы
Симптомы медиастинита зависят от основного процесса и уровня сдавления. Есть также общие проявления, которые вызваны окклюзией верхней полой и безымянной вен:
При разрыве пищевода заболевание начинается остро, стартует с сильной боли в груди и одышки, которые вызваны заражением и воспалительным процессом в средостении.
Острый медиастинит
Хронический медиастинит
Заболевание вызвано пролиферативными процессами в средостении, специфической инфекцией. Долгое время проявлений может вообще не быть. Позже появляются такие симптомы:
При пролиферативном и фиброзном медиастините выявляются признаки сдавления верхней полой вены: одутловатость лица, отек руки, цианоз и расширение вен груди.
Диагностика
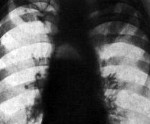
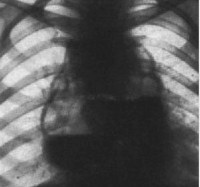
Высокий уровень летальных исходов объясняется невозможностью раннего диагностирования, особенно если заболевание носит вторичный характер. Гнойный процесс переходит на средостение. Проводятся сложные инструментальные обследования. Делают обзорную рентгенографию грудной клетки минимум в двух проекциях. Пробдение пищевода проявляется так: затемнения в заднем средостении в боковой проекции, наличие воздуха в средостении, «сочувственный» пиопневмоторакс.
Полость с горизонтальным уровнем жидкости выявляют при абсцессе средостения. Эмфизема средостения бывает особенно обширной при разрывах пищевода в ходе фиброэзофагоскопии с инсуффляцией воздуха в просвет пищевода. В части случаев актуально контрастное исследование пищевода с взвесью бария сульфата. УЗИ в диагностике медиастинита используется крайне редко. Проводится ЭФГС. Если метод не фиксирует прободения, проводят контрастную рентгенографию пищевода и медиастинографию. МРТ также ценно для установки диагноза медиастинита.
В части случаев актуальна торакоскопия, кавография, бронхоскопия. Диагностика медиастинита при разрыве пищевода зачастую базируется на анализе симптоматике. КТ обнаруживает в таких случаях пузырьки воздуха в средостении.
Лечение
Гнойную форму рассматриваемой патологии лечат при помощи антибиотиков. В основном склоняются к деэскалационной внутривенной терапии карбапенемами длительностью 7-10 суток. В то же время при ушитом разрыве пищевода, при одонтогенной, тонзилогенной инфекции определение чувствительности выделенной микрофлоры к антибиотикам позволяет в ряде случаев эффективно использовать и более дешевые препараты (цефалоспорины IV поколения, фторхинолоны) в сочетании с метронидазолом. Эта схема дает нужный терапевтический эффект, если возбудителем является и кокковая флора, что типично для послеоперационной передней формы медиастинита.
Детоксикационная терапия проводится по принципам, как при острых гнойных болезнях. Медиастинит при разрыве пищевода лечат антибиотиками, вводимыми парентеральным путем. Можно применять клиндамицин, который вводится внутривенно каждые шесть часов по 450 мг, его сочетают с цефтриаксоном (2 г 1 раз в сутки минимум в течение 2 нед). Во многих случаях для лечения необходима экстренная ревизия средостения с первичным ушиванием разрыва пищевода и дренированием плевральной полости и средостения.
Хирургическее лечение
Хирургический метод является ведущим в терапии гнойного медиастинита, поскольку так проводят полноценное дренирование гнойного очага. Доступы в средостение делят на внеплевральные и чресплевральные. К первому прибегают при тяжелых сопутствующих болезнях, пожилом возрасте пациентам и т.д. Внеплевральные доступы к заднему средостению сочетаются с послеоперационным промыванием гнойного очага растворами антисептиков с аспирацией содержимого в режиме разрежения в системе порядка 10-40 см. вод. ст.
Если инфицированное содержимое поступает в заднее средостение через дефект глотки, шейного, верхнегрудного отделов пищевода, то устанавливают дополнительную дренажную трубку с концом на уровне перфорационного отверстия. Второй вариант — ушивание дефекта. Если желудочное содержимое поступает в средостение через дефект нижнегрудного отдела пищевода, то дефект также ушивают.
Послеоперационное лечение
Если лечение максимально интенсивное, то лечение успешное во многих случаях. Если это так, постепенно отменяют отдельные компоненты комплексного лечения, которые становятся неактуальными, когда приходят в норму лабораторные, клинические проявления, а также инструментальные.
Комплексное интенсивное лечение медиастинита:
Местное лечение включает проведение постоянного промывания гнойного очага в средостении раствором антисептика с одновременным использованием аспирации с разрежением порядка 10-40 см. вод. ст. После спадения полости и превращения ее в канал вокруг дренажей дренажи постепенно начинают подтягивать и в итоге извлекают, заменяя их на несколько дней резиновыми выпускниками.
Если медиастинит является следствием туберкулеза, назначается соответствующая противотуберкулезная терапия. При отсутствии эффекта терапии возможна установка сосудистых стентов с целью ограничить сдавливание некоторых центральных сосудов.
Медиастинит
Медиастинит: причины, виды, симптомы, диагностика, лечение и профилактика
Причины
По характеру происхождения заболевания выделяют:
Согласно клиническому протеканию болезни разделяют:
По типу воспаления бывают медиастиниты:
Хронический тип медиастинитов может вызываться асептическими или микробными причинами.
Также заболевание различают по типу локализации.
Симптомы
Острый тип заболевания демонстрирует внезапное развитие, проявляются следующие симптомы:
Если процесс сопровождается гнойными воспалениями в другой части организма, возникают проявления гнойной интоксикации, что в итоге приводит к сниженной подвижности человека и спутанному сознанию. Наиболее выразительный симптом медиастинита – сильная грудная боль, которая ещё возрастает в момент запрокидывания головы назад, а также при глотании. Поэтому пациенты нередко принимают вынужденные позы, склоняя голову к груди для снижения болевых ощущений. Помимо этого отекает лицо, верхняя половина туловища, шея, развивается подкожная эмфизема, расширяются поверхностные вены, проявляется цианоз кожи. В связи с интоксикацией может возникнуть тахикардия, снижение артериального давления, аритмия. В связи со сдавливанием органов средостения может наблюдаться удушье, сильный кашель. При молниеносной форме острого медиастинита больной может умереть в первые 2 суток. Хроническое течение асептического медиастинита может привести к компрессии органов средостения, проявляются астмоидные приступы, осиплость голоса. Хронический микробный медиастинит может развиться, если в средостении присутствует инкапсулированный гнойник, и рубцовый процесс развивается вокруг него. Также наблюдается субфебрильная температура тела с некоторыми колебаниями, потливость, боли в груди, слабость. Если происходит компрессия органов, то начинается кашель, изменение голоса, одышка.
Диагностика
На ранних этапах распознать медиастинит достаточно трудно. Врач должен подробно изучить анамнез и тщательно проанализировать клиническую картину. Существуют некоторые объёктивные симптомы:
Также требуется подробный рентген груди, томография, рентген пищевода. Эти наблюдения позволяют увидеть расширение тени средостения и шеи, пневмоторакс, пищевые свищи, эмфизему. Если есть подозрения в перфорации пищевода, назначается эзофагоскопия, если есть вероятность травм бронхов и шеи – бронхоскопия. При помощи УЗИ полости плевры можно обнаружить выпот плеврального и перикардиального характера. Дополнительно применяются инвазивные методики – диагностическая торакоскопия, медиастиноскопия.
Лечение
Прежде всего, назначается приём антибиотиков, также проводится дренаж очагов гнойного воспаления. Необходимо скорейшее хирургическое вмешательство. При гнойном и травматическом медиастините, выполняют санацию средостения и медиастинотомию. Для этого используется активная аспирация, средостение промывается антисептиками. При перфорации пищевода, параллельно выполняют гастростомию или эзофагостомию. Если лечение начато в ранний период, 12-24 часа с момента начала развития заболевания дефекты в стенках бронхов и пищевода ушиваются, выполняется дренаж плевральной полости. Когда воспаление вызвано послеоперационными изменениями, что нередко случается при вмешательствах на сердце, проводится резекция грудины, некротические ткани удаляются, далее используются лоскуты грудных или других мышц для медиастинопластики. В случае с гнойником выполняют трансторакальную пункцию и промывают область абсцесса. Важна консультация хирурга перед выбором методики проведения операции.
Профилактика
Профилактика предполагает защиту органов средостения от повреждений, а также своевременное лечение заболеваний, способных привести к медиастиниту. Желательно сразу записаться на приём к терапевту при возникновении подозрений на воспалительные процессы.
Медиастинит — что это такое? Особенности заболевания
Медиастинит относится к заболеваниям воспалительного характера, поражает средостение (комплекс органов, находящихся между полостями плевры). Патологический процесс сопровождается острым или хроническим течением, провоцирует сдавливание нервных окончаний, сосудов.
Подходящие условия для воспаления создает отсутствие барьеров, стабильные большие и пространственные перемещения рыхлой клетчатки, вызванные дыхательными движениями, сердечно-сосудистой пульсацией, перистальтикой пищевода.
Общие сведения
Медиастинит – болезненное состояние организма, несущее угрозу жизни и при несвоевременном диагностировании или неадекватной терапии может спровоцировать летальный исход. Как демонстрирует врачебная практика, около 20% эпизодов заболевания выявляется при жизни пациента. Это обусловлено его стремительным развитием и неполным проявлением симптоматики одновременно с тяжелой инфекцией.
Заболевание способно выступать осложнением патологий ротовой полости, гортани, легких, плевры, сердца. Учитывая разнообразие факторов, вызывающих нарушение, кроме пульмонологии и хирургии недуг несет клинический интерес для врачей из стоматологии, ЛОР-отделения, кардиологии, гастроэнтерологии.
Средостение – участок полости груди, локализованный центрально органов легких, находящийся между грудной областью и позвоночником, полостями плевры по краям.
В зоне расположены верхний и нижний уровни с рубежом на участке IV грудного позвонка. Они обладают передним и задним участками.
Передний участок верхнего комплекта органов включает:
Острый медиастинит инфекционной этиологии формируется, как следствие травмирования комплекта органов средостения. В подобных ситуациях патологический процесс начинает развитие, заболевание становится опасным для жизни.
Хронический медиастинит несет большую угрозу, является потенциально опасным, развивается вследствие медленного хода в комплексе органов, провоцирующего увеличение коллагена, волокнистой ткани, покрывающей сосуды и респираторные каналы.
Симптомы заболевания
Картина проявления острого и хронического медиастинита разная. Первая форма патологии обладает симптоматикой:
Хронический вид болезни сопровождается признаками:
Со временем хода медиастинита симптомы усиливаются – начинаются сбои при дыхании, кровообращении. Патология задней формы сопровождается следующей картиной проявления:
Передний тип медиастинита сопровождается болезненными ощущениями за грудной поверхностью, которые усиливаются при надавливании на полость груди, отбрасывании головы назад. Гнойный медиастинит по симптоматике схож с сепсисом.
Кроме общих черт медиастинит одонтогенный обладает особыми признаками для его выявления, например:
При первых признаках заболевания требуется обращение к врачу.
Причины
Факторы возникновения заболевания включают разрыв всех слоев стенки пищевода и срединную стернотомию. Первый вариант способен выступать следствием эзофагоскопии, введения зонда либо шланга Миннесоты при непроизвольном извержении содержимого желудка (синдром Бурхаве). Известно об 1% эпизодов усугубления срединной стернотомии медиастинитом.
Патология хронической фиброзирующей формы появляется как следствие туберкулеза или гистоплазмоза, но вероятность ее образования имеется при заболеваниях саркоидоза, грибковых инфекциях или пневмокониозе. По оценкам врачей около 80% случаев медиастинита задней формы образуется после травмирования пищеводного отдела груди инструментами, посторонними агентами.
Деформирование пищевого тракта медицинским инструментарием появляется в случаях:
Лишь в 2% эпизодов задняя патология гнойного типа появляется, как результат омертвление тканей пищевода из-за его химических ожогов.
Специфическую роль в природе происхождения гнойного типа заболевания играют внезапные разрывы пищевода (болезнь Бурхаве) – когда после рвоты или небольшой физической нагрузки формируется разрыв пищеводной стенки слева. Подобный вид патологии тяжело поддается диагностированию.
Ход заболевания крайне тяжелый. Поступление содержимого желудка в полость плевры стремительно провоцирует развитие плевральной эмпиемы, сепсиса. Уровень летальности доходит до 90%.
Диагностика
Раннее выявление заболевания сопровождается большими сложностями. Требуется подробное исследование анамнеза, детальное анализирование симптоматики. При физикальном осмотре о наличии заболевания сообщают признаки:
Достаточно информативным при диагностике болезни выступает проведение рентгеноскопии, томографического исследования органов средостения. Если доктор подозревает присутствие перфорации пищевода, используется эзофагоскопия.
Когда имеется вероятность повреждения бронхов и трахеи – проводится бронхоскопия. Скопление жидкости из кровеносных сосудов перикарда помогает установить УЗИ перикарда, полости плевры.
Инвазивные способы диагностики болезни включают тонкоигольную пункцию средостения с изучением извлеченного материала, картины, полученной при введении эндоскопа. Начальные сутки с момента появления первых признаков заболевание важно дифференцировать от плеврита, синдрома острого живота, воспаления легких и перикарда.
Косвенно на наличие патологии могут указывать данные диагностических исследований, например:
Нарушения обмена веществ – при медиастините степень протеинов в крови остается без изменений. Сокращение их числа (гипопротеинемия) сообщает о серьезных нарушениях в метаболизме.
При анализе уровня pH крови обнаруживается изменение в сторону окисления.
Методы лечения
Принципы терапии патологии МКБ 10 медиастинит проведение грамотного дренирования гнойных очагов, кардинальное удаление причины болезни хирургическим способом. Для подавления интоксикационных процессов используются:
Могут использоваться внутриартериальные, внутривенные инъекции антибиотиков. Острый гнойный и травматический одонтогенный медиастинит лечатся посредством медиастинотомии, дренирования и санации средостения.
На начальных этапах (первые 24 часа с момента возникновения патологии) повреждения в стенке пищевода или бронхов ушиваются, плевральная полость и средостение дренируются.
При развитии патологии после оперативного вмешательства, хирург производит манипуляции по резекции грудины, устранение отмерших тканей, медиастинопластика больших грудных мышц, складки висцеральной брюшины либо прямой мышцы живота.
Осложнения
Медиастинит провоцирует развитие осложнений со стороны средостения. Самые распространенные включают гнойный перикардит; кисты средостения; септический шок; острую дыхательную недостаточность; гнойный плеврит; воспаление легочной ткани. При хронической форме заболевания могут возникать стеноз трахеи, сужение полой вены со сбоем кровообращения в ней.
Профилактика
Предотвращение поступления инфекции в зону средостения выступает идеальным способом профилактики его патологии. Важно обнаружить и устранить инфекционно-гнойные болезни различных органов, т.е. стоматологические недуги и болезни шеи.
Защититься от развития ятрогенной патологии поможет следование установленной техники проведения диагностических и терапевтических процедур, включающих эзофагоскопию, постановку пищеводных зондов, бужирование пищевода.
Медиастинит
МКБ-10
Общие сведения
Медиастинит является угрожающим жизни состоянием и в случае запоздалой диагностики или неадекватного лечения сопровождается высокими показателями летальности. Практика показывает, что только 15-20% случаев медиастинита выявляется прижизненно, что связано с быстро прогрессирующим течением заболевания и недостаточно патогномоничными проявлениями на фоне общей тяжелой инфекции.
Медиастинитом может осложняться значительное число патологических состояний легких, плевры, трахеи, шеи, полости рта, гортани, глотки, пищевода, сердца и т. д. С учетом многогранности причин возникновения, медиастинит представляет клинический интерес не только для пульмонологии и торакальной хирургии, но также для отоларингологии, гастроэнтерологии, кардиологии, стоматологии.
Все этажи и отделы средостения представляют собой единое, топографо-анатомически связанное пространство без четких границ, поэтому гнойное воспаление при медиастините может распространяться с одной части средостения на другую. В определенной степени этому способствует постоянное движение органов средостения: сердечные толчки, пульсация сосудов, смещение трахеи при разговоре и кашле, перистальтика пищевода и т.д.
Классификация медиастинита
В соответствии с этиопатогенетическими механизмами выделяют первичные (травматические) медиастиниты при ранениях органов средостения и вторичные медиастиниты, обусловленные контактным и метастатическим проникновением инфекции из других областей. По клиническому течению медиастиниты могут быть молниеносными, острыми и хроническими; по характеру воспаления – серозными, гнойными, анаэробными, гнилостными, гангренозными, туберкулезными.
Хронические медиастиниты бывают асептическими и микробными. Среди асептических медиастинитов выделяют идиопатические, ревматические, постгеморрагические адипозосклеротические и др.; среди микробных – специфические (туберкулезные, сифилитические, микотические) и неспецифические. Острые медиастиниты, как правило, носят инфекционный характер.
С учетом тенденции к распространению различают лимфадениты с вовлечением клетчатки средостения, абсцессы и флегмоны средостения, которые могут быть склонными к ограничению или прогрессирующими.
По топографии и анатомической заинтересованности структур средостения медиастиниты подразделяются на:
Причины медиастинита
Первичные травматические медиастиниты возникают вследствие экзогенного инфицирования. Чаще всего это происходит при открытых, в том числе огнестрельных, травмах органов средостения. Второй по частоте причиной первичного медиастинита выступают травмы пищевода при инструментальных манипуляциях (бужировании пищевода, кардиодилатации, эзофагоскопии, интубации трахеи, трахеостомии, желудочном зондировании). Нередко повреждения пищевода обусловлены инородными телами, спонтанным разрывом пищевода, ожогами, перфорацией дивертикула, изъязвлением опухолей и др.
К числу первичных медиастинитов также относят послеоперационные воспаления клетчатки средостения, обусловленные нарушением герметичности пищеводно-желудочных анастомозов (после выполнения резекции и пластики пищевода, резекции желудка), осложнениями кардиохирургических вмешательств (маммарокоронарного шунтирования, аортокоронарного шунтирования, протезирования митрального клапана и аортального клапана).
Вторичные медиастиниты являются осложнением какого-либо гнойного или деструктивного процесса и развиваются при непосредственном переходе воспаления на клетчатку средостения или метастазировании возбудителей из установленных или неустановленных инфекционных очагов. Контактный медиастинит может развиваться на фоне ран и флегмон шеи, гнойного тиреоидита, пневмонии, ранений легкого и плевры, абсцесса и гангрены легких, туберкулеза, эмпиемы плевры, бронхоэктатической болезни, пищеводно-плевральных свищей, перикардита, остеомиелита ребер, грудины и грудного отдела позвоночника.
Первичным источником инфекции при метастатических медиастинитах могут являться флегмоны верхних и нижних конечностей, отморожения, периостит, остеомиелит нижней челюсти, заглоточный абсцесс при тонзиллите, флегмонозный паротит, ангина, язвенный колит, дизентерия, рожа, лимфаденит, сепсис и мн. др.
Микробиологическая основа медиастинита представлена, в основном, смешанной флорой. Актуальными патогенами при медиастините выступают анаэробы (бактероиды, пептострептококки, превотеллы, порфиромонады, фузобактерии) и аэробы (стафилококки, стрептококки, клебсиелла), грибки. Особенность смешанной микрофлоры заключается в синергизме анаэробов и аэробов в ассоциациях, что предопределяет злокачественность течения медиастинита и высокую летальность.
Симптомы медиастинита
Тяжелая интоксикация при медиастините обусловливает расстройства сердечной деятельности: выраженную тахикардию (до110-120 уд. в мин.), аритмию, снижение АД и нарастание ЦВД. Сдавление отечной клетчаткой средостения нервов, сосудов, трахеи и пищевода сопровождается развитием удушья, упорного кашля, дисфонии, дисфагии.
Молниеносная форма острого медиастинита приводит к гибели больных в течение первых 2-х суток. Она характеризуется скудными местными проявлениями и тяжелой общей интоксикацией. При хронических асептических медиастинитах симптоматика связана с развитием склероза и рубцевания медиастинальной клетчатки, компрессией органов средостения. Клинически это может выражаться в возникновении астмоидных приступов и осиплости голоса, развитии синдрома верхней полой вены или синдрома Горнера.
Хронический микробный медиастинит возникает при наличии в средостении инкапсулированного гнойника, вокруг которого впоследствии развивается реактивный рубцовый процесс. При этом отмечается длительный субфебрилитет с периодами повышения и снижения температуры, потливость, слабость, умеренные боли в грудной клетке. При развитии компрессионного синдрома присоединяются кашель, одышка, нарушения голоса, дисфагия.
Диагностика медиастинита
Раннее распознавание медиастинита представляет большие трудности. Необходимо детальное изучение анамнеза и проведение тщательного анализа клинической картины. При осмотре больного на медиастинит может указывать наличие объективных симптомов: усиление болей при поколачивании по грудине, надавливании на остистые отростки позвонков, наклоне головы; пастозность в области грудины и грудных позвонков; припухлость и крепитация в яремной впадине и над ключицей; синдром сдавления ВПВ и др.
Проводится тщательное рентгенологическое обследование (рентгенография грудной клетки, томография, рентгенография пищевода, пневмомедиастинография). Рентгенологически при медиастините может выявляться расширение тени шеи и средостения, эмфизема средостения, пневмоторакс, гидроторакс, уровень жидкости в средостении, пищеводные свищи.
Из инвазивных методов обследования прибегают к диагностической тонкоигольной пункции средостения с последующим микробиологическим исследованием пунктата, медиастиноскопии, диагностической торакоскопии. В первые сутки от момента развития медиастинит следует дифференцировать от пневмонии, перикардита, плеврита, острого живота.
Лечение медиастинита
Базовыми принципами лечения медиастинита является назначение ранней массивной антибиотикотерапии, осуществление адекватного дренирования гнойных очагов, радикальное хирургическое устранение причины медиастинита. В целях борьбы с интоксикацией проводится активная инфузионная терапия, коррекция водно-электролитного и белкового баланса, симптоматическая терапия, экстракорпоральная детоксикация, гипербарическая оксигенация, внутривенное, внутриартериальное, эндолимфатическое введение антибиотиков.
В ранние сроки (от 12 до 24 ч от момента развития медиастинита) производится ушивание дефектов в стенке бронхов или пищевода, дренирование плевральной полости и средостения. В более позднем периоде перфоративные отверстия не ушиваются. При послеоперационных медиастинитах, встречающихся в кардиохирургии, производится резекция грудины, удаление некротических тканей, медиастинопластика лоскутами из больших грудных мышц, сальника или прямой мышцы живота.
При осумкованных гнойниках средостения прибегают к трансторакальной пункции и промыванию полости абсцесса либо вскрытию абсцесса и его ведению открытым способом. Необходимо устранение причин, вызывающих компрессию средостения и поддерживающих воспалительный процесс. При хронических медиастинитах специфической этиологии показано активное лечение сифилиса, туберкулеза, микозов.
Прогноз и профилактика медиастинита
Прогноз медиастинита всегда очень серьезен. На исход заболевания влияет характер основного заболевания или травмы, своевременность распознавания медиастинита, адекватность хирургического вмешательства и правильность ведения послеоперационного периода. При остром гнойном медиастините летальность достигает 70%.
Пути профилактики медиастинита заключаются, главным образом, в предупреждении ятрогенных повреждений и интраоперационных ранений органов средостения, своевременной диагностике и рациональном лечении заболеваний, приводящих к медиастиниту.