медицинские тейпы что такое
Как работает кинезио тейп
Кинезио тейпы — изобретение японского врача. В конце 1970 года Кензо Касе — мануальный терапевт, использовал в своей практике эластичную ленту, которая обеспечивала необходимую поддержку спортсменам во время нагрузки и в процессе реабилитации после травм, не ограничивая при этом движений. Яркие разноцветные пластыри, наложенные в виде аппликации, эффективно работали в нескольких направлениях. Результат воздействия определяла техника наложения кинезио тейпов. Основная задача — снятие отеков, боли, поддержка поврежденных мышц и суставов. Посмотрим, как работает кинезио тейп, для чего и где используется в 2021 году.
Как действуют кинезиологические тейпы
Основная задача кинезиологической ленты — активация способностей организма, направленных на саморегуляцию и восстановление. Эффект воздействия зависит от схемы наклеивания ленты. В 2021 используется 4 основных техники наложения аппликаций: мышечная, лимфатическая, фасциальная, связочно-сухожильная. Каждая из методик предполагает наклеивание пластырей по определенной схеме для достижения положительных эффектов в процессе лечения, реабилитации, устранения различных нарушений, вызванных возрастными изменениями или другими факторами. Лимфатическая техника тейпирования получила наибольшее распространение в косметологии, спортивной медицине. Связочно-сухожильная применяется в травматологии и других областях. Рассмотрим каждую технику более подробно.
Мышечная техника
При применении мышечной техники тейпирования тейпы на кожу наклеивают в соответствии с анатомическим расположением мышц. Методика применяется при болезнях опорно-двигательного аппарата неврологического характера, ревматических заболеваниях, при растяжениях мышц, в условиях профилактики и лечении различных травм. Главная цель мышечной техники тейпирования — нормализация функций и тонуса за счет воздействия на мышцы. Кинезиологический тейп помогает снять мышечное напряжение. За счет этого уменьшается боль, сокращается время реабилитации после растяжения и других повреждений. Мышечная техника тейпирования применяется на шее, животе, спине и в любой другой области, которая нуждается в поддержке и восстановлении.
Лимфатическая техника
Ежедневно в организме вырабатывается около 3 литров лимфы. Лимфатическая жидкость включает белки, жиры, глюкозу, продукты метаболизма. Нарушение тока лимфы, которое является следствием травмы или других повреждений, приводит к задержке жидкости — отекам. Тейпирование применяется для восстановления тока лимфы и крови в поврежденной области. Лимфатическая техника наложения аппликаций предполагает наклеивание пластырей по направлению лимфатических сосудов. Тейп, наклеенный определенным образом, приподнимает кожу. В результате воздействия тейпа восстанавливается кровоток, улучшается лимфодренаж — нормализуется процесс выведения излишней жидкости и продуктов метаболизма из межклеточного пространства. Как следствие, уходит отечность, уменьшаются гематомы.
Лимфатическая техника тейпирования применяется после ушибов и травм с целью облегчения состояния и ускорения периода реабилитации. Принцип действия лимфодренажных аппликаций также помогает достичь высоких результатов в индустрии красоты и широко распространен в косметологии. Этот неинвазивный метод применяется для улучшения состояния кожи. Уменьшение морщин, устранение отечности под глазами, избавление от целлюлита, разглаживание носогубной складки — это далеко не все проблемы, которые можно решить с помощью лимфатического тейпирования. Специально для дренажного тейпирования были разработаны первые в мире перфорированные кинезо ленты. Благодаря специальным прорезям лимфа-тейпы оказывают дополнительное воздействие на лимфатическую систему, эффективнее выводя жидкость и продукты обмена из межклеточного пространства.
Что такое тейпирование в спортивной и восстановительной медицине?
Это популярный метод физиотерапии. Кинезиотейпинг делает кожу и мышцы подтянутыми. Благодаря этому способу можно надолго сохранить молодость кожи, суставов и мышц. Кинезиотейпирование имеет мало противопоказаний и может использоваться в любом возрасте вне зависимости от исходных данных.
Что такое тейпирование?
Кинезиотейпирование – это метод наложения специальных клейких лент таким образом, что под ними образуются складки и увеличивается межтканевое пространство. В результате этого происходит декомпрессия тканей и увеличение микроциркуляции крови и лимфы. Это способствует снятию лимфостаза, заживлению рубцов, уменьшению боли и отечности. Изначально тейпинг применялся только профессиональными спортсменами. Но через какое-то время врачи заметили его положительное влияние на состояние кожи в месте нанесения. Благодаря этому кинезиотейпирование нашло свое применение не только в спортивной медицине, но и в:
Кинезиотейпирование
записаться у врача
Что такое тейпы?
Кинезиологические тейпы – это лечебные пластыри, которые представляют собой хлопковую ленту с клейкой основой. Они не содержат в своем составе латекса и медицинских препаратов. По своим свойствам кинезиотейпы схожи с человеческой кожей и при нанесении могут брать на себя часть ее нагрузки. Они выпускаются:
Тейпы могут быть любого цвета. Цвет никак не влияет на свойства ленты и носит только эстетический характер. При тейпировании лица в большинстве случае люди используют бежевые ленты, чтобы они не выделялись сильно на коже. Это дает возможность носить их долгое время на открытых участках тела (лице, руках, шее, ногах и т.д.).
Особенности воздействия тейпов
При нанесении кинезиотейп слегка приподнимает кожу в месте фиксации, улучшая микроциркуляцию участка. Ткани, находящиеся в посттравматическом состоянии, распрямляются, а мышцы изменяют свое положение. Тейп влияет на биомеханику движений и корректирует ее, за счет чего травмированная область постепенно восстанавливается.
Как накладывать тейпы на кожу?
Чтобы получить положительный эффект от кинезиотейпирования, необходимо очистить кожу от лишнего жира и кожи, а также сделать депиляцию в месте нанесения ленты. В противном случае тейп будет плохо прилегать к телу. Концы лечебного пластыря с обеих сторон нужно закруглить, чтобы он хорошо держался на коже и не отклеивался в процессе ношения. После нанесения тейпа его нужно хорошо растереть. Это делается для того, чтобы заработал термоактивный клей.
Лента наносится с небольшим натяжением вдоль мышечных волокон. При растяжении ее нужно наклеить поверх травмированной связки. Для снятия отечности нужно использовать перекрестное кинезиотейпирование, т.е. накладывать ленты с помощью сетки.
Во время наклеивания ленты нужно следить за тем, чтобы на ней не появилось складок. Если после нанесения тейпа видны заломы и пузырьки воздуха, его нужно снять и прикрепить новый. Неправильно наклеенный кинезиотейп не будет действовать должным образом.
После приклеивания лечебной ленты может появиться небольшой зуд. Если он не пройдет в течение часа, следует снять тейп, вымыть кожу и намазать ее антигистаминной мазью. Такая реакция организма указывает на аллергию. Чтобы в этом удостовериться, можно обратиться к врачу (дерматологу, аллергологу или специалисту по кинезиотейпированию).
Как снять тейп с кожи?
Если соблюсти все правила нанесения (обезжирить кожный покров и удалить с него все волоски), каких-либо проблем со снятием кинезиотейпов не будет. Их нужно отклеивать против роста волос. Предварительно это место можно обработать специальным составом для снятия тейпа. Если такого препарата нет, лента снимается без всякой обработки. Смачивать ее водой нельзя. Из-за намокания на коже могут остаться следы клеевого состава. Чтобы снять кинезиотейп, нужно просто потянуть за его конец под острым углом. После удаления лечебного пластыря кожу нужно обработать кремом.
Показания для тейпирования
Кинезиотейпирование часто назначается врачами в ходе реабилитации и комплексного лечения. Этот метод показан при:
Кинезиотейпирование активно используется при болезнях, связанных с нарушением двигательных функций.
Противопоказания
Тейпы нельзя накладывать при онкологических заболеваниях и различных патологиях воспалительного характера. Эти ленты нестерильны, а потому их не стоит наклеивать на открытые раны (можно занести инфекцию). При наличии у человека сахарного диабета ему нужно сначала посоветоваться с врачом, а только потом заниматься тейпингом. При некоторых формах диабета кинезиотейпирование противопоказано.
Заключение
Если соблюдать правила кинезиотейпирования и использовать сертифицированные материалы, можно ускорить реабилитацию, укрепить здоровье и восстановить кожный покров. Тейпинг рекомендуется применять в рамках общей терапии. Его можно сочетать с различными методиками для гарантированного выздоровления.
Методы кинезотерапии
Сегодня одним из самых эффективных способов реабилитации является кинезотерапия. Данный метод основан на движении мышц и суставов. Он используется для реабилитации после огромного количества заболеваний. Причем его можно использовать сразу после того, как состояние пациента станет стабильным. Кинезотерапия восстанавливает двигательную функцию, уменьшает риск возникновения осложнений и сохраняет общую физическую способность.
Содержание:
Что такое кинезотерапия
Кинезотерапия – это лечение через движение. Данная методика считается одной из форм лечебной физкультуры. Она позволяет получить необходимый терапевтический результат путем выполнения упражнений лечебной гимнастики. Данная методика предусматривает активное участие пациента в оздоровительном процессе. За счет этого у пациента повышается мотивация, а также вера в свои силы. К тому же кинезотерапия позволяет установить контроль над заболеванием, что способствует ускорению восстановительного процесса.
Показания и противопоказания
Показанием к этому методу терапии могут быть такие патологии: рассеянный склероз, невриты, невралгии, нейропатии, ДЦП, синдром Паркинсона, нейроинфекции и вегетососудистая дистония. К кинезотерапии часто прибегают при нарушениях сна, тревожных расстройствах и регулярных головных болях. Лечение движением также рекомендовано пациентам, которые восстанавливаются после инсульта или травм головного мозга.
Кинезотерапия будет актуальна и при наличии патологий опорно-двигательного аппарата. Такой способ терапии рекомендован людям, которые страдают от искривления позвоночника, протрузии межпозвоночных дисков и нестабильности между позвонками. Артрозы суставов, артриты, периартриты и остеохондроз также являются поводом для того, чтобы начать лечение движением.
Что касается противопоказаний, то этот метод терапии категорически не рекомендован пациентам, у которых возникают или усиливаются болевые ощущения во время выполнения активных и пассивных движений. Кинезотерапия также запрещена при наличии травм мышц и сухожилий. Этот метод противопоказан и тем пациентам, у которых диагностирована онкология суставов и позвоночника. Если пациент восстанавливается после операции на суставах или позвоночнике, ему категорически не рекомендуется заниматься кинезотерапией.
Виды кинезотерапии
Существуют такие виды кинезотерапии: активная и пассивная. В первом случае пациент самостоятельно выполняет все упражнения. К активной кинезотерапии можно отнести лечебную физкультуру и подвижные игры. А вот пассивная кинезотерапия предполагает, что движениями конечностей пациента управляет либо специалисты, либо специальный аппарат.
Также стоит отметить, что существуют различные методы кинезотерапии. К наиболее востребованным методикам можно отнести гидрокинезотерапию, детензор-терапию и терапию при помощи сенсомоторной подушки.
Гидрокинезотерапия
Гидрокинезотерапия предусматривает выполнение упражнений и ходьбу в воде. К этому методу терапии также относится лечебное плавание и аквагимнастика. Гидрокинезотерапия считается максимально естественным способом восстановления пациентов с нарушением органов движения. Применение данного метода терапии:
Стоит добавить, что данный способ терапии будет актуален и для тех, кто не умеет плавать. Наличие аквапояса помогает удержать тело в вертикальном положении, не касаясь дна. При этом голова будет находиться над водой.
Детензор-терапия
Эта разновидность кинезотерапии основана на продолжительной щадящей тракции позвоночника под воздействием собственного веса. За счет такого воздействия снимается болевой синдром и корректируются деформации позвоночника. Этот способ терапии может быть рекомендован как взрослым, так и детям. Его применение исключает стресс для пациента и при этом гарантирует сохранение эффекта на протяжении длительного времени.
Этот способ терапии рекомендован при наличии острых или хронических заболеваний позвоночника, сколиоза, остеопороза и выпадения межпозвонкового диска. Его также используют для устранения проблемы перенапряжения и нарушений осанки. Показанием к детензор-терапии также являются головные боли, астма, дыхательная недостаточность и цервикальные мигрени.
Этот метод кинезотерапии актуален и для профессиональных спортсменов. Он снимает перенапряжение в мышцах и обеспечивает реабилитацию после травм.
Сенсомоторная подушка
Отвечая на вопрос что относится к средствам кинезотерапии, следует обязательно упомянуть о сенсомоторной подушке. Она представляет собой резиновый диск, который частично заполнен воздухом. Объем воздуха в подушке должен быть таким, чтобы сохранялось движение балансировки при применении этого приспособления в положении стоя или сидя.
Упражнения на сенсомоторной подушке (балансировочном диске) позволяют нормализовать координацию движений и выработать чувство равновесия и устойчивости. Благодаря тому, что во время занятий с сенсомоторной подушкой необходимо прикладывать дополнительные усилия для удержания равновесия, терапия при помощи этого приспособления на порядок эффективнее обычных упражнений. К тому же занятия с сенсомоторной подушкой могут быть рекомендованы всем, кто желает сбросить лишние килограммы и получить стройную фигуру.
Данный метод терапии может использоваться в целях оздоровительной и лечебной гимнастики. Он также рекомендован людям, страдающим от рассеянного склероза и болезни Паркинсона.
Резюмируя, стоит сказать, что кинезотерапия способствует продлению жизни, и делает ее более увлекательной, насыщенной и интересной.
Уже около 30 лет мы работаем над тем, чтобы врачи могли быстро и эффективно лечить боли в спине, расширять свои возможности и помогать большому количеству пациентов. Чтобы после травм и операций на суставах люди могли восстановить привычный объем движений и улучшить качество своей жизни.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
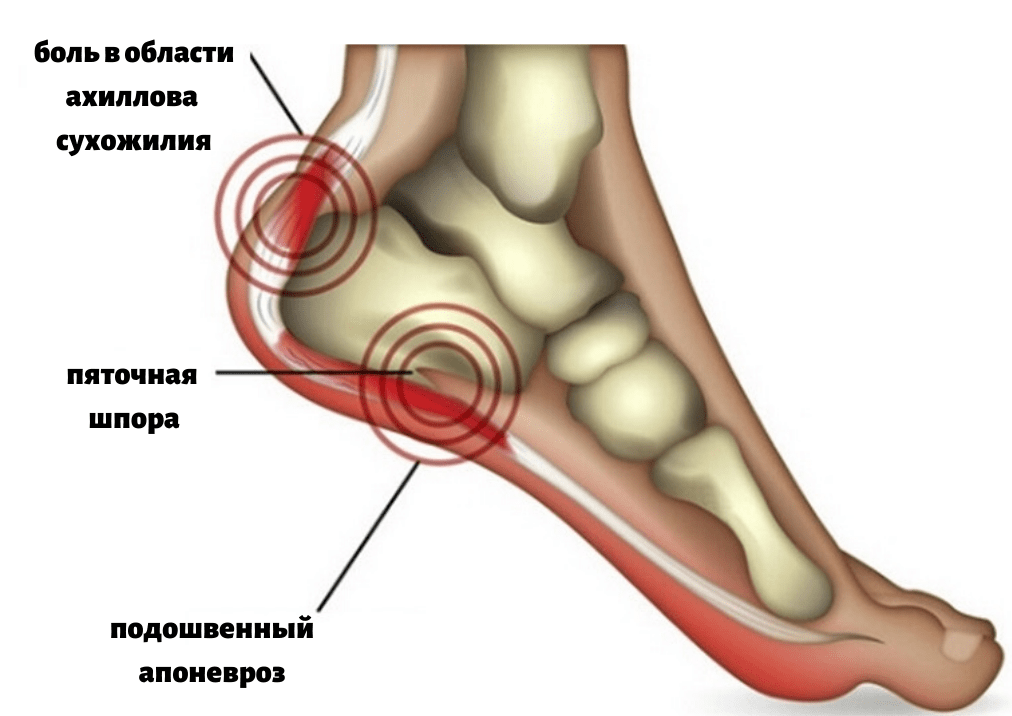
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
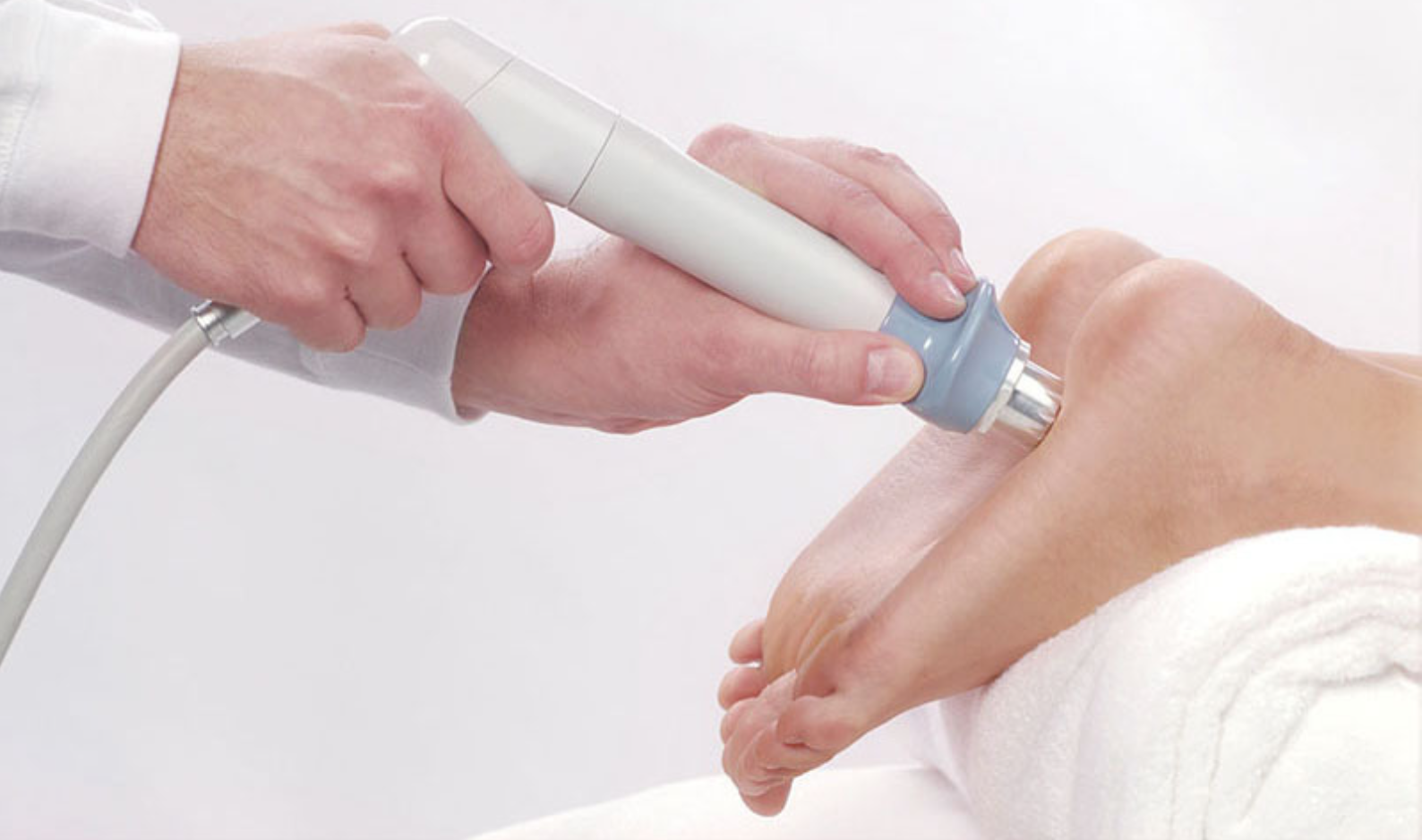
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата: