метаплазия желудка что это такое как лечить
Как облегчить состояние при кишечной метаплазии
Хроническое воспаление слизистой оболочки желудка на фоне нерационального питания, злоупотребления алкоголем и приема отдельных групп лекарственных медикаментов, со временем может привести к развитию кишечной метаплазии. Чаще всего заболевание диагностируется у людей средней возрастной группы и пожилых пациентов. Эта патология сопровождается характерными клиническими симптомами и негативно отражается на общем состоянии человека.
Что такое метаплазия
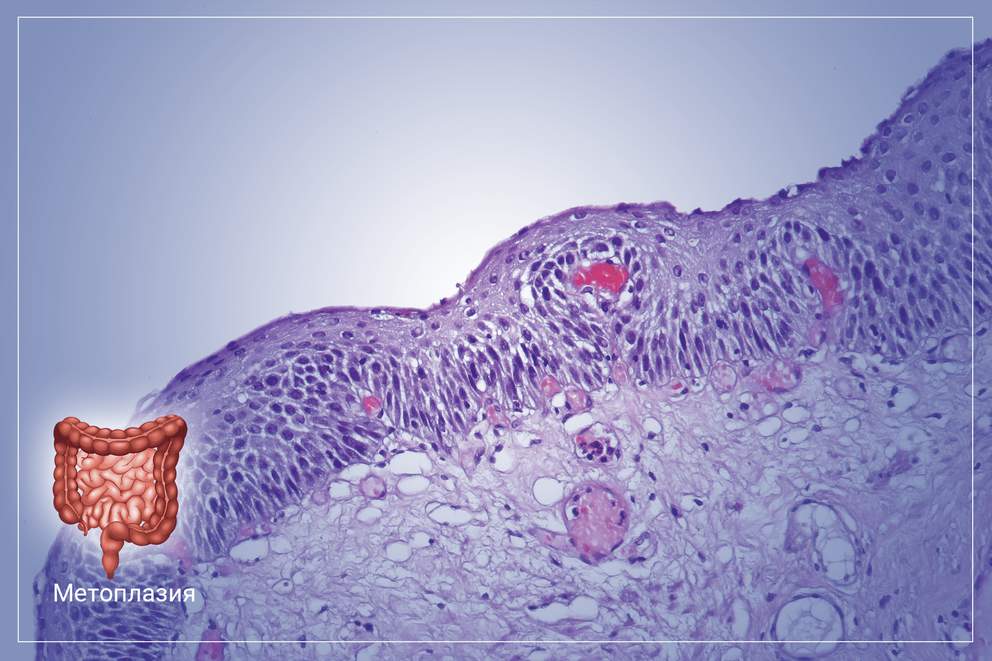
В основе этого заболевания лежит планомерная атрофия эпителия слизистой оболочки желудка, с последующим его замещением на эпителий толстого или тонкого кишечника. Изменённая слизистая оболочка начинает выполнять функции того органа, к которому оно принадлежит по факту. Таким образом, желудок теряет свои функции как орган пищеварения со всеми вытекающими последствиями. Метаплазия относится к редким патологиям пищеварительной системы, при этом не является самостоятельным заболеванием, а возникает только при длительном хроническом повреждении слизистой оболочки органа на фоне воспалительного процесса. Это заболевание несет прямую угрозу не только здоровью, но и жизни человека. Несмотря на это, своевременная диагностика и комплексное лечение дают все шансы на полное выздоровление.
Виды метаплазии
В гастроэнтерологии выделяют такие разновидности кишечной метаплазии или атрофии:
Кроме перечисленных двух видов, может развиваться и смешанный вариант кишечной метаплазии слизистой, при котором в желудке обнаруживаются клетки эпителия как толстого, так и тонкого кишечника.
По степени распространённости выделяют такие формы метаплазии:
Существует также классификация данного заболевания по характеру распространения. Выделяют такие разновидности метаплазии:
Абсолютная тонкокишечная метаплазия
Эта форма метаплазии характеризуется появлением клеток эпителия тонкого кишечника по всей площади желудка. Характерным признаком абсолютной тонкокишечной метаплазии является появление клеток Панета. По структуре и функциональным особенностям, желудок полностью напоминает тонкий кишечник. Эта форма метаплазии чаще сопровождается хроническим гастритом.
Частичная толстокишечная метаплазия
Для этой формы заболевания не характерно появление клеток Панета, но при этом наблюдается появление эпителиальных клеток, которые выстилают внутреннюю поверхность толстого кишечника. При толстокишечной метаплазии может нарушаться процесс дифференцирования и созревания клеток, что указывает на высокую вероятность образования злокачественной опухоли.
Причины возникновения
Первопричины развития данного состояния до конца не установлены, но существует ряд предрасполагающих факторов, которые могут спровоцировать развитие метаплазии. К таким факторам можно отнести:
Клинические симптомы
Для каждой формы метаплазии характерны свои симптомы, но существует ряд признаков, которые указывают на развитие данного состояния. К таким признакам относят:
Диагностика
Наиболее информативным методом диагностики метаплазии является фиброгастродуоденоскопия, с помощью которой удается не только обнаружить патологически измененные очаги на стенках желудка, но и взять образец биоматериала для последующего гистологического анализа. В отдельных случаях применяется методика гастроскопии с использованием контраста (хромогастроскопия). В качестве окрашивающего вещества используется метиленовый синий.
Лечение
Комплексное лечение включает использование безоперационных и хирургических методов. Лечение назначается индивидуально, при этом во внимание берутся такие факторы, как возраст пациента, результаты обследования и наличие сопутствующих заболеваний. Медикаментозное лечение может включать прием таких групп лекарственных медикаментов:
При кишечной метаплазии желудка очень важно позаботиться о нормализации микрофлоры, так как при нарушении баланса микроорганизмов в желудке и кишечнике страдает не только иммунитет, но и подрывается здоровье всего ЖКТ. Свою эффективность в восстановлении кишечной и желудочной микрофлоры доказал метапребиотик Стимбифид Плюс, содержащий натуральную питательную среду для полезных микроорганизмов, обитающих в просвете ЖКТ. Стимбифид Плюс не только восстанавливает нормальный баланс бактерий при хроническом гастрите, но и ускоряет процесс восстановления эпителия желудка, препятствуя дальнейшему прогрессированию метаплазии.
Что делать при диагнозе “метаплазия желудка”?
1. Что такое метаплазия желудка и чем она опасна?
2. Симптомы метаплазии желудка
3. Обратима ли метаплазия желудка?
4. Как диагностируют метаплазию желудка?
5. Как лечат метаплазию желудка?
6. Где за рубежом лечат метаплазию желудка?
Метаплазия желудка – болезнь, которая часто предшествует раку. Согласно данным Всемирной Организации Здравоохранения, злокачественные опухоли желудка – пятая по распространенности онкология в мире. Ежегодно она становится причиной более 723,000 смертей. По отчетам больниц, до ¼ пациентов, которым проводится желудочная эндоскопия, имеют признаки желудочной метаплазии. Однако, далеко не у всех в последствии диагностируют рак. Стоит ли паниковать, услышав диагноз “метаплазия желудка”, как правильно подобрать лечение и обязательно ли проводить операцию – об этом можно узнать из нашей статьи.
Что такое метаплазия желудка и чем она опасна?
Метаплазия желудка – это заболевание, при котором слизистая оболочка желудка замещается “бокаловидными клетками”, которые обычно находятся на стенках кишечника. Заболевание считается опасным из-за того, что оно может перейти в злокачественное – рак желудка. Прогноз и план лечения метаплазии слизистой желудка зависит от степени поражения и общего состояния пациента.
Точная причина возникновения метаплазии желудка неизвестна. Заболевание обычно связывают с бактерией Helicobacter pylori, которую обнаруживают у 38-43% пациентов. К другим факторам риска относятся курение, прием алкоголя, копченого мяса, облучение, пожилой возраст, недостача витамина С и наличие близких родственником с раком желудка.
Если не лечить метаплазию желудка, существует риск прогрессирования заболевания. Это состояние называется дисплазией – 0 стадией рака желудка. Здоровые клетки при этом начинают заменяться аномальными. Болезнь редко обнаруживают на этом этапе, но она хорошо поддается лечению.
В зависимости от количества видоизмененных клеток, метаплазия желудка делится на 3 стадии: легкую, умеренную и выраженную. На более ранних этапах заболевания достаточно будет консервативного лечения, в то время как на последней стадии может быть рекомендована операция.
Если вы сомневаетесь в своем диагнозе, возможно получить второе врачебное мнение опытного иностранного гастроэнтеролога. Доктора проводят ревизию гистологии, диагностику, и формируют рекомендации к лечению на основе современных протоколов лечения. Чтобы заказать услугу, оставьте заявку на сайте.
Жители азиатских стран, таких как Китай, Монголия, Киргизстан и Корея имеют более высокий риск развития желудочной аденокарциномы в связи с их диетой и жизненными привычками. По этому протоколы лечения метаплазии желудка для этих групп – более строгие.
Симптомы метаплазии желудка
Большинство пациентов с метаплазией желудка не имеют симптомов. Заболевание может быть случайно обнаружено при проведении эндоскопии.
Другие люди могут обратиться к врачу с симптомами, характерными многим болезням желудочно-кишечного тракта. Они не обязательно указывают на метаплазию. К этим признакам относятся:
язвы желудка,
гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Можно ли вылечиться от метаплазии желудка?
Да, большинство врачей имеют причины считать, что при адекватном лечении и соблюдении рекомендаций врача метаплазия желудка может быть обратимой. Пациенту понадобиться оставаться под наблюдением гастроэнтеролога и проходить регулярные осмотры, пока доктор не подтвердит, что аномальное изменение ткани прошло. Обычно с момента постановки диагноза до “выздоровления” может уйти до трех-пяти лет. Однако, даже после этого пациенту следует придерживаться рекомендаций врача относительно питания, режима и приема медикаментов, чтобы не допустить рецидива болезни.
Как диагностируют метаплазию желудка?
Метаплазию желудка обычно обнаруживают во время верхней эндоскопии. Это – диагностическая процедура, во время которой доктор обследует пищевод и желудок с помощью камеры. Метаплазия имеет вид беловатых бляшек, пятен или однородного обесцвечивания. При обнаружении аномальных участков стенок органа проводится эндоскопия с биопсией, во время которой доктор с помощью иголки берет образец тканей для лабораторного обследования. Важно провести биопсию на правильном участке, по этому за эндоскопией следует обращаться к опытным гастроэнтерологам, чтобы не упустить заболевание. Точность метода в среднем составляет 71,3%.
В некоторых клиниках используется усовершенствованный вид диагностики – эндоскопия с использованием контрастного красителя – метиленового синего. Этот метод позволяет более детально обследовать желудок, но он занимает больше времени.
В течении лечения метаплазии желудка врачи проводят диагностические обследования, с помощью которых они следят за эффективностью терапии. К ним могут относиться:
Также в течении лечения нужно будет повторно проходить эндоскопию, в зависимости от рекомендаций врача – каждые 3-12 месяцев. Если эндоскопическая биопсия два раза подряд показала отсутствие метаплазии, можно считать, что болезнь отступила.
Чтобы записаться на диагностику и на нашем сайте. Наши врачи-координаторы помогут вам быстро получить ответ от клиники, которая вас интересует, и возьмут на себя организацию поездки.
Как лечат метаплазию желудка?
В лечении метаплазии желудка наиболее важный момент – оценить риск развития рака. В зависимости от этого, рекомендации врачей по наблюдению и лечению заболевания могут отличаться. К основным методам лечения метаплазии желудка относятся:
Лечение инфекции H. pylori
Так как бактерия Helicobacter pylori считается одним из основных факторов риска развития и прогрессирования рака желудка, ее уничтожение рекомендуется всем пациентам с метаплазией. Такие рекомендации предоставляет Британская Ассоциация Гастроэнтерологов (BSG), Американская Ассоциация Гастроэнтерологов (AGA) и другие организации.
Исследования врачей разных стран, включая Италию, Японию, Британию и Тайвань показывают, что уничтожение бактерии Helicobacter pylori в первый год заболевания существенно снижает риск последующего возникновения аденокарциномы желудка.
Большинству пациентов с метаплазией желудка нужно будет на несколько лет оставаться под наблюдением у гастроэнтеролога. В зависимости от наличия конкретных факторов риска, пациентам нужно будет реже или чаще проходить эндоскопию. К таким факторам относится: возраст старше 50 лет, дефицит витамина B12 и положительный результат антител к париетальным клеткам желудка или внутреннему фактору.
Пациентам с обширной метаплазией желудка, поразившей весь орган, рекомендуется оставаться под наблюдением в течении трех лет. Это также касается людей с резистентной инфекцией H. pylori и наличием родственников, перенесших рак желудка.
Хирургическое лечение метаплазии желудка предназначено для выраженной стадии заболевания. Операцию рекомендуется пройти после того, как двое патологов-гастроэнтерологов подтвердят диагноз после биопсии. Операция проводится эндоскопически, то есть врачу не понадобиться делать разрезы на теле пациента. Точно также, как и при диагностической эндоскопии, в желудок больного через рот вводится гибкая трубка с камерой. С помощью электрического потока доктор бескровно вырезает опухоль, которая может достигать 3 см в диаметре. Одновременно могут быть удалены полипы, если такие присутствуют в желудке. Резекция длится от 20 минут до часа и не требует госпитализации.
Во время и после лечения метаплазии желудка важно следовать рекомендациям врача, чтобы лечение оставалось эффективным и болезнь не вернулась. Они касаются изменений в диете и жизненных привычках, которые позволят убрать некоторые факторы риска развития желудочной карциномы. Врачи рекомендуют пациентам с метаплазией желудка:
Метаплазия желудка что это такое как лечить
Мерзляков М. В., Шапкин. А. А., Перминов А. А., Хапаева Т. Н., Бураго А. Ю.
ГАУЗ Кемеровская областная клиническая больница
ГБОУ ВПО Кемеровская государственная медицинская академия
ГУЗ Кемеровское патологоанатомическое бюро
г. Кемерово
Введение:
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) в России среди взрослого населения составляет от 17 до 60 % (Минушкин О. Н., 2008). У 45–80 % пациентов ГЭРБ обнаруживается эзофагит различной степени выраженности (Васильев Ю. В., 2001)
В 90 — Х годах 20 столетия в странах Европы и США число пациентов с тяжелыми рефлюкс-эзофагитами увеличилось в 3 раза (Буеверов А. О., Лапина Т. Л., 2006).
Грыжа пищеводного отверстия диафрагмы достаточно частая причина развития гастроэзофагеальной рефлюксной болезни. По данным W. Wienbeck и j. Bamert (1989), хиатальная грыжа обнаруживается у 50 % обследуемых в возрасте старше 50 лет и у 63–84 % из них эндоскопически определяются признаки рефлюкс-эзофагита.
Под хиатальной грыжей принято понимать смещение желудка, а иногда и других органов брюшной полости, через расширенное пищеводное отверстие диафрагмы в заднее средостение.
По частоте встречаемости: аксиальная хиатальная грыжа (99,2 %), параэзофагеальная грыжа (0,4 %), короткий пищевод (0,4 %). Осложнения от общего числа больных ГЭРБ: стриктуры пищевода (7–23 %), язвенные поражения (5 %), кровотечения из эрозий и язв (2 %), пищевод Баррета (8–13 %), аденокарцинома пищевода (0,5–8 %). (Маева И. В., Вьюченкова М. И. (2004), Буркова С. Г. (2008)
Аденокарцинома пищевода и дисплазия высокой степени развивается: 0,4–0,6 % при кишечной метаплазии, 0,5 % при низкой степени дисплазии эпителия, 6 % при дисплазии высокой степени, менее чем у 0,1 % — без дисплазии.
Пищевод Барретта — состояние метапластического цилиндрического эпителия в пищеводе, под воздействием агрессивного желудочного содержимого приводящее к развитию аденокарциномы пищевода. Доказано, что только кишечная метаплазия единственный тип цилиндрического эпителия в пищеводе, достоверно предрасполагающий к малигнизации. Существуют работы демонстрирующие, что кардиальный тип эпителия в пищеводе так же может приводить к малигнизации, однако риск этого остается не выясненным.
В настоящее время нет достаточно данных, чтобы сделать значимые рекомендации по ведению пациентов с исключительно кардиальным типом эпителия в пищеводе, и не рекомендуется использовать термин «пищевод Барретта” для этих пациентов.
При длительном применении ингибиторов протонной помпы (ИПП) возможно обратное развитие из кишечного в многослойный плоский эпителий (Gore S, Healey CJ, Sutton R et al.. Ailment Pharmacol Therap 1993). Применение ингибиторов протоновой помпы, неспецифических противовоспалительных средств, статинов снижает риск развития аденокарциномы (Nguyen DM Gastroenterology. 2010 Jun;138 (7):2260–6. Epub 2010 Feb 23.).
Патологоанатомические критерии, используемые для различения степени дисплазии от пищевода Барретта без дисплазии, при наличии воспаления пищевода, основаны в первую очередь на степени архитектурных и цитологических отклонений, весьма субъективны. В настоящее время нет четко определенных критериев для дифференцировки степени дисплазии. (American Gastroenterological Association Medical Position Statement on the Management of Barrett’s Esophagus. Gastroenterology. 2011;140:1–1091.) В связи с этим, при выявлении дисплазии при пищеводе Барретта рекомендуется повторное исследование с забором биоптатов по протоколу, после курса лечения ГЭРБ.
Внутрипросветное эндоскопическое лечение безопасная и эффективная альтернатива традиционному хирургическому лечению, для пациентов с пищевом Барретта и дисплазией высокой степени (Menon et al. BMC Gastroenterology 2010). Современные подходы к лечению пищевода Барретта: абляция слизистой оболочки, резекция слизистой оболочки, диссекция слизистой оболочки. Аргоноплазменная коагуляция в сочетании с интенсивным подавлением кислоты — эффективный метод лечения при пищеводе Барретта (Pereira-Lma J. C.Am J Gastroenterol. 2000)
Рекомендуется комбинация аргоноплазменной коагуляции и энтирефлюксной хирургии при лечении пищевода Барретта (Tigges H., Fuchs K. H., Maroske J. et al J Gastrointest Surg. 2001). Электрохирургический, монополярный, бесконтактный метод воздействия на биологические ткани высокочастотным током с помощью ионизированого аргона. По разным данным (Madisch A. 2005, Mork H. 2007) эффективность составляет 87–98 % повторный рецидив 12–66 %.
Возможные осложнения:
Дисфагия, боль, пневмомедиастинум без видимой перфорации, реактивный плеврит.
Пациенты и методы:
2011–2014 годах в Клинике хирургии ГАУЗ КОКБ пролечен 21 пациент с наличием дисплазии в области зубчатой линии при наличии гастроэзофагеальной рефлюксной болезни. Женщин 15, возраст 27–74 года. Мужчин 6, возраст 32–66 лет.
19 пациентам выполнены лапароскопические фиксирующие операции в различных модификациях. Эзофагокардиофундопликация по Дору 3 человека. Парциальная циркулярная эзофагофундопликация по Ниссену (floppy-Nissen) 8 пациентов. Задняя и передняя крурорафия в варианте с эзофагокардиофундопликацией (по Дору или Ниссену) 5 пациентам. Протезирование пищеводного отверстия диафрагмы протезом «экофлон», «surgipro» 1 пациенту. Низведение желудка в сочетании с крурораффией (задней, передней и задней, протезированием пищеводного отверстия диафрагмы протезом, и эзофагокардиофундопликацией по Дору, Ниссену 2 пациентам.
Два пациента пролечены только медикаментозно из-за наличия противопоказаний к проведению анестезиологического пособия.
У всех пациентов площадь очагов метаплазии не превышала ультракороткий — с распространением метаплазии менее чем на 1 см проксимальнее уровня истинного кардиоэзофагеального перехода. Кардиальный тип метаплазии эпителия наблюдали у трёх оперированных пациентов и одного не оперированного пациента. Фундальный тип метаплазии циллиндроклеточного эпителия был у 12 оперированных и одного не оперированного пациента. Истинный пищевод Барретта с кишечным типом метаплазии и низкой степенью дисплазии был у двух пациентов, оба пациента подверглись хирургической антирефлюксной коррекции. Вторичные изменения пищевода (эндоскопические признаки укорочения пищевода) наблюдались у 2 пациентов с клиническими проявлениями ГЭРБ более 10 лет.
Антирефлюксную хирургическую коррекцию выполняли через 2 месяца стандартной медикаментозной терапии ГЭРБ. Аргоноплазменную абляцию выполняли через 6 месяцев после хирургического лечения. Проводилась местная анестезия 2 % раствором лидокаина 2.0 мл. Использовался видеогастроскоп Olympus НL 180 с возможностью узкоспектрального светового излучения, инструментальным каналом 2,3 мм. Аргоноплазменная установка Soring в режиме потока газовой смеси 35 литров в минуту, со стандартным аргоновым зондом. Под визуальным контролем, в синем спектре светового излучения, проводилась бесконтактная абляция очагов метаплазии по достижении посткоагуляционного струпа.
Повторный осмотр проводился через 2 месяца после абляции, в режиме узкого спектра светового излучения с инстилляцией 1,5 % раствора уксусной кислоты, всем пациентам проведена биопсия из любого патологически измененного участка слизистой оболочки, включая эрозии, язвы, полиповидные, узловые изменения или стриктуры, согласно «Клиническим рекомендациям» профильной комиссии по специальности «Гастроэнтерология» МЗ РФ. Рецидивов возникновения метаплазии пищеводного циллиндрического эпителия не отмечено.
Осложнений после аргоноплазменной деструкции очагов метаплазии в нашей практике не отмечено
Выводы:
Аргоноплазменная деструкция недорогой, доступный метод лечения пищевода Барретта.
Для стойкого клинического эффекта деструкции очагов метаплазии, предварительно должна проводится антирефлюксная хирургическая коррекция, после общепринятой медикаметозной терапии.
При наличии ГЭРБ и отсутствии хиатальной грыжи алгоритм ведения пациента должен начинаться с медикаментозной терапии, вторым этапом проводится аргоновая абляция
Обзор современных концепций кишечной метаплазии желудка и рака желудка
Обзор современных концепций кишечной метаплазии желудка и рака желудка.
Кишечная метаплазия желудка является предраковым изменением слизистой оболочки желудка и связана с повышенным риском дисплазии и рака. В патогенезе прогрессирования от предраковых состояний к аденокарциноме желудка кишечного типа, согласно предложенного каскада Correa, считают переход от нормального эпителия желудка через воспаление, атрофию, внутрислизистую карциному, и наконец, к инвазивной карциноме. Множественные факторы риска были связаны с развитием взаимосвязи кишечной метаплазии желудка, включая инфекцию желудка H. pylori, генетических факторов, экологической среды, ревматических болезней, табакокурения, питания, желчного рефлюкса и кишечной микробиоты. Во всем мире в странах с высоким уровнем заболеваемости разработаны руководящие принципы скрининга.
Кишечная метаплазия желудка определяется как замена поверхностного, фовеолярного, и/или железистого эпителия кислотопродуцирующей или антральной слизистой желудка кишечным эпителием. Кишечная метаплазия желудка характеризуется анатомически как ограниченный процесс, если он находится в одной области желудка или как обширный, если вовлечены две области желудка. Гистологически кишечная метаплазия желудка считается либо полной, либо неполной. Полный (I тип) кишечная метаплазия определяется слизистой оболочкой тонкой кишки со зрелыми абсорбирующими клетками, бокаловидными клетками (Гоблета) и щеточной каймой. Неполная (II тип) кишечная метаплазия секретирует сиаломуцины и сходна с толстокишечным эпителием с цилиндрическими “промежуточными” клетками на различных стадиях дифференцировки, неравномерными каплями муцина и отсутствием щеточной каймы.
Самый высокий риск развития рака желудка связан с неполным и/или обширной кишечной метаплазией желудка. Систематический обзор, который включал 10 наблюдательных исследований по всей Европе, Азии и Латинской Америке в диапазоне от 10 месяцев до 19 лет наблюдения, показал, что риск рака желудка составляет в 4-11 раз выше при наличии неполной метаплазии по сравнению с ее отсутствием.
Первым изменением в гистологическом каскаде является либо активное хроническое воспаление неатрофического хронического гастрита, характеризующегося наличием желез, либо мультифокальный атрофический гастрит. Последующие гистологические изменения прогрессируют через появление полной метаплазии, неполной метаплазии, дисплазии низкой и высокой степени с последующей карциномой. В Нидерландах было проведено общенациональное когортное исследование для оценки риска развития рака желудка, связанного с различными предраковыми поражениями желудка. Атрофический гастрит, кишечная метаплазия, умеренно выраженная дисплазия, и высокая дисплазия были связаны с ежегодной заболеваемостью рака желудка в 0,1%, 0,25%, 0,6%, и 6,0%, соответственно. Заболеваемость раком желудка, ассоциированным с кишечной метаплазией желудка, в систематических обзорах колеблется от 0% до 10%, причем переменный диапазон обусловлен различными размерами выборки и периодами наблюдения.
Эндоскопический скрининг и наблюдение
Пациентам с высоким риском рекомендовано пройти эндоскопическое обследование с картированием биопсий по модифицированной Сиднейской системе (MSS) из 5 точек – антрального отдела (большая кривизна, малая кривизна), угол желудка и тело желудка (большая кривизна, малая кривизна). Следует отметить, что биопсии тела особенно ценны после длительного лечения ингибиторами протонной помпы, так как кислотопродуцирующая слизистая оболочка может быть изолировано инфицирована H. pylori. Биопсии с угла желудка также особенно важны, так как они, скорее всего, выявят максимальную атрофию, кишечную метаплазию и предраковую дисплазию. De Vries и его коллеги провели проспективное многоцентровое исследование в 2010 году. Золотым стандартом считалось получение 12 биопсий. На основе MSS (5 биопсий) выявили 90% пациентов с кишечной метаплазией желудка и 50% пациентов с дисплазией, в отличие от 97% и 100%, соответственно, когда было получено не менее 7 биопсий. De Vries и его коллеги пришли к выводу, что по крайней мере 9 биопсий, в том числе из кардии, необходимы для адекватного наблюдения предраковых поражений в популяции с низкой частотой рака желудка, к которым относятся европеоиды и белые американцы не испанского, африканского или восточноазиатского происхождения.
В настоящее время ASGE не рекомендуют общее наблюдение за людьми с кишечной метаплазией желудка, если не присутствуют другие факторы риска рака желудка, например, семейного анамнеза рака желудка и азиатского происхождения. Однако, европейский партнер, ESGE, рекомендует лечение H. pylori, если установлено, что пациент заражен бактериями, с последующим картированием биопсий по выявлению дисплазии каждые 3 года. Если слабая дисплазии (LGD) обнаруживается у пациента с кишечной метаплазией желудка, то ЭГДС с картированием необходима в течение 1 года для оценки эндоскопически видимых поражений. Пациентам с подтвержденной дисплазией высокой степени (HGD) при отсутствии эндоскопически видимого поражения рекомендуется повторное ЭГДC через 6-12 месяцев для наблюдения видимых поражений. Эти пациенты с поражениями должны пройти надлежащее либо хирургическую, либо эндоскопическую резекцию из-за высокой вероятности сосуществования инвазивной аденокарциномы, так как 25% пациентов с дисплазией высокой степени могут спрогрессировать до аденокарциномы в течение 1 года.
David S. Jencks, Jason D. Adam, Marie L. Borum, Joyce M. Koh, Sindu Stephen, David B. Doman. Overview of Current Concepts in Gastric Intestinal Metaplasia and Gastric Cancer. Gastroenterol Hepatol (NY). 2018 Feb; 14(2): 92–101.