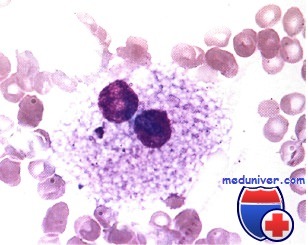
миелоциты в оак что значит
Хронический миелолейкоз
Вам поставили диагноз хронический миелолейкоз?
Опухоли кроветворной и лимфоидной тканей составляют приблизительно 8% от всех злокачественных новообразований, и все вместе входят в число 6 самых частых видов злокачественных заболеваний.
Филиалы и отделения, где лечат хронический миелолейкоз
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лекарственного лечения опухолей
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
тел: 8 (494) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лекарственного лечения злокачественных новообразований
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
тел: 8 (484) 399 – 31-30
Предлагаем Вашему вниманию краткий, но очень подробный обзор данного заболевания
Его подготовили высоко квалифицированные специалисты Отдела лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Хронический миелолейкоз
– распространённой вид лейкоза, на его долю приходится около 20% всех лейкозов. В странах Европы и Северной Америки ХМЛ занимает 3-е место по частоте после острых лейкозов и хронического лимфолейкоза. Ежегодная заболеваемость составляет 1-1,5 случая на 100000 населения. Пик заболеваемости приходится на возраст 30-50 лет, около 30% составляют больные старше 60 лет.
В течении ХМЛ выделяют три фазы: 1. хроническую, 2. продвинутую, или фазу акселерации, 3. острую, или терминальную (бластный криз). Продолжительность фаз болезни у разных пациентов различается, ХМЛ может быть впервые диагностирована в любой из них.
Хроническая фаза характеризуется постепенно нарастающим лейкоцитозом – 15-20 х109/л в начале заболевания, иногда до 500-900 х109/л и более при развернутой клинической картине. Одновременно в крови появляются незрелые гранулоциты: миелоциты, метамиелоциты, иногда – промиелоциты, даже единичные бластные клетки. Характерно увеличение числа базофилов до 5-10% и нередко одновременно эозинофилов – эозинофильно-базофильная ассоциация. В большинстве случаев отмечается увеличение количества тромбоцитов. В начале заболевание может протекать почти бессимптомно, через несколько месяцев при осмотре обнаруживается увеличение селезенки, которая без лечения достигает огромных размеров. В таких случаях в ней часто бывают инфаркты, которые сопровождаются выраженным болевым синдромом (острой болью). При выраженной спленомегалии может быть увеличена печень.
Терминальная фаза у 80-85% больных характеризуется развитием бластного криза – появление в крови и костном мозге более 20% бластных клеток. Число лейкоцитов при этом может и не повышаться по сравнению с предыдущей фазой. Как правило, в этой фазе развивается не отмечавшаяся на предыдущих этапах анемия, зачастую одновременно и тромбоцитопения. У большинства больных появляются жалобы на повышение температуры тела, ноющую боль в костях, быстрое увеличение селезенки в размерах.
Цель современной терапии ХМЛ – максимальное подавление Ph-позитивного опухолевого клона. Стандартом в настоящее время является терапия ингибиторами BCR-ABL-тирозинкиназ (ИТК). Препараты из группы ИТК обладают механизмом таргетного действия на Ph-позитивные лейкемические клетки. В настоящее время в клинической практике доступны несколько препаратов (иматиниб, дазатиниб, нилотиниб). Для каждого конкретного пациента терапия может быть выбрана с учетом наибольшей эффективности и наименьшей токсичности. Терапия одним из ингибиторов тирозинкиназ должна быть начата сразу после подтверждения диагноза ХМЛ. Лечение может проводиться в амбулаторных условиях. Прием ИТК можно начинать при любом числе лейкоцитов. После начала приема ИТК число лейкоцитов начинает снижаться через 1-2 недели и нормализуется к 4-6 неделям. Уменьшение повышенного числа тромбоцитов обычно отстает на 1-2 недели. При лечении больных в хронической фазе ХМЛ при снижении числа гранулоцитов менее 1,0х109/л или тромбоцитов менее 50х109/л рекомендуется сделать перерыв в лечении и возобновить его при увеличении количества гранулоцитов до 1,5х109/л, тромбоцитов до 100х109/л.
Для правильной оценки эффективности терапии ингибиторами тирозинкиназ рекомендуется цитогенетическое исследование каждые 6 мес. После достижения полной цитогенетической ремиссии рекомендуется на протяжении всего заболевания каждые 3 мес. проводить молекулярное исследование на наличие BCR-ABL-транскрипта с помощью ПЦР в реальном времени.
Филиалы и отделения Центра, в которых лечат хронический миелолейкоз
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
Миелоциты в оак что значит
На основании общеклинического анализа крови сложно дать оценку состояния гемопоэза. Более полное представление дает изучение костного мозга (цитологическое, цитохимическое и др.).
Цитологический анализ костного мозга играет большую роль в диагностике заболеваний кроветворной системы. Подсчет миелограммы дает представление о характере эритропоэза (нормобластический или мегалобластический), позволяет обнаружить клетки, характерные для различных заболеваний системы крови (множественной миеломы, острых лейкозов, хронического миелолейкоза, хронического лимфолейкоза, лейкемизированных неходжкинских лимфом, болезни Гоше, Ниманна-Пика, метастазов рака в костном мозге и др.).
Данные миелограммы необходимы для проведения дифференциального диагноза с лейкемоидными реакциями. Сопоставление данных костномозгового кроветворения с картиной периферической крови и клинической симптоматикой позволяет уточнить причину анемии.
Имеются абсолютные и относительные показания к стернальной пункции.
Абсолютные показания: все анемии (кроме типичной железодефицитной), различные цитопении (одноростковая, двуростковая, панцитопения), острые лейкозы, хронические лейкозы в начальной стадии (для подтверждения диагноза и исключения лейкемоидных реакций), выраженное изолированное увеличение СОЭ (для исключения множественной миеломы и макроглобулинемии Вальденстрема), подозрение на метастазы злокачественной опухоли в костном мозге.
Относительные показания: железодефицитные анемии, хронические лейкозы в развернутой стадии.
Аспирационная биопсия костного мозга является технически простым, безопасным и легкодоступным методом. Наиболее часто используется стернальная пункция, предложенная в 1927 г. М. И. Аринкиным и впервые выполненная на кафедре факультетской терапии Военно-медицинской академии. При необходимости можно пунктировать гребень или бугристость подвздошной кости, у детей — пяточную кость. Пункция грудины выполняется иглой И. А. Кассирского с предохранительным щитком. После взятия аспирата костного мозга производят подсчет количества миелокариоцитов, мегакариоцитов, ретикулоцитов, готовят мазки для подсчета миелограммы.
Нормальная миелограмма
| Показатели миелограммы | Среднее значение (%) | Пределы колебаний (%) |
| Ретикулярные клетки | 0,9 | 0,1-1,6 |
| Недифференцированные бласты | 0,6 | 0,1-1,1 |
| Миелобласты | 1,0 | 0,2-1,7 |
| Промиелоциты | 2,5 | 1,0-4,1 |
| Миелоциты нейтрофильные | 9,6 | 7,0-12,2 |
| Метамиелоциты нейтрофильные | 11,5 | 8,0-15,0 |
| Палочкоядерные нейтрофилы | 18,2 | 12,8-23,7 |
| Сегментоядерные нейтрофилы | 18,6 | 13,1-24,1 |
| Всего клеток нейтрофильного ряда | 60,8 | 52,7-68,9 |
| Миелоциты эозинофильные | 0,1 | 0,0-0,2 |
| Метамиелоциты эозинофильные | 0,2 | 0,1-0,4 |
| Эозинофилы | 2,8 | 0,4-5,2 |
| Всего клеток эозинофилъного ряда | 3,2 | 0,5-5,8 |
| Миелоциты базофильные | 0,1 | 0-0,3 |
| Базофилы | 0,1 | 0-0,3 |
| Всего клеток базофильного ряда | 0,2 | 0-0,5 |
| Лимфобласты | 0,1 | 0-0,2 |
| Пролимфоциты | 0,1 | 0-0,2 |
| Лимфоциты | 8,8 | 4,3-13,3 |
| Всего клеток лимфоидного ряда | 9,0 | 4,3-13,7 |
| Монобласты | 0,1 | 0-0,2 |
| Моноциты | 1,9 | 0,7-3,1 |
| Плазмобласты | 0,1 | 0-0,2 |
| Проплазмоциты | 0,1 | 0,1-0,2 |
| Плазматические клетки | 0,9 | 0,1-1,8 |
| Эритробласты | 0,6 | 0,2-1,1 |
| Нормобласты базофильные | 3,6 | 1,4-5,8 |
| Нормобласты полихроматофильные | 12,9 | 8,9-16,9 |
| Нормобласты оксифильные | 3,2 | 0,8-5,6 |
| Всего клеток эритроидного ряда | 20,5 | 14,5-26,5 |
| Мегакариоциты | 0,4 | 0,2-0,6 |
Миелокариоциты миелограммы. У здоровых людей количество миелокариоцитов (всех ядросодержащих клеток костного мозга) в камере Горяева составляет 50-250•10 9 /л.
Мегакариоциты миелограммы. Нормальное количество мегакариоцитов в камере Фукса-Розенталя составляет 0,05-0,1•10 6 /л. Необходимо также определять количество мегакариоцитов в окрашенных мазках в 250 полях зрения под малым увеличением и при подсчете миелограммы в процентах.
Следует помнить, что снижение уровня миелокариоцитов и мегакариоцитов в миелограмме отмечается также при разведении аспирата периферической кровью (технические погрешности при выполнении стернальной пункции).
Ретикулоциты миелограммы. Нормальное количество ретикулоцитов в костном мозге составляет 20-30%о. Увеличение их числа наблюдается при гемолитических и постгеморрагических анемиях.
Морфологический анализ клеток костного мозга (подсчет миелограммы) производят на 500 клеток костного мозга, после чего вычисляют процентное содержание каждого вида клеток.
При анализе миелограммы необходимо оценить клеточность костного мозга (нормо-, гипо- или гиперклеточный), дать качественную характеристику всех клеточных рядов с определением индексов созревания, лейкоэритробластического соотношения, характера эритропоэза (нормобластический, мегалобластический или с мегалобластоидными чертами) и количества митозов. Отдельно следует оценить мегакариоцитопоэз (количество и функция мегакариоцитов).
Костномозговой индекс созревания нейтрофилов определяется по формуле: (промиелоциты + миелоциты + метамиелоциты)/ (палочкоядерные + сегментоядерные нейтрофилы)
В норме костномозговой индекс созревания нейтрофилов равен 0,6-0,8.
Индекс созревания эритроидных клеток определяется по формуле: (полихроматофильные + оксифильные нормоциты)/(эритробласты + базофильные + полихроматофильные + оксифильные нормоциты)
В норме индекс созревания эритроидных клеток равен 0,8-0,9.
Уменьшение индекса свидетельствует о задержке гемоглобинизации и/или преобладании молодых базофильных нормоцитов, дает возможность ориентировочно оценить запасы и обмен железа в организме.
Лейкоэритробластическое соотношение определяется по формуле: (гранулоциты): (ядросодержащие клетки эритроидного ряда) и в норме составляет 3-4:1.
Количество митозов в норме составляет 3,5 на 1000 для клеток гранулоцитарного ряда и 5 на 1000 — для клеток эритроидного ряда.
Заключение по миелограмме не должно быть категоричным, поскольку для постановки диагноза необходимо учитывать клинические данные и показатели периферической крови.
Для более полной характеристики гемопоэза, особенно мегакариоцитопоэза, в ряде случаев требуется гистологическое исследование костного мозга методом трепанобиопсии.
Определение сидеробластов и сидероцитов в миелограмме
При железодефицитных и сидеробластных анемиях важно определять количество сидероцитов и сидеробластов — эритроцитов и эритробластов, содержащих в цитоплазме железо в виде гемосидерина и ферритина (зернышки синего цвета при окраске по Перлсу диаметром 0,2-1,5 мкм). У здоровых людей в периферической крови содержится 1,1-3,0% (в среднем 1,6%) сидероцитов. Содержание сидеробластов в костном мозге составляет 15-40% от всех клеток эритроидного ряда; количество гранул в них обычно 1-2 (не более 4).
Клиническое значение. При хронических железодефицитных анемиях отмечается снижение количества сидероцитов и сидеробластов в костном мозге, гранулы железа в них практически выявить не удается.
Увеличение количества сидеробластов с большим количеством гранул железа в каждом из них, появление кольцевых форм сидеробластов наблюдается при наследственных и приобретенных сидеробластных анемиях (интоксикация свинцом, один из вариантов миелодиспластического синдрома — рефрактерная анемия с кольцевыми сидеробластами).
Наряду с исследованием крови и костного мозга для диагностики специфических поражений и осложнений проводимой терапии в ряде случаев необходим анализ биологических жидкостей (мочи, кала, мокроты, экссудатов, ликвора).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лейкоцитарная формула
Другие названия: лейкограмма, формула крови, Leukocyte differential count, WBC differential.
Код услуги для заказа 4036 Мануальный подсчет лейкоцитарной формулы в медицинской лаборатории Синэво.
Общая информация
Лейкоциты (белые кровяные тельца) — это форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.).
Лейкоцитарная формула – процентное соотношение различных видов лейкоцитов в сыворотке крови. Мануальный подсчет – это подсчёт клеток в окрашенном мазке крови под микроскопом. Лейкоциты делятся на 5 типов: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы. Они отличаются по внешнему виду и выполняемым функциям.
Важно! Существует такое понятие, как сдвиг лейкоцитарной формулы влево и вправо. Сдвиг лейкоцитарной формулы влево – это когда в ответ на инфекцию сильно увеличивается продукция нейтрофилов, и в кровь выходят их незрелые палочкоядерные формы («палочки»). Сдвиг лейкоцитарной формулы вправо – увеличение количества зрелых сегментоядерных нейтрофилов с измененным строением ядер, что встречается при мегалобластных анемиях, заболеваниях печени и почек.
Показания к назначению исследования:
Метод: ручной
Единицы измерения: %
Материал для исследования: венозная (капиллярная) кровь
Рекомендации по подготовке к анализу:
Интерпретация результатов:
Результат лабораторных исследований не является достаточным основанием для постановки диагноза. Интерпретация результатов и постановка диагноза осуществляется только лечащим врачом.
Нейтрофилы (NEUT), Neutrophils
Нейтрофилы — наиболее многочисленная разновидность лейкоцитов, составляют 50-75% от общего количества белых клеток. При развитии инфекционного или воспалительного процесса внутри нейтрофилов активируются особые вещества, необходимые для разрушения возбудителя или собственных пораженных клеток. Нейтрофилы активно движутся к месту инфекции и выполняют свою защитную функцию.
Выделяют сегментоядерные (зрелые) нейтрофилы и небольшое количество (1-5% от общего количества) палочкоядерных (более молодых) нейтрофилов.
Расшифровка у детей и взрослых
Референтные значения (норма)
Дети
2 недели-1 год: 16-45;
Взрослые: 40-72.
Возможные причины повышения уровня нейтрофилов:
Возможные причины понижения уровня нейтрофилов:
Вещества и препараты, влияющие на повышение уровня нейтрофилов: стероиды, препараты дигиталиса
Лимфоциты (LYMPH), lymphocytes
Лимфоциты — это важнейшие клеточные элементы иммунной системы. Они выполняют различные функции: распознают возбудителей болезни, изменения и уничтожения клеток собственного организма, а также дают гуморальный ответ в виде синтеза антител – специальных защитных белков. Лимфоциты участвуют в формировании иммунологической памяти – способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с чужеродным агентом.
Референтные значения (норма)
Дети
0-2 недели: 22-55;
2 недели-1 год: 25-70;
1-2 года: 30-65;
2-5 лет: 30-60;
6-7 лет: 30-50;
8-9 лет: 30-50;
9-11лет: 30-46;
12-15 лет: 20-50;
16-18 лет: 20-50.
Взрослые: 20-40.
Возможные причины повышения уровня лимфоцитов:
Возможные причины понижения уровня лимфоцитов:
Вещества и препараты, влияющие на повышение уровня лимфоцитов:
Вещества и препараты, влияющие на понижение уровня лимфоцитов: аспарагиназа, бензодиазепины, цефтриаксон, циклоспорин, фолиевая кислота, фуросемид, ибупрофен, левофлоксацин, литий, офлоксацин, глюкокортикоиды.
Моноциты (MONO), Monocytes.
Моноциты — это самые крупные клетки, циркулирующие в крови, мигрируя в очаг воспаления они поглощают микробы, погибшие лейкоциты, а также поврежденные клетки воспаленной ткани, очищая этим очаг воспаления и подготавливая его для восстановления. За эту функцию моноциты называют «дворниками организма». Также моноциты синтезируют большое количество биологически активных веществ, необходимых для жизненно важных процессов в организме.
Референтные значения
Дети
Взрослые: 2-10.
Возможные причины повышения уровня моноцитов:
Эозинофилы, эозинофильные гранулоциты (ЕОS), Eosinophils
Это клетки, которые захватывают чужеродный материал, слишком крупный для нейтрофилов. Эозинофилы присутствуют в очагах воспаления, вызванных аллергическими заболеваниями, например, при бронхиальной астме. Высвобождение биологически активных веществ из эозинофила — составная часть механизма развития аллергических реакций. Так же их выработка увеличивается при заражении гельминтами.
Референтные значения (норма)
Дети
Взрослые: 0-6.
Возможные причины повышения уровня эозинофилов:
Возможные причины понижения уровня эозинофилов:
Вещества и препараты, влияющие на понижение уровня эозинофилов: амитриптилин, аспирин, каптоприл, кортикотропин, индометацин, рифампицин, сульфаметоксазол.
Базофилы (базофильные гранулоциты, «тучные клетки», BASO), Basophils
Главная функция базофилов — участие в аллергических реакциях немедленного типа. Основной компонент этих клеток – белок гистамин, который запускает аллергические процессы.
Референтные значения (норма)
у взрослых и детей: 0-1,0
Возможные причины повышения уровня базофилов:
Возможные причины понижения уровня базофилов:
Дополнительные субпопуляции клеток
Атипичные мононуклеары – клетки лимфоидной природы, возникающие в ответ на вирусные инфекции, чаще всего на инфицирование вирусом Эпштейна-Барр (инфекционный мононуклеоз), но могут обнаруживаться и при других вирусных заболеваниях.
Плазматические клетки – антителообразующие клетки лимфоидной природы. Обычно находятся в лимфатических узлах и селезенке. Могут появляться в кровотоке при инфекционных заболеваниях. Присутствие 1-2% плазматических клеток можно считать вариантом нормы. Присутствие большого количества плазматических клеток (более 10%) характерно для ряда онкогематологических заболеваний.
Палочкоядерные нейтрофилы – «молодые» нейтрофилы с несегментированным ядром. В норме их количество составляет 1-6% от общего количества лейкоцитов. Повышенное содержание палочкоядерных нейтрофилов обычно свидетельствует о наличии инфекционного или воспалительного процесса.
Юные миелоциты – незрелые клетки гранулоцитарного ряда, предшественники палочкоядерных нейтрофилов. Их присутствие также может свидетельствовать о наличии инфекционного или воспалительного процесса. Могут появляться при приеме некоторых лекарственных препаратов. В небольшом количестве в норме могут присутствовать у беременных женщин и новорожденных детей.
Миелобласты, промиелоциты и миелоциты — клетки-предшественники взрослых нейтрофилов. Могут появляться в мазке крови в исключительных случаях, например, при тяжелых инфекционных заболеваниях, а также при хроническом миелолейкозе (злокачественном заболевании кроветворной системы).
Где сдать мануальный подсчет лейкоцитарной формулы
Сдать анализ крови на мануальный подсчет лейкоцитарной формулы можно в любом пункте Синэво в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Миелоциты в оак что значит
Миелолейкоз – это злокачественное заболевание крови и костного мозга, при котором образуется избыточное количество гранулоцитов (нейтрофилов, эозинофилов и базофилов) и их предшественников. Гранулоциты являются разновидностью лейкоцитов и отвечают за защиту организма от инфекций. При миелолейкозе они перестают выполнять свои функции и вытесняют из крови и костного мозга нормальные клетки крови, проникают в другие органы, нарушая их работу.
Существует множество разновидностей миелолейкоза, различаемых в зависимости от скорости развития патологического процесса, зрелости лейкозных клеток, изменений в хромосомах. Чаще всего выделяют два основных типа заболевания: острый миелобластный лейкоз и хронический миелоидный лейкоз.
При любом типе миелолейкоза применяется комплексное и достаточно длительное лечение. С каждым годом появляются все более эффективные методы терапии этого вида рака крови. Прогноз заболевания зависит от типа миелолейкоза, стадии болезни, на которой начато лечение, возраста пациента. В целом прогноз при остром миелолейозе благоприятный, особенно у детей. При хроническом миелолейкозе прогноз хуже, однако при своевременном начале лечения современные методы терапии позволяют надолго приостановить прогрессирование патологического процесса.
Лейкемия миелоидная, Ph-положительный хронический миелолейкоз, лейкоз гранулоцитарный, миелоидный лейкоз, миелолейкоз, миелоз, миеломная болезнь, острый миелобластный лейкоз, острый нелимфобластный лейкоз, острый нелимфобластный лейкоз у взрослых.
Childhoodacutemyeloidleukemia, adultacutemyeloidleukemia, acutemyeloidleukemia, acutemyeloblasticleukemia, acutegranulocyticleukemia, acutenonlymphocyticleukemia, chronicmyeloidleukemia, chronicgranulocyticleukemia.
Острый миелолейкоз обычно развивается стремительно – в течение нескольких недель. Его основными симптомами являются:
Хронический миелолейкоз развивается постепенно и проходит 3 стадии:
1) хроническая – симптомы обычно отсутствуют;
2) прогрессирующая – появляются слабость, боли в животе;
3) бластный криз – на этом этапе заболевание протекает со всеми симптомами острого миелолейкоза.
Общая информация о заболевании
Все клетки крови развиваются из единой стволовой клетки, которая затем дает начало миелоидным и лимфоидным стволовым клеткам. Из лимфоидных формируются лимфоциты, миелоидные дают начало предшественникам эритроцитов, тромбоцитов и миелобластам. Именно из миелобластов в результате цепочки последовательных делений формируются гранулоциты и моноциты.
Гранулоциты представляют собой разновидность лейкоцитов и называются так из-за своего вида – под микроскопом в них видны характерные темные гранулы, а также ядро, состоящее из нескольких сегментов. Существует несколько видов гранулоцитов – эозинофилы, базофилы и нейтрофилы. Моноциты также имеют сегментированное ядро, но их гранулы светлые. Основная задача гранулоцитов и моноцитов – борьба с вредными для организма чужеродными агентами (вирусами, бактериями).
При миелолейкозе костный мозг вырабатывает избыточное количество патологических гранулоцитов. Постепенно они вытесняют из крови и костного мозга нормальные клетки крови, что приводит к появлению характерных симптомов. При подавлении деления и роста эритроцитов возникают симптомы анемии – бледность, головокружение, слабость, – при подавлении роста тромбоцитов – нарушения свертываемости крови, частые кровотечения. Лейкозные клетки могут проникать в другие органы – печень, селезенку, лимфатические узлы, головной и спинной мозг, – вызывая нарушение их функций и характерные проявления. Патологические миелоидные клетки также могут образовывать скопления в надкостнице, средостении, органах желудочно-кишечного тракта (хлоромы).
Злокачественные нарушения кроветворения происходят из-за повреждения ДНК миелоидных клеток. ДНК клетки содержит информацию о ее росте, делении и гибели и представлена в клетке в виде хромосом. Факторы, повреждающие ДНК миелоидных клеток, до конца не изучены. Доказано вредное воздействие ионизирующей радиации, предшествующей химиотерапии, токсических веществ, например бензола. Выявлены также характерные изменения структуры и количества хромосом при определенных видах миелолейкоза.
При остром миелолейкозе часто наблюдаются повреждения 8-й, 15-й, 16-й, 17-й и 21-й хромосом. Характерным признаком хронического миелолейкоза считается наличие филадельфийской хромосомы. Она встречается в 95 % всех случаев хронического миелолейкоза и образована в результате присоединения к 22-й хромосоме участка 9-й хромосомы. Филадельфийская хромосома активирует синтез специальных белков тирозинкиназ, которые нарушают деление миелоцитов. В результате в крови появляются как зрелые гранулоциты, так и бластные клетки.
Острый миелолейкоз встречается как у взрослых, так и у детей. При нем в крови и костном мозге находят большое количество миелобластов. При хроническом миелолейкозе миелоидные клетки более зрелые и «специализированные». Средний возраст пациентов с хроническим миелолейкозом – 55-60 лет.
Кто в группе риска?
Лабораторные методы обследования
Другие методы обследования
Специфической профилактики миелолейкоза нет. Для своевременной диагностики необходимо регулярно проходить профилактические осмотры, а при возникновении тревожных симптомов сразу обращаться к врачу.