микрохирургический невролиз возвратного гортанного нерва что это такое
Тиреоидэктомия
Тиреоидэктомия — это оперативное вмешательство, направленное на полное удаление щитовидной железы. Экстрафасциальная тиреоидэктомия считается операцией сложной, требующей соответствующей квалификации и практического опыта хирурга.
Тотальная тиреоидэктомия требует пожизненной заместительной гормонотерапии после проведения.
Выполнить тиреоидэктомию щитовидной железы можно в многопрофильной клинике ЦЭЛТ!
Наши хирурги имеют на своём счету десятки успешно проведённых операций этого направления. Они располагают всеми необходимыми знаниями о строении и расположении щитовидной железы и её заболеваниях. Осложнения тиреоидэктомии будут сведены к минимуму при обращении в ЦЭЛТ!
операция, консультация анестезиолога и наркоз, пребывание и питание в стационаре, перевязки, наблюдение хирургом в течение месяца.
Как выполняется тиреоидэктомия?
После того как подготовительные процедуры закончены и состояние пациента позволяет прогнозировать благоприятный исход хирургического вмешательства, назначают его дату. Как уже упоминалось, операция требует мастерских действий эндокринного хирурга и проводится под общим наркозом. Операция может быть выполнена под местной анестезией, при этом хирург может проверять, не повредил ли он возвратный гортанный нерв. Современные методы проведения тиреоидэктомии позволяют свести этот риск к минимуму.
Доступ к ЩЖ обеспечивается через поперечный разрез в области шеи. Правильное выделение ветвей гортанного нерва и паращитовидных желёз является наиболее важной манипуляцией при проведении операции. Повреждение этих структур может привести к серьезным осложнениям.
После удаления щитовидной железы мягкие ткани зашиваются и устанавливается дренажная трубка. Она необходима для отвода жидкости в первые сутки — на следующий день её удаляют.
Доверяя своё здоровье специалистам ЦЭЛТ, Вы делаете правильный выбор!
Микрохирургический невролиз возвратного гортанного нерва что это такое
А.Д. Каприн, В.И. Чиссов, А.К. Голубцов, И.В. Решетов, А.П. Поляков, А.Б. Рябов, О.В. Пикин, В.Ю. Карпенко, М.В. Ратушный, О.В. Маторин, М.М. Филюшин, И.В. Ребрикова, П.А. Никифорович
Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» МЗ РФ, г. Москва
Поляков Андрей Павлович ― кандидат медицинских наук, руководитель отделения микрохирургии, Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» МЗ РФ
125284, г. Москва, 2-й Боткинский проезд, д. 3, тел. +7-967-076-04-48, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Реферат. Метастатических формы высокодифференцированного рака щитовидной железы (ВДРЩЖ) до сих пор не имеют четких стандартов лечения. Местно-распространенные формы высокодифференцированного рака щитовидной железы (ВРЩЖ) с прорастанием гортани, трахеи и пищевода встречаются с частотой от 1 до 16%. Пациенты с отдаленными метастазами составляют, по данным разных авторов, около 4,2-9% от всех больных РЩЖ. Тактика лечения данных пациентов остается дискутабельной, однако накоплен значительный опыт лечения данной патологии. В данной статье представлен многолетний опыт работы нашего отделения в данной области.
Ключевые слова: высокодифференцированный рак щитовидной железы, регионарные метастазы, метастаз рака щитовидной железы в кости и легкие, реконструкция грудной стенки.
Введение
Основными факторами риска неблагополучного прогноза у пациентов со злокачественными новообразованиями щитовидной железы является наличие экстратиреоидного и отдаленного метастазирования, возраст >45 лет и ряд других факторов.
Местно-распространенные формы высокодифференцированного рака щитовидной железы (ВРЩЖ) с прорастанием гортани, трахеи и пищевода встречаются с частотой от 1 до 16% среди больных с данной опухолью. Тяжесть и объем поражения при местно-распространенных РЩЖ диктует применение специфических хирургических подходов. Пациенты с отдаленными метастазами составляют, по данным разных авторов, около 4,2-9% от всех больных РЩЖ. До сих пор не существует единого мнения относительно тактики лечения пациентов с отдаленными метастазами РЩЖ, несмотря на то, что многими исследователями был сделан вывод о том, что комплексная терапия таких больных, включающее хирургическое лечение отдаленных метастазов, приводит к улучшению прогноза и качества жизни пациентов [1, 2]. Ряд других исследований свидетельствует о том, что удаление отдаленных метастазов практически не влияет на продолжительность жизни, однако повышает ее качество, избавляя пациента от страданий [3]. При проведении любых хирургических вмешательств одной из основных задач является профилактика возможных осложнений.
Материалы и методы
Накоплен опыт лечения 314 пациентов, которым выполнялись разные варианты хирургических вмешательств в связи с местно-распространенным и метастатическим РЩЖ. Все больные прооперированы на клинической базе МНИОИ имени П.А. Герцена за период с 2000 по 2016 гг. В исследование включались пациенты с папиллярным, фолликулярным и медуллярным РЩЖ. Для проведения более глубокого сравнительного анализа и статистической обработки полученных данных, все больные были распределены на четыре клинические группы.
Во вторую группу объединены данные о 120 пациентах, которым были выполнены хирургические вмешательства, в связи с местно-распространенным и метастатическим раком щитовидной железы (ТЗN1а-bМо; Т4N1аМо; Т4N1bМо). Во второй клинической группе пациентов, также как и в группе 1, преобладал папиллярный рак ― 87,5% наблюдений, а частота медуллярного рака составила 10% наблюдений. Данный факт свидетельствует о том, что при понижении дифференцировки опухолевых клеток увеличивается количество больных с большим распространением первичного очага и более обширным метастатическим поражением.
В третью клиническую группу включены данные о 73 пациентах, которым были выполнены операции по поводу метастазов рака щитовидной железы в контралатеральные лимфатические узлы шеи и/или л/у передне-верхнего средостения, а также рецидива метастазов, после предшествующего хирургического или комбинированного лечения: ТЗN1а-bМ0-1, Т4а-bN1а-bМ0-1. В третьей клинической группе лидирующее положение по частоте занимает папиллярный рак ― 83,6% наблюдений, частота медуллярного рака ― 8,2% наблюдений.
В четвертую клиническую группу включены данные о 20 больных, которым были проведены операции по поводу отдаленных метастазов рака щитовидной железы различных локализаций (ТЗN1a-bМ1, Т4a-bN1а-bМ1). Как и в остальных группах у пациентов 4 клинической группы преобладал папиллярный рак ― 55,0% наблюдений, медуллярный рак встречался гораздо чаще ― 25,0% наблюдений.
Условное разделение пациентов на клинические группы по наибольшему проявлению заболевания позволило объединить методики выполняемых операций, направленных на зону первичной опухоли (1 клиническая группа), на зоны регионарного метастазирования и ложе опухоли (2 клиническая группа), зоны регионарного метастазирования в т.ч. 7 группу лимфатических узлов (3 клиническая группа), метастазы РЩЖ в отдаленные органы и мягкие ткани (4 клиническая группа).
Результаты
Главным методическим приемом в первой клинической группе пациентов было обеспечение радикальности вмешательства путем расширения объема удаляемых тканей и комбинирования с резекциями прилегающих органов и тканей: внутренней яремной вены, общей и наружной сонной артерии, передних мышц шеи, кивательной мышцы, возвратного гортанного нерва, щитовидного и перстневидного хряща, трахеи и др. (табл. 1).
Таблица 1. Хирургические вмешательства в I группе
Сегодня мы ответим на самые распространенные вопросы пациентов с сахарным диабетом, которые любят путешествовать.
Остеопороз – заболевание скелета, характеризующееся снижением костной массы и как следствие переломами при минимальной травме.
О том, что у меня диабет, я узнал случайно, когда проходил диспансерное обследование на работе. У меня не было никаких жалоб, я ощущал себя совершенно здоровым. В анализе крови выявлено повышение сахара крови – 6.8 ммоль/л. Меня направили к эндокринологу. Доктор сказала, что это выше нормы (норма меньше 6.1 ммоль/л) и нужно провести дополнительное обследование: тест с сахарной нагрузкой. Мне измерили сахар натощак (он снова был выше нормы – 6.9 ммоль/л) и дали выпить стакан очень сладкой жидкости – глюкозы. При измерении сахара крови через 2 часа он был также выше нормы – 14.0 ммоль/л (должен быть не более 7.8 ммоль/л). Также я сдавал анализ крови на гликированный гемоглобин (показывыает «средний» уровень сахара за 3 месяца). Он был тоже высоким – 7 % (а допускается не более 6%).
Операции на щитовидной железе относятся к технически сложным видам хирургического вмешательства, это связано с тесным взаимоотношением с жизненно важными, малыми по размеру анатомическими структурами, вариантами топографического расположения этих структур; спаечным процессом в зоне операции при рецидивных заболеваниях ЩЖ.
Несмотря на широкoе распространение и детальную разработку методики операций на ЩЖ, послеоперационные осложнения остаются серьезной проблемой для хирурга, выполняющего вмешательство на ЩЖ.
Уровень современных знаний и стремление к повышению безопасности вмешательств с сохранением качества жизни больных требуют ужесточения контроля точности при выполнении хирургических вмешательств на щитовидной железе и других органах шеи. Все это может быть достигнуто улучшением метода хирургического лечения пациентов с заболеваниями данного органа.
Riddell V.H. выделяет следующие, наиболее распространённые причины повреждения ВГН во время операции:
Другие причины ближайшей или поздней дисфункции возвратного гортанного нерва включали термическое повреждение вследствие использования коагулятора, ишемию и формирование рубцовой ткани вокруг нерва. Кроме того, при выполнении расширенной тиреоидэктомии возникают определённые условия, повышающие риск повреждения ВГН. К ним относятся тиреоидэктомии с футлярно-фасциальным иссечением лимфоузлов по поводу рака щитовидной железы, смещение нерва большим шейным, загрудинным зобом, а также повторные оперативные вмешательства на шее.
Диагноз пареза (паралича) ВГН обычно устанавливается на основании клинических, ларингологических (прямая и непрямая ларингоскопия) и электромиографических данных.
Операции на щитовидной железе и на органах шеи требуют особенно высокой квалификации хирурга и относятся к хирургическим вмешательствам высшей категории сложности.
В Международном Центре Охраны Здоровья хирургическое лечение опухолей щитовидной, паращитовидной железы, кист шеи выполняют хирурги высокой квалификации имеющие огромный опыт в хирургической тиреоидологии.
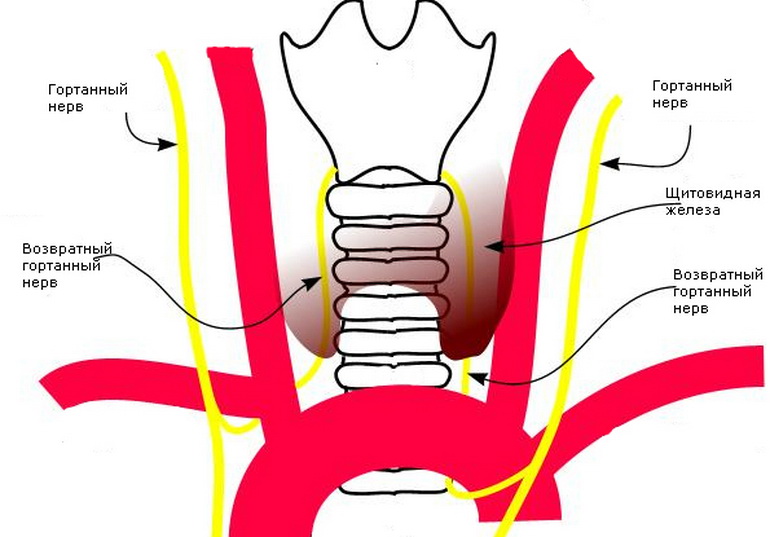
Повреждение возвратного гортанного нерва сопровождается следующими симптомами: осиплость, утомляемость голоса, потеря голоса, поперхивание, сухой приступообразный кашель и др.
По данным отечественной и зарубежной литературы повреждение возвратного гортанного нерва и паралич голосовых связок – наиболее частое осложнение при расширенных и повторных операциях на щитовидной железе, по поводу диффузно токсического, многоузлового зоба, рака щитовидной железы и рецидивного зоба. Частота этого осложнения при первичных операциях в общей хирургической практике достигает 15%, а при повторных операциях доходит до 40% наблюдений.
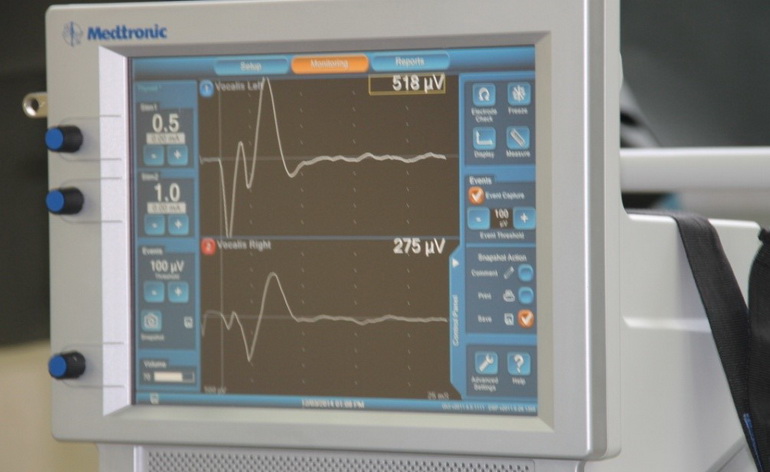
Для того чтобы исключить это осложнение в нашей клинике, в хирургии щитовидной и паращитовидной железы используется микрохирургическая техника и мониторинг целостности возвратного гортанного нерва с использованием аппарата «NIM NEURO 3.0-Medtronic» (США) по оригинальной трехэтапной методики мониторирования доктора Б.Т. Насимова.
Мониторинг возвратного нерва при операциях на шее позволяет уменьшить вероятность осложнений, связанных с повреждением возвратного нерва с 15% (в практике других клиник) до 1% и менее.
Как показывает опыт, применение этой технологии сводит риск повреждения возвратного нерва при операциях на щитовидной железе практически к нулю, что служит гарантией безопасности оперативных вмешательств.
Процесс мониторирования возвратного гортанного нерва в ходе оперативного вмешательства визуально контролируется на мониторе. Появление кривых на мониторе устройства амплитудой свыше 100 мА является подтверждением анатомической и функциональной целостности ВГН- сохранности ГОЛОСА.
После операции все протоколы мониторирования распечатываются. Один экземпляр вкладывается в историю болезни каждого пациента, второй экземпляр с разъяснениями выдается на руки пациенту.
Мониторирование ВГН на всех этапах хирургического вмешательства позволяет хирургу более активно и уверенно применять энергетические методы гемостаза: монополярная коагуляция, Ligasure, биполярный пинцет, УЗ диссектор, что в свою очередь позволяет достигнуть надежного гемостатического эффекта (меньше кровотечение).
Преимущества
Ваш голос важен так же, как Ваша внешность, манеры, текст вашего выступления. Это тот инструмент, с помощью которого вы донесете свое сообщение до аудитории. Взаимопонимание между Вами и вашей аудиторией зависит от ваших голосовых и речевых данных.
Способ микрохирургической пластики возвратного нерва
Владельцы патента RU 2368326:
Изобретение относится к медицине, а именно к хирургии. Осуществляют интраоперационный мониторинг и невролиз возвратного нерва. При наличии эпиневральных повреждений или невозможности обеспечения полноценного невролиза возвратного нерва осуществляют его резекцию. Далее отсекают блуждающий нерв, место иссечения определяют исходя из необходимой длины блуждающего нерва для наложения анастомоза с дистальным концом резецированного возвратного нерва. Ротируя блуждающий нерв, проводят его в гетеротопическом направлении к дистальному концу резецированного возвратного нерва. Накладывают анастомоз между возвратным и блуждающим нервом с использованием эпиневрального шва. Способ расширяет арсенал средств пластики возвратного нерва.
Предложенное изобретение относится к медицине, в частности к хирургии, и касается способа микрохирургической пластики возвратного нерва.
Повреждение возвратного нерва является очень серьезным и самым распространенным осложнением при проведении операций, например, на щитовидной железе, а также может являться следствием поражения нерва при опухолевых процессах. Даже одностороннее повреждение возвратного нерва может сопровождаться дисфагией (нарушением глотания). При этом может иметь место заброс пищи в трахею, что чревато развитием осложнений со стороны легких (пневмония, бронхит). Нередко отмечается появление патологического кашля, также связанного с забросом желудочного сока в гортань. Все эти осложнения, как правило, компенсируются за счет неповрежденного возвратного нерва с другой стороны. Операции же, проводимые на обеих долях щитовидной железы (так называемые тиреоидэктомии или струмэктомии), опасны уже двусторонним повреждением нерва с двусторонним параличом голосовых складок, что приводит к нарушению самостоятельного дыхания и нуждается в наложении постоянной трахеостомы.
В основном, травматизацию возвратных гортанных нервов связывают с выделением последних из сосудисто-нервного пучка и окружающих, в том числе рубцово-измененных, тканей.
Несмотря на вышеприведенные данные, идентификация возвратных нервов при проведении оперативных вмешательств выполняется только в 5% всех операций, проводимых в мире. Существуют и используются различные способы мониторинга возвратных нервов, которые на сегодняшний день считаются наиболее совершенными и чувствительными и позволяют значительно снизить процент послеоперационных осложнений. Методы мониторинга возвратных нервов не облегчают хирургам выделение последних из рубцовой ткани и их мобилизации от опухолевых узлов в щитовидной железе. Также остается открытым вопрос о том, что делать при состоявшемся нарушении целостности нерва.
Использование микроскопов можно отнести к наиболее эффективным способам идентификации возвратных нервов, позволяющим микрохирургическим методом выделять и осуществлять невролиз возвратных нервов и во время операции одномоментно выполнять реконструкцию при повреждении возвратного нерва с формированием невральных анастомозов.
Среди методов восстановления целостности и проводимости периферических нервов можно выделить такие способы, как:
— пластика нерва с помощью тубажа из артериального аллотрансплантата (Г.Н.Акуев, Г.С.Кокин, И.Чумасов, Л.И.Колосова и др. Ж. Вопросы нейрохирургии. № 6, 1988, с.32-36);
— сшивание разноименных нервов (Г.С.Кокин, И.С.Морозов, Ф.С.Говенько. Ж. Вопросы нейрохирургии. № 6, 1988, с.52-54);
— «невротизация мимических мышц способами Балланса, Хитрова» (А.Э.Гуцана, справочник «Челюстно-лицевые операции», 1997, с.121-123);
— аутотрансплантация (Э.И.Злотник, Е.А.Короткевич. Ж. Вопросы нейрохирургии. № 5, 1986, с.52-58).
Однако в каждой из приведенных методик есть недостатки:
— окутывание линии шва или тубаж артериальным аллотрансплантантом (сальником, фасцией и т.д.) для увеличения герметичности анастомоза в основе своей порочны, так как нарушают кровоснабжение нерва, вызывают воспалительную реакцию окружающих тканей и создают дополнительные источники рубцевания в окружности нерва, что значительно осложняет процесс регенерации (Г.Н.Акуев, Г.С.Кокин, Е.И.Чумасов, Л.И.Колосова и др. Ж. Вопросы нейрохирургии. № 6, 1988, с.32-36; И.Д.Кирпатовский, Э.Д.Смирнова. «Основы микрохирургической техники», 1978, с.107);
— аутотрансплантация при травме периферических нервов создает проблему выбора адекватного по длине, диаметру, строению донорского нерва и появление неврологического дефекта в связи с его изъятием (Э.И.Злотник, Е.А.Короткевич. Ж. Вопросы нейрохирургии. № 5, 1986, с.52-58). Так, например, при осуществлении перекрестной аутопластики лицевого нерва большинство хирургов, использовавших перекрестный лицевой анастомоз, отмечают, что необходимость использования длинных (13-17 см) аутотрансплантатов является отрицательным фактором, и процесс регенерации может оказаться неэффективным, вследствие нарушения реваскуляризации аутотрансплантатов и их рубцевания.
Наиболее близким к предложенному способом мы считаем способ пластики возвратного нерва в целях реабилитации голосовых и дыхательных нарушений после хирургических вмешательств, предложенный Трофимовым Е.И. и др. (Трофимов Е.И. и др., Коррекция стойких голосовых и дыхательных нарушений после хирургических вмешательств на щитовидной железе. Рак щитовидной железы и эндемический зоб: материалы межрегиональной конференции с международным участием. Екатеринбург, 2007, с.137-138). Данный способ включает в числе прочего осуществление мониторинга и невролиза возвратных нервов при проведении операции.
Однако известный способ обладает рядом недостатков: так, даже при условии осуществления нейромониторинга возвратных нервов на практике не всегда удается выделить возвратный нерв из рубцовых и опухолевых тканей без его повреждения, которое, в свою очередь, приводит к возникновению нарушений голосовой и дыхательной функции у больных в послеоперационном периоде.
Техническим результатом предложенного способа является возможность осуществления микрохирургической пластики возвратного нерва в целях восстановления голосовой и дыхательной функции, а также увеличение эффективности проводимого вмешательства за счет использования анастомоза между блуждающим и возвратным нервом. Использование блуждающего нерва в целях микрохирургической пластики позволяет осуществлять пластику при необходимости резекции возвратного нерва практически на всем его протяжении, так как при использовании способа происходит спрямление избыточной длины блуждающего нерва. Кроме того, предложенный способ позволяет создать более короткую рефлекторную дугу, а за счет возможности перемещения блуждающего нерва осуществить наложение анастомоза в любом требуемом месте.
Предложенный нами способ заключается в следующем.
При проведении оперативного вмешательства, например, направленного на удаление щитовидной железы, или ее доли, или удаления лимфатических узлов, осуществляют интраоперационный мониторинг и невролиз возвратного нерва. При наличии эпиневральных повреждений или невозможности обеспечения полноценного невролиза возвратного нерва осуществляют его резекцию. Далее отсекают блуждающий нерв, место иссечения определяют исходя из необходимой длины блуждающего нерва для наложения анастомоза с дистальным концом резецированного возвратного нерва. Ротируя блуждающий нерв, проводят его в гетеротопическом направлении, то есть в направлении, несвойственном/нефизиологичном для данного нерва, к дистальному концу резецированного возвратного нерва, направляя аксон в область голосовых связок. Накладывают анастомоз между возвратным и блуждающим нервом с использованием эпиневрального шва.
Вышеуказанный способ может быть использован у пациентов, подвергающихся как первичному, так и повторным оперативным вмешательствам, в том числе способ может быть использован у пациентов, ранее получавших другие виды лечения по поводу основного заболевания (например, лучевую терапию) или по поводу коррекции нарушений голосовой и/или дыхательной функции.
Преимущества предложенного способа перед известными ранее заключаются в следующем:
— в целях восстановления функции нерва, а следовательно, дыхательной и голосовой функции, используется реиннервация гортани с использованием блуждающего нерва;
— использование блуждающего нерва представляется наиболее «физиологичным», т.к. анатомически возвратный нерв является ветвью блуждающего нерва и после наложения анастомоза между возвратным нервом и вагусом организму не требуется «привыкание»;
— использование блуждающего нерва позволяет осуществить наложение анастомоза в требуемом месте, то есть позволяет таким образом рассчитать необходимое место резекции блуждающего нерва, чтобы нерв мог быть «подведен» наиболее оптимальным образом (в любом случае в гетеротопическом направлении) к дистальному концу резецированного возвратного нерва;
— при использовании предложенного способа образуется более короткая рефлекторная дуга;
— пересечение одного из блуждающих нервов позволяет сохранить основные функции, контролируемые вагусом.
Возможность осуществления предложенного способа может быть подтверждена следующим клиническим примером.
Пример. Больной Шкунков В.Ф., 64 г., находился на стационарном лечении в отделении микрохирургии МНИОИ им П.А.Герцена с 12.10.07.
Клинический диагноз: рак щитовидной железы с метастазами в лимфоузлы шеи справа. Состояние после комбинированного лечения в 1968 г. Рецидив с метастазами в паратрахеальные лимфоузлы.
Анамнез: из анамнеза известно, что по поводу зоба щитовидной железы в больнице им. Боткина в марте 1968 г. выполнена операция в объеме: струмэктомия щитовидной железы (по выписке). При гистологическом исследовании папиллярный рак щитовидной железы. Направлен в МНИОИ им. П.А.Герцена, где в связи с нерадикальностью операции был выработан план комбинированного лечения. На первом этапе была проведена ЛТ СОД 35Гр. На втором этапе была выполнена операция в объеме гемитиреоидэктомия справа, резекция левой доли щитовидной железы, лимфаденэктомия на шее с обеих сторон (по выписке). В начале 2007 г. отметил появление осиплости. Лечился консервативно без эффекта. В связи с нарастанием клиники осиплости обратился в МНИОИ им. П.А.Герцена.
При поступлении: при осмотре: отмечается осиплость, затруднений дыхания нет. На шее старые послеоперационные рубцы справа, слева и снизу. На фоне рубцовых изменений без дополнительных образований.
УЗИ: в правой паратрахеальной области гипоэхогенная зона 17×14×15 мм, структура неоднородная, контуры нечеткие. В претрахеальной области визуализируется зона овальной формы четких контуров, неотличимая от тиреоидной ткани.
КТ: при КТ-исследовании органов грудной клетки претрахеально определяется единичный лимфоузел до 1,0 см. В легочной ткани очаговые и инфильтративные изменения не обнаружены.
При исследовании шеи левая доля и перешеек структурно не изменены. В ложе правой доли паратрахеально определяется узловое образование размерами до 1,2 см. Заключение: КТ-картина подозрительна на рецидив в ложе правой доли щитовидной железы или метастаз в паратрахеальный лимфоузел.
Клиническая ситуация обсуждена на межотделенческом консилиуме с участием хирургов, радиологов и химиотерапевтов. Учитывая данные обследований, объем проведенного ранее лечения, гистологическую структуру и распространенность опухолевого процесса, рекомендовано: хирургическое лечение.
Планируется операция в объеме: реоперация на щитовидной железе, лимфаденэктомия передне-верхнего средостения.
Согласие больного на операцию получено. Противопоказаний к операции нет.
07.11.07 г. больному произведена реоперация на щитовидной железе: тиреоидэктомия. Резекция и микрохирургическая пластика возвратного гортанного нерва справа. Удаление лимфоузлов и клетчатки передне-верхнего средостения.
Под ЭТН произведен разрез кожи передне-нижней поверхности шеи по Кохеру с иссечением старого послеоперационного рубца. Кожный лоскут отсепарован кверху. Рассечены передние мышцы шеи. При ревизии: щитовидная железа представлена левой долей, пирамидальной долей, перешейком и частью правой доли; в пирамидальной доле определяется узловое образование до 1 см в диаметре; в правой трахео-пищеводной борозде определяется метастатически измененный лимфоузел размером до 2,5 см с инфильтративным ростом вокруг, вовлекая в инфильтрат правый возвратный гортанный нерв. При дальнейшей ревизии в претрахеальной области выявлен метастатически измененный лимфоузел до 1,5 см в диаметре.
Учитывая вовлечение в процесс правого возвратного гортанного нерва и правосторонний парез правой половины гортани, рекомендовано: резекция правого возвратного гортанного нерва с микрохирургической пластикой. Единым блоком острым и тупым путем произведено удаление щитовидной железы с ее пирамидальной долей, метастатически измененного лимфоузла в правой трахео-пищеводной борозде с резекцией правого возвратного гортанного нерва. Выделен и отсепарован на протяжении 4 см правый блуждающий нерв и отсечен в области пересечения с подключичной веной. Блуждающий нерв ротирован и проведен в гетеротопическом направлении к дистальному концу резекции возвратного нерва, аксон направлен в область голосовых связок. При помощи микрохирургической техники наложен анастомоз между блуждающим и возвратным гортанным нервом справа. Выделен и прослежен на протяжении левый возвратный гортанный нерв. При помощи видеоэндоскопической техники произведено удаление пара- и претрахеальных лимфоузлов и клетчатки передне-верхнего средостения. Тщательный гемостаз. Рана послойно ушита с оставлением 2-х трубчатых дренажей в ложе удаленных тканей.
Контрольный осмотр произведен через 3 месяца после операции. Голосовая и дыхательная функция полностью восстановлены.
Таким образом, предложенный способ позволяет значительно улучшить возможности послеоперационной реабилитации функций, контролируемых возвратным нервом, в том числе голосовой и дыхательной, путем осуществления микрохирургической пластики данного нерва с наложением анастомоза между возвратным и блуждающим нервами.
Способ микрохирургической пластики возвратного нерва, включающий осуществление интраоперационного мониторинга и невролиза возвратного нерва, отличающийся тем, что осуществляют резекцию возвратного нерва, отсекают блуждающий нерв с той же стороны, где была произведена резекция возвратного нерва, ротируя блуждающий нерв, проводят его в гетеротопическом направлении к дистальному концу резецированного возвратного нерва, и накладывают анастомоз между блуждающим и возвратным нервом.