микроцистис мочевого пузыря что это такое
Отсроченное первичное закрытие мочевого пузыря у детей с экстрофией и микроцистисом
Ю.Э. Рудин, Ю.Ю. Соколов, А.Ю. Рудин, Д.В. Марухненко, В.И. Руненко, А.С. Кирсанов, Е.В. Карцева, Н.В. Медведева
Сведения об авторах:
ВВЕДЕНИЕ
Экстрофия мочевого пузыря (ЭМП) – один из самых тяжелых врожденных пороков развития, встречающихся в детской урологии. Тяжесть состояния в данном случае обусловлена большим объемом анатомического дефекта и сложностью его адекватной и функциональной коррекции 1.
К настоящему времени детскими урологами накоплен достаточной большой опыт лечения данного порока развития. Предложены различные варианты этапного 1 и одномоментного [7, 8-12] его оперативного лечения. Некоторые методики закрытия мочевого пузыря могут быть дополнены ортопедическими пособиями 6 с использованием особых вариантов иммобилизации в послеоперационном периоде [2, 13, 14] или выполняться без сведения костей таза [15, 16]. В лечении таких пациентов применяются новые фармакологические препараты, а также эндоскопическое введение объемообразующих веществ [4, 6]. Несмотря на это лечение экстрофии мочевого пузыря не всегда приводит к желаемому результату и по-прежнему остается сложной задачей 3.
ЭМП требует комплексного подхода для коррекции сложного сочетанного порока мочевыделительной и половой систем. Помимо отработанной хирургической техники, оснащенности клиники, подготовленности медицинского персонала и родителей, немаловажную роль играет взвешенный и тщательный отбор пациентов в зависимости от их исходных анатомических данных. Существует мнение, что малые размеры пузырной площадки – плохой прогностический признак для лечения экстрофии 2.
Операции первичного закрытия у новорожденных и младенцев с микроцистисом значительно чаще сопровождаются осложнениями и рецидивами [1-6, 13- 18]. Многие авторы рекомендуют иссечение пузыря у больных с микроцистисом и формирование резервуара из сегмента кишки уже в младенческом возрасте [1, 2, 4-6]. В связи с этим остаются дискуссионными вопросы, возможно ли растянуть пузырную площадку при ЭМП и попытаться сохранить функцию при микроцистисе? Целесообразно ли у пациентов с ЭМП c размером пузырной площадки менее 3 см, выполнение первичной пластики в периоде новорожденности или раннем младенческом возрасте? Какие сроки оптимальны для отсроченного первичного закрытия? В каких случаях стоит отказаться от попыток сохранения пузырной площадки в пользу аугментирующих операций?
МАТЕРИАЛЫ И МЕТОДЫ
За период с 1994 по 2020 год нами прооперировано 265 детей с экстрофией мочевого пузыря. В новорожденном возрасте от 2 суток до 30 дней в клинику госпитализированы 123 больных для первичного закрытия мочевого пузыря. Остальные 142 ребенка не были включены в данное исследование, так как они поступили в клинику в возрасте старше 1 года и были оперированы в возрасте от 12 мес. до 18 лет. Из них первичное либо вторичное закрытие требовалось 46 детям, остальным 96 детям (ранее оперированным в других клиниках) проведены различные этапы коррекции порока полового члена и недержания мочи.
Среди 123 новорожденных больных с ЭМП, подвергнутых анализу, мальчиков было 84 (68,2%), в два раза больше, чем девочек 39 (31,7%). Распределение больных в зависимости от формы порока было следующим: классическая экстрофия мочевого пузыря выявлена у 112 больных (91%), частичная экстрофия – у 8 (6,5%) детей, экстрофия клоаки – у 3 (2,4%) пациентов. Ранее оперативных вмешательств у всех этих детей не было. Для создания однородной группы больные с экстрофией клоаки и частичной экстрофией не были включены в исследование.
Все новорожденные больные с классической формой ЭМП (112 случаев) были разделены на две группы в зависимости от размеров пузырной площадки. В первую группу вошли 75 (67%) пациентов с большими и средними размерами пузырной площадки.
Большие (более 5 см) размеры мочевого пузыря имели 34 (30,3%) детей, средний размер экстрофированной площадки (31-50 мм) выявлен у 41 (36,6%) больных.
Вторую группу составили 37 (33%) детей с микроцистисом – малыми размерами пузырной площадки – 30 мм и менее (рис.1). Именно тактику лечения больных с микроцистисом мы решили разобрать в данной работе.
Рис. 1. ЭМП, микроцистис у мальчика возраста 1 месяц
Fig. 1. Male newborn 1 month old with bladder exstrophy (BE), microcystis
Детям с микроцистисом была предложена различная тактика ведения, условно мы разделили больных этой группы на две подгруппы.
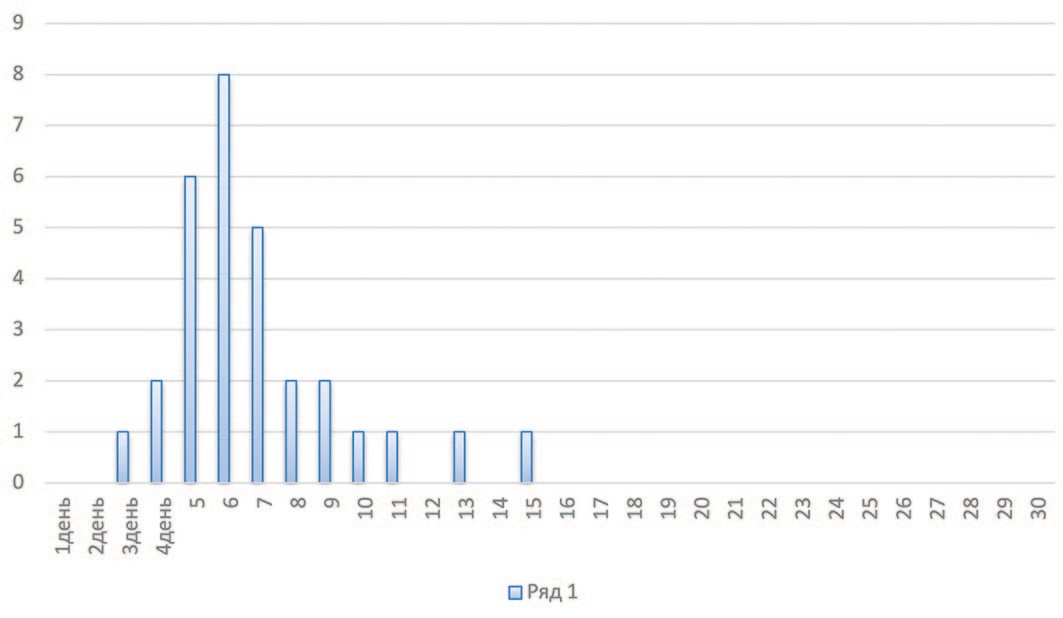
В первую подгруппу вошли 30 пациентов с микроцистисом, оперированные с 1994-2017 г., которым первичное закрытие мочевого пузыря провели в ближайшие после рождения сроки (3-15 дней), средний показатель 6,4 дня. (рис. 2).
Рис. 2. Распределение новорожденных больных с ЭМП и микроцистисом по возрасту в момент операции
Fig. 2. Distribution of newborns with bladder exstrophy, microcystis by age according to moment of surgery
Объем операции у больных первой подгруппы составлял: выделение и закрытие мочевого пузыря, полное или частичное сведение лонного сочленения путем прошивания и стягивания костей таза, ушивание дефекта передней брюшной стенки. Пластику шейки мочевого пузыря и реимплантацию мочеточников изза малых размеров пузырной площадки не производили.
Во вторую подгруппу вошли 7 больных с микроцистисом, наблюдаемые в клинике в период с 2017- 2020 г., 5-му из которых было выполнено отсроченное первичное закрытие мочевого пузыря. Новорожденные дети были выписаны домой с рекомендациями по растяжению пузырной площадки мочевого пузыря
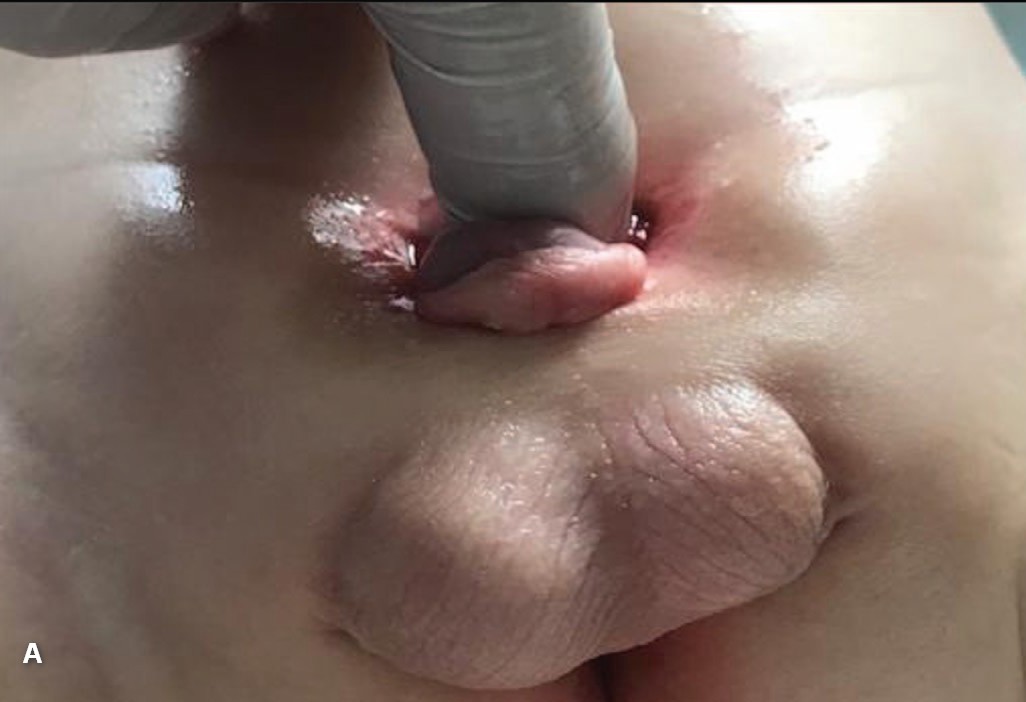
С целью увеличения размера пузырной площадки использовались методы механического растяжения стенки порочного мочевого пузыря посредством мануального давления – путем погружения пальца руки в резиновой перчатке во внутрь раскрытого эвентрированного мочевого пузыря на начальных этапах (рис. 3 А), а затем использовали раздувной баллон катетера Фолея. Методику погружения пальца и растяжения пузырной площадки катетером Фолей лечащий врач предварительно подробно объяснял и показывал родителям, контролировал правильность выполнения процедуры. Эффективность растяжения стенки пузыря оценивали на очных консультативных приемах, а чаще – дистанционно по фотографиям, высланным на электронный адрес врача.
Применение катетера Фолея для растяжения пузырной площадки с измерением объема вводимой в раздувной баллон жидкости в миллилитрах и определением уровня погружения баллона в формирующуюся полость, позволило более достоверно оценивать изменение размера пузырной площадки по глубине погружения, нежели измерение гибкой лентой или линейкой.
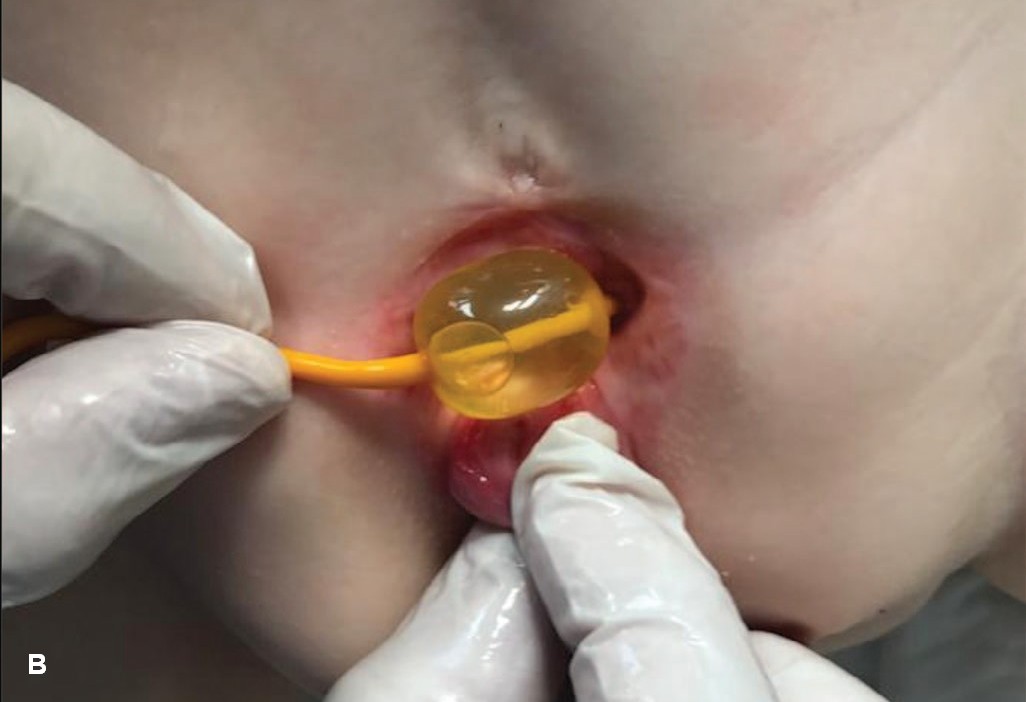
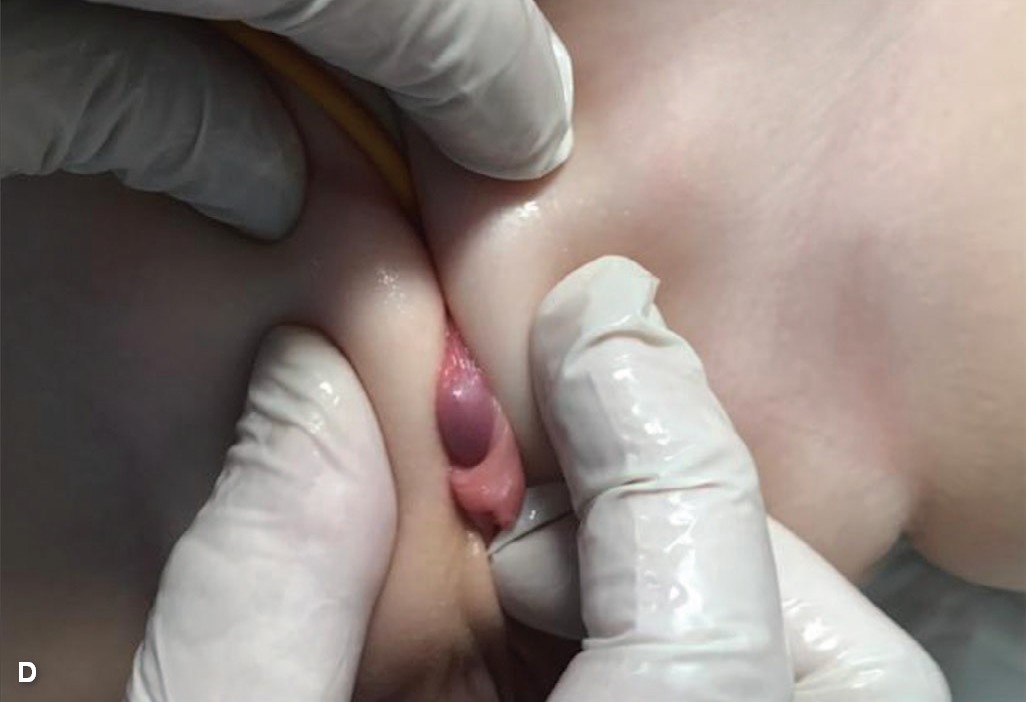
Принцип методики состоял в следующем: в баллон катетера Фолей 10-12 Сh вводился физиологический раствор, начиная с объема 3 мл – предположительная емкость мочевого пузыря. Пузырную площадку предварительно обрабатывали лубрицирующим анестетиком (например, гель Катеджель, Инстиллагель). Баллон катетера укладывали на место пузырной площадки и, постепенно надавливая на него сверху пальцами, погружали в полость малого таза, определяя тем самым более точно объем полусферы (рис. 3B)
Исходно объем пузырной площадки 5-6 мл (баллон катетера Фолея 10 мл погружался только наполовину) имели 6 детей, один ребенок имел объем 8 мл (баллон 10 мл – погружался в полость малого таза на 4/5).
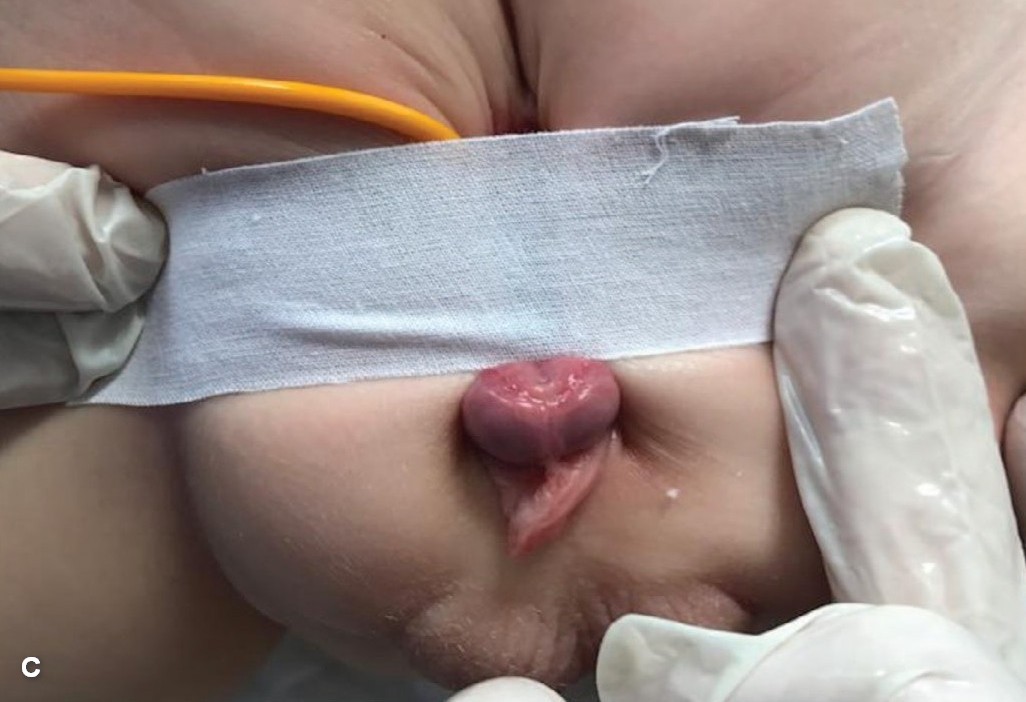
По мере растяжения пузырной стенки объем вводимой жидкости и диаметр катетера увеличивали. После достижения глубокого погружения катетера с малым количеством физиологического раствора, объем баллона может быть еще увеличен для обеспечения дальнейшего растяжения. На баллон накладывали салфетку или турникет из нескольких салфеток и, в максимально погруженном состоянии, и фиксировали его к коже передней брюшной стенки лейкопластырем (рис. 3 C, D) с целью обеспечения более продолжительного механического воздействия. Время растяжения, постепенно увеличивали с 5 до 10, затем 20, 30 минут и более. После данной манипуляции пузырную площадку смазывали антибактериальной мазью (Левомеколь, Банеоцин). Данные процедуры проводили ежедневно с целью создания продолжительного по времени эффекта, имитирующего наполнение мочевого пузыря, для постепенного растяжения его стенки.
Рис. 3. Растяжение пузырной площадки у ребенка 6 месяцев с экстрофией и микроцистсом A – растяжение с помощью погружения пальца. B – установка баллона 5 мл. C, D – погружение и фиксация баллона лейкопластырем
Fig. 3. Bladders plate tension in 6 months old newborn with bladder exstrophy and microcystis. A – tension by finger. B – tension using Foley’s сatheter balloon 5 ml. C, D – immersion and fixation of the balloon with an adhesive plaster
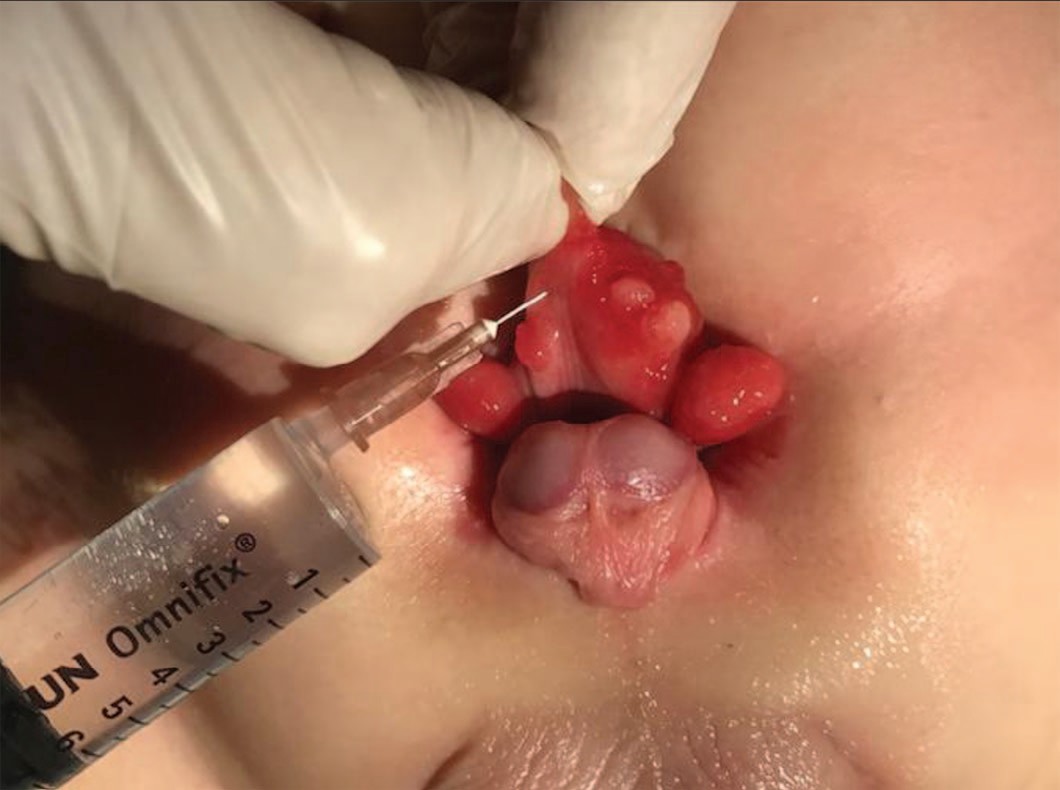
Для усиления результата мануального растяжения стенки мочевого пузыря мы использовали инъекции препарата Ботулотоксина типа А (БТА, BOTOX, лантокс). Обкалывание мышечной стенки пузырной площадки позволяет снять избыточный тонус, а в совокупности с механическим растяжением помогает добиться большего роста и растяжения стенки мочевого пузыря (МП) в меньшие сроки. В связи с особенностями фармакологических свойств действующего вещества, наиболее эффективным является двух-трехкратное обкалывание в 10-12 точках, не чаще 1 раза в 6 мес. В зависимости от возраста и веса ребенка мы применяли 50-100 Ед действующего вещества, разведенного на 4-8 мл физиологического раствора (рис. 4). Использование БТА осуществлялось на базе детского уроандрологического отделения ДГКБ Святого Владимира ДЗМ после предварительного получения информированного согласия родителей пациентов и одобрения локальным этическим комитетом.
Рис. 4 Обкалывание стенки мочевого пузыря с полипозными разрастаниями Ботулиническим анатоксином типа А у ребенка 7 мес с экстрофией и микроцистисом.
Fig. 4 Injections of Botulinum toxin type A in bladders plate with polyps. Male newborn 7 months old with bladder exstrophy, microcystis
Применение БТА и механического воздействия на стенки пузыря позволило нам достичь постепенного растяжения пузырной площадки до объемов (размеров), позволяющих выполнить операцию первичного закрытия МП по расширенному протоколу, представленному нами ранее [18]. Увеличение размера пузырной площадки до 6-7 см или погружения баллона катетера Фолей объемом 9-11 мл в полость малого таза мы считали показанием для выполнения отсроченной операции.
Хирургическое вмешательство по протоколу включало: выделение и закрытие мочевого пузыря, иссечение крупных полипов, реимплантацию мочеточников из области треугольника Льето в дно мочевого пузыря с антирефлюксной защитой по Cohen, пластику шейки мочевого пузыря по Kelly с мобилизацией кавернозных тел от лонных костей (у мальчиков), двустороннюю остеотомию подвздошных костей с фиксацией отломков спицами, сведение и фиксацию лонных костей рассасывающейся нитью, пластику передней брюшной стенки, формирование пупка.
Отсроченное закрытие мочевого пузыря было выполнено 5 детям из 7 пациентов второй подгруппы с микроцистисом. Операции в возрасте 12-16 месяцев выполнены трем детям. Обкалывание ботулинотоксином в этой группе пациентов выполнено дважды. Другим двум пациентам отсроченное закрытие удалось осуществить позднее, в возрасте 21 и 26 месяцев, соответственно. Растяжение стенки мочевого пузыря проходило у них слишком медленно и обкалывание препаратом ботулотоксина произведено три раза.
У двоих пациентов на данном этапе лечения не удалось растянуть площадку до размера 4-5 см. Ткани остаются плотными и ригидными, а полипозные разрастания заполняют большую часть площадки. В случае дальнейшего отсутствия положительной динамики, этим детям планируется аугментация мочевого пузыря с формированием мокрой стомы.
РЕЗУЛЬТАТЫ
Результаты первичного закрытия мочевого пузыря у больных с микроцистисом проследили в сроки от 6 мес. до 15 лет.
В первой подгруппе из 30 детей с микроцистисом, оперированных новорожденными, осложнения наблюдали у 13 (43,3%) пациентов. Рецидив экстрофии возник у 10 (33,3%) больных. Расхождение послеоперационной раны передней брюшной стенки наблюдали у 3 (10%) детей (табл. 1.).
Таблица 1. Результаты первичного закрытия мочевого пузыря у детей с экстрофией с микроцистисом
Table 1. Results of primary closure surgery in children with bladder exstrophy and microcystis
Сморщенный мочевой пузырь ( Микроцистис )
Сморщенный мочевой пузырь — это функциональное или анатомическое уменьшение полости мочевика, возникшее на фоне других заболеваний. Проявляется поллакиурией, никтурией, реже — тяжестью и болью над лобком, интенсивность которых уменьшается после мочеиспускания. Диагностируется с помощью сонографии мочевого пузыря, ретроградной цистографии, уродинамических исследований. Для коррекции расстройства показаны лечение М-холинолитиками, медикаментозная и хирургическая денервация детрузора, гидродилатация, цистопластика после частичной либо радикальной цистэктомии.
МКБ-10
Общие сведения
Сморщенный мочевик (микроцистис) обычно осложняет течение других заболеваний и патологических состояний, приводящих к нарушению иннервации мочевого пузыря, воспалительным процессам в слизистом и мышечном слоях его стенки. У детей и пациентов молодого возраста чаще диагностируют нейрогенный вариант расстройства. В старших возрастных контингентах преобладает органическое рубцово-склеротическое сморщивание органа. Актуальность своевременного выявления патологии обусловлена существенным ухудшением качества жизни больных и высоким риском вторичного нарушения функции почек.
Причины
Уменьшение функциональной и анатомической емкости мочевика может быть обусловлено как нарушением иннервации мышечного слоя, так и органическими повреждениями стенки. Нейрогенный вариант заболевания, вызванный гиперактивностью мочевого пузыря, наблюдается у 15,6%-16% пациентов-мужчин и у 16,9-17,4% заболевших женщин. В его основе лежит временная или постоянная дисфункция спинальных либо краниальных отделов нервной системы, приводящая к гипертонусу мочепузырных мышечных волокон. Основными органическими причинами расстройства являются:
Патогенез
Механизм формирования сморщенного мочевого пузыря зависит от причин, спровоцировавших заболевание. Патогенез функционального микроцистиса обусловлен стойким спазмом гладкомышечных волокон на фоне патологической эфферентной импульсации из пораженного участка спинного или головного мозга. При органической форме расстройства воспалительное поражение уровезикальной стенки завершается ее фиброзом, рубцовой деформацией с атрофией мышечных волокон, их замещением соединительной тканью. Фиброзно-измененный детрузор обладает меньшей эластичностью, что приводит к анатомическому уменьшению объема мочевика.
Симптомы
Заболевание проявляется непреодолимыми позывами к мочеиспусканию, возникающими до 18-23 раз в сутки, в том числе от 6 раз и более ночью. Отмечается уменьшение объема выделившейся мочи в каждой порции. Часть пациентов предъявляет жалобы на ощущение тяжести или сдавливание в надлобоковой области. В редких случаях возникает болезненность внизу живота, интенсивность которой несколько уменьшается после отхождения мочи. Возможно развитие невротической симптоматики с ощущением постоянной усталости, быстрой утомляемостью, раздражительностью, плаксивостью, снижением настроения, тревожностью.
Осложнения
При длительном течении заболевания, развитии склероза в области мочепузырного треугольника со стенозом устьев мочеточников нарушается естественный пассаж мочи. У 75-77% пациентов со сморщенным мочевиком застойные процессы, обусловленные органическими причинами, завершаются развитием гидроуретеронефроза, снижением функциональных возможностей почек, нарастанием признаков хронической почечной недостаточности, осаждением солей в чашечно-лоханочной системе (мочекаменной болезнью). Возникновение пузырно-мочеточникового рефлюкса способствует распространению инфекции на расположенные выше отделы мочевыделительной системы, развитию хронического пиелонефрита.
Диагностика
Диагностический поиск у больных с подозрением на сморщенный мочевой пузырь направлен на оценку емкости органа, функциональной состоятельности детрузора, определение варианта заболевания, выявление причин, приведших к снижению анатомической или функциональной емкости. Больным назначают комплексное инструментальное обследование, включающее такие рекомендованные методы диагностики, как:
Информативным методом выявления возможных причин сморщенного мочевика является цистоскопия, позволяющая оценить состояние слизистой оболочки, обнаружить признаки склеротических процессов, получить образцы тканей для последующего гистологического исследования биоптата. У части пациентов с микроцистисом в общем анализе мочи определяются воспалительные изменения (лейкоцитурия, бактериурия), возбудитель цистита может быть выявлен с помощью посева мочи на микрофлору.
По показаниям для исключения возможной почечной патологии выполняют УЗИ почек, экскреторную урографию, нефросцинтиграфию, биохимический анализ крови, нефрологический комплекс. При подозрении на нейрогенный характер заболевания рекомендованы КТ черепа, МСКТ позвоночника, МРТ головного мозга, пояснично-крестцового отдела позвоночного столба.
Дифференциальная диагностика проводится между функциональной и органической формой расстройства, заболеваниями, которые способны спровоцировать развитие патологии, а также с эндофитным раком мочевого пузыря. По решению врача-уролога больному назначают консультации фтизиатра, инфекциониста, паразитолога, невропатолога, нейрохирурга, онколога.
Лечение сморщенного мочевого пузыря
Основными задачами при ведении больных с микроцистисом является уменьшение частоты мочеиспусканий, увеличение накопительной способности, устранение причин, вызвавших и поддерживающих заболевание. При точном установлении фактора, который спровоцировал расстройство, назначают соответствующее этиопатогенетическое лечение. Для купирования симптоматики в практической урологии применяют следующие терапевтические и хирургические подходы:
Лечение дополняют физиотерапевтическими процедурами, направленными на снижение гиперреактивности сморщенного детрузора: лекарственным электрофорезом холинолитиков и спазмолитиков, ультразвуковой терапией, парафиновыми аппликациями. Немедикаментозные методы, как и коррекция образа жизни с уменьшением психоэмоциональных нагрузок, оказывают больший эффект при нейрогенном уменьшении мочевого пузыря. При органическом поражении они менее значимы, хоть в целом могут облегчить симптоматику за счёт воздействия на вторичную гиперрефлексию.
Прогноз и профилактика
Правильный выбор метода лечения, соответствующего причине и форме заболевания, растяжимости мочепузырной стенки позволяет компенсировать расстройство, а при благоприятном прогнозе полностью восстановить объем сморщенного органа. Эффективность консервативной холинолитической терапии составляет 24-39%, и, поскольку у 47-57% пациентов возникают побочные эффекты, в настоящее время чаще выполняют более результативную хирургическую денервацию или цистопластику.
Профилактика заболевания направлена на предупреждение возникновения туберкулеза, своевременную терапию его легочных и внелегочных форм, лечение циститов различного происхождения, сокращение сроков искусственного отведения мочи с ранним началом тренировок детрузора. Для предупреждения сморщивания после проведения лучевой терапии тазовых органов мочевой пузырь необходимо опорожнять перед каждым сеансом ионизирующего воздействия, а в его полость вводить радиопротективные препараты.
Основные принципы ведения пациентов с цистостомами
 | Армен Маисович Галстян Врач-уролог хирургического отделения МЛПУЗ КДЦ «Здоровье» galstyanAM@yandex.ru |
Пациенты с доброкачественной гиперплазией предстательной железы (ДГПЖ), по данным литературы, занимают значительное место в урологической практике и составляют более 50 % больных урологических клиник. В 30,944,5 % случаев ДГПЖ осложняется острой задержкой мочеиспускания (ОЗМ), что требует катетеризации мочевого пузыря и назначения различных препаратов из группы а-адреноблокаторов.
Неоправданное затягивание тактики консервативного ведения пациентов с ДГПЖ связано с такими опасными осложнениями, как развитие пузырно-мочеточникового рефлюкса, инфекционно-воспалительных изменений верхних и нижних мочевых путей и возникновение хронической почечной недостаточности.
В различных регионах России цистостомия по поводу ОЗМ назначается в 22,2-47,3 % случаев.
Патогенез изменений в мочевом пузыре при цистостомии
Основным общепринятым методом ведения больных с цистостомами является пассивная эвакуация мочи при помощи различных дренажных систем с регулярными сменами дренажной трубки и промываниями полости мочевого пузыря растворами антисептиков. Однако уже доказано, что промывание полости мочевого пузыря с целью профилактики камнеобразования и инкрустации дренажа солями неэффективно.
Более того, промывание полости мочевого пузыря опасно, так как способствует возникновению пузырно-мочеточникового рефлюкса, диссеминации инфекции в верхние мочевые пути и развитию уросепсиса.
На примере работ некоторых авторов (А.Ю. Альбицкая, 2008 г.) уже доказано, что пассивное отведение мочи при цистостомии со временем приводит к нарушению деятельности детрузора, который является основным функциональным механизмом мочевого пузыря. При этом последний теряет способность как накапливать, так и эвакуировать мочу. Кроме того, нарушаются трофические процессы в мочевом пузыре, кровоснабжение, иннервация, что в конечном счете приводит к прогрессированию воспалительных изменений, склерозу и сморщиванию мочевого пузыря.
Развитие склеротических изменений в мочевом пузыре в свою очередь вызывает нарушение анатомических взаимоотношений
элементов треугольника Льето, что проявляется возможным развитием пузырномочеточникового рефлюкса, либо ретенционных изменений верхних мочевых путей. Доказано, что пассивное дренирование мочевого пузыря может приводить к развитию тяжелых морфофункциональных изменений, среди которых основными являются: уменьшение площади мышечной ткани детрузора по отношению к соединительной ткани; снижение количества артериол и венул в слизистой оболочке, а также клеток эпителия, что подтверждается биопсией мочевого пузыря.
Эти изменения в итоге приводят к развитию хронического рецидивирующего воспалительного процесса в верхних мочевых путях, хронической почечной недостаточности, периодическим атакам пиелонефрита. Вышеперечисленные изменения значительно осложняют течение межоперационного периода у пациентов с цистостомами, создавая порочный круг изменений, результатом которых, как правило, становится инвалидизация пациента.
Таким образом, не сам дренаж, а распространенный способ ведения пациентов с длительно функционирующей цистостомой приводит к потере резервуарной функции мочевого пузыря, прогрессирующему склерозу с возможным образованием у пациента микроцистиса. Неудивительно, что в настоящее время назрела насущная необходимость в поиске оптимального режима и методики ведения данной категории пациентов.
Принципы ведения пациентов с цистостомами на современном этапе
случаев
Большинство из этих осложнений связано с методикой пассивного отведения мочи на фоне цистостомы, которая приводит к запуску целого ряда механизмов патогенеза, вызывающих нарушение координированной деятельности структур мочевого пузыря и вторичные нарушения функционирования всех органов мочевой системы.
В качестве альтернативы методике постоянного пассивного отведения мочи необходимо предлагать пациентам интермиттирующую эвакуацию мочи из мочевого пузыря. Данная методика проста в использовании и может широко применяться как в условиях урологического стационара, так и амбулаторно самим пациентом под контролем врача.
С этой целью, при наличии у пациента эпицистостомы, «тренировку» мочевого пузыря нужно начинать на 6-7-е сутки, при троакарной цистостоме на 3-е сутки. У пациентов с хронической задержкой мочеиспускания при наличии сохраненного позыва «тренировка» мочевого пузыря должна быть начата на 7-10-е сутки.
«Тренировка» мочевого пузыря включает:
Соблюдение перечисленных в этой статье правил, безусловно, позволит избавить пациентов от большинства осложнений в процессе лечения и тем самым сохранить приемлемое качество жизни данной категории больных.