молотковый палец что делать
Молоткообразная деформация пальцев стопы
В этой заметке рассмотрим неестественное искривление пальца(ев) ног схожие с формой молоточка, курка, молотка, когтя, боковое их отклонение. Из-за чего это происходит, как проявляется, какие операции при этом делаются и всегда ли они нужны.
Причины появление деформаций пальцев стоп
К причинам появления таких деформаций относятся:
Признаки и симптомы искривления пальцев
Пальцы или палец находятся в не естественном положении в виде молоточка или курка. Кроме непривычного вида появляются весьма болезненные мозоли или натоптыши из-за которых, собственно, пациенты и обращаются к ортопеду, подологу, педикюрше. Часто это бывает осенью, когда после летней лёгкой обуви приходится надеть осеннюю и увеличение «молоточков» летом проявится в менее удобных ботинках.
Виды искривления малых пальцев
Молоткообразная деформация пальцев ног или Hammer toe – наиболее встречаемая патология на стопе. Палец или пальцы приобретают форму курка или молотка с типичной омозолелостью по тылу межфалангового сустава. Чаще бывают искривления вторых пальцев на ногах.
Молоточкообразная деформация или mallet finger. Палец становится Г-образной формы с постоянно согнутой дистальной фалангой и болезненным натоптышем на его торце – ногтевой фаланге.
Когтеобразная деформация пальцев стоп. При этом согнутые пальцы на ногах имеют форму приподнятых крючков. Чаще бывает на двух и более пальцах. Сопутствует неврологическим расстройствам, ревматоидному артриту. Не редко наблюдаю у любительниц носить обувь на 1-2 размера меньше.
Клинодактилия. Искривление пальцев в горизонтальной плоскости. Не редко встречается на втором пальце. Причина – неправильная форма одной из фаланг или травма. Клинодактилия – это, как правило, косметический дефект, который может вызывать серьёзные психологические комплексы. Благо операция при этом не сложная и решает проблему навсегда.
Варусная деформация 5-го пальца стопы – она же деформация Тейлора. При этом происходит искривление мизинца на ноге внутрь, а по наружной поверхности появляется «косточка».
Диагностика
Консультация ортопеда-подолога Для продуктивной консультации желательно на неё прийти с рентгенограммами стоп в прямой, боковой и ¾ проекциях. При необходимости делается УЗИ, МРТ, КТ, но это после назначения ортопеда.
Лечение
Консервативные методы: ортопедические стельки, правильная обувь, массаж стоп и голеней, девайсы при деформациях стоп.
Операции на пальцах ног
Если невозможно исправить проблему консервативно, приходится прибегать к оперативным методам лечения. При деформациях малых пальцев применяются как малоинвазивные вмешательства, так и реконструктивные операции. Смысл должен быть понятен пациентам – «поставить все косточки стопы на свои места», то есть не отпилить или срезать, а вернуть в правильное анатомические положение! Операция должна быть минимально инвазивная и при этом выровнять все пальцы на ногах.
Реабилитация начинается сразу после операции. В первые часы можно и нужно заниматься движениями в смежных суставах, ходить в туфлях Барука, а иногда и в обычной обуви.
Часто задаваемые вопросы
Больше ответов на частозадаваемые вопросы связанных с удалением косточек на ногах здесь.
Резюме
Проблема болезненной деформации малых пальцев – «молоткообразный палец на ноге» встречается часто при Hallux Valgus («косточка»), поперечном плоскостопие, использовании «неправильной» обуви и как врождённая, наследственная патология и именно из-за неё большинство жалоб на стопы. При неэффективности разнообразных приспособлений и ортопедической обуви, нужно склониться к решению сделать операцию по коррекции всех или основных деформаций стопы и пальцев.
Современные операции по устранению молоткообразной деформации пальцев выполняем в Харькове. Принимаем поциентов с других городов Украины: Киева, Днепра, Одессы, Запорожья и т.д.. Запись на консультацию к доктору ортопеду-травматологу Хмаренко А.Н. по тел.:+380955058547, +380976356696 (детали в разделе Контакты).
Ознакомиться с отзывами после операций можете на этой странице.
Молоткообразные пальцы
Молоткообразная деформация одна из наиболее распространенных деформаций малых пальцев стоп. В большинстве случаев эта проблема сочетается у пациента с вальгусной деформацией первого пальца (hallux valgus), а также наблюдается у пациентов с полой стопой и с выраженными хроническими сопутствующими заболеваниями. Однако стоит отметить, что чаще всего причину молоткообразной деформации пальцев выявить не удается.
Некоторые считают, что причиной этого заболевания является плохо подобранная тесная обувь, однако научно это не доказано. В этой статье мы познакомим Вас с анатомией переднего отдела стопы, при каких условиях чаще всего возникает эта проблема, и какие варианты лечения молоткообразной деформации пальцев доступны на данный момент.
Анатомия
Плюсневые кости и пальцы врачи относят к переднему отделу стопы. Пальцы стоп состоят из нескольких костей. Большой или первый палец состоит из двух фаланг. Остальные четыре пальца состоят из трех фаланг (основной, средней и ногтевой). В плюсне-фаланговых суставах пальцы соединяются с плюсневыми костями. Между фалангами пальцев также есть суставы.
Проксимальный межфаланговый сустав между основной и средней фалангой. Дистальный межфаланговый сустав образует средняя и ногтевая фаланга. Каждый из суставов окружен суставной капсулой, а кости в суставе удерживают связки. По верхней или тыльной поверхности пальца проходит сухожилие, которое разгибает палец, по подошвенной или нижней поверхности следуют два сухожилия, которые сгибают палец.
В быту пациенты или врачи других специальностей называют все деформации пальцев молоткообразными. Однако хирурги-ортопеды выделяют несколько разновидностей деформаций пальцев стоп: молоткообразная, когтеобразная, молоточкообразная.
При молоткообразной деформации определяется сгибание только в проксимальном межфаланговом суставе. Когтеобразная деформация характеризуется разгибанием в плюсне-фаланговом суставе и сгибанием в обоих межфаланговых суставах. В зависимости от вида и типа деформации пальца хирург подбирает соответствующий определенный метод ее лечения.
Причины
Молоткообразная деформация стоп может быть результатом ношения обуви, которая по длине слишком коротка. У многих людей, второй палец длиннее, чем первый. Так как обувь чаще всего подбирается по длине первого или большого пальца, второй и иногда третий палец должен находиться в положении сгибания, чтобы уместиться в тесную обувь. Длительное ношение модельной, узкой обуви с заостренным носом и высоким каблуком еще больше предрасполагает к развитию молоткообразной деформации пальцев стоп. Молоткообразная деформация второго и третьего пальца часто встречается у пациентов с вальгусной деформацией первого пальца (hallux valgus) и поперечным плоскостопием.
Когтеобразная деформация в основном встречается у людей с высоким продольным сводом стопы (полая стопа). Деформации пальцев при полой стопе связаны с дисбалансом мышц стопы и нередко наблюдаются при неврологических расстройствах.
Симптомы
Длительное нахождение пальцев стопы в тесной обуви в вынужденном положении приводит к развитию фиксированной молоткообразной деформации. В области кожи межфаланговых суставов из-за постоянного давления обувью образуются болезненные натоптыши и мозоли.
Пациенты предъявляют жалобы на боли в переднем отделе стопы и в области головок плюсневых костей. Молоткообразная деформация пальцев в значительной мере ограничивает функцию ходьбы. Пациенты быстро утомляются при передвижениях и длительном нахождении в положении стоя. При сочетании молоткообразной и вальгусной деформации пальцев образуются обширные, болезненные омозолелости и натоптыши по подошвенной поверхности стоп. В редких тяжелых случаях в области мозолей могут наблюдаться изъязвления кожи.
Диагностика
Диагноз, как правило, очевиден при клиническом осмотре. Так же клинический поиск может быть направлен на выявление и оценку сопутствующей патологии, например Hallux valgus. Также оценивается неврологический статус пациента, особенно при когтеобразной деформации.
Консервативное лечение
Способ лечения зависит от того, как далеко зашел процесс. Уже на ранних стадиях болезни, при небольшой деформации, просто переход на более удобную обувь с просторным носком может остановить деформацию и вероятно вернуть пальцы к их первоначальному состоянию. Ношением специальных вкладышей в области мозолей, ортопедических суппортов и стелек можно добиться облегчения жалоб пациента.
Важное значение имеет регулярное выполнение упражнений на укрепление мышц стопы. Если вышеизложенные мероприятия оказались неэффективными, можно задуматься об операции.
Оперативное лечение
Если степень молоткообразной деформации большая, а болезнь протекает длительное время, можно наблюдать контрактуру пальца. При контрактуре пациент или врач не может выпрямить молоткообразный палец в исходное положение. Контрактура развивается в тех случаях, когда рубцовая ткань заполняет суставы пальца и ограничивает движения в них. При подобных фиксированных деформациях и контрактурах возможным вариантом лечения может быть операция.
Известно большое количество различные операций, применяемых при деформации малых пальцев стопы. Выбор операции зависти от вида и типа деформации, а также на основании индивидуальных особенностей пациента и наличия сопутствующих заболеваний.
При молоткообразной деформации коррекция положения пальца достигается за счет резекции межфалангового сустава. Во время операции также иссекается болезненный натоптыш на пальце. Палец выводится в прямое положение и фиксируется спицей на 4 недели. Если у пациента имеется комбинация молоткообразной дефорации второго пальца и вальгусной деформации первого пальца, производится дополнительная операция по исправлению hallux valgus.

Цель остеотомии Weil устранить подвывих пальца и подошвенное смещение головки плюсневой кости. После остеотомии плюсневой кости и подъема ее головки к тылу стопы, пациент может рассчитывать не только на исправление молоткообразной деформации пальца, но также и на избавление от болезненных натоптышей в области подошвы стопы.
Фиксация плюсневой кости в новом положении после остеотомии осуществляется специальными винтами Барука или Герберта. Винт сконструирован особым образом из специального титанового сплава, и сочетает в себе большую прочность при небольших размерах.
При закручивании винта достигается сильная компрессия в зоне остеотомии. Этот вид фиксаторов обеспечивает надежную фиксацию зоны остеотомии до полного сращения кости, что позволяет пациенту передвигаться сразу после операции в специальной обуви. Винт не мешает пациенту в его повседневной жизни и не требует последующего удаления.
После сращения костей движения в области артродеза отсутствуют. При артродезе межфалангового сустава суставные площадки иссекаются, концы фаланг обрабатываются специальным способом, палец выпрямляется и в этом положении фиксируется спицей на 4 недели. За это время кости фаланг срастаются друг с другом в выпрямленном положении. И хотя объем движений в межфаланговых суставах ограничен, что не так важно для пациента и для функции стопы. Пациент отмечает значительно снижение болевого синдрома, дискомфорта при ношении обуви и хороший косметический результат.
Также в комбинации с операциями на костях производятся различные операции на мягких тканях в основном сухожилиях.
После операции пациент, как правило, в течение 4-5 недель носит специальную обувь. В этой обуви полностью разгружается передней отдел стопы (пальцы и плюсневый кости), тем самым создаются условия для быстрого заживления ран и сращение костей в зонах остеотомий или артродезов. Швы, как правило, снимаются через 12-14 дней после операции.
В нашей клинике мы широко применяем современные методы лечения заболеваний и деформаций стопы. Операции проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов, фиксаторов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирургов. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний стоп в течение многих лет.
Hallux Valgus
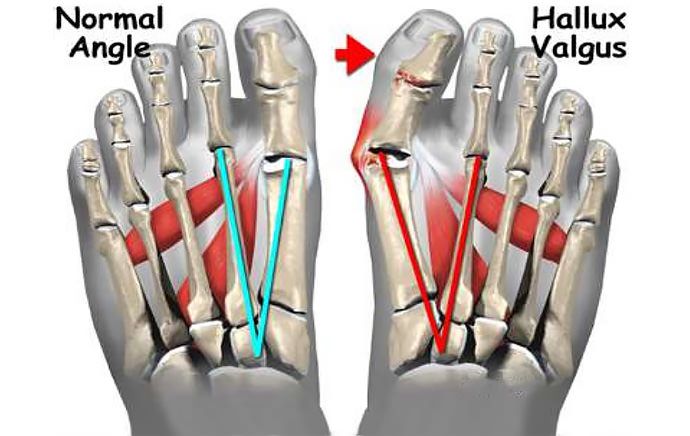
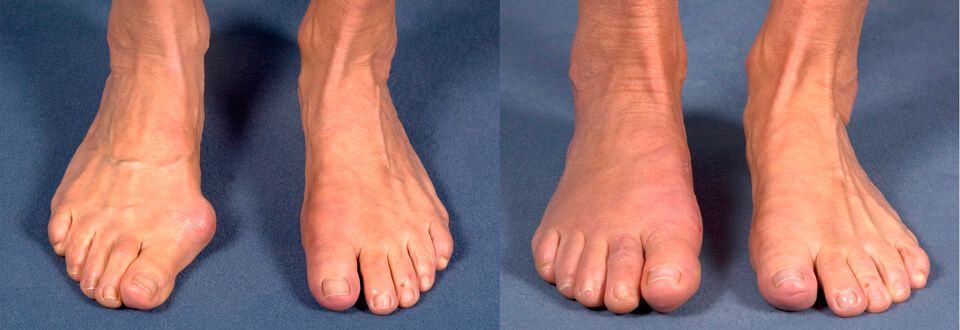
Халюс вальгус (Hallux Valgus) или вальгусная деформация пальца стопы является одним из наиболее часто встречаемых ортопедических заболеваний. На его долю приходится порядка 70% всех ортопедических патологий. При этом она не только провоцирует образование косметического дефекта, но и обуславливает нарушение анатомии всей стопы, что приводит к нарушению ходьбы, появлению болей и существенно снижает качество жизни человека.
В наиболее тяжелых ситуациях больные теряют способность самостоятельно передвигаться даже в ортопедической обуви, что вызывает не только физический, но и выраженный психологический дискомфорт. Поэтому важно не только своевременно обнаружить Hallux Valgus у взрослых, но и провести лечение. При этом нужно быть готовым к тому, что единственным эффективным способом исправить ситуацию является операция.
Что такое Hallux Valgus
Hallux Valgus (вальгусное отклонение первого пальца или большого пальца стопы) – прогрессирующее дистрофическое заболевание стопы, сопровождающееся отклонением большого пальца из анатомически правильного положения в сторону соседних пальцев, что приводит к образованию так называемой шишки, именуемой в медицинской практике экзостозом. Как правило, деформация наблюдается одновременно на обеих стопах. В 95% случаев она диагностируется у женщин и обычно возникает после 30—40 лет, что обусловлено развитием естественных гормональных изменений.
С возрастом яичники женщин начинают продуцировать эстрогены в меньших количествах. Как известно, эти половые гормоны участвуют в процессе синтеза коллагена. Он является основным компонентом соединительной ткани, из которой образована вся капсульно-связочная система.
В норме образованные соединительной тканью участки постоянно обновляются и перестраиваются в ответ на различные повреждения и нагрузки. Именно коллагеновые волокна обеспечивают прочность и долговечность соединительной ткани. Поэтому на фоне снижения выработки эстрогенов количество продуцирующего в организме коллагена также падает, что и приводит к уменьшению прочности соединительной ткани, растягиванию связок и уменьшению степени фиксации плюснефалангового сустава в правильном положении.
Также замечено, что Hallux Valgus чаще всего наблюдается у тех женщин, чьи матери страдали от этого заболевания. Но основным фактором развития патологии является продолжительное ношение неудобной обуви, в частности слишком узкой и с каблуком, высота которого превосходит 3—4 см. Это обусловлено тем, что подобная обувь провоцирует неравномерное распределение нагрузки на стопу, вызывает разрушение соединительной ткани и ослабление связок. При длительном ношении такой обуви постепенно передний отдел стопы распластывается и постепенно развивается поперечное плоскостопие.
Патологический процесс не протекает изолированно. В него вовлекаются костные, соединительнотканные образования и мышцы. Возникающий мышечный дисбаланс приводит к тому, что смещаются мелкие кости, принимающие на себя нагрузку при ходьбе, и 1-я плюсневая кость. Впоследствии происходит и отклонение от нормальной оси и большого пальца, что и приводит развитию вальгусной деформации.
Организм вынужден приспосабливаться к происходящим изменениям, что и провоцирует перестройку костной ткани с формированием болезненного костного нароста в виде шишки и развитие прогрессирующего артрозоартрита 1-го плюснефалангового сустава. Неправильное распределение нагрузки на стопу приводит к тому, что головки 2 и 3 плюсневых костей постоянно перегружаются, что провоцирует появление болей в их проекции, а также развитие артроза 2 и 3 плюснефаланговых суставов. Впоследствии большой палец как бы ложится на соседние, что в комплексе придает стопе достаточно неэстетичный вид.
Вальгусная деформация склонна усугублять во время беременности, при получении травм стопы и голени, а также при наличии продольного плоскостопия.
Hallux Valgus сопровождается нарушением кровообращения в области поражения. Подобное чревато развитием остеопороза, т. е снижением плотности костей с повышением риска их переломов. Кроме того, заболевание может осложняться уплощением головки плюсневой кости, врастанием ногтя и развитием остеохондроза и деформаций позвоночника, так как из-за нарушений анатомии стопы нагрузка на позвоночник распределяется неправильно. В результате возникают дегенеративно-дистрофические изменения в межпозвоночных дисках, что может стать причиной образования протрузий и межпозвоночных грыж.
Симптомы Hallux Valgus
Вальгусная деформация 1-го пальца стопы развивается медленно. Изначально патология не дает о себе знать ярко выраженными проявлениями. Со временем больные замечают, что привычная обувь становится слишком тесной, начинает давить и натирать, а также значительно быстрее снашиваться.
Впоследствии в области сочленения большого пальца с плюсневой костью (боковая часть стопы) формируется выпячивание, провоцирующее появление дискомфорта при длительной ходьбе. В этот момент уже присутствует незначительное отклонение большого пальца от нормальной оси, но заметить это можно только при очень внимательном осмотре стопы. Постепенно угол отклонения увеличивается, а шишка растет. Это приводит к появлению характерных для вальгусной деформации 1-го пальца стопы симптомов:
Hallux Valgus может осложняться развитием бурсита плюснефалангового сустава, т. е. воспалением его суставной капсулы. Это приводит к возникновению припухлости и покраснения данной области. Именно развитие симптомов бурсита в сочетании с усталостью ног и является основным поводом для обращения больных к врачу. Хотя значительно правильнее было бы сделать это еще при появлении первых признаков развития вальгусной деформации большого пальца стопы.
Нередко бурсит сочетается с синовитом, т. е. воспалением синовиальной оболочки плюснефалангового сустава, для которого также характерно покраснение, отечность и болезненность. Но подобные осложнения опасны инфицированием сустава в результате образования свища.
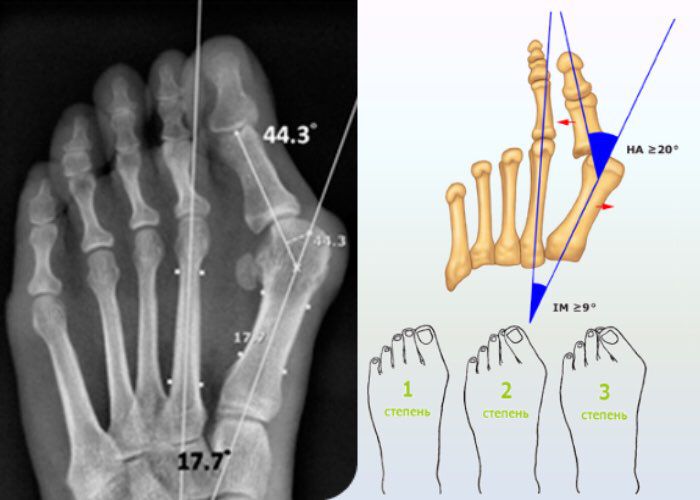
Степени
В течении Hallux Valgus выделяют 3 степени на основании величины межплюсневого угла, образованного 1 и 2 плюсневыми костями, и углом отклонения большого пальца от центральной оси плюсневой кости. Их рассчитывают на основании данных рентгеновских снимков.
Выраженность болевого синдрома не всегда сопоставима со степенью развития Hallux Valgus.
Диагностика
При появлении признаков вальгусной деформации большого пальца стопы следует обращаться к ортопеду. Первым делом врач проводит осмотр обеих ног и опрашивает больного о наличии болевых ощущений в области образования экзостоза, особенностях их появления. Во время осмотра ортопед обращает внимание на распластанность переднего отдела стопы, деформацию большого пальца, плюснефалангового сустава, наличие покраснения, отека мягких тканей и молоткообразной деформации 2 и 3 пальцев. При этом врач обязательно сравнивает стопы обеих ног.
Для уточнения диагноза и степени Hallux Valgus обязательно назначаются инструментальные методы исследования:
Лечение Hallux Valgus
При вальгусной деформации большого пальца лечение может осуществляться консервативными методами. Но оно не способно исправить уже сформировавшуюся у взрослого человека деформацию, а направлено в большей степени на устранение симптомов и торможение ее прогрессирования. Радикально решить проблему, устранить боли и постоянную усталость ног способна только операция, поэтому любые консервативные методы следует рассматривать исключительно в качестве временной меры.
Лечение без операции
Итак, в первую очередь больным рекомендуется подобрать удобную обувь и ортопедические стельки, а также выполнять специальные упражнения для укрепления мышц. При этом важно использовать ортопедические стельки, изготовленные по индивидуальным параметрам, поскольку стандартные не способны остановить дальнейшее развитие деформации и уменьшить болевой синдром. Обязательно нужно исключить длительное стояние и ходьбу.
Также ортопеды могут рекомендовать использовать вальгусную шарнирную шину. Она представляет собой специально сконструированный фиксатор, который призван удерживать видоизменный сустав в правильном положении.
Дополнительно назначаются препараты, способствующие устранению болей. Как правило, это средства группы НПВС, которые также способствуют уменьшению воспалительного процесса, и согревающие мази. При отсутствии острого воспалительного процесса могут проводиться курсы физиотерапевтических процедур:
Пациентам, имеющим лишний вес, рекомендуется обратиться к диетологу или самостоятельно принять меры для снижения массы тела.
При принятии решения радикально бороться с Hallux Valgus больному в индивидуальном порядке подбирается методика выполнения операции, которых сегодня существует очень много. При этом учитываются:
В целом все операции при вальгусной деформации 1 пальца стопы делятся на малоинвазивные и реконструктивные. Хирургические вмешательства первой группы отличаются меньшей травматичностью, так как осуществляются через 2-3 небольших прокола, размер которых не превышает 3-4 мм. Но они будут результативными исключительно при начальных степени развития деформации. Кроме отличного косметического эффекта, малоинвазивные хирургические вмешательства имеют и еще одно неоспоримое достоинство – короткий реабилитационный период. После их проведения пациент может вернуться к привычному для себя образу жизни уже через 3-4 недели.
Реконструктивные операции при Hallux Valgus выполняются в более сложных случаях, когда уже присутствуют изменения положения костей. Они осуществляются через разрез длиной 2-4 см с оголением костных структур, что позволяет максимально точно приблизить положение костей плюсны к правильному и зафиксировать деформированный сустав в нормальном положении.
Операции при Hallux Valgus:
После проведения операции пациенты остаются в клинике 2—7 дней. Швы снимаются спустя 10—14 дней, но восстановительный период в среднем длится около 3 месяцев. Первые 2—8 недель показано ношение специальной обуви Барука, разгружающей передний отдел стопы, а впоследствии ортопедической обуви с использованием индивидуально подобранных стелек. Но снова вставать на высокие каблуки можно не ранее, чем через 6 месяцев после проведения хирургического вмешательства.
Рассмотрим наиболее часто проводимые виды операций при вальгусной деформации 1-го пальца стопы, применяемые в современной ортопедии. Но стоит сразу отметить, что практически при каждой из них, независимо от вида, производится операция Шеде, подразумевающая спиливание образовавшейся костной мозоли.
McBride
Методика McBride является самой популярной из использующихся сегодня для лечения легких форм Hallux Valgus. Она относится к числу проводимых на мягких тканях, а ее суть состоит в перемещении сухожилия мышцы, приводящей большой палец стопы, на головку 1-й плюсневой кости. Благодаря подобному решению удается добиться сближения костей плюсны и возобновить нормальный мышечно-сухожильный баланс стопы.
Но при выборе этой методики стоит принимать во внимание тот факт, что отводящая мышца большого пальца не способна противодействовать постоянно присутствующей нагрузке, если пациент не придерживается рекомендаций врача и не меняет свои привычки, т. е. не устраняет действие провоцирующих возникновение вальгусной деформации факторов. Поэтому после проведения операции McBride риск повторного развития Hallux Valgus достаточно высок, ведь пациенту необходимо носить индивидуально подобранную ортопедическую обувь, отказаться от каблуков и выполнения тяжелой физической работы, что неприемлемо для многих женщин. Напомним, именно они составляют более 95% всех страдающих от Hallux Valgus больных.
При сложных деформациях операцию McBride сочетают с остеотомией 1 плюсневой кости SCARF.
SERI – миниинвазивная операция, при которой выполняется поперечная остеотомия через разрез мягких тканей величиной около 1 см. Следующим этапом хирургического вмешательства выполняется перемещение фрагмента кости в нужном направлении и его фиксация специальной спицей.
Под остеотомией подразумевают пересечение кости, что позволяет добиться другой ее пространственной конфигурации.
CHEVRON
Данное хирургическое вмешательство подразумевает осуществление V-образной остеотомии. После того, как оперирующий хирург распилит 1-ю плюсневую кость у головки, он совмещает образовавшиеся костные фрагменты, восстанавливая нормальную анатомию кости при помощи специальных титановых винтов. Это обеспечивает максимально надежную фиксацию, что устраняет необходимость в наложении гипса на период реабилитации. Но эта методика эффективна исключительно при слабовыраженных вальгусных деформациях большого пальца. А поскольку диагностировать патологию на этом этапе удается крайне редко, операция сегодня применяется не слишком часто.
SCARF
Методика SCARF – золотой стандарт лечения Hallux Valgus. Она подразумевает выполнение Z-образной остеотомии, что дает возможность установить головку 1 плюсневой кости под правильным углом, а также устранить деформацию суставной капсулы и перенаправить сухожилия. Полученные фрагменты костей также закрепляют титановыми винтами.
Артродез
Артродезирование – операция, показанная в наиболее сложных случаях, когда также наблюдается поперечно-распластанная деформация и повышенная мобильность 1-го плюсне-клиновидного сустава. Она заключается в полном удалении не подлежащего восстановлению сустава и неподвижном соединении образующих его костей, что приводит к полному обездвиживанию данного сегмента. Поэтому эта операция проводится только в самых крайних случаях.
Операция при молоткообразной деформации пальцев ног
Устранить деформацию остальных пальцев ног, пострадавших в результате прогрессирования Hallux Valgus, можно путем проведения:
Профилактика
Поскольку заболевание относится к числу тех, что передаются по наследству, всем, чьи близкие родственники сталкивались с вальгусной деформацией большого пальца, во избежание ее развития следует придерживаться определенных профилактических мер, в особенности девушкам. Они заключаются в:
Таким образом, с вальгусной деформацией большого пальца стопы может встретиться практически каждый. Поэтому задумываться о профилактике ее развития следует с самых ранних лет (лечение Hallux Valgus у детей), и при возникновении признаков деформации не бояться проведения операции. Своевременное выполнение хирургического вмешательства позволит избежать массы проблем со здоровьем, обусловленных Hallux Valgus, а также мучительных болей, отеков и изматывающей усталости ног. Но после ее проведения важно в точности выполнять рекомендации врача. В противном случае не исключена вероятность развития рецидива.