морфологическая верификация легких что это такое и как
Морфологическая диагностика рака легких
Морфологическая диагностика рака легкого считается обязательным условием для подтверждения онкологического диагноза. В современной медицине морфологические исследование представляет собой обязательный компонент общей диагностики рака.
Согласно постановлению Всемирной организации здравоохранения (ВОЗ), морфологическое исследование обязательно требуется для подтверждения любых онкологических диагнозов. Ведь именно данный метод считается максимально надежным вариантом для установления доброкачественности либо злокачественности новообразования, а также уточнения его варианта (подвида).
Поэтому после первичной диагностики и оценки клинической картины онкологу предстоит направить пациента на прохождение биопсии, чтобы в дальнейшем провести иммуногистохимическое и гистологическое исследование.
Но возможны ситуации, когда биопсия невозможна или при ее выполнении состояние больного может ухудшиться. В подобных случаях прибегают к диагностической операции, во время которой опухоль удаляют целиком или частично. Такая процедура — диагностическая операция — выполняет одновременно функции как диагностики, так и лечения опухоли.
Как проводится морфологическая диагностика
Перед проведением морфологической диагностики обязательным условием является специальная обработка изучаемого образца ткани, с последующей световой микроскопией среза ткани. Для большинства случаев такой меры достаточно, чтобы поставить точный диагноз. Хотя в определенных ситуациях необходима более сложная подготовка препарата, с более сложным и комплексным исследованием.
Морфологическая диагностика рака легкого предполагает определение тканевой принадлежности изучаемого материала – с установлением гистогенеза опухоли. Учитываются в таком случае особенности изучаемых клеток – включая форму, размеры, нарушения структуры, строения и пр. Требуется также учет характера ткани, которую данные клетки формируют.
Обязательным условием эффективной и точной морфологической диагностики становится оценка количества и формы кровеносных сосудов, находящихся в изучаемом материале – достаточно важный признак для разграничения злокачественной опухоли и нормальной ткани.
Важным условием качественной морфологической диагностики является правильное взятие биопсии. Самый информативный в этом отношении материал получается из жизнеспособных частей опухоли, находящихся на границе с нормальными тканями. Чтобы выбрать такой участок, требуется квалифицированный хирург с немалым опытом: иначе в биоптате может оказаться некротизированная часть опухоли или воспалительный детрит (часть опухоли, разрушенная лейкоцитами).
При проведении морфологической диагностики при раке легкого могут быть выделены следующие общие этапы процедуры:
При этом необходимо учитывать – у врача-патоморфолога должны быть обширные познания в своей области и значительный опыт работы.
Виды морфологической диагностики рака легкого
Гистологическое исследование в современной медицине — высокотехнологичный и достаточно высоко автоматизированный процесс. Различают обычно гистологическое исследование и иммуногистохимическое исследование, позволяющее уточнить ее подвид и лучше подобрать химиотерапию.
Важно понимать, что обычное гистологическое исследование световая микроскопия парафиновых срезов опухоли — зачастую дает лишь ориентировочное представление о заболевании. Специальное окрашивание (иммуногистохимическое) подразумевает обработку материала антителами, которые связываются со специальными белками, содержащимися в определенных подтипах опухолей, и последующую детекцию этих антител.
Наиболее современный метод — генная диагностики, позволяющая изучить генетический «профиль» опухоли, то есть понять, какие гены подверглись мутации в процессе формирования опухоли. Эта ценная информация в ряде случаев позволяет подобрать более специфичное лечение, так называемую «таргетную» терапию — высокоэффективные современные препараты, обладающие большей избирательностью и меньшей токсичностью, чем «классическая» химиотерапия.
Диагноз и его верификация
Лечение рака легкого
Верификация – это подтверждение специалистом-морфологом того, что клетки из опухоли действительно являются клетками рака. Без этого специфическое лечение, как правило, не проводится, так как существуют заболевания, похожие на рак легкого – например, туберкулез. Последующие обследования помогают определить тип рака. Обычно выделяют мелкоклеточный и немелкоклеточный рак легкого.
Что нужно знать об онкомаркерах
Онкомаркеры – это белки, которые вырабатываются клетками рака и могут быть обнаружены в крови больного. Однако диагноз «рак» на основании их наличия поставить невозможно, так как они могут повышаться при различных заболеваниях, прежде всего воспалительных. Используют же их для дополнительного контроля за течением заболевания, результатами лечения. Если онкомаркер до лечения был повышен, а после проведенного лечения снизился – это служит дополнительным подтверждением положительного действия терапии.
Рентген, КТ, МРТ? Какие технологии применяют для выявления рака
Растущий в просвете крупных бронхов центральный рак сначала никак себя не проявляет, часто он не виден на рентгенологических снимках, так как тень опухоли сливается с сердцем и сосудами. Также трудно при обычном рентгеновском исследовании обнаружить и небольшие опухоли в толще легочной ткани. Для решения этой проблемы придумали компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). Эти методы помогают получить снимки «срезов» тела человека. КТ основана на рентгеновском излучении, а МРТ – на магнитных полях. В обоих случаях врачи получают сотни снимков, позволяющих визуализировать внутренние органы человека. Опухолевые клетки отличаются от нормальных клеток организма тем, что способны накапливать определенные вещества в большом количестве. «Поймать» их помогает позитронно-эмиссионная томография (ПЭТ). ПЭТ – это введение короткоживущих радиоактивных препаратов, которые накапливаются в опухолевых очагах. Активные опухолевые клетки ярко светятся на получаемых изображениях. Можно сказать, что ПЭТ позволяет не только узнать, где располагаются опухолевые очаги, но и оценить, насколько они активны и агрессивны.
Дополнительные методы обследований
Трансторакальная биопсия позволяет работать с опухолью в труднодоступном месте. Если она располагается в толще легкого, то получить ее кусочек для исследования лучше всего через грудную стенку с помощью специальной иглы. Эта процедура и называется трансторакальной биопсией.
Бронхоскопия – это метод визуального осмотра трахеи и бронхов изнутри с помощью специальной камеры. Во время процедуры также можно взять на анализ кусочек опухоли, в случае если она будет обнаружена при исследовании.
Медиастиноскопия – метод визуального осмотра пространства между легкими. Через небольшой разрез на шее под наркозом вводится специальная камера и инструменты.
Торакоскопия – это диагностическая операция для осмотра плевральной полости и легких. Выполняется она под наркозом. Через небольшие разрезы через грудную стенку вводятся специальные инструменты и камера.
Чем больше врачам известно о конкретной опухоли, тем больше возможностей для эффективного лечения можно использовать. В настоящее время рентгеновского снимка легкого с опухолью и заключения патолога со словом «рак» для назначения лечения недостаточно. Если знать размеры, количество опухолевых очагов, их биологические, молекулярные и генетические особенности, то и лечение можно подобрать индивидуально и эффективно. Это называется индивидуализация лечебной тактики; в идеальном случае каждый пациент должен получать свое персональное лечение.
Рентгенография органов грудной клетки применяется при диагностике рака, туберкулеза, воспаления легких. В основе метода – действие ионизирующего излучение. Оно проходит через мягкие ткани тела и отражается от твердых (костей). Результат фиксируется на снимке.
Метод КТ является основным в первичной диагностике местной распространенности опухолевого процесса в грудной клетке, при динамическом наблюдении после хирургического, лучевого и химиотерапевтического лечения. Современные возможности КТ позволяют не только диагностировать центральный рак до появления симптомов нарушения вентиляции легочной ткани, но выявлять начальные его формы.
Бронхологическое исследование относят к основным и обязательным методам диагностики рака легкого. Оно позволяет не только визуально исследовать гортань, трахею и все бронхи, непосредственно увидеть локализацию опухоли, определить границы ее распространения, косвенно судить об увеличении лимфатических узлов корня легкого и средостения, но и произвести биопсию для гистологического исследования, получить материал для цитологического изучения, т.е. морфологически подтвердить диагноз и уточнить гистологическую структуру опухоли.
Благодаря высокой результативности радиоизотопной диагностики успешно решаются следующие практически важные задачи: визуализация первичного опухолевого очага, обнаружение регионарных метастазов, обнаружение отдаленных метастазов, оценка эффективности лечения, выявление рецидивов заболевания. Недостатки: отсутствие возможности четкого отображения анатомических структур, пространственного взаимоотношения выявляемых изменений с окружающими тканями. Они хорошо компенсируются совмещением с одновременным КТ исследованием, что повышает результативность диагностики.
Является обязательным методом оценки распространенности при мелкоклеточном раке легкого.
Главная задача ультразвуковой диагностики при злокачественных опухолях легких – выявление лимфогенных и гематогенных отдаленных метастазов в органах брюшной полости, забрюшинного пространства и лимфатических узлах надключичной, шейной и подмышечных областей.
Для дифференциальной диагностики увеличенных лимфоузлов средостения и при невозможности использования менее инвазивных методов выполняют медиастиноскопию. Во время медианоскопии выполняется надрез над грудиной, куда вводится медианоскоп. Это устройство позволяет взять образцы лимфатических узлов, которые затем исследуются в лаборатории. Процедура проводится под комбинированным наркозом.
Главное преимущество метода – высокая точность исследования. Недостаток также есть – возможность осложнений. Так как этот метод по сути является небольшой операцией, у пациента могут возникнуть кровотечения, повреждения пищевода и трахей, нагноение раны, аритмия, а также другие осложнения.
Это важнейший этап диагностики, позволяющий поставить окончательный диагноз. Под рентгенологическим, компьютерно-томографическим, ультразвуковым и эндоскопическим контролем производят пункцию выявленных изменений (периферического рака, увеличенных надключичных, медиастинальных, шейных, аксиллярных, забрюшинных лимфатических узлов или объемных образований мягких тканей) с целью подтверждения диагноза.
Опухолевые маркеры могут помочь в дифференциальной диагностике и оценке эффективности проводимого лечения. При раке легкого, в зависимости от его гистологической структуры, возможно определение следующих маркеров:
Метод позволяет выявить специфические активирующие мутации гена EGFR и транслокации гена ALK.
Бронхоскопия
Показания для проведения плановой бронхоскопии:
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
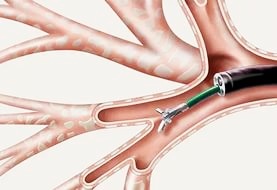


Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
Морфологическая верификация легких что это такое и как
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский центр радиологии» Минздрава России, Москва, Россия
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Срочная морфологическая диагностика в онкологии
Журнал: Онкология. Журнал им. П.А. Герцена. 2020;9(1): 5-13
Волченко Н. Н., Борисова О. В., Мельникова В. Ю., Ермолаева А. Г., Глухова Ю. К., Славнова Е. Н. Срочная морфологическая диагностика в онкологии. Онкология. Журнал им. П.А. Герцена. 2020;9(1):5-13.
Volchenko N N, Borisova O V, Melnikova V Yu, Ermolaeva A G, Glukhova Yu K, Slavnova E N. Urgent morphological diagnosis in oncology. P.A. Herzen Journal of Oncology. 2020;9(1):5-13.
https://doi.org/10.17116/onkolog202090115
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
Цель исследования — показать преимущества и ограничения срочной морфологической диагностики в онкологии. Материал и методы. За период с 2017 по 2019 г. срочное интраоперационное гистологическое исследование выполнено 765 пациентам, срочное интраоперационное цитологическое исследование — 2692 пациентам (24 877 объектов исследования). Для срочного гистологического исследования применяли криостатные срезы, препараты окрашивали гематоксилином и эозином. Срочное гистологическое исследование проводили в течение 20—30 мин. Для срочной окраски цитологических препаратов применяли набор Лейкодиф-200 (Чехия). Срочное цитологическое исследование занимает 10—15 мин. Для исследования экссудатов из серозных полостей, а иногда и лимфатических узлов применяли иммунофлюоресцентное исследование (ИФИ) с антителом к эпителиальному антигену Ber-EP4 FITC (Dako). ИФИ проводили на флюоресцентном микроскопе Carl Zeiss Imager M1. В период с 2011 по 2017 г. исследовано 218 образцов EBUS-FBNA, полученных от 172 пациентов: без применения ROSE-диагностики — 178, с применением — 40 наблюдений. Результаты. Достоверность интраоперационной морфологической верификации диагноза при гистологическом исследовании составляет 98—99%, при цитологическом исследовании — 95,2%, в 5% может быть сомнительной, в 1% наблюдений нельзя было решить вопрос о злокачественности процесса. Чувствительность исследования сторожевых лимфатических узлов (СЛУ) при раке молочной железы (РМЖ) составила 95,7%, специфичность — 99,7%, достоверность — 99,1%, эффективность — 93,1%. Срочное цитологическое исследование СЛУ при раннем РМЖ в 71% случаев позволило обнаружить макрометастазы рака. Микрометастазы составляют 16% от всех гистологически выявленных метастазов, из них цитологически обнаружено только 23% из всех микрометастазов. При меланоме метастазы в СЛУ выявлены в 5% наблюдений. При адекватном взятии материала точность срочной интраоперационной диагностики с целью уточнения степени распространенности опухолевого процесса составляет 97—98%. Чувствительность ROSE-диагностики при EBUS-TBNA составила 96%, специфичность — 100%, точность — 98%. Эффективность без ROSE составила 76%, с применением ROSE — 80%. У 40% пациентов применение ROSE позволило уточнить стадию опухолевого процесса. Заключение. Важность срочной интраоперационной морфологической диагностики в онкологии несомненна, поскольку является эффективным методом, способствует адекватному проведению хирургического лечения, которое является залогом длительной безрецидивной выживаемости. В настоящее время отмечается общая тенденция к уменьшению объема резецированных тканей с соблюдением принципов онкологической безопасности, что улучшает качество жизни пациентов и не ухудшает прогноз заболевания, поэтому количество интраоперационных морфологических исследований возрастает. Особенно актуально интраоперационное исследование СЛУ при РМЖ и меланоме, а также краев резекции при РМЖ. Также чрезвычайно актуальна ROSE-диагностика для морфологической верификации труднодоступных образований минимально инвазивными методами.
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФГБУ «Национальный медицинский исследовательский центр радиологии» Минздрава России, Москва, Россия
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Срочная морфологическая диагностика в онкологии подразделяется на следующие два раздела: срочная интраоперационная морфологическая диагностика (СИМД) и rapid on-site evaluation (ROSE) — быстрая оценка на месте.
Цель СИМД — адекватное выполнение хирургического вмешательства. Важность СИМД остается несомненной, так как определяет тактику хирурга во время операции, позволяет избежать повторных операций или излишне обширных хирургических вмешательств.
Задачи интраоперационной морфологической диагностики:
— морфологическая верификация диагноза при невозможности дооперационной диагностики или в случае, когда морфологический диагноз не соответствует операционным находкам;
— уточнение степени распространенности опухолевого процесса путем изучения зон регионарного метастазирования, состояния органов высокого риска метастазирования, экссудатов из грудной и брюшной полостей;
— установление абластичности операционных краев резекции;
— определение состояния тканей, окружающих опухоль, при выполнении экономных операционных вмешательств;
— контроль информативности взятого материала при диагностических операциях [1—4].
Цитологическое или гистологическое исследование при СИМД имеет свои преимущества и недостатки. Основные недостатки исследования замороженных срезов — ограниченное количество используемых участков и более низкое качество гистологических препаратов, чем при плановом гистологическом исследовании после приготовления парафиновых блоков, что влияет на точность морфологического диагноза. В замороженных срезах образуются кристаллы льда, вследствие чего происходит деформация материала и искажается архитектоника ткани. Гистологическое и цитологическое исследования зависят от качества и информативности полученного материала. Совместное использование цитологического и гистологического исследований приводит к лучшей корреляции СИМД с плановым гистологическим исследованием. В некоторых случаях морфолог может отложить постановку диагноза до планового гистологического исследования, чтобы избежать ошибочного диагноза. Такой подход может привести к повторным хирургическим вмешательствам, но при неясном диагнозе и небольшом количестве полученного материала нет необходимости любой ценой добиваться интраоперационного морфологического исследования, особенно если речь идет о редких опухолях. При поражениях размером менее 1 см не следует использовать весь материал для срочного исследования, так как можно не получить категоричного заключения ни при срочном, ни при плановом исследовании.
Быстрая оценка на месте (ROSE) — это цитоморфологическая диагностическая процедура, которая позволяет в течение нескольких минут оценить адекватность полученного материала для рутинного цитологического, гистологического, иммуноморфологического и молекулярно-генетических исследований. Чаще применяется при эндобронхиальном ультразвуковом исследовании с тонкоигольной трансбронхиальной пункцией (EBUS-TBNA) или КТ-исследовании при периферических образованиях в легких, лимфаденопатии средостения, а также при образованиях в поджелудочной железе, подслизистых образованиях в полых органах, опухолях забрюшинного пространства. Применение ROSE-диагностики также оправдано при пункциях печени, щитовидной и молочной желез, подмышечных лимфатических узлов и др. Цитолог находится рядом с диагностом, проводящим манипуляцию, при получении материала проводится срочная окраска в течение 3 мин и оценка цитологом при микроскопическом исследовании адекватности полученного материала. При неинформативности материала сразу же проводится повторный забор образца. Это уменьшает число повторных процедур особенно с использованием наркоза и является эффективной и экономичной методикой. Окончательное заключение дается после планового морфологического исследования.
Появление персонализированной медицины увеличило спрос на молекулярные исследования, что делает ROSE-диагностику еще более актуальной. Точный диагноз во время ROSE может помочь эндоскопистам решить, сколько образцов опухоли необходимо взять, например, для молекулярно-генетического исследования при аденокарциноме требуется большее количество образцов, тогда как одного образца может быть достаточно при плоскоклеточной карциноме [5—9].
Для интраоперационной морфологической верификации диагноза необходимо иметь правильно оформленные сопроводительные документы с указанием анамнестических данных, стадии процесса, характера предоперационного лечения, сроков его проведения.
Цель исследования — показать преимущества и ограничения срочной морфологической диагностики в онкологии.
Материал и методы
За период с 2017 по 2019 г. срочное интраоперационное гистологическое исследование выполнено 765 пациентам, срочное интраоперационное цитологическое исследование — 2692 пациентам (24 877 объектов исследования). Для срочного гистологического исследования применяли криостатные срезы, препараты окрашивали гематоксилином и эозином. Срочное гистологическое исследование проводили в течение 20—30 мин. Для срочной окраски цитологических препаратов использовали набор Лейкодиф (Чехия). Срочное цитологическое исследование занимает 10—15 мин. Для исследования экссудатов из серозных полостей, а иногда и лимфатических узлов применяли иммунофлюоресцентное исследование (ИФИ) с антителом к эпителиальному антигену Ber-EP4 FITC (Dako). ИФИ осуществляли на флюоресцентном микроскопе Carl Zeiss Imager M1. В период с 2011 по 2017 г. исcледовано 218 образцов EBUS-FBNA, полученных от 172 пациентов: без применения ROSE-диагностики — 178, с применением — 40.
Результаты исследования
Интраоперационная морфологическая верификация опухолей различных локализаций
Периферический рак легкого. В настоящее время заболеваемость периферическим раком легкого увеличивается, особенно растет доля аденокарцином. Совершенствование радиологических методов позволяет обнаружить мелкие очаги в легких, не доступные для дооперационной морфологической диагностики, что ведет к увеличению количества интраоперационных исследований.
Гистологическое исследование. Достоверность гистологического исследования в диагностике рака легкого составляет 99%. Злокачественный процесс установлен в 44,3% наблюдений, при этом в 85% выявлена аденокарцинома легкого, а в 14,8% — метастазы аденокарциномы кишечного типа, желудка и меланомы в ткани легкого. Нейроэндокринные опухоли установлены в 8,2% наблюдений. При использовании СИМД удается избежать излишне радикальных операций при туберкулезе, саркоидозе, гамартоме, продуктивном воспалении. В настоящее время важно не только установить диагноз рака, но и его гистологическую форму. Известно, что микропапиллярный и солидный варианты аденокарциномы легкого характеризуются более агрессивным течением с более высоким риском рецидива и требуют обширных хирургических резекций, тогда как при аденокарциноме со стелющимся типом роста (lepidic тип) и микроинвазивной аденокарциноме возможны более экономные резекции. С другой стороны, точное гистологическое определение подтипа аденокарциномы является сложной задачей, поскольку часто имеется гетерогенность опухоли. Определение гистологического типа — задача планового морфологического исследования, однако при наличии в операционном образце структур с неблагоприятным прогнозом необходимо их отмечать. Возможна ошибка в определении степени инвазии в образцах замороженных тканей по сравнению с результатами, полученными при плановом гистологическом исследовании, что связано с неудачным выбором материала для срочного исследования и разрушением альвеолярных пространств в замороженных образцах.
Цитологическое исследование. Достоверность цитологического исследования при раке легкого составляет 97,2%. Цитологически определить подтип аденокарциномы трудно, что связано с нарушением структурных признаков в цитологических препаратах, а также с гетерогенностью опухоли [10—13]. Наибольшие трудности цитологического исследования возникают при дифференциальной диагностике между реактивной пролиферацией пневмоцитов и аденокарциномой со стелющимся типом роста (рис. 1),


Рак молочной железы (РМЖ). СИМД при образованиях в молочной железе в настоящее время применяют крайне редко, так как морфологический диагноз является результатом исследования дооперационных трепанобиопсий. При неуверенном дооперационном диагнозе проводится срочное морфологическое исследование.
Гистологическое исследование. Чувствительность интраоперационного гистологического диагноза составляет 97%, специфичность — 99%. Однозначно судить о характере процесса не удается в 1—2% наблюдений. Наибольшие сложности гистологического исследования возникают при склерозирующем аденозе с радиальным рубцом, когда создается ложное впечатление инвазивного роста рака. Случаи гипердиагностики возможны при пролиферирующем папилломатозе с гиперплазией эпителия протоков и формированием железистых и папиллярных структур особенно с центральным некрозом, что можно ошибочно принять за внутрипротоковый рак. Противопоказаниями к срочному интраоперационному исследованию при опухолях молочной железы являются внутрипротоковый и внутридольковый рак (cr in situ), внутрипротоковая папиллома. Высокодифференцированная папиллярная и тубулярная карциномы, инвазивный дольковый рак часто при СИМД неправильно диагностируются как доброкачественные поражения из-за отсутствия признаков клеточной атипии.
Цитологическое исследование. Интраоперационно цитологически опухоли молочной железы исследуются крайне редко: при отсутствии дооперационного морфологического диагноза или при интраоперационных находках. Цитологическая гиподиагностика составила 3,8%, что связано с морфологическими особенностями опухолевых клеток особенно при дольковом РМЖ, а также с выраженными дистрофическими изменениями опухолевых клеток. Цитологическая гипердиагностика не превысила 1% и связана с выраженными реактивными изменениями эпителия.
Опухоли яичников. Характерно отсутствие дооперационной морфологической диагностики вследствие опасности разрыва кист (опухоли яичников чаще имеют кистозную форму) и возможности диссеминации опухоли по брюшине, что приводит к 100% интраоперационной морфологической диагностике.
Гистологическое исследование. В 30% наблюдений проведено двустороннее исследование яичников. При СИМД сравнительно просто диагностируются неопухолевые поражения яичников, такие как фолликулярная, лютеиновая, эндометриоидная кисты, эндометриоз и др. СИМД опухолей яичников имеет ряд ограничений при пограничных опухолях. Около 20% серозных пограничных опухолей иногда содержит небольшие очаги серозного рака, которые могут не попасть в срез при срочном исследовании из-за ограниченного количества отбора проб [14, 15]. По нашим данным, ошибка при исследовании пограничных опухолей яичников была связана с гиподиагностикой и составила 7%, что связано в основном с наличием микроочагов рака. Возможности интраоперационного исследования муцинозных пограничных опухолей особенно ограничены из-за больших размеров опухоли и гетерогенности структуры: в одной и той же опухоли присутствуют доброкачественные, пограничные и злокачественные участки. В классификации ВОЗ (4-е издание, 2014 г.) приведены требования к вырезке материала для планового гистологического исследования: для опухолей менее 10 см в наибольшем измерении 1 блок на каждый сантиметр максимального размера; для образований более 10 см — по 2 блока на каждый сантиметр, особое внимание следует уделять участкам солидного строения, что неосуществимо в условиях СИМД [16]. Интраоперационное заключение в предположительной форме может даваться при опухолях стромы полового тяжа и герминогенных опухолях. В 14,3% случаев при СИМД выявлены метастазы в яичнике эндометриоидной аденокарциномы, аденокарциномы шейки матки, желудка, молочной железы и почки, подтвержденные плановым гистологическим исследованием. Чувствительность СИМД при опухолях яичников составляет 98,7%, специфичность — 99%.
Цитологическое исследование. Цитологически интраоперационно опухоли яичников в нашем учреждении практически не исследуются, а исследуются экссудаты из малого таза с целью уточнения распространенности опухолевого процесса.
СИМД не используется для морфологической верификации диагноза при опухолях щитовидной железы, почки, средостения. Интраоперационная морфологическая верификация диагноза не применяется для уточнения гистогенеза и степени дифференцировки опухоли, решения вопроса: первичная опухоль или метастаз, для диагностики сарком мягких тканей, злокачественных лимфом, опухолевых узлов полиморфного строения, оценки степени лечебного патоморфоза.
Достоверность интраоперационной морфологической верификации диагноза при гистологическом исследовании составляет 98—99%, при цитологическом исследовании — 95,2% (табл. 1),

Адекватная оценка лимфатического коллектора
В последнее время СИМД переживает «второе рождение» в связи с чрезвычайной актуальностью проблемы интраоперационного исследования сторожевых лимфатических узлов (СЛУ) при РМЖ, раке шейки матки и меланоме. Исследование СЛУ на наличие метастазов является предикторным фактором поражения несигнальных лимфатических узлов и определяет объем лимфодиссекции. При исследовании макроскопически неизмененных лимфатических узлов в 30—40% случаев обнаруживаются метастазы, а при микроскопическом исследовании лимфатических узлов, макроскопически похожих на метастатические, в 25—30% случаев метастазы не выявляются. Срочное интраоперационное гистологическое исследование лимфатических узлов может быть неадекватным в 25% наблюдений из-за потери опухолевых клеток при небольшом объеме поражения лимфатического узла [4].
По данным литературы [17—19], чувствительность срочного цитологического исследования лимфатических узлов колеблется от 33 до 96%.
Интраоперационную оценку состояния лимфатических узлов в нашем исследовании осуществляли с помощью цитологического исследования соскобов с поверхности разреза или серийных срезов. Определение СЛУ проводили с использованием радиоизотопного коллоида Технефит 99mTc, сцинтиграфии в режиме ОФЭКТ и ОФЭКТ-КТ. Интраоперационно для детекции СЛУ использовали портативный гамма-детектор NEO2000. Соскобы для цитологического исследования имеют ряд преимуществ: в короткие сроки можно сделать несколько препаратов с поверхности разреза, лучше серийные; лимфатический узел в дальнейшем отправляют на плановое гистологическое исследование.
При срочной интраоперационной цитологической диагностике исследовано 837 СЛУ (609 пациенток). Цитологически метастазы выявлены в 88 (10,5%) СЛУ у 68 пациенток, т. е. у каждой 9-й, в том числе у 5 при микрометастазах. При плановом гистологическом исследовании метастазы определены в 139 (16,6%) СЛУ у 116 пациенток, т. е. практически у каждой 5-й пациентки, из них в 22 (16%) наблюдениях — микрометастазы (табл. 2).


Мы проанализировали причины цитологической гиподиагностики (табл. 3).


СИМД СЛУ необходима у пациентов с меланомой кожи на ранней стадии. Первое многоцентровое исследование селективной лимфаденэктомии (MSLT-I) показало, что статус СЛУ является наиболее важным прогностическим фактором [20—22]. Анализ данных литературы показывает, что достаточно малое количество исследований посвящено срочному интраоперационному цитологическому исследованию СЛУ при меланоме. В работе N. Jonjic и соавт. [24] показано, что при исследовании 427 СЛУ от 201 пациента чувствительность цитологического метода составила 57% при 99% специфичности. V. Soo и соавт. [25] обследовали 229 пациентов: чувствительность составила 33% при 100% специфичности. Следует отметить, что, по данным A. Fahy и соавт. [26], интраоперационное гистологическое исследование замороженных срезов СЛУ позволило выявить только 47,4% метастазов меланомы, а 23% удалось обнаружить только с помощью иммуногистохимического исследования.
В нашей работе при меланоме исследовано 142 СЛУ. Метастазы выявлены в 7 (5%) наблюдениях (рис. 5).


Причины гипер- и гиподиагностики при интраоперационном морфологическом исследовании лимфатических узлов:
— исследование не всех удаленных лимфатических узлов;
— микрометастазы (для выявления необходим правильный забор материала: СЛУ должен нарезаться с интервалом 2 мм, что позволяет обнаруживать большинство макро- и микрометастазов);
— выраженные дистрофические изменения клеток опухоли;
— воспаление с наличием крупных полиморфных гистиоцитов;
— гистологический тип опухоли (например, мелкоклеточный лимфоцитоподобный рак бывает трудно отличить от гиперплазии лимфатического узла);
— пролиферация гистиоцитов и эндотелия сосудов, которая может быть принята за метастаз рака.
Данные, полученные нами при исследовании СЛУ при РМЖ и меланоме, согласуются с результатами, указанными в литературе.
Рекомендации для улучшения срочной цитологической диагностики метастатического поражения лимфатических узлов:
— Прежде всего необходимо отрабатывать технику забора материала. При размере лимфатического узла более 5 мм делать многочисленные разрезы и, соответственно, соскобы с каждой поверхности разреза. С поверхности разреза лучше брать соскоб, а не мазки-отпечатки.
— Оптимально исследовать более одного СЛУ, но не более 5 лимфатических узлов из-за ограничения временных рамок.
— Необходимо тщательно просматривать цитологические препараты, несмотря на срочность интраоперационного исследования, так как единичные опухолевые клетки можно пропустить.
— Активно внедрять в клиническую практику флюоресцентное иммуноцитохимическое исследование и молекулярно-диагностический метод исследования OSNA.
Уточнение степени распространенности опухолевого процесса
При злокачественных опухолях яичников, желудка, кишечника, мочевого пузыря, тела матки, поджелудочной железы исследуют серозу-серозную оболочку брюшной полости и малого таза, при опухолях легких — плевру.
Гистологическое исследование. При адекватном взятии материала точность срочной интраоперационной диагностики составляет 97—98%. Наибольшие сложности возникают при диссеминации перстневидно-клеточного рака из мелких клеток по брюшине, так как единичные деформированные опухолевые клетки зажаты десмопластической стромой, что требует проведения планового ИГХ-исследования.
Цитологическое исследование. Цитологически для выявления диссеминации по серозным оболочкам чаще исследуют серозные выпоты. При исследовании плевральной и асцитической жидкости проанализировано 1045 срочных интраоперационных цитологических исследований. Для диагностики характера экссудата из серозных полостей в сложных случаях при СИМД применяется ИФИ. При перстневидно-клеточном раке и пограничных опухолях яичника, когда регистрируется наибольшее число ошибочных заключений, ИФИ асцитической жидкости обязательно (рис. 7, а, б). Применение ИФИ позволило повысить эффективность цитологического выявления диссеминации по серозным оболочкам. ИФИ повышает чувствительность цитологического метода с 62 до 93%, специфичность с 95 до 99%. ИФИ в 79% случаев позволяет подтвердить диссеминацию опухоли, заподозренную при рутинном цитологическом исследовании, а в 15% определить малочисленные опухолевые комплексы, не выявленные при рутинном цитологическом исследовании, в 7% избежать гипердиагностики опухолевой диссеминации.

Цитологическое исследование мазков-отпечатков с образований серозных оболочек так же сложно, как и гистологическое, особенно при перстневидно-клеточном раке из мелких клеток, так как часто опухолевые клетки из-за выраженной плотной стромы не попадают в цитологические препараты или их сложно дифференцировать с реактивным мезотелием. Необходимо отработать методику ИФИ мазков-отпечатков с брюшины.
Контроль абластичности краев резекции
Основной целью хирурга является достижение чистых краев резекции. Положительный край резекции или близкий край (расстояние от опухоли до края резекции 2 мм и менее) оказывает существенное негативное влияние на местный рецидив, региональный рецидив, отдаленные метастазы и общую выживаемость [30].
Гистологическое исследование. При раке легкого опухолевые клетки в крае резекции гистологически выявлены в 10% случаев, что потребовало дополнительной резекции стенки бронха.
Гистологическое исследование при раке желудка: в 10% случаев в краях резекции выявлен рак, в 2% — подозрение на наличие опухолевых клеток, при раке пищевода — 3,5% (неясно). При раке желудка из-за подслизистого и внутримышечного роста опухоль распространяется далеко за пределы макроскопически определяемых границ поражения, особенно при диффузном типе рака. Следовательно, необходимо широкое иссечение на расстоянии 3—5 см от видимой границы опухоли со срочным интраоперационным исследованием краев резекции. Особое значение придается проксимальному краю резекции [31].
Цитологическое исследование. В нашем институте широко применяется цитологическое исследование краев резекции при опухолях головы и шеи. Опухолевые клетки выявлены в 6,8% наблюдений. Часто материал неинформативный или крайне скудный в 30—40% наблюдений, что не позволяет провести адекватную оценку.
В настоящее время с развитием онкопластических операций, особенно при РМЖ, имеется тенденция к проведению экономных резекций, что требует срочного интраоперационного исследования краев резекции.
Интраоперационная оценка хирургических краев при РМЖ у пациентов с экономными резекциями необходима. Однако это достаточно большая проблема, так как при срочном гистологическом исследовании отбор проб ограничен и СИМД значительно уступает плановому гистологическому исследованию. Кроме того, ткань молочной железы всегда содержит большое количество жира, который плохо поддается заморозке, что не позволяет адекватно оценить материал [32—34]. Отрицательные края резекции зависят от множества факторов, включая количество исследованных срезов и методику оценки. Изменения в понимании биологии РМЖ и широкое использование адъювантной системной терапии при ранних стадиях также повлияли на отношение к ширине поля от опухоли до края резекции. В течение многих лет считалось, что оставшиеся опухолевые клетки являются основной причиной местного рецидива, а убеждение в том, что большие отрицательные поля улучшают исход заболевания, было логическим продолжением этого взгляда. В настоящее время стало понятно, что развитие местного рецидива зависит от гормонального и HER-2-статуса опухоли: реже рецидивы развиваются при гормонозависимых и HER-2-отрицательных опухолях, чаще — у пациентов с тройным негативным молекулярным подтипом независимо от того, проводилось хирургическое или консервативное лечение. При экономных операциях важно не оставлять инвазивный компонент опухоли в оставшейся ткани, тогда как влияние на рецидив заболевания очагов cr in situ в этой ткани является спорным вопросом. Фактором риска для положительных краев резекции при РМЖ при экономных резекциях является наличие DCIS ( ductal cr in situ) по периферии опухолевого узла. Некоторыми авторами показано, что смертность в течение 10 лет от прогрессирования заболевания у пациентов с DCIS, получивших адьювантную терапию, не превышает 1%. Имеют значение размер DCIS, степень дифференцировки опухоли, наличие мультицентричных очагов, ширина поля от опухоли до края резекции. Например, обширный внутрипротоковый компонент DCIS может быть размером около 3 см и более. У пациентов с DCIS при величине отступа от опухоли до края резекции 2 мм минимизируется риск развития рецидива, но ширина поля более 2 мм не дает дополнительного преимущества [35].
В нашем институте края резекции при РМЖ исследуются цитологически. Сведений из источников литературы по цитологическому исследованию краев резекции при РМЖ практически нет. Материал забирает хирург, и в отделение доставляются цитологические препараты с маркированными краями: верхний, нижний, латеральный, медиальный, фасциальный и подсосковая зона. Для контроля абластичности краев резекции при РМЖ цитологически исследован 2 561 край резекции (1997 пациенток). Достоверность исследования составила 99%, чувствительность — 97%, специфичность — 100%, эффективность — 98%. Основная проблема заключается в том, что у молодых пациенток при отсутствии эпителия материал — только жировая ткань) образец для исследования не может считаться взятым адекватно, поскольку 80% доставленного материала составляет жировая ткань. Цитологически оценить ширину поля невозможно, поэтому хирурги опираются фактически только на макроскопические признаки опухоли, которые не всегда совпадают с ее микроскопическими границами. У 2,5% больных в крае резекции обнаружены опухолевые клетки. Ложноотрицательные цитологические заключения составили 1,2%. Фактором, определяющим морфологическую гиподиагностику опухолевого роста в краях резекции при СИМД особенно при цитологическом исследовании является инвазивная дольковая карцинома, характеризующаяся мелкими клетками размером с лимфоцит или немного крупнее, не образующими железистоподобных структур со слабовыраженными признаками атипии.
ROSE-диагностика
При открытой биопсии опухолей средостения, костей и мягких тканей используется ROSE-диагностика, когда цитолог оценивает наличие и количество адекватного материала для планового гистологического и иммуногистохимического исследования с целью верификации диагноза. Цитолог дает заключение о наличии или отсутствии опухолевого процесса, а о гистологической форме высказывается в предположительной форме (например, метастаз рака, вероятно, аденогенного, веретеноклеточная саркома или неходжкинская лимфома). Для точного диагноза требуются плановое гистологическое, иммуногистохимическое и молекулярно-генетическое исследования. Чувствительность EBUS-TBNA составила 96%, специфичность — 100%, точность — 98%. Эффективность без ROSE — 76%, с применением ROSE — 80%. Оценка информативности цитологических препаратов при EBUS-TBNA с использованием ROSE показала, что без ROSE неинформативный материал составляет 24%, а с применением ROSE — 17%. У 40% пациентов с помощью ROSE-диагностики удалось уточнить стадию опухолевого процесса.
Заключение
СИМД в онкологии, несомненно, играет важную роль и является эффективным методом диагностики, способствует адекватному проведению хирургического лечения, которое является залогом длительной безрецидивной выживаемости. В настоящее время отмечается общая тенденция к уменьшению объема резецированных тканей с соблюдением принципов онкологической безопасности, что улучшает качество жизни пациентов и не ухудшает прогноз заболевания, поэтому количество интраоперационных морфологических исследований возрастает. Особенно актуально интраоперационное исследование СЛУ при РМЖ и меланоме, а также краев резекции при РМЖ. Также чрезвычайно важна ROSE-диагностика для морфологической верификации труднодоступных образований минимально инвазивными методами.
Концепция и дизайн исследования: Н.Н.В., О.В.Б.
Сбор и обработка материала: О.В.Б., В.Ю.М., А.Г.Е., Ю.К.Г.
Статистическая обработка: Н.Н.В., О.В.Б., В.Ю.М., А.Г.Е., Ю.К.Г.
Написание текста: О.В.Б.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.