нарушение реологических свойств желчи что это такое
Холестаз: симптомы и лечение холестатического синдрома
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
Проявления застоя желчи
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
О здоровье: как определить застой желчи в организме рассказали пациентам в «Школе здоровья» Цивильской ЦРБ
На начальных этапах застой желчи легко корректируется, но, если запустить ситуацию, дело может закончиться даже экстренной операцией.
Наверное, каждому знакомо ощущение: съешь кусочек жирной пищи, а остается чувство, что объелся. Появляется тяжесть в правом боку, пища, кажется, долго не переваривается. Это один из симптомов застоя желчи.
Вместе с врачом ультразвуковой диагностики Цивильской центральной районной больницы Марией Алексеевой в «Школе здоровья» для пациентов разобрали основные признаки неблагополучия в желчном пузыре и выяснили, как это можно лечить.
Признаки застоя желчи:
Безобидный на первый взгляд застой желчи может обернуться большой бедой.
Холестаз (застой желчи) занимает третье место среди заболеваний и патологий пищеварительного тракта и молодеет из года в год.
Ему подвержены люди пенсионного возраста, женщины старше 40 лет, беременные, офисные работники и школьники (долгое ограничение в движении и неправильная поза за рабочим столом).
Желчь – продукт секреции клеток печени. Она вырабатывается в печени, затем по печеночным и желчным протокам поступает в желчный пузырь, где накапливается. Как только пища попала в ротовую полость и начался процесс переваривания, желчь поступает в кишечник (двенадцатиперстную кишку), где нейтрализует остатки соляной кислоты, расщепляет жиры (эмульгирует до нужной кондиции, чтобы они смогли всосаться в кровь), помогает организму усваивать жирорастворимые витамины А, Е, Д, К, обеззараживает пищу и удаляет лишние патогенные бактерии в тонком кишечнике, участвует в других ферментных реакциях для полноценного переваривания пищи и усвоения питательных веществ. К примеру, активизирует липазу (фермент поджелудочной железы).
Когда пищеварения не происходит, желчь накапливается в желчном пузыре – небольшом органе грушевидной формы, расположенном у правой межреберной дуги.
Если желчь по каким-либо причинам застаивается и не поступает в кишечник, это приводит к нарушению всего процесса пищеварения. Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя.
Чтобы желчь не застаивалась, врач специалист первой категории Мария Михайловна предупредила, о чем необходимо помнить пациентам.
Застою желчи отчасти способствует как сама печень, которая вырабатывает желчь, так и протоки, по которым она движется, и желчный пузырь.
Чтобы не было проблем, желчь всегда должна быть жидкой, а не вязкой или желеобразной.
Желчь – высококонцентрированный секрет, когда она долго находится в неподвижном состоянии, начинает формироваться осадок, сначала в виде хлопьев, затем они образуют камни. Не стоит забывать, что желчь выделяется на каждый прием пищи и роль правильного регулярного питания очень важна в профилактике образования камней!
Движение желчи осуществляется по протокам, окруженным мышцами. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво.

При первых признаках застоя лучше сразу сделать УЗИ. При ухудшении самочувствия необходимо обратиться к врачу. При долгом застое может формироваться и песок, и камни в желчном пузыре, и при любой стимуляции движения желчи можно спровоцировать и движение камней. Если камень маленький, то хоть и с болью, но он выйдет из протока, а большой способен закупорить проток. И в этом случае показана экстренная операция.
Для точной постановки диагноза при застое желчи требуется дополнительное обследование и лечение:

В профилактических целях полезно делать слепой тюбаж, это приносит облегчение, пить желчегонные травы или сборы и добавлять в свой рацион продукты, обладающие мягким желчегонным действием (горечи, зелень, грубая клетчатка).
Помните, что застой желчи – это в большинстве случаев проблема, созданная образом жизни человека, и она имеет свои предпосылки (нерациональное питание, стрессы, гиподинамия…).
Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми!
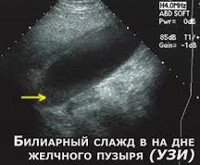
Билиарный сладж
Билиарный сладж — это патологическое состояние, при котором в желчевыводящей системе образуется взвесь из холестериновых или других кристаллов. Вначале протекает бессимптомно, в последующем проявляется болью в правом подреберье и диспепсией. Диагностируется при помощи УЗИ и динамической сцинтиграфии желчевыводящей системы, дуоденального зондирования, РХПГ и биохимического исследования крови. Терапия предполагает назначение урсодезоксихолевой кислоты, миотропных спазмолитиков, холеретиков, холекинетиков и растительных гепатопротекторов. При обструкции желчевыводящих путей выполняется холецистэктомия, бужирование желчных ходов.
МКБ-10
Общие сведения
Диагностика билиарного сладжа как самостоятельного патологического состояния стала возможной после широкого внедрения ультразвуковых методов исследования печени и желчевыводящих путей. Распространенность расстройства в популяции составляет 1,7-4%, у пациентов с заболеваниями пищеварительного тракта — 7-8%, у больных с гепатобилиарной патологией — 24,4-55%. В состав сладжа входят кристаллы холестерина, муцин, билирубинат кальция и другие пигменты. Наиболее часто болезнь выявляется у женщин старше 55 лет. Большинство гастроэнтерологов и гепатологов рассматривают наличие у пациента кристаллической билиарной взвеси как доклиническую (предкаменную) форму желчнокаменной болезни.
Причины
Билиарный сладж имеет полиэтиологическое происхождение, провоцируется теми же факторами, что и желчнокаменная болезнь. Ключевую роль в возникновении заболевания имеют изменение химического состава желчи и ее застой в желчевыводящих путях. В развитии патологии прослеживается наследственная предрасположенность, вероятность билиарного сладжеобразования у пациентов, родственники которых страдают холелитиазом, увеличивается в 2-4 раза. Специалисты в сфере гастроэнтерологии и гепатологии выделяют несколько групп предпосылок, при которых повышается риск появления сладжа в билиарной системе:
Расстройство может осложнять течение небилиарной патологии. До 8-16% случаев заболевания диагностируется у пациентов, страдающих серповидно-клеточной анемией. При повреждении спинного мозга выше 10 грудного позвонка образование сладжа обусловлено желчепузырной гипокинезией. Пусковым моментом билиарного сладжеобразования часто становятся хирургические вмешательства на органах ЖКТ: шунтирующие операции на желудке, гастрэктомия. В послеоперационном периоде сладж определяется у 42% больных.
Патогенез
Механизм формирования билиарного сладжа основан на возникшем дисбалансе между содержанием литогенных и противонуклеирующих факторов. При высокой концентрации холестерина начинается нуклеация, осаждение его кристаллов в желчи. В последующем преципитированные частицы агрегируются в микролиты, которые увеличиваются в размерах, превращаясь в желчные камни. Ускоренному осаждению холестерина способствуют нарушения желчеотделения функционального или органического генеза. В зависимости от причин сладжеобразования в состав билиарного содержимого могут входить пигменты, кальций и другие компоненты желчи.
Классификация
По происхождению кристаллической взвеси заболевание бывает первичным (эссенциальным) и вторичным, связанным с действием установленных этиологических факторов. При систематизации вариантов билиарного сладжа учитывают состав кристаллов (с преобладанием холестерин-муцинового комплекса, кальциевых солей или билирубинсодержащих пигментов), наличие холелитиаза и сократительную активность желчного пузыря. Для выбора терапевтической тактики важно знать УЗИ-форму болезни:
Симптомы билиарного сладжа
Зачастую болезнь длительное время протекает без явной симптоматики. Клиника неспецифична и обусловлена основной патологией, которая привела к скоплению холестериновых кристаллов в протоках билиарного тракта. Чаще всего пациентов беспокоят болевые ощущения справа в подреберье, связанные с приемом пищи и иррадиирующие в правую лопатку. Интенсивность болевого синдрома зависит от степени поражения желчевыделительной системы. Боль становится более сильной при миграции сладжа и может отдаленно напоминать типичную желчную колику. Также наблюдаются диспепсические симптомы: тошнота и рвота, горечь во рту, дискомфорт в животе после еды. Иногда отмечается изменение характера стула с преобладанием запоров. Общее состояние пациентов с симптоматикой билиарного сладжа не нарушено.
Осложнения
Длительное травмирование стенок желчевыводящих протоков кристаллами и микролитами приводит к воспалительной реакции — холангиту. При желчепузырном застое густой желчи возможно возникновение хронического холецистита. В случае присоединения вторичной инфекции развивается гнойный холангит, эмпиема желчного пузыря. Наиболее частым осложнением билиарного сладжа считается формирование конкрементов крупного размера. Длительное течение заболевания приводит к рубцовым изменениям желчных протоков, стенозирующему папиллиту, что требует хирургического вмешательства. При распространении патологического процесса за пределы билиарной системы возникает дуоденит, криптогенный панкреатит.
Диагностика
Постановка диагноза может быть затруднена, поскольку клиника билиарного сладжа часто сочетается с симптомами другой болезни. Обычно расстройство осложняет течение иной патологии желчных путей, что обуславливает полиморфность и неспецифичность проявлений. Диагностический поиск направлен на исключение других заболеваний с помощью комплексного обследования гепатобилиарной системы. Наибольшей информативностью обладают:
Лейкоцитоз и повышение СОЭ в общем анализе крови свидетельствует об осложнении заболевания. В копрограмме выявляются капли нейтрального жира, повышенное количество желчных кислот. Дополнительно может рассчитываться холестериновый индекс, свидетельствующий о повышении концентрации холестерина в пузырной желчи. Для исключения возможной онкологической патологии выполняется КТ или МРТ брюшной полости.
Чаще всего преципитацию холестерина в системе желчевыведения приходится дифференцировать с функциональными дискинезиями. При этом ключевым критерием болезни становятся УЗИ-признаки наличия в желчи кристаллической взвеси. В отличие от онкологических заболеваний при желчном сладже отсутствуют объёмные новообразования в гепатобилиарной зоне. Организацией обследования пациента занимается гастроэнтеролог или гепатолог.
Лечение билиарного сладжа
Пациентам с впервые выявленными признаками заболевания без клинической симптоматики рекомендовано динамическое наблюдение и устранение факторов, спровоцировавших сладжеобразование, — лечение основной патологии, отмена литогенных средств и коррекция диеты. При постоянном наличии УЗИ-признаков патологической взвеси в течение 3 месяцев назначается консервативная антилитогенная терапия. Схема лечения обычно включает следующие группы лекарственных средств:
Для более быстрой элиминации сладжа применяют энтеросорбенты, блокаторы липаз и регуляторы кишечной моторики, затрудняющие всасывание холестерина в кишечнике. Хирургические методы при выявлении билиарной взвеси используются редко, в основном при наличии терапевтически резистентного спазма или стеноза сфинктера Одди. В подобных случаях для ликвидации холестаза выполняется сфинктеропапиллотомия. При обтурации замазкообразной желчью узких мест желчевыводящих путей может проводиться открытая или лапароскопическая холецистэктомия, эндоскопическое бужирование желчных протоков.
Прогноз и профилактика
Исход билиарного сладжа определяется степенью функциональных и органических изменений в желчевыводящих протоках и желчном пузыре, общим состоянием пациента, наличием сопутствующей патологии. Прогноз благоприятный при известном этиологическом факторе, устранение которого приводит к полному регрессу симптоматики. В остальных случаях существует высокий риск трансформации заболевания в органическую билиарную патологию. Для профилактики сладжа необходимо снизить количество жирных и жареных блюд в рационе, соблюдать интервалы между приемами пищи (не более 3-4 часов), ограничить прием медикаментов, которые могут вызывать спазм сфинктера Одди. Важно проводить своевременную диагностику и лечение заболеваний, приводящих к билиарному застою.
Алгоритм ведения пациентов с функциональными расстройствами билиарного тракта
Приведены признаки функциональных расстройств билиарного тракта (ФБР), методы обследования больных ФБР, общие подходы к лечению ФБР, включая медикаментозное, хирургическое и противорецидивное лечение.
Clinical presentations of functional disorders of biliary tract (FDB) and methods of examining patients suffering from FDB were considered, as well as general approaches to FDB treatment, including drug, surgical and anti-recurrence treatment.
Функциональные расстройства билиарного тракта (ФРБТ), или, как их еще нередко называют врачи-практики, дискинезии желчевыводящих путей, являются одним из самых распространенных видов патологии, связанным с нарушениями регулярного оттока желчи и панкреатического секрета. В экономически развитых странах ФРБТ встречается у 15–20% населения (частота встречаемости данной патологии растет по мере увеличения возраста пациентов), прогрессируя в органические заболевания [1].
В Римских критериях III пересмотра (2006 г.) ФРБТ обозначены как «Функциональные расстройства желчного пузыря и сфинктера Одди» и включают:
По мнению экспертов, участвовавших в разработке Римских критериев функциональных расстройств органов пищеварения, клиническую картину ФРБТ сложно отличить от других заболеваний желудочно-кишечного тракта (ЖКТ) — гастроэзофагеальной рефлюксной болезни, желчнокаменной болезни (ЖКБ), хронического панкреатита (ХП), функциональной диспепсии, синдрома раздраженного кишечника и других [2].
Одним из основных поводов для принятия III Римских критериев явилось общее желание специалистов избежать опасных диагностических и лечебных вмешательств, в первую очередь эндоскопической ретроградной холецистопанкреатографии (ЭРХПГ), так как в предыдущих рекомендациях эта методика, в сочетании с манометрией сфинктеров, рассматривалась как «золотой стандарт» диагностики данной патологии.
Тем не менее, несмотря на то, что в 2006 г. были определены III Римские критерии по ведению пациентов с ФРБТ, проблема верификации и лечения данной патологии продолжает оставаться актуальной.
Так, для практического применения сохраняет свою сложность вопрос о критериях диагностики ФРБТ. Согласно модифицированному авторами варианту, общими признаками для всех ФРБТ являются:
1. Боль в виде эпизодов или дискомфорт, локализованные в эпигастрии и/или в правом/левом верхнем квадранте живота (подреберьях), имеющие характеристики:
2. Боли могут сочетаться с подтверждающими симптомами:
3. Возможная сопутствующая симптоматика:
Отдельным вопросом, не до конца раскрытым в III Римских критериях, следует считать тему моторики. Так, традиционными для ФРБТ являются особенности гипер- и гипомоторных изменений, однако в последних и предыдущих рекомендациях о них не упоминается. Тем не менее, специалистам известно, что эти нарушения могут проявляться либо замедленным выделением желчи, ее застоем в желчном пузыре (ЖП) (гипомоторная дискинезия), либо, наоборот, в ускоренном выведении (гипермоторная дискинезия). Аналогична ситуация и для СО, в сократительной активности которого могут преобладать либо гипер-, либо гипомоторные расстройства. Поэтому рассмотрение индивидуальных особенностей ФРБТ следует производить с учетом моторных нарушений.
Методы обследования больных ФРБТ
Кроме жалоб, в качестве диагностических критериев при этой патологии учитывают: наличие ЖП или факт холецистэктомии, показатели печеночных трансаминаз, прямого билирубина и амилазы/липазы крови, данные ультразвукового исследования (УЗИ) брюшной полости. Последнее позволяет измерить ширину холедоха (в норме он менее 6 мм), частично исключить билиарный сладж, ЖКБ, ХП, а также оценить сократимость ЖП при выполнении динамических проб с пищевыми раздражителями.
Проведение УЗИ со стимуляцией пищей, богатой жирами, или введением холецистокинина или секретина можно рассматривать как скрининговый тест для выявления признаков дисфункции СО. Диаметр желчных протоков измеряют с интервалом в 15 мин в течение 1 часа. Расширение желчного протока после употребления жирной пищи (введения холецистокинина) на 2 мм и более указывает на нарушение эвакуации желчи, преходящее расширение панкреатического протока после введения секретина — на нарушение выведения панкреатического сока. В целом, однако, чувствительность и специфичность этой методики недостаточно высоки.
Если имеются подозрения на наличие мелких конкрементов или изменения большого дуоденального сосочка (БДС), целесообразно проведение эндоскопической ультрасонографии. Еще более прогрессивным подходом представляется эндоскопическое УЗИ со стимуляцией секретином, что позволяет выявить микролиты и опухоли в зоне сфинктера.
Для исключения микрохолелитиаза целесообразно оценивать желчь, взятую путем дуоденального зондирования, но данная методика доступна только специализированным учреждениям.
ЭРХПГ, применяемая ранее в качестве «золотого стандарта» диагностики указанной патологии, позволяет прицельно осмотреть фатеров сосочек и контрастировать протоки. Однако эта процедура сопряжена с высоким риском осложнений (острый панкреатит развивается с частотой до 24%) и имеет ряд ограничений [3].
В III Римских критериях были конкретизированы показания для проведения ЭРХПГ, которую рекомендуется выполнять в специализированных центрах, где это исследование можно дополнить при необходимости манометрии сфинктера и хирургическим вмешательством.
«Золотой стандарт» диагностики ФРСО — прямая эндоскопическая манометрия, позволяющая определить базальное давление в сфинктере (в норме не превышает 40 мм рт. ст.) и зарегистрировать периодические сокращения (в норме в это время давление в сфинктере не должно превышать 240 мм рт. ст., а частота сокращений не должна быть более 10 в минуту). При манометрии можно зафиксировать парадоксальный ответ сфинктера на холецистокинин. Наиболее важным показателем, позволяющим прогнозировать положительный эффект эндоскопической папиллосфинктеротомии (ЭПСТ), является высокое базальное давление в сфинктере.
Процедура эндоскопической манометрии технически сложна и несет риск осложнений, поэтому показания к ее проведению также необходимо строго обосновывать.
Одним из экспертных и объективных методов оценки моторики СО и ЖП является динамическая гепатобилисцинтиграфия (ДГБСГ), при проведении которой с помощью провокационных проб в виде желчегонного завтрака или внутривенного введения холецистокинина можно выявить наличие гипер- и гипомоторных изменений ЖП и СО. Так, в норме после стимуляции холецистокинином объем ЖП уменьшается на 40% и более. Однако при оценке результата необходимо учитывать влияние других факторов, в том числе особенности питания и приема препаратов, влияющих на сократимость гладкомышечных волокон.
Наиболее современным методом исследования пациентов с ФРБТ является проведение магнитно-резонансной холангиопанкреатографии, применяемой также со стимуляцией секретином. Секретин усиливает секрецию панкреатического сока и отделение желчи, что обеспечивает хорошую визуализацию протоков. Данное исследование существенно безопаснее, чем инвазивные методы.
ФРЖП — изменение сократительной активности ЖП по гипер- или гипомоторному типу, обусловленное первичными функциональными нарушениями при отсутствии, по крайней мере в начале, гиперсатурации желчи холестерином.
Диагностические критерии ФРЖП:
Подтверждающие критерии ФРЖП:
ФРСО — это расстройства моторики СО и/или панкретического сфинктера у больных, перенесших холецистэктомию, или рецидивирующие билиарные/панкреатические боли у больных с неизмененным ЖП, нормальным составом пузырной желчи и неизмененной поджелудочной железой.
Согласно накопленным данным, ФРСО представляют одну из наиболее часто встречающихся форм так называемых постхолецистэктомических расстройств, развивающихся не менее чем у 20% больных, перенесших операцию [4]. Возможно, это объясняется тем, что в условиях отсутствия ЖП функцию депонирования желчи отчасти берет на себя холедох.
В основе ФРСО лежит нарушение его сократительной активности, выражающееся в повышении базального давления и/или парадоксальных сокращениях гладкомышечных волокон. Такие изменения связывают с неадекватным ответом сфинктера на холецистокинин.
К факторам, предрасполагающим к развитию этой патологии, относят женский пол, изменения гормонального фона (предменструальный период, беременность, прием гормональных контрацептивов), сахарный диабет, стрессы, заболевания органов, связанных с механизмами желчевыведения (печень, поджелудочная железа, двенадцатиперстная кишка (ДПК)), операции на желудке и желчных путях, сопровождающиеся нарушением иннервации и изменением секреции гастроинтестинальных гормонов (холецистокинин, мотилин, секретин, гастрин).
Типичными клиническими проявлениями ФРСО служат боль «билиарного» и/или «панкреатического» типа (в зависимости от того, какая порция мышечных волокон сфинктера вовлечена в патологический процесс). Боль обычно носит приступообразный характер (схваткообразный или постепенно стихающий) различной продолжительности: от минут до нескольких часов, иногда она бывает персистирующей. Первоначально боль обычно локализуется в подложечной области с иррадиацией в левое подреберье при панкреатическом типе и в правое — при билиарном. Кроме того, боль может иррадиировать в грудную клетку и симулировать приступ стенокардии. При этом боль купируется нитроглицерином, так как препарат оказывает расслабляющее действие на гладкомышечные клетки.
Приступы боли могут развиваться через 2–3 часа после употребления жирной или жареной пищи, в части случаев провоцируются эмоциональными стрессами. Достаточно часто наблюдается развитие атак боли и в отсутствие причинных факторов, особенно в ночные часы, во сне. Такие крайние проявления, как лихорадка, озноб, желтуха, — отсутствуют.
По данным биохимического анализа крови, вскоре после приступа болей билиарного типа может быть зафиксировано более чем двукратное повышение активности печеночных трансаминаз, ЩФ, билирубина. Особенно важен факт повышения данных показателей после двух и более эпизодов болей. При приступах по типу «панкреатической» боли может отмечаться кратковременное повышение активности липазы/амилазы в крови и моче.
Диагностические критерии билиарного ФРСО:
Подтверждающие критерии билиарного ФРСО:
Диагностические критерии панкреатического ФРСО:
Подтверждающие критерии панкреатического ФРСО:
Формулировка диагноза ФРБТ
При постановке диагноза ФРБТ важны следующие характеристики:
Примеры формулировки диагноза:
Дальнейшее проведение дифференциальной диагностики при ФРБТ включает поиск других причин повышения активности АЛТ, ЩФ, ГГТП, амилазы/липазы, уровня билирубина.
Кроме того, к данной патологии относят формы, связанные со стенозом и стриктурами БДС, объединяя, таким образом, не только функциональные, но и структурные нарушения СО (табл. 1).
Как следует из данных, представленных в табл. 1, I тип ФРСО соответствует органическим изменениям и является прерогативой эндоскопических хирургов, III тип относится к чисто функциональным проявлениям и лечится терапевтами, а изменения при II типе носят промежуточный характер и могут вначале купироваться медикаментозно.
Стеноз — сужение зоны сфинктера вследствие хронического воспаления и фиброза. Распространенность этого структурного нарушения составляет 2–3%. В качестве причин воспаления, приводящего к развитию стеноза, рассматриваются холедохолитиаз, панкреатит (в том числе аутоиммунный), глютеновая энтеропатия, хирургические вмешательства в данной области, юкстапапиллярные дивертикулы ДПК. Помимо рубцового стеноза, некоторые авторы к ФБРСО относят также случаи опухолей ампулы или сосочка, так как они могут проявляться сходной симптоматикой.
Еще во II Римских критериях была определена тактика ведения пациентов после холецистэктомии, что, однако, привело к необходимости широкого проведения ЭРХПГ и разобщило понимание данной патологии хирургами и терапевтами. Для преодоления разночтений была предложена балльная оценка состояния СО по данным ДГБСГ (табл. 2).
Как следует из табл. 2, возможно проведение неинвазивной диагностики для дифференциации типов ФРБТ на основании оценки временных нарушений оттока желчи и панкреатического секрета. При визуализации протоков при этом могут определяться преходящее расширение холедоха, панкреатического протока, задержка эвакуации радиофармпрепарата в ДПК. Сумма баллов, равная 5 или более, указывает на наличие патологии. Эта система показала практически 100% чувствительность и специфичность в сравнении с «золотым стандартом» [5]. Вариант ее практического применения указан в алгоритме (приложение).
К сожалению, указанный способ оценки не нашел широкого использования специалистами, как, впрочем, и само понимание необходимости проведения ДГБСГ.
Лечение ФРБТ
Общие подходы к лечению ФРБТ состоят из разделов:
1. Улучшение реологических свойств желчи
1.1. Улучшение реологических свойств желчи с помощью диеты
В целом вопросы улучшения реологических свойств желчи лежат в разделе общепопуляционного здоровья, что предполагает проведение профилактических мероприятий путем внедрения здорового образа жизни и питания. Тема правильного питания при ФРБТ имеет важное значение, состоящее в учете влияния конкретных продуктов и блюд на моторику желчевыводящей системы и состав кишечной микрофлоры.
Кроме того, важен режим питания больного, пищу рекомендуется принимать небольшими объемами, не менее 4–5 раз в день. Из рациона обязательно исключаются жирное, жареное, копченое, острое, настои (включая алкогольные — коньяк, виски и пр.). На этапе обострения исключаются продукты, оказывающие желчегонное действие, в том числе щелочные минеральные воды.
Основа питания пациентов с ФРБТ включает продукты, способствующие желчеоттоку, и естественные пребиотики (пшеничная, овсяная и гречневая крупы, зерновой или отрубный хлеб, овощи, нежирные сорта рыбы).
1.2. Лекарственное улучшение реологических свойств желчи
В период активной клинической симптоматики, в первую очередь наличия болевого абдоминального синдрома, использование желчегонных лекарственных средств не рекомендуется [6].
При этом единственным фармакологическим средством, обладающим доказанным воздействием на реологию желчи, является урсодезоксихолиевая кислота (УДХК), терапия которой общепризнанно рассматривается основой базисного лечения всех пациентов с ФРБТ. Как было указано экспертами в III Римских критериях, УДХК, являясь гидрофильной кислотой, может иметь дополнительный терапевтический потенциал в виде уменьшения избытка холестерина в мышечных клетках ЖП у пациентов с литогенной желчью. Она также нормализует эффекты окислительного стресса, что делает применимым данное лекарственное средство при всех видах ФРБТ.
Терапию УДХК следует проводить с целью нормализации физико-химических и реологических свойств желчи, уменьшения в желчи количества микролитов, предупреждения камнеобразования и возможного растворения имеющихся мелких конкрементов. УДХК назначается в постепенно увеличивающейся дозе до 15 мг/кг массы тела. Прием осуществляется 3 раза в день за 30 минут до еды, возможен прием всей дозы однократно вечером, через час после ужина или на ночь. Длительность приема зависит от клинической ситуации, составляя примерно интервал от 3 до 24 месяцев.
При наличии болевого абдоминального и диспептического синдромов дозу УДХК следует титровать, начиная с минимальной 250 мг, через час после ужина, примерно на 7–14 дней с дальнейшим повышением на 250 мг через аналогичные временные интервалы до максимально эффективной. При этом целесообразным является терапия прикрытия, включающая параллельное применение селективных спазмолитиков, действующих прицельно на желчевыводящие пути.
2. Восстановление проходимости СО, а также сфинктеров общего панкреатического и желчного протоков, нормализация моторики ЖП, тонкой кишки
Лечебное пособие при ФРБТ, как указывалось выше, включает мероприятия по коррекции оттока из поджелудочной железы и желчевыводящих путей с помощью эндоскопии (при наличии органических изменений — рубцового стеноза СО, кальцинатов и конкрементов в протоках) и/или с помощью лекарственных препаратов.
2.1. Медикаментозные методы лечения
Средствами консервативной терапии являются препараты, оказывающие спазмолитическое и эукинетическое действие. Широко используемые в клинической практике холинолитики и спазмолитики не имеют дозозависимого эффекта и обладают низкой тропностью к желчевыводящей системе.
При дисфункции II и III типов предпочтение следует отдать лекарственным препаратам, расслабляющим гладкую мускулатуру СО. Применяют спазмолитики — блокаторы М-холинорецепторов, блокаторы кальциевых каналов (нифедипин), нитраты пролонгированного действия, а также гимекромон (синтетический аналог холецистокинина). Эти препараты снижают базальное давление в сфинктере и могут уменьшить выраженность симптомов.
Механизм действия неселективных спазмолитиков в целом сводится к ингибированию фосфодиэстеразы или активизации аденилатциклазы, блокаде аденозиновых рецепторов. Их недостатками являются существенные различия в индивидуальной эффективности, кроме того, отсутствует селективное действие на сфинктер Одди, имеют место нежелательные эффекты, обусловленные воздействием на гладкую мускулатуру сосудов, мочевыделительной системы, ЖКТ.
Антихолинергические препараты (Бускопан, Платифиллин, Метацин), блокирующие мускариновые рецепторы на постсинаптических мембранах органов-мишеней, реализуют свое действие благодаря блокаде кальциевых каналов, прекращению проникновения ионов кальция в цитоплазму гладкомышечных клеток и, как следствие, снятию мышечного спазма. При сравнительно низкой эффективности, ограничивающим их применение у данной категории пациентов фактором является широкий спектр побочных действий (сухость во рту, задержка мочеиспускания, тахикардия, нарушение аккомодации и т. д.), наиболее важным из которых является дуоденостаз.
Одновременно со спазмолитиками целесообразно назначать антисекреторные препараты для уменьшения явлений дуоденита, а в ряде случаев также психотропные препараты, однако правила выбора последних еще не определены.
2.2. Эндоскопические и хирургические методы лечения
Как указывалось выше, основная задача снижения давления в СО — обеспечение оттока желчи и панкреатического секрета в ДПК, поэтому при неэффективности медикаментозного применяют эндоскопическое и хирургическое лечение [7, 8].
Эндоскопическая папиллосфинктеротомия (ЭПСТ) в настоящее время рассматривается как стандартный метод лечения дисфункции СО при неэффективности консервативной терапии. В контролируемых исследованиях при долговременном наблюдении больных показана эффективность этого метода и низкая частота осложнений [9]. Во время вмешательства целесообразно проведение диатермического разделения билиарной и панкреатической порций сфинктера. ЭПСТ — современный стандарт лечения при I типе дискинезии и II типе с высоким базальным давлением в сфинктере, при этом эффективность вмешательства составляет более 90%. При II типе с нормальным давлением в сфинктере и III типе ЭПСТ может проводиться только при отсутствии ответа на консервативное лечение, а ее эффективность не превышает 7–55%.
Наиболее частое осложнение ЭПСТ — панкреатит (до 5% случаев), для его профилактики рекомендуется назначать препараты нитроглицерина, Дюспаталин и проводить временную установку стента [10].
Другой тип эндоскопического вмешательства — баллонное расширение и стентирование — позволяет сохранить замыкательную функцию сфинктера и добиться лишь снижения давления в нем. Однако отдаленные результаты стентирования рассматриваются как не совсем удовлетворительные [11].
Хирургический метод лечения — трансдуоденальная сфинктеропластика. В неконтролируемых исследованиях было показано, что такая процедура способствует регрессии симптомов на 1–2 года. Рандомизированных исследований, в которых бы проводилось сравнение трансдуоденальной сфинктеропластики и ЭПСТ, не проводилось.
Как альтернативный метод лечения дисфункции СО рассматривается инъекция ботулинического токсина в дуоденальный сосочек — «химическая папиллосфинктеротомия», вызывающая временное расслабление мускулатуры за счет блокады высвобождения ацетилхолина нервными окончаниями. Раздельная инъекция ботулинического токсина в билиарную или панкреатическую порцию сфинктера имеет одновременно диагностическое и лечебное значение, но в широкой клинической практике данная методика пока распространения не получила [12].
3. Нормализация процессов пищеварения и всасывания
Для решения этой задачи применяются буферные антациды и полиферментные препараты. Показанием для назначения буферных антацидов (Маалокс, Фосфалюгель) у пациентов с ФРБТ является их способность:
Буферные антациды применяются через 1,5 часа после еды и на ночь, сроком до 4 недель.
Обоснованием для назначения полиферментных лекарственных средств является:
Для коррекции указанных изменений целесообразно использовать ферментные препараты с высоким содержанием липазы, устойчивые к действию соляной кислоты, пепсина, с оптимумом действия при рН 5–7, в виде минимикросфер с максимальной поверхностью соприкосновения с химусом типа Креон 10 000–25 000 ЕД. Данные лекарственные средства применяются во время приема пищи, курсом 4–8 недель.
4. Восстановление нормального состава кишечной микрофлоры
Важным разделом в лечении ФРБТ выступает антибактериальная терапия. Вполне адекватным требованием является назначение антибиотиков в случаях выявления сопутствующих нарушений кишечного микробиоценоза [13]. Эмпирически используются производные 8-оксихинолина (ципрофлоксацин), создающие вторичную высокую концентрацию в желчевыводящих протоках, а также имипенем, цефуроксим, цефотаксим, ампиокс, азитромицин. Ограничением для применения цефтриаксона является образование билиарного сладжа при его приеме. В то же время ряд антибактериальных препаратов (тетрациклин, рифампицин, изониазид, амфотерицин) не рекомендуются к использованию ввиду токсического действия на ацинарные клетки поджелудочной железы.
Как правило, у большинства пациентов с ФРБТ выявляются различной степени выраженности нарушения кишечного микробиоценоза, существенно влияющие на течение заболевания, темпы регрессии болевого абдоминального и диспепсического синдромов. Оптимальным для его коррекции рассматривается невсасывающийся в кишечнике антибиотик рифаксимин (Альфа нормикс), который назначается 3 раза в день, в дозе 1200 мг/сут, курсом 7 дней.
Обязательным является сочетание этапа санации кишки с использованием пробиотиков (живые культуры симбионтных микроорганизмов) и пребиотиков (не содержащие живых микроорганизмов препараты, стимулирующие рост и активность симбионтной флоры кишечника). Доказанным пребиотическим действием обладает лактулоза (Дюфалак). Дюфалак является препаратом с наибольшим содержанием лактулозы и наименьшим количеством остаточных сахаров и примесей. Он относится к синтетическим дисахаридам, основной механизм действия которых связан с их метаболизмом бактериями толстой кишки до короткоцепочечных жирных кислот, выполняющих важные физиологические функции, как локальные, в толстой кишке, так и системные, на уровне целостного организма. В клинических исследованиях доказано наличие у Дюфалака выраженных пребиотических свойств, реализующихся за счет бактериальной ферментации дисахаридов и усиленного роста бифидо- и лактобактерий, а также физиологичного слабительного эффекта.
С учетом изложенных подходов лечения ФРБТ, на практике при конкретных формах предполагается их индивидуализация. Указанные схемы представлены в виде ступенчатой терапии, которая может проводиться как одновременно, так и последовательно, в зависимости от клинической ситуации (приложение).
5. Противорецидивное лечение при ФРБТ
Для предотвращения рецидивов клинической симптоматики при ФРБТ рассматривают разделы:
Профилактику нарушений реологии желчи и желчеоттока проводят с помощью диеты, УДХК, желчегонных и гидрохолеретиков. К последним относятся щелочные минеральные воды (Белинска киселка, Боржоми, Ессентуки 4, 17 и пр.) по 1 стакану, без газа, за 30 мин до еды, 3 раза в день, курсом до 1–3 месяцев, до 2–3 раза в год.
УДХК в дозе 4–15 мг/кг массы тела принимается однократно вечером. Продолжительность курса 3 месяца, 2 раза в год или постоянная поддерживающая терапия. Для профилактики абдоминальной боли возможна комбинация с Дюспаталином по 400 мг/сут, внутрь в 2 приема, за 20 мин до еды, курсом до 4–8 недель.
Желчегонные средства по механизму действия подразделяются на:
а) истинные холеретики, усиливающие секрецию желчи. К ним относятся средства, содержащие желчные кислоты (в том числе ферменты, содержащие компоненты желчи), синтетические препараты (Никодин, Оксафенамид), препараты растительного происхождения (на основе чистотела, артишока, бессмертника, шиповника, куркумы, дымянки и пр.);
б) холекинетики, которые раздражают рецепторы слизистой оболочки ДПК, вызывают выработку холецистокинина и, таким образом, стимулируют желчеотделение, сокращение ЖП и расслабление СО. К ним относятся берберина бисульфат, ксилит, сорбит, магния сульфат, циквалон, Олиметин, Холагол, гимекромон.
Как правило, желчегонные применяют по 1–2 курса в год, по 1–2 месяца, по 3–4 раза в день.
Профилактику кишечного дисбиоза проводят с помощью применения пре- и пробиотиков. Одним из оптимальных является Дюфалак по 2,5–5 мл (чайной ложке) 1 раз в день, с утра до еды, запивать стаканом жидкости, 200–500 мл на курс. Курс 1 раз в 6 месяцев.
Таким образом, несмотря на то, что III Римские критерии остаются несовершенными и не отвечают на все практические вопросы специалистов, но благодаря им унифицирована клиническая картина ФРБТ; уточнены показания для диагностических манипуляций; оптимизирована фармакотерапия, которая является универсальной для всех ФРБТ; определена хирургическая тактика.
Литература
С. Н. Мехтиев*, **, доктор медицинских наук, профессор
О. А. Мехтиева***, кандидат медицинских наук
* ООО «Поликлиника Эксперт», ** ГОУ ВПО СПбГМУ им. ак. И. П. Павлова Росздрава РФ, *** ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ, Санкт-Петербург

_575.gif)
_575.gif)
_575.gif)
_575.gif)