неинкапсулированная опухоль что значит
Рак щитовидной железы
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Йодная недостаточность
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
Ионизирующая радиация
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Наследственность
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Трабекулярная аденома
Недифференцированный рак
Трабекулярная аденома
Недифференцированный рак
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
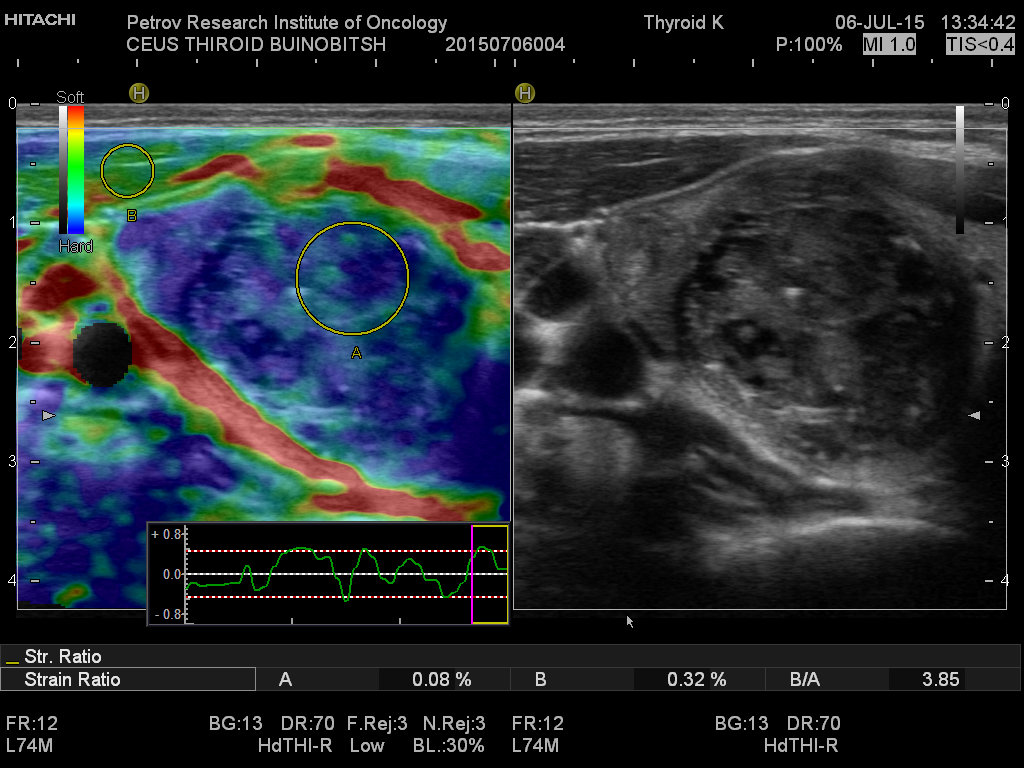
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
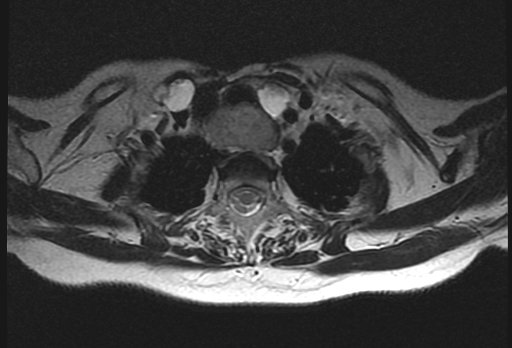
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
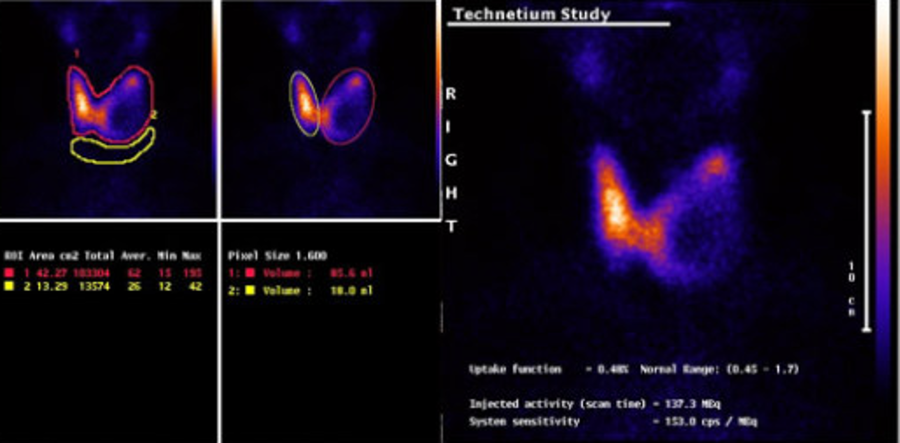
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
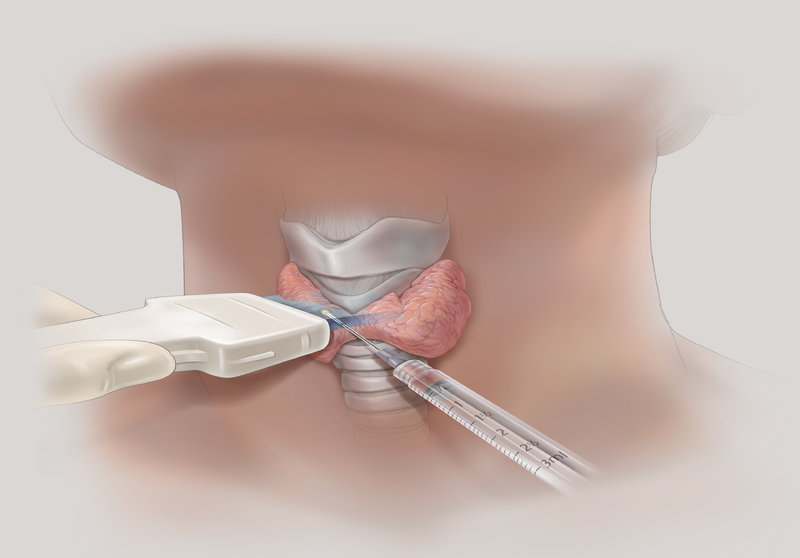
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Лабораторные исследования
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы
Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Хирургическое лечение
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |
Карцинома щитовидной железы
Раком или карциномой щитовидной железы называют злокачественное новообразование, образующееся из фолликулярных либо парафолликулярных клеток органа. Ещё несколько десятилетий назад оно было достаточно редким, но за последние 30 лет во всём мире заболеваемость этой разновидностью онкопатологии выросла более чем вдвое. В настоящее время на его долю приходится более четверти опухолевых заболеваний, диагностируемых в области шеи и головы, и примерно 1% летальных исходов, причинами которых стали онкологические заболевания.
В зависимости от гистологической формы различают следующие разновидности патологии.
Симптомы
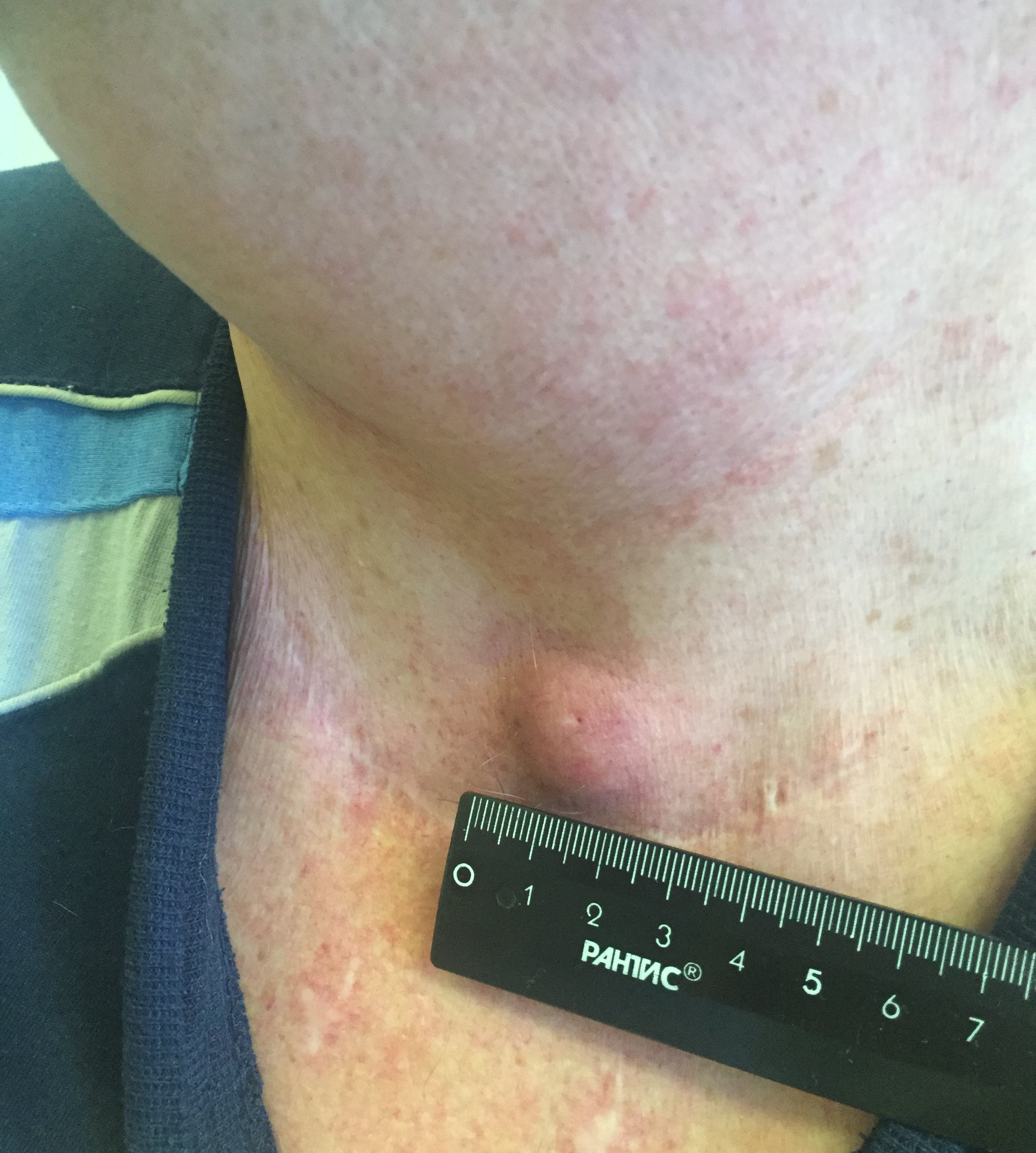
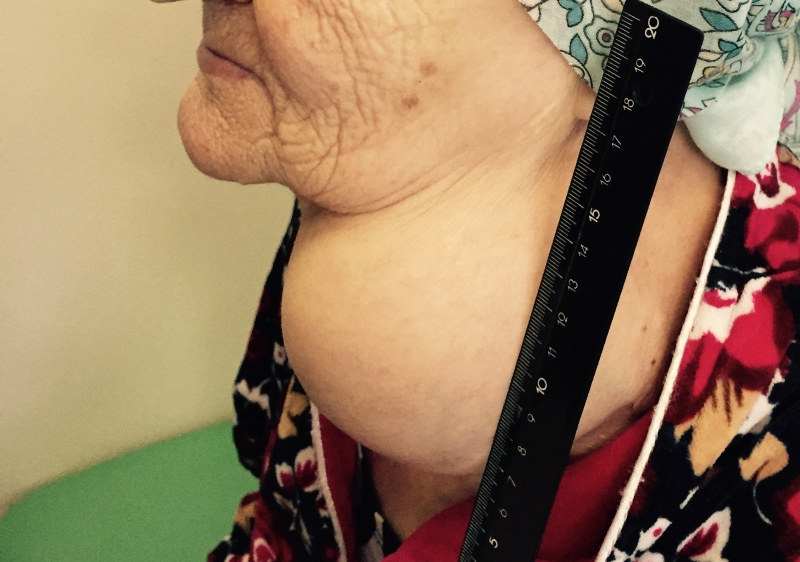
Начальным признаком онкопатологии служит появлении шишки или небольшой припухлости в области шеи. При появлении даже небольшого образования необходимо немедленно обратиться к онкологу или эндокринологу для обследования. Несколько позже появляются:
На ранних стадиях карциномы щитовидной железы клинические проявления полностью отсутствуют и появляются только после значительного увеличения размеров новообразования.
Причины и факторы риска
Онкологи до сих пор не установили, что именно побуждает клетки эндокринного органа мутировать в злокачественные, однако хорошо известны факторы, которые этому способствуют.
Стадии
Диагностика
Чтобы распознать карциному щитовидной железы, определить её форму и стадию, онколог назначает ряд исследований.
Помимо перечисленных, могут быть назначены другие анализы и инструментальные исследования.
Лечение
Сценарий лечения карциномы щитовидной железы выбирается в соответствии с формой и стадией болезни. Кроме того, учитывается общее состояние пациента.
Как правило, схема лечения включает применение нескольких методов на разных этапах.
Прогнозы
При карциноме щитовидной железы прогноз после операции зависит от стадии болезни и вида опухоли. Наиболее высоки шансы у пациентов с папиллярной формой: даже с четвёртой стадией выздоравливают более половины больных. При фолликулярной форме болезни шансы на третьей и четвёртой стадии несколько хуже, однако всё-таки достаточно высоки. Остальные формы рака щитовидки плохо поддаются лечению, и прогнозы для них менее благоприятны. Тем не менее, шансы на выздоровление остаются в любом случае, поэтому ни в коем случае нельзя отказываться от лечения.
Профилактика
Чтобы минимизировать риск развития болезни, необходимо регулярно употреблять в пищу продукты, богатые йодом, либо принимать препараты, содержащие йод. Это особенно важно для жителей регионов, в которых традиционно присутствует дефицит этого элемента в воде и продуктах. Кроме того, необходимо регулярно проходить профилактические обследования и осмотры для своевременного выявления патологии.
Реабилитация
Восстановление после курса лечения – важный фактор возвращения пациента к нормальной жизни. При полном удалении щитовидной железы эндокринолог назначает тиреоидные стероиды, которые придётся принимать до конца жизни. Кроме того, больному назначают общеукрепляющие витаминно-минеральные препараты. Чтобы исключить возможность рецидива, необходимо регулярно консультироваться с эндокринологом или онкологом, проходить назначаемые врачом обследования и выполнять все рекомендации по дальнейшему лечению.
Диагностика и лечение карциномы щитовидной железы
Клиника Института ядерной медицины приглашает пациентов пройти диагностику карциномы щитовидной железы. При обнаружении опухоли квалифицированные онкологи предоставят эффективное лечение в соответствии с современными протоколами, гарантирующими максимальные шансы на избавление от злокачественного новообразования. Чем быстрее будет обнаружено заболевание и начата терапия, тем выше вероятность полного выздоровления.
Вопросы и ответы
Лечится ли карцинома щитовидной железы?
Да, рак щитовидной железы хорошо поддаётся лечению, однако многое зависит от стадии заболевания и вида опухоли. Наиболее высоки шансы в тех случаях, когда новообразование ещё не успело дать метастазы. Но даже в запущенных случаях усилия медиков могут увенчаться успехом и в любом случае принесут облегчение и продлят жизнь больному.
Как определить карциному щитовидной железы?
Чтобы обнаружить раковое новообразование на ранней стадии, необходимо регулярно проходить обследования у эндокринолога или онколога, а также периодически осматривать шею в области щитовидной железы. Как правило, новообразования становятся заметными на ранних стадиях, образуя небольшие шишки и припухлости под кожей.
От чего бывает карцинома щитовидной железы?
Причиной появления раковой опухоли является злокачественная мутация клеток щитовидной железы. Аномальные клетки перестают выполнять свою функцию и начинают бесконтрольное деление, что приводит к быстрому разрастанию поражённой ткани. Если не принять меры для её ликвидации, последствия могут быть самыми серьёзными, вплоть до летального исхода.
Неинкапсулированная опухоль что значит
ФГУ Эндокринологический научный центр, Москва
Новая международная гистологическая классификация опухолей щитовидной железы
Журнал: Архив патологии. 2018;80(1): 37-45
Абросимов А. Ю. Новая международная гистологическая классификация опухолей щитовидной железы. Архив патологии. 2018;80(1):37-45.
Abrosimov A Iu. The new international histological classification of thyroid tumors. Arkhiv Patologii. 2018;80(1):37-45.
https://doi.org/10.17116/patol201880137-45
ФГУ Эндокринологический научный центр, Москва
В 2017 г. Международное агентство по изучению рака (МАИР) выпустило в свет новое 4-е издание Классификации ВОЗ опухолей эндокринных органов. Как и в предыдущем издании 2004 г., в новой классификации значительное внимание уделено новообразованиям щитовидной железы (ЩЖ). В номенклатуре опухолей ЩЖ произошли изменения, основанные на полученных за истекший период результатах клинических морфологических и молекулярно-генетических, исследований и соответствующих новых взглядах на злокачественный потенциал и прогноз ряда новообразований, которые следует учитывать патологоанатомам в повседневной диагностической практике. Целью настоящей публикации является представление новой классификации опухолей ЩЖ с акцентом на внесенные изменения.
ФГУ Эндокринологический научный центр, Москва
Новое издание Классификации ВОЗ опухолей эндокринных органов [1] отражает согласованное мнение 166 экспертов международной рабочей группы, принятое на заседании редакции МАИР в Лионе, Франция, 26—28 апреля 2016 г. Редакторами издания являются R.V. Lloyd, R.Y. Osamura, G. Klöppel, J. Rosai. В предисловии к главе, посвященной опухолям щитовидной железы (ЩЖ), J. Rosai процитировал всемирно известного патолога P. Masson [2], написавшего в своем научном труде «Human tumors», что «Нет более трудной задачи, чем разработка классификации карцином щитовидной железы…», и «…из всех карцином они (карциномы щитовидной железы), вероятно, преподносят гистопатологам самые большие уроки…».
Выход в свет нового издания классификации обусловлен научными достижениями последних лет по ряду направлений исследования тиреоидного канцерогенеза, главным из которых является раскрытие молекулярно-генетических особенностей высокодифференцированных опухолей ЩЖ, имеющих фолликулярное строение и развивающихся из фолликулярного эпителия. Понимание молекулярных механизмов опухолевого роста позволило пролить свет на различия, дающие теоретические и практические основания для выделения классификационных категорий папиллярного и фолликулярного, доброкачественного и злокачественного типов новообразований. Вместе с тем остаются дискуссионными вопросы относительной диагностической значимости формирования опухолью сосочковых структур и установления особых изменений ядер опухолевых клеток, характеризующих папиллярную карциному. Для высокодифференцированных инкапсулированных опухолей фолликулярного строения капсулярная и/или сосудистая инвазия остается главным диагностическим критерием злокачественности. Камнем преткновения прошлого издания классификации стали категории инкапсулированных опухолей фолликулярного строения, занимающих промежуточное положение между фолликулярными аденомами и фолликулярными карциномами («фолликулярные новообразования неопределенного злокачественного потенциала»), фолликулярными аденомами и фолликулярным вариантом папиллярного рака («высокодифференцированные новообразования неопределенного злокачественного потенциала»), которые были лишь упомянуты, но не рекомендованы в качестве категорий для широкого использования [3]. Напротив, эксперты ВОЗ справедливо рекомендовали проводить тщательное гистологическое исследование адекватного количества образцов опухолевой ткани, особенно периферических отделов инкапсулированных новообразований фолликулярного строения, с целью получения оснований для более категоричного заключения о доброкачественном и злокачественном характере опухоли. Вместе с тем категории пограничных опухолей («серой зоны», или опухолей неопределенного злокачественного потенциала) используют в классификациях новообразований других органов. В новой классификации опухолей ЩЖ принципиальный вопрос о том, являются ли пограничные опухоли отдельными категориями (должны ли быть классифицированы как карциномы или как новообразования с низким злокачественным потенциалом), получил свое дальнейшее развитие. В разделе классификации, озаглавленном «другие инкапсулированные опухоли щитовидной железы фолликулярного строения», после соответствующего предисловия, сделанного J.K.C. Chan, Y.E. Nikiforov, G. Tallini, выделены две категории опухолей неопределенного злокачественного потенциала («фолликулярная опухоль неопределенного злокачественного потенциала» и «высокодифференцированная опухоль неопределенного злокачественного потенциала») и одна новая категория пограничных опухолей, названная «неинвазивная фолликулярная опухоль с изменениями ядер опухолевых клеток папиллярного типа» (non-invasive follicular thyroid neoplasm with papillary-like nuclear features). Последней из перечисленных категорий в предыдущей гистологической классификации не было, в новой номенклатуре опухолей ей присвоен код 8349/1. Следует заметить также, что ранее гиалинизирующая трабекулярная опухоль была отнесена в группу аденом и аналогичных им опухолей с гистологическим кодом 8336/0, что означало доброкачественность новообразования. В новой классификации «гиалинизирующая трабекулярная опухоль» поименована отдельно после фолликулярной аденомы и имеет код 8336/1, что означает неуточненный, неопределенный злокачественный потенциал или пограничную опухоль. В табл. 1 представлена

Кроме выделения группы «другие инкапсулированные опухоли фолликулярного строения», состоящей из трех категорий с соответствующими классификационными кодами, а также изменения гистологического кода «гиалинизирующая трабекулярная опухоль», выделен ряд гистологических вариантов папиллярного, фолликулярного рака и отдельно онкоцитарных (Гюртле-клеточных) опухолей.
Представляется целесообразным остановиться подробнее на наиболее распространенных диагностических категориях, интерпретация которых претерпела изменения по сравнению с предыдущим изданием классификации.
Фолликулярная аденома определена как доброкачественная инкапсулированная неинвазивная опухоль, демонстрирующая признаки фолликулярно-клеточной дифференцировки при отсутствии изменений ядер опухолевых клеток, характерных для папиллярной карциномы. В отличие от гиперпластического неопухолевого узлового поражения фолликулярная аденома характеризуется моноклональным клеточным составом. В связи с тем что без молекулярно-генетического исследования установить клональность затруднительно, возникают трудности дифференциальной диагностики аденомы и гиперпластических неопухолевых узловых образований. Многие патологоанатомы при многоузловом поражении ЩЖ не ставят диагноз аденомы, а лишь констатируют наличие гиперпластического процесса и отсутствие признаков злокачественности. Гистологическое исследование позволяет установить опухоль, окруженную собственной фиброзной капсулой. Строение аденом широко варьирует: нормо-, макро-, микрофолликулярное, солидное и трабекулярное. В одной опухоли могут быть представлены несколько структурных компонентов. Редко аденомы имеют сосочковое и инсулярное строение. В пояснительном тексте новой классификации упомянуты следующие варианты аденом: гиперфункционирующая (токсическая или горячая) аденома, аденома с сосочковой гиперплазией, липоаденома (аденолипома), аденома с уродливыми ядрами, перстневидно-клеточная аденома, светлоклеточная аденома, веретеноклеточная аденома, черная фолликулярная аденома (у пациентов, получавших лечение миноциклином). В новой классификации нет упоминания о ранее использовавшемся и вводившем в заблуждение клиницистов термине «атипическая аденома». Онкоцитарные (Гюртле-клеточные) аденомы выделены в отдельную категорию Гюртле-клеточных опухолей (Гюртле-клеточная аденома и Гюртле-клеточная карцинома). При иммуногистохимическом исследовании опухолевые клетки иммунореактивны с антителами к цитокератинам, тиреоглобулину, TTF-1, PAX8, но негативны с антителами к кальцитонину, CEA, нейроэндокринным маркерам. Индекс мечения пролиферирующих клеток Ki-67 обычно составляет менее 5%. Реакции с антителами к галектину-3, HBME-1 и CITED редко бывают позитивными. Молекулярно-генетический профиль 30% аденом характеризуется соматическими мутациями генов семейства RAS. «Горячей точкой» мутаций NRAS и HRAS является кодон 61, менее часты соматические мутации гена KRAS. В отличие от фолликулярных карцином клетки аденом реже имеют структурные перестройки PAX8/PPARG. Мутации TSHR и GNAS обнаружены в клетках фолликулярных аденом с признаками повышенной функциональной активности.
Гиалинизирующая трабекулярная опухоль — новообразование, развивающееся из фолликулярного эпителия и состоящее из трабекулярных структур, образованных полигональными и вытянутой формы клетками. Трабекулы перемежаются с интра- и межтрабекулярно расположенным гиалиновым материалом, имеющим разную степень выраженности. В новой классификации опухоль отнесена к группе пограничных новообразований низкого или неопределенного злокачественного потенциала. Средний возраст пациентов составляет 50 лет, хотя описаны наблюдения у лиц 28—30-летнего возраста, при этом преобладают пациенты женского пола. Гиалинизирующая трабекулярная опухоль может возникать на фоне хронического тиреоидита, иногда встречается вместе с папиллярным раком, многоузловым зобом. Гистологическое исследование выявляет однотипное трабекулярно-альвеолярное строение опухоли, которая состоит из клеток вытянутой формы, среднего и крупного размера, с мелкогранулярной, ацидофильной или амфофильной цитоплазмой с наличием внеклеточного эозинофильного вещества (гиалина), характеризующегося положительной ШИК-реакцией. Ядра опухолевых клеток с узурами, псевдовключениями и мелкими ядрышками (похожи на ядра клеток папиллярного рака), митозы редки. Опухолевые трабекулы окружены нежной фиброваскулярной стромой. Окраска на амилоид отрицательная. Клетки опухоли экспрессируют тиреоглобулин, TTF-1, но не экспрессируют кальцитонин. Экспрессия маркеров, используемых для оценки злокачественного потенциала (галектин-3, цитокератин-19 и HBME-1), может наблюдаться в клетках до 50% опухолей. Характерной для гиалинизирующей трабекулярной опухоли является мембранная экспрессия MIB1 (Ki-67) в отличие от ядерной, обычно используемой для оценки индекса пролиферативной активности. Следует заметить, что мембранная экспрессия Ki-67 отмечена лишь при отсутствии высокотемпературной демаскирующей обработки срезов, применяемой с целью восстановления антигенных детерминант после воздействия фиксирующих растворов. Молекулярно-генетические исследования, установившие наличие структурных перестроек хромосом с формированием химерных генов RET/PTC1 в половине наблюдений гиалинизирующих трабекулярных опухолей, позволили высказать предположение о возможной связи с аналогичными молекулярными механизмами развития папиллярного рака, однако не было получено дальнейшего подтверждения указанной гипотезы, равно как пока не зарегистрировано мутаций BRAF или RAS в клетках гиалинизирующей трабекулярной опухоли. Несмотря на благоприятный прогноз у большинства пациентов после хирургического лечения, в англоязычной литературе представлены очень редкие описания метастазирования опухоли в регионарные лимфатические узлы и лишь одно наблюдение метастазов в ткань легкого [4].
Другие инкапсулированные опухоли фолликулярного строения (рис. 1).



Папиллярная карцинома — это злокачественная эпителиальная опухоль, демонстрирующая фолликулярно-клеточную дифференцировку и ряд признаков, касающихся изменений ядер опухолевых клеток (рис. 3).
Папиллярная карцинома с фиброматозом (фасциитоподобной стромой) отличается обильно развитым стромальным компонентом, настолько выраженным, что опухоль напоминает узловатый фасциит, фиброматоз и другие пролиферативные миофибробластические процессы. Солидно-трабекулярный вариант не является необычным для папиллярной карциномы, демонстрирует солидную и/или трабекулярную картину роста, чаще встречающуюся в опухолях детской возрастной группы. Термин «солидный вариант» должен быть использован, если вся или часть опухоли не относится к другим вариантам, имеющим солидную, трабекулярную или инсулярную картину роста. Солидный вариант составляет всего 1—3% папиллярного рака у взрослых лиц по сравнению с более высокими показателями распространенности среди карцином у детей, особенно подвергшихся действию радиации. Эти опухоли чаще ассоциированы с хромосомными аберрациями, приводящими к перестройкам типа RET/PTC3 в детских и облученных популяциях. Этот вариант должен быть отличим патологоанатомами от низкодифференцированной карциномы, которая имеет аналогичный тип роста, но характер клеток иной (отсутствуют признаки папиллярной карциномы), присутствуют некроз и высокая митотическая активность.
Веретеноклеточный вариант папиллярной карциномы. Изредка папиллярная карцинома демонстрирует наличие очагов веретеноклеточной метаплазии. Эпителиальная природа этих клеток подтверждается иммуноэкспрессией цитокератинов и TTF-1. Веретенообразные клетки не связаны с кровоизлиянием или гемосидерином, и форма зоны опухолевого роста не имеет географически четкой конфигурации, что отличает истинные веретеноклеточные участки папиллярных карцином от реактивных изменений после тонкоигольных биопсий. В отличие от недифференцированного рака при веретеноклеточном варианте клетки выглядят менее злокачественно, отсутствуют некроз и фигуры митоза.
Светлоклеточный вариант — очень необычный, часто сочетается с оксифильно-клеточным. Этот вариант следует дифференцировать от светлоклеточного варианта медуллярной (С-клеточной) карциномы, интратиреоидной локализации гиперпластических процессов околощитовидной железы, метастазов светлоклеточного почечно-клеточного рака. Полезными иммуногистохимическими маркерами дифференциальной диагностики являются TTF-1, хромогранин А, синаптофизин, гормон околощитовидной железы, эпителиальный мембранный антиген, RCC. Уортино-подобный вариант папиллярной карциномы отличается увеличенными в размере клетками с эозинофильной цитоплазмой и выраженной лимфоидной инфильтрацией стромы. Опухоль возникает в ЩЖ с тиреоидитом Хашимото. Строение напоминает одноименную опухоль слюнной железы. Прогноз не отличается от такового при обычном классическом папиллярном раке с аналогичным размером опухоли и стадией опухолевого роста.
Фолликулярная карцинома — это злокачественная опухоль, возникающая из фолликулярного эпителия, в которой отсутствуют признаки изменений ядер опухолевых клеток, характерные для папиллярной карциномы. Опухоль обычно инкапсулирована и имеет признаки инвазивного роста. Онкоцитарные карциномы классифицируются отдельно. Выделены следующие категории фолликулярных карцином: минимально инвазивная; инкапсулированная ангиоинвазивная; и широкоинвазивная, которая имеет аналогичный с фолликулярной карциномой без дополнительного уточнения (БДУ) гистологический код. Непременным признаком фолликулярной карциномы является инвазивный рост. Для минимально инвазивной карциномы характерна лишь капсулярная инвазия. Большинство авторов капсулярной инвазией считают лишь пенетрацию опухоли сквозь всю толщу собственной капсулы. Неровные контуры внутренней границы капсулы, выпячивание структур опухоли в сторону собственной капсулы или наличие опухолевых гнезд среди волокон фиброзной капсулы не могут служить достаточными признаками инвазивного роста. Разрыв капсулы вследствие хирургических манипуляций, предоперационной тонкоигольной биопсии и/или перекручивание края опухоли по периферии гистологического среза не равнозначны инвазивному росту. Минимальная капсулярная инвазия, как правило, имеет грибовидную форму. Для инкапсулированной ангиоинвазивной карциномы должна быть установлена сосудистая инвазия, т. е. бесспорная инвазия с наличием связи опухолевых структур с сосудистой стенкой, присутствием эндотелиальных клеток на периферии опухолевых тромбов в просветах сосудов собственной капсулы или за ее пределами. Наличие свободно расположенных опухолевых клеток в просветах тонкостенных сосудов в толще опухоли не является признаком сосудистой инвазии и злокачественного потенциала. Полагают, что наличие в опухоли менее 4 очагов сосудистой инвазии ассоциировано с лучшим прогнозом по сравнению с опухолями, имеющими более распространенную сосудистую инвазию. Широкоинвазивные карциномы демонстрируют распространенную инвазию в окружающую ткань ЩЖ и экстратиреоидный рост в прилежащие мягкие ткани. Широкоинвазивные карциномы, особенно с солидным и трабекулярным типами роста, по сравнению с инкапсулированными ангиоинвазивными имеют менее благоприятный прогноз. Тем не менее следует отличать этот вариант от низкодифференцированных карцином, равно как от солидно-трабекулярного варианта папиллярной карциномы. В новой классификации фолликулярных карцином выделен светлоклеточный вариант (с наличием более 50% светлых клеток). Появление светлых клеток в опухоли связывают с накоплением в их цитоплазме гликогена, липидов, муцина, тиреоглобулина или с расширением и гипертрофией митохондрий и комплекса Гольджи. К другим вариантам отнесены перстневидно-клеточный вариант, фолликулярная карцинома с гломерулярным типом роста, веретеноклеточный вариант.
Гюртле-клеточные (онкоцитарные) опухоли — опухоли (обычно инкапсулированные) состоят из онкоцитов. Неинвазивные онкоцитарные опухоли классифицируют как Гюртле-клеточные аденомы, а при наличии капсулярной и/или сосудистой инвазии — как Гюртле-клеточные карциномы.
Низкодифференцированная карцинома — фолликулярно-клеточная опухоль, занимающая морфологически и по своим биологическим особенностям промежуточное положение между дифференцированным (фолликулярным и папиллярным) и недифференцированным (анапластическим) раком. Алгоритм диагностики низкодифференцированной карциномы предложен на международном рабочем совещании патологов в Турине, Италия, в 2007 г. Кратко он состоит в том, что злокачественные опухоли ЩЖ из фолликулярного эпителия, имеющие солидное, трабекулярное или инсуляр