невроз почек что это такое у взрослых
Неврологические расстройства при хронической болезни почек
Синюхин В.Н., Рабинович Э.З., Соколов М.А., Сивков А.В.
В настоящее время диагностика и лечение хронической болезни почек (ХБП) является большой проблемой современной медицины. Частота ХБП составляет порядка 15% в общей заболеваемости в развитых странах
[1]. ХБП считается патологическим состоянием, сопровождающимся в течение трех и более месяцев уменьшением функции почек. В зависимости от снижения скорости гломерулярной фильтрации она делится на 5 стадий и включает терминальную стадию ХПН [2].
Этиология ХБП может быть связана как с первичным поражением почек, так и с другими заболеваниями, например сахарным диабетом, который сейчас считается одной из основных причин ХБП. Вне зависимости от причины ХБП сопровождается целым рядом неврологических осложнений, которые касаются всех уровней нервной системы, включая центральную нервную систему (ЦНС) (инсульт, когнитивные расстройства, энцефалопатия, деменция) и периферическую нервную систему (ПНС) (автономные и периферические нейропатии). Наличие неврологических осложнений отражается как на тяжести течения, так и смертности больных при ХБП. Считается, что эти осложнения возникают по многим причинам. Установлено, что при 3-5 стадии ХБП ухудшение когнитивной функции наступает параллельно с уменьшением скорости гломерулярной фильтрации и не зависит от сосудистого фактора риска. Стремительное ухудшение когнитивной функции наблюдается при снижении скорости фильтрации
Нефротический синдром – сигнал о нарушении в работе почек
Нефротический синдром – состояние, характеризующееся богатой клинической картиной. Синдром свидетельствует о нарушении работы почек и мочевыделительной системы, требует основательной диагностики. Сопровождает большинство хронических и острых почечных заболеваний.
Нефротический синдром – причины
Состояние провоцируют инфекционные и системные заболевания, патологии внутренних органов. К нефротическому синдрому приводит:
Состояние проявляется при лечении некоторыми медикаментами: антибиотиками, противосудорожными. При наличии хронических патологий важно отслеживать свое состояние и сразу обращаться к врачу, обнаружив изменения.
Симптомы нефротического синдрома
Для нефротического синдрома характерна достаточно яркая симптоматика, чтобы обнаружить его в домашних условиях и обратиться к врачу своевременно:
Из трещинок может сочиться жидкость. Отеки распространяются по всему телу, если вовремя не начать лечение. Самый опасный признак – скопление жидкости во внутренних органах: перикарде, плевральной и брюшной полости.
Во время лабораторной диагностики определяется низкое содержание белка в крови и высокое – в моче. Характерна повышенная свертываемость крови и низкая концентрация альбумина. Если вы обнаружили у себя один или несколько симптомов, запишитесь на прием к урологу, чтобы не допустить осложнений.
Формы патологии
Хронический и острый нефротический синдром не считаются отдельными типами заболеваний. Классификация создана на основе первопричин заболевания:
Лечение нефротического синдрома и чувствительность состояния к терапии определяют еще несколько групп – гормоночувствительные и гормонорезистентные. Первый диагноз устанавливается, если ощутим прогресс от применения гормонов, второй – если состояние не изменяется при назначении гормонотерапии.
Диагностика
Опытный врач начинает диагностику нефротического синдрома со сбора анамнеза. Для установки диагноза показаны такие исследования:
При подозрении на новообразования показана биопсия для дифференциальной диагностики.
Сотрудники Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова специализируются на диагностике и лечении нефротического синдрома. Врачи высшей категории готовы прийти на помощь в терапии первичных и вторичных синдромов. Диагностика и прием в одной клинике для экономии вашего времени – не откладывайте лечение, позаботьтесь о здоровье всего организма!
Что такое нефроптоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, уролога со стажем в 27 лет.
Определение болезни. Причины заболевания
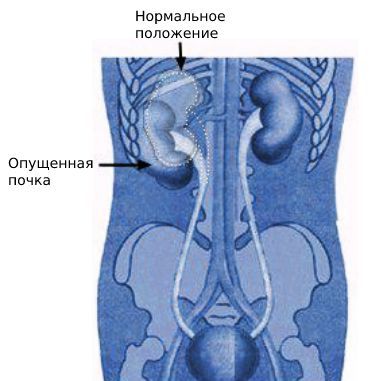
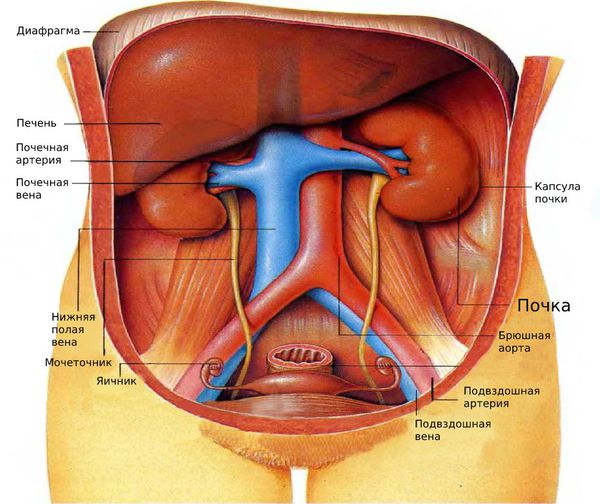
Нефроптоз (опущение почки, подвижная почка, гипермобильность почки) — избыточная патологичная подвижность, при которой почка может смещаться в живот и таз, а затем возвращаться на своё привычное место.
Различают нефроптоз с плотной фиксацией почки в изменённом местоположении и патологическую подвижность, когда орган легко перемещается в разных проекциях.
Причины развития нефроптоза:
Симптомы нефроптоза
Клинические симптомы нефроптоза зависят от степени нарушения уродинамики (процесса выделения мочи) и гемодинамики (движения крови по сосудам).
Симптомы нефроптоза:
Интенсивность боли при нефроптозе различна: от тупой постоянной до приступообразной, по типу почечной колики. Именно тупая боль — специфический признак подвижной почки. Все остальные проявления, такие как приступы боли по типу почечной колики, кровь в моче, артериальная гипертензия, а также появление в моче белка, лейкоцитов и бактерий (альбуминурия, лейкоцитурия, бактериурия) относятся к симптомам осложнений нефроптоза.
Патогенез нефроптоза
В основе патогенеза нефроптоза лежит нарушение нормального кровообращения и изменения соединительной ткани, приводящие к поражению связочного аппарата и тканей капсулы почки. Правая почка сильнее подвержена патологическому процессу, поскольку диафрагмальный свод слева гораздо более крутой и высокий, чем справа. Женщины страдают нефроптозом чаще, потому что почечное ложе у них более плоское, цилиндрическое и расширяется книзу.
При нарушениях питания и истощении уменьшается удельный вес жировой ткани, образующей почечную капсулу, — в результате почка смещается. При травме может происходить разрыв связок с образованием сгустков крови в почечных сегментах, что приводит к выходу почки из привычного ложа.
При развитии патологического процесса происходит ротация почки вокруг сосудистой ножки. Физиологическая подвижность почки составляет около 3,5 см, ротация — в пределах 15°. При нефроптозе почечные сосуды деформируются и растягиваются. При смещении или ротации почки возникает перегиб и натяжение кровеносных сосудов, в результате чего нарушается почечное кровообращение. За счёт перегиба почечной вены развивается артериальное полнокровие (увеличение притока артериальной крови к почке), которое приводит к растяжению капсулы и увеличению почки в объёме, что проявляется болевым синдромом.
Классификация и стадии развития нефроптоза
Согласно классификации Н. А. Лопаткина (1988), различают три стадии нефроптоза:
Осложнения нефроптоза
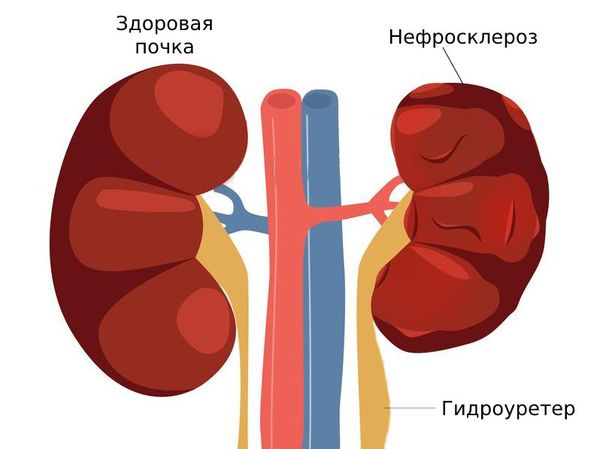
При вытеснении почки из своего физиологического пространства её кровеносные сосуды сжимаются и растягиваются, что вызывает нарушение циркуляции крови. Кроме того, смещение почки приводит к появлению изгиба мочеточника, что угрожает острой задержкой мочи в организме. Все эти аномалии создают предпосылки для развития серьёзного воспалительного заболевания почек — пиелонефрита.
Среди прочих осложнений нефроптоза:
Нефроптоз часто возникает у женщин во время беременности. Если заболевание было до беременности, но не проявлялось клинически, то после родов состояние пациентки может ухудшиться. Даже если нефроптоза ранее не было, то он может развиться после родов на фоне растяжения связочного аппарата почек и ослабления мышц брюшного пресса.
Опущение почек не угрожает жизни плода, но последствия смещения органов могут отрицательно повлиять на течение беременности в целом. По этой причине беременные женщины регулярно проходят ультразвуковое исследование органов малого таза и забрюшинного пространства и сдают анализ мочи и крови. Обследования позволяют выявить отклонения от нормы, а своевременное лечение — устранить риск осложнений, угрожающих здоровью женщины и плода.
Прогрессирование патологии мочевыделительной системы при беременности — показание для срочной госпитализации, поскольку развитие почечной недостаточности опасно для жизни.
Диагностика нефроптоза
Большинство людей с нефроптозом не испытывают никаких симптомов и не нуждаются в лечении.
Диагностика нефроптоза не представляет труда.
Сбор анамнеза
При сборе анамнеза врач обратит внимание:
Визуальный осмотр
При визуальном осмотре важны:
При осмотре кожных покровов у больных нефроптозом часто обнаруживается гиперэластичность кожи.
Ручное исследование почек
Важную роль в диагностике нефроптоза играет ручное исследование почек. Манипуляцию проводят двумя руками в трёх положениях пациента — стоя, лёжа на спине и на боку.
Инструментальные методы
Кроме общеклинических лабораторных методов и рентгенологического обследования, проводят ультразвуковые исследования в сочетании с допплерографией, радиоизотопную ренографию и нефросцинтиграфию, компьютерную томографию, артерио- и веноангиографию.
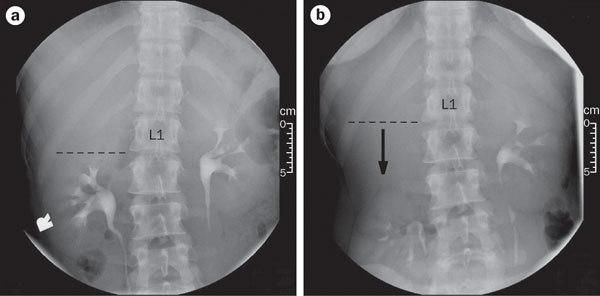
При диагностике нефроптоза важны рентгенологические и ультразвуковые исследования, а именно экскреторная контрастная урография, выполняемая в горизонтальном и вертикальном положениях пациента.
Лечение нефроптоза
Большинство людей с нефроптозом не нуждаются в лечении. Медицинская помощь требуется только пациентам с симптомами.
Консервативное лечение
Консервативная терапия включает:
Оперативное лечение
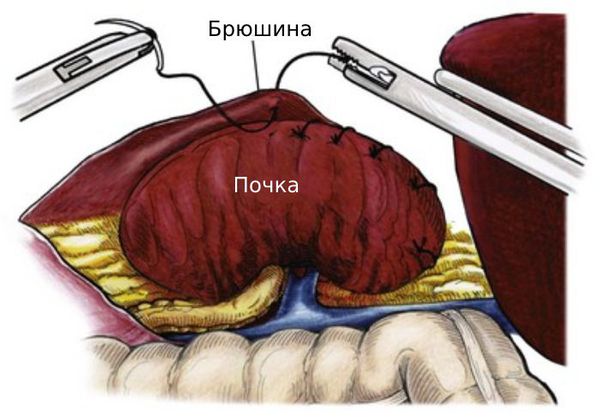
Хирургические методы для лечения нефроптоза применяются редко. При операции почка фиксируется к забрюшинным тканям с помощью открытого либо лапароскопического доступа.
Цель оперативного лечения — фиксация почки в нормальном положении (нефропексия). Применение миниинвазивной технологии при нефропексии снижает травматичность вмешательства и облегчает течение послеоперационного периода в сравнении с традиционным рассечением. Малотравматичными методами хирургического лечения нефроптоза являются перкутанная нефропексия и эндовидеохирургические методы нефропексий (ретроперитонеоскопические и лапароскопические).
Реабилитация после операции
В день после лапароскопической операции пациент уже может ужинать. В зависимости от состояния на следующий день или через сутки больному разрешают подняться с постели, а на третий-четвертый день — выписывают из стационара. В некоторых клиниках выписывают на вторые сутки.
Пациентам с симптоматическим нефроптозом, отказавшимся от оперативного лечения, рекомендуется:
Прогноз. Профилактика
Для профилактики опущения почек следует:
Для профилактики нефроптоза женщинам после беременности необходимо внимательно наблюдать за своим состоянием и при ухудшении обращаться к врачу, а также выполнять ежедневные лёгкие физические упражнения, направленные на развитие мышц брюшного пресса.
После полученных травм (удара в живот или поясничную область, ушиба, падения) следует быть внимательным к своему состоянию. При появлении тянущих болей в пояснице, особенно в положении стоя, следует незамедлительно обратиться к врачу.
Нефротический синдром
дерматовенеролог / Стаж: 24 года
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Он включает обширную протеинурию, нарушения процесса обмена белков и липидов, отеки. Отдельно отмечается рост гипоальбунемии и гиперлипидемии во время нефротического синдрома. Также наблюдаются массивные отеки, выражающиеся в распространении на самые разнообразные полости, включая анасарку и водянку серозных полостей. Таким образом, нередко при нефротическом синдроме проявляется дистрофия кожного покрова и слизистых оболочек. Если симптоматика нефротического синдрома не выявляет нескольких характерных признаков болезни, диагностируется неполный или редуцированный нефротический синдром.
Причинами для развития нефротического синдрома чаще всего являются заболевания урологии, а также — системные, нагноительные, воспалительные и хронические инфекции, на фоне которых проявляется и развивается нефротический синдром. Специалисты-урологи отмечают, что каждый пятый случай заболевания почек осложняется данным синдромом. Присутствует и возрастная подверженность данному заболеванию: чаще этот синдром сопровождает взрослых (в возрасте около 30-40 лет), намного реже он проявляется у детей или пожилых людей.
Диагностика нефротического синдрома должна проводиться с рассмотрением клинико-лабораторной картины больного. Отслеживаются изменения, происходящие в результатах биохимических анализов крови и мочи. Анализируется ренальная и экстраренальная симптоматика. Отдельно изучаются данные, полученные с помощью биопсии почек.
Лечение нефротического синдрома включает широкий спектр медицинских методов. Назначается диета, прием диуретиков, антибиотиков, стероидов и цитостатиков. Проводится инфузионная терапия.
Профилактика и прогноз нефротического синдрома
Как будет развиваться и протекать нефротический синдром, часто зависит от того, какое именно первичное заболевание присутствует у пациента. Если говорить о прогнозе нефротического синдрома в целом, то стоит отметить, что лечение, назначенное верно и вовремя, способно полностью восстановить функцию почек, а также добиться полноценной ремиссии, стабильной по состоянию.
Если причина развития нефротического синдрома не установлена, есть опасность того, что заболевание примет иной ход течения: персистирующий или рецидивирующий. В конечном итоге это приводит к появлению хронического заболевания почечной недостаточности.
Профилактика нефротического синдрома — это, прежде всего, ранняя диагностика заболевания, после которого наступает тщательное и усиленное лечение почечной и внепочечной патологии. Любое заболевание почек должно быть пролечено препаратами, прием которых ведется аккуратно и под контролем врача, особенно над теми, что вызывают побочное нефротоксическое и аллергическое действие. Запущенное течение заболевания почек, неверное назначение препаратов, несвоевременное обращение к врачу — все это способно привести к развитию нефротического синдрома.
Причины развития нефротического синдрома
Разделяют типы нефротического синдрома, поскольку берут во внимание происхождение заболевания. Таким образом, нефротический синдром может быть:
Отдельно выделяют идиопатический тип нефротического синдрома, который означает, что причину его появления выявить не удалось. Такая форма постановки диагноза чаще всего сопровождает заболевание нефротическим синдромом в детском возрасте.
Существует несколько теорий, рассматривающих, анализирующих и объясняющих причины появления и развития заболевания. Среди них наиболее вероятной является иммунологическая концепция патогенеза нефротического синдрома. Ее правильность подтверждает высокая частота проявления заболевания у тех пациентов, которые уже страдают от аллергических и аутоимунных болезней. Также иммунологическая теория подтверждается высоким количеством положительных реакций на лечение иммуносупрессорами. В процессе развития заболевания в крови пациента образуются иммунные комплексы. Они являются прямым результатом взаимодействия внутренних (белки, ДНК, криоглобулины) и внешних (вирусы, бактерии) антигенов с антителами.
Образованные иммунные комплексы могут оседать в почечных тканях, что приводит к ответной воспалительной реакции. Нарушается микроциркуляция крови в клубочковых капиллярах. Повышается внутрисосудистая коагуляция.
Клубочковый фильтр таким образом изменяет свою проницаемость. В свою очередь, это приводит к нарушениям в процессе обмена белка, и он попадает в мочу, что выводит его из организма. Большая потеря белка, как известно, приводит к развитию заболеваний гипопротеинемии, гиперлипидемии и т.д.
Нефротический синдром изменяет внешний вид почек. Она будет увеличена в размерах, иметь гладкую, ровную поверхность. На разрезе почки будет видно, что мозговой слой отличается красным оттенком, а корковый — серым.
Микроскопическое исследование почки служит не только для того, чтобы определить наличие и степень развития нефротического синдрома. Также оно показывает степень распространения патологии на ткани и организм человека. Патологии здесь включают амилоидоз, коллагенозы, туберкулез. Сам же по себе нефротический синдром характеризуется нарушениями в структуре клеток капсулы клубочков и базальных мембран кровеносных сосудов.
Симптомы нефротического синдрома
Нефротический синдром, симптомы которого относительно однотипны, проявляется примерно одинаково, независимо от причины, его вызвавшей.
Главным симптомом является протеинурия, которая означает выведение из организма большого объема белка. Достигать она может 3-3,5 грамма в сутки, 90% этой массы составляют альбумины. Соответственно, с процессом потери белка в организме пациента снижается общий уровень сывороточного белка: до 60-40 грамма/литр и меньше.
Задержка жидкости в организме пациента проявляется в периферических отеках, асците, генерализированном отеке подкожной клетчатки.
Дальнейшее развитие нефротического синдрома также характеризуется множеством симптомов: проявляется общая слабость организма, потеря аппетита, жажда и постоянное ощущение сухости во рту. Кроме того, пациент ощущает тяжесть в поянице и вздутие живота. Могут быть рвота и понос.
Возможны проявления нефротического синдрома в форме судорог, миалгии, парестезии. Развивается гидроперикард и гидроторакс, это сопровождается одышкой как в состоянии покоя, так и движения. Появление и развитие периферических отеков, безусловно, сковывает движения пациента, поэтому больные часто малоподвижные и бледные, неактивные и вялые. Появляется шелушение кожи, сухость покрова. Становятся ломкими волосы и ногти.
Развитие нефротического синдрома может быть постепенным, медленным или же бурным и активным. Симптоматика проявляется по-разному и не всегда выявляет себя в полном спектре.
По ходу клинического течения заболевания разделяют на:
Осложения заболевания включают вирусные, грибковые, бактериальные инфекции, а также отек мозга, сетчатки, гиповолемический шок.
Дигностика нефротического синдрома
Для диагностики нефротического синдрома используются методы лабораторного и клинического анализа.
Осмотр выявляет изменения кожного покрова, который становится бледным, холодным и сухим. Доктор может обнаружить обложенность языка, увеличенный живот, отеки.
Если присутствует гидроперикард, то это проявляется в расширении границ сердца, приглушении тонов. Присутствие гидроторакса выражается в слабом дыхании, мелкопузырчатых хрипах, укорочении перкуторного звука.
Общий клинический анализ мочи определяет повышенную плотность, наличие в осадке капель нейтрального жира и холестерина.
При исследовании периферической крови выявляют увеличенное значение СОЭ (60-80), количества тромбоцитов, сниженный уровень эритроцитов и гемоглобина. Проявляется ДВС-синдром, который обнаруживается во время проведения коагулограммы — проверки свертываемости крови.
Биохимия крови во время нефротического синдрома проявляет гипопротеинемию, а также гипоальбунемию.
При диагностике нефротического синдрома широко применяется ультразвуковая методика исследования, назначаемая для осмотра почек, сосудов. Также проводится нефросцинтиграфия.
Безусловно, из-за необходимости определить причину развития нефротического синдрома, проводится углубленное изучение заболевания. Для этого назначаются иммунологические и ангиографические анализы, биопсии почек, десны, прямой кишки. Материал, полученный после биопсии, подлежит морфологическому анализу.
Лечение нефротического синдрома
Лечение нефротического синдрома проводится под наблюдением врача в условиях стационара. Лечебные методики включают применение широкого спектра инструментов. На первом этапе назначается бессолевая диета, ограниченный прием жидкости, соблюдение постельного режима. Также проводится терапия медикаментами: прием диуретиков, калия, витаминов, антибиотиков, сердечных средств, антигистаминов, гепарина. Отдельно вводится альбумин и реополиглюкин – инфузионным способом.
Если причину развития болезни выявить не удалось, или же она состоит в поражении почек токсинами, аутоиммунным синдромом, тогда проводится лечение стероидами, например, преднизолоном. Такая иммуносупрессивная терапия нацелена на подавление процесса создания антител, улучшение кровообращения в почках, клубочковую фильтрацию.
Цитостатическая терапия, заключающаяся в приеме циклофосфамида и хлорамбуцила, проводящаяся специфическими пульс-курсами, показывает хороший результат при лечении устойчивого к гормонам нефротического синдрома.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.