Волювен после пункции фолликулов для чего
Волювен
Состав
В 1000 мл поли(О-2-гидроксиэтил)-крахмала 60 г, натрия хлорида 9 г.
Форма выпуска
Пластиковые флаконы и полимерные мешки по 250 мл и 500 мл.
Фармакологическое действие
Фармакодинамика и фармакокинетика
Фармакодинамика
Раствор гидроксиэтилового крахмала, получаемого из амилопектина. Молекулярный вес препарата — 130000 Да. Сходная к гликогену структура объясняет незначительный риск анафилактических реакций. Препарат отличается стабильностью раствора при колебаниях температуры. Является изоонкотическим раствором, поэтому при его введении внутрисосудистая жидкость увеличивается пропорционально объему, который был введен.
Фармакокинетика
При введении раствора молекулы расщепляются α-амилазой крови и выводятся почками. Средний молекулярный вес выше порога почечной фильтрации. По окончании инфузии через 30 минут его концентрация в крови — 75% от максимальной и снижается до 14% через 6 часов. Молекулы гидроксиэтилового крахмала выводятся из организма через сутки. Период полувыведения 1,4 часа. Существенного накопления активного вещества в крови не обнаружено. Нарушение функций почек не изменяет период полувыведения.
Показания к применению
Противопоказания
Не применять у пациентов, которым проводится гемодиализ.
Побочные действия
Волювен, инструкция по применению (Способ и дозировка)
Проводится длительная внутривенная инфузия, при которой первую дозу 10-20 мл вводят очень медленно. Суточная доза зависит от кровопотери, максимальная доза для взрослых — 50 мл/кг веса в сутки. Для детей 10-18 лет — 33 мл/кг веса. Волювен вводят многократно от потребностей пациента, который находится под тщательным наблюдением.
Нельзя допускать перегрузки жидкостью, риск которой возрастает у больных с сердечной недостаточностью и при нарушениях функции почек. При тяжелой дегидратации отдается предпочтение солевым растворам. Осторожность необходима при расстройствах свертывания крови.
Передозировка
Проявляется в перегрузке кровообращения (отек легких) — инфузию прекращают и вводят диуретики.
Взаимодействие
Введение больших объемов влияет на реакцию агглютинации и дает ложно положительные результаты определения группы крови. Возможно увеличение уровня амилазы сыворотки, что не связано с патологией поджелудочной железы.
Условия продажи
Условия хранения
Температура до 25°С.
Срок годности
Аналоги Волювена
Отзывы о Волювене
При массивной кровопотере отдается предпочтение препаратам, минимально нарушающих гемостаз. Такими являются производные гидроксиэтилкрахмала (ГЭК), структура которых сходна с гликогеном. Именно этим объясняется инертность и хорошая переносимость этих препаратов. На сегодняшний день наиболее совершенным является препарат Волювен — ГЭК 3-го поколения, который обеспечивает 100% волемический эффект и терапевтический эффект, сохраняемый до 6 часов.
Для чего капают Волювен? Его применяют для восполнения объема крови. Начинают лечение с инфузии кристаллоидов, а затем переходят на вливание коллоидных плазмозаменителей. В последующем для поддержания коагуляционного потенциала начинают переливание компонентов крови.
Отмечена высокая эффективность в отношении влияния макро — и микроциркуляцию, минимальное влияние на гемостаз (свертывание крови), он не накапливается в тканях, имеет самый лучший профиль безопасности и переносимости. Именно поэтому препарат можно использовать в дозе до 50 мл/кг в сутки, что очень важно при больших хирургических операциях, когда возникает необходимость использования инфузии в больших объемах. Препарат полностью выводится почками. Разрешен в педиатрии.
В отзывах чаще всего отмечается применение этого препарата при синдроме гиперстимуляции яичников в программе ЭКО.
При избыточной гормональной стимуляции созревает 20 и более фолликулов и яйцеклеток, вырабатывается избыточное количество эстрадиола, что сопровождается сгущением крови, повышением проницаемости сосудов, отечностью, увеличением объемов живота и иногда скоплением жидкости в брюшной полости. В таких случаях назначают капельницы альбумина и Волювена.
Цена на Волювен, где купить
Купить Волювен можно во многих аптеках. Стоимость одного флакона 500 мл составляет 360-519 руб.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.
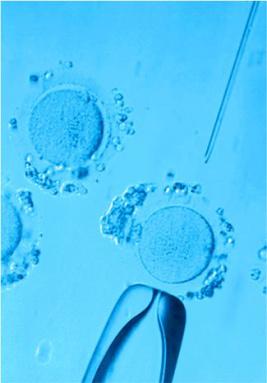
Болит живот после пункции фолликулов: что делать?
Фолликул – это небольшое образование в яичниках в виде пузырька, где каждый месяц развивается яйцеклетка перед овуляцией. Когда она созревает, его оболочки лопаются, и половая клетка выходит в фаллопиеву трубу, а через нее попадает в матку. До овуляции фолликул и заполняющая его жидкость защищают ооцит от внешних воздействий.
Весь процесс, начиная ростом и развитием фолликула и заканчивая выходом яйцеклетки называется овуляторным циклом. В норме каждый месяц у женщины развивается 1-2 половые клетки. Для экстракорпорального оплодотворения этого количества недостаточно, поэтому часто рост фолликулов стимулируют гормональными препаратами, чтобы получить за 1 цикл до 6-8 яйцеклеток. После того, как они достигли зрелости, их извлекают с помощью специальной иглы-катетера. После этой процедуры у женщины могут наблюдаться болезненные ощущения. Свидетельствуют ли они о какой-либо опасности для ее организма или являются физиологической нормой?
Процедура пункции фолликула
Чтобы разобраться с поставленным вопросом, необходимо подробнее рассмотреть сам процесс пункции фолликулов. Эта процедура выполняется строго натощак, последний прием пищи разрешен за 12 часов до ее проведения, а употребление воды или иной жидкости – за 4 часа.
Подготовка к пункции фолликулов включает следующие действия:
Также пациентке рекомендуется взять с собой на процедуру удобную одежду и сменную обувь – в них она будет находиться в стационаре сразу после выполнения пункции, пока врачи наблюдают ее состояние.
Пункция фолликулов – это малоинвазивная хирургическая операция, поэтому она проводится в операционной, где поддерживается абсолютная стерильность. Процедура выполняется в несколько этапов:
Весь процесс пункции яичников занимает в среднем около 20 минут – точное время зависит от количества фолликулов, их расположения и других факторов.
Боли в животе после пункции фолликулов: норма или нет?
Пункция яичников является хоть и малоинвазивной, но все же хирургической операцией – то есть подразумевает определенную (хотя и минимальную) травматизацию органов и тканей. В частности, при введении иглы прокалывается задний свод влагалища и сам яичник. Соответственно, в точках этих повреждений развивается кровотечение и защитная воспалительная реакция, которая сопровождается дискомфортом и болезненными ощущениями, которые наблюдаются у значительного числа женщин.
Так как такие симптомы могут проявиться не сразу после операции, стоит выделить те из них, которые являются физиологической нормой.
То есть при обнаружении таких симптомов у себя пациентке не стоит волноваться за свое здоровье. Как правило, их продолжительность составляет не более 1 месяца, точный срок их прекращения индивидуален и зависит от особенностей организма конкретной женщины. У некоторых пациенток они могут пройти и спустя несколько дней.
Наблюдение после пункции фолликулов
Пункция относится к малотравматичным хирургическим процедурам, а значит, вызывает хоть и небольшое, но повреждение органов. Пока идет регенерация травмированных тканей влагалища и яичников, допускается появление болезненных ощущений. Их интенсивность определяется чувствительностью женщины, характером выполненных хирургом действий, а также числом извлеченных фолликулов.
После пункции яичников пациентка обязательно остается в течение 3-4 часов в больничной палате под врачебным наблюдением, соблюдая постельный режим. В качестве обязательной профилактической меры назначается инъекция антибиотика широко спектра для предотвращения инфицирования поврежденных тканей.
По завершении периода наблюдения пациентка проходит осмотр у лечащего врача-гинеколога. По результатам обследования он составляет ей рекомендации по режиму и дальнейшему питанию в первые дни и недели, а также консультирует насчет вероятных негативных симптомов после пункции.
Если обследование не показало осложнений и пациентка чувствует себя удовлетворительно, она может отправиться домой.
Важно! После процедуры в крови женщины остаются следы анестезирующего препарата, которые тормозят мозговую кору и замедляют реакций. Поэтому в первые 2 дня после операции категорически запрещается управлять автомобилем или иным транспортным средством для исключения риска аварийной ситуации.
Что делать после пункции фолликулов?
В постоперационный период пациентке необходимо строго соблюдать следующие ограничения:
В большинстве случаев пункция яичников не сопровождается осложнениями или патологиями. В редких случаях из-за травмирования кровеносных сосудов возникают маточные кровотечения и кровоизлияния в брюшную полость, также иногда наблюдаются травмы органов малого таза, абсцессы яичника, влагалища или таза. Если у пациентки имеется киста яичника, из-за ее перекручивания или разрыва при операции возможно нарушение целостности мочеточника. На практике такие ситуации случаются крайне редко, и подавляющее большинство женщин не испытывают ничего кроме вполне переносимого дискомфорта и ноющих болей в нижней части живота. Они легко купируются медикаментами, весь процесс восстановления проходит спокойно. Хорошую эмоциональную опору в этот период создает мысль о скором рождении ребенка, а также поддержка супруга, друзей и родственников.
Лечение в центре «За Рождение»
Центр планирования семьи «За Рождение» использует современные методы вспомогательной репродукции, которые проводятся в соответствии с мировыми протоколами, основанными на доказательной медицине. Наши врачи-репродуктологи, гинекологи и остальнные специалисты регулярно совершенствуют свой навык на базе лучших клиник в области репродукции человека. В центре «За Рождение» установлено современное оборудование, с помощью которого можно проследить все изменения эндометрия до мельчайших деталей. Эти обстоятельства являются залогом высокой эффективности применяемых методов лечения.
Врачи репродуктивного центра «За Рождение» помогут вам стать родителями, не рискуя здоровьем!
Синдром гиперстимуляции яичников-СГЯ
Синдром гиперстимуляции яичников (СГЯ) – осложнение ВРТ, связанное с развитием большого числа фолликулов (более 15-20) и вследствие этого – повышенной активности яичников, приводящей к высокому содержанию эстрогенов в крови. Высокий уровень эстрогенов способствует нарушению сосудистой проницаемости, вследствие чего жидкость из сосудов начинает выходить и собираться сначала в полости малого таза, а затем и в брюшной полости. Кровь при этом начинает сгущаться, увеличивается риск образования тромбозов и тромбоэмболий.
Синдром гиперстимуляции яичников бывает легкой, средней и тяжелой степени.
Около 15-20% пациенток, проходящих стимуляцию яичников, имеют СГЯ легкой степени тяжести.
Первые признаки СГЯ : чувство тяжести, напряжение, вздутие и незначительные тянущие боли внизу живота.
При СГЯ средней степени у пациенток аккумулируется жидкость в брюшной полости и появляются боли в области желудочно-кишечного тракта. Эти женщины нуждаются в постоянном наблюдении, но обычно бывает достаточно амбулаторного лечения. Постепенно состояние улучшается, но в случае наступления беременности улучшение может затянуться на несколько недель.
У 0,5-1% пациентов развивается СГЯ тяжелой степени, характеризуемый аккумуляцией жидкости в брюшной и плевральной полостях, нарушениями электролитного баланса, повышенной свертываемостью крови, иногда тромбозами. Это состояние требует обязательного стационарного лечения.
Различают ранний СГЯ, который развивается в первые 7 дней после пункции фолликулов, и поздний СГЯ, который появляется после прикрепления эмбриона и длится, как правило, до 12 недель беременности. Если беременность не наступила, то симптомы СГЯ у большинства женщин проходят с приходом первой менструации. Однако в редких случаях они могут сохраняться и после менструации и даже нарастать.
С момента переноса эмбрионов необходимо соблюдать следующие правила:
При появлении признаков СГЯ нужно немедленно обратиться к лечащему врачу или связаться с ним по телефону!
Правила лечения методом ЭКО
Настоящая информация рекомендована для тщательного ознакомления.
Рекомендуется также, в процессе последовательного прохождения этапов программы ЭКО, перечитывать заново уже прочитанные ранее разделы, по поводу которых могут возникнуть вопросы.
В процессе перехода к этапам программы, следует задавать врачу все волнующие Вас вопросы и незамедлительно разрешать все возникающие проблемы.
Следует помнить, что организм каждого пациента «отвечает» индивидуально на любые препараты, которые женский организм получает в процессе лечения. А также то, что каждый из последующих циклов лечения имеет отличия от предыдущих циклов.
Другими словами, ответ Вашего организма будет иметь отличие от реакций других пациентов на одинаковые препараты. К тому же, на любой последующий цикл лечения программы ЭКО, Ваш организм может отреагировать иначе, нежели на предыдущий цикл.
Поэтому Ваше обследование, методы лечения и, следовательно, его результаты могут быть отличны от таковых у других пациентов.
Обращаемся с убедительной просьбой не сравнивать личные результаты обследования, а также настоящего и будущего лечения с теми результатами, которые были получены у других пациентов.
Несмотря на то, что у Вас с другими пациентами схожие переживания, следует помнить, что методы ИСКИ и ЭКО – личное дело каждого пациента и что многие люди испытывают стеснение и неудобство от публичного обсуждения своих интимных проблем.
Этот раздел сайта содержит информацию, которая должна Вам помочь успешно пройти лечение по программе ЭКО.
Что рекомендуется выполнить перед началом лечения по программе ЭКО?
Перед запланированным лечением по методу ЭКО рекомендуется обратиться к врачу, чтобы решить все интересующие Вас вопросы. Это желательно сделать примерно за два месяца до выбранного цикла, в течение которого планируется проведение ЭКО.
Вы получите для ознакомления с информацией и последующего оформления документ, который представляет собой соглашение на лечение по программе ЭКО, включающей такие методы как: ИКСИ, удаление фрагментации, вспомогательный хэтчинг.
Все формы, содержащиеся в соглашении сторон о проведении каждой процедуры, подписываются обоими партнерами перед началом лечебного цикла.
Вам будет сообщено время, когда Вы будете приняты лечащим врачом для изучения собранных документов, уточнений и получения ответов на те вопросы, которые не до конца понятны Вам и Вашему партнеру.
Одно из важнейших требований в лечении по методу ЭКО – предохранение от возможной беременности в цикле, который является началом лечения, не гормональными, а барьерными методами контрацепции (использование презерватива).
Перечень мероприятий, которые повышают шансы успешного лечения в определенном цикле
Рекомендации обоим супругам:
При наличии генитальной герпетической инфекции, вам необходимо сообщить о симптомах, которые предшествуют заболеванию (общая слабость, общее недомогание, немотивированная усталость), а также о проявлениях острой формы заболевания или высыпаниях в стадии заживления. Независимо от того, кто из партнеров страдает генитальным герпесом, проявления любой из указанных стадий заболевания является причиной немедленного прекращения лечения по методу ЭКО/ИКСИ.
Начальный этап программы ЭКО (этап ввода в программу)
За день до начала вхождения в программу ЭКО (7-10 день до начала менструации) Вам надо записаться на прием к врачу, для того чтобы провести УЗИ состояния яичников, толщины эндометрия (слизистая оболочка матки) и оценку органов малого таза.
Пациентка получает индивидуальный лист назначений, ей объясняются в подробностях правила введения препаратов и того «образа жизни», который необходимо вести на протяжении всей лечебной программы ЭКО.
При каждом последующем посещении врача пациентка должна приносить с собой лист назначений. В этом листе указываются такие данные, как возраст пациентки, номер амбулаторной карты, а также, схема лечения, расписанная самым подробным образом. В описание входят: названия препаратов, суточные дозы, их кратность, методы и последовательность введения, а также, дата и время последующего посещения врача.
В течение всего лечебного цикла оба супруга должны выполнять все рекомендации и назначения лечащего врача, а также, появляться на осмотр в строго назначенное время.
Пациентка получает направления (путевки) для оплаты каждого последующего этапа лечения по методу ЭКО. Каждый этап лечения оплачивается до его начала.
Если у врача сложится мнение о том, что шансы на получение хороших результатов крайне низки, проводимое лечение будет прекращено на любом из его этапов. Пациентка получает возврат денег за все непроведенные этапы лечения.
Этап первый – стимуляция суперовуляции
Целью является увеличение шансов на наступление беременности.
Для осуществления этой цели пациентке назначают гормональные препараты, вызывающие одновременное созревание в яичниках нескольких фолликулов. Каждый фолликул содержит одну яйцеклетку. Яйцеклетки забирают при помощи пункции. После процедуры их оплодотворения получаются несколько эмбрионов.
Количество полученных эмбрионов, перенесенных в матку пациентки, пропорционально увеличению шансов на наступление беременности и ее успешное развитие.
Перечень препаратов, стимулирующих суперовуляцию:
Данные препараты назначаются пациентам в соответствие с разработанными лечебными схемами, которые называются “протоколами стимуляции суперовуляции”.
На сегодняшний день в мире разработаны и успешно применяются несколько вариантов подобных «протокольных стимуляций», в которых предусмотрено последовательное или совместное использование препаратов из указанных групп для стимуляции яичников с целью роста нескольких фолликулов (основная цель первого этапа ЭКО).
Врач вместе с пациенткой обсуждает перед началом стимуляции наиболее подходящий вариант протокола стимуляции.
Сначала, как правило, назначается агонист гормона гонадолиберина – «Декапептил» или «Диферелин», начиная с 10-14 дня от середины второй фазы проходящего цикла (21 день цикла) в целях угнетения внезапной активности яичников.
Этот процесс еще не является стимуляцией, а только подготавливает яичники к ее проведению при помощи препаратов ФСГ или ЧМГ.
Процедура очень важна – она повышает эффективность стимуляции, проводимой позднее, а также дает возможность уменьшить дозы ФСГ (ЧМГ), что снижает, в частности и стоимость лечения.
Этот довод немаловажен, потому что все протоколы стимуляции, которые применяются в ЭКО – это дорогостоящие гормональные препараты.
Обычно введение а-ГРГ начинается, при 28-дневном цикле, на 21 день, при 30-дневном – на 23 день. Продолжительность данных процедур – 10-14 дней, однако срок, при необходимости, может быть увеличен.
Такая схема стимуляции суперовуляции является самой традиционной, наиболее распространенной и эффективной изо всех схем, предлагаемых на сегодняшний день. Схема носит название: «длинный протокол стимуляции».
Наряду с описанной, существуют и иные схемы стимуляций, которые называются «короткими» и «ультракороткими» протоколами. Их используют намного реже и только при неэффективности «длительного» стандартного протокола.
В течение 10-14 дней пациентка только дважды должна прийти на прием к своему лечащему врачу: перед началом введения препарата а-ГРГ (на первый прием, который является вводом в программу ЭКО), а также, в конце двухнедельного срока (второй прием). Если, конечно, нет никаких непредвиденных причин, которые являются поводом для дополнительного посещения лечащего врача.
Дополнительные назначения врач делает, после того как достигается под действием а-ГРГ необходимая степень угнетения функции яичников (врач судит об этом по снижению уровня концентрации в крови эстрадиола, а также по характерной картине, отображенной УЗ).
Дозировка а-ГРГ уменьшается в два раза и следует назначение нового препарата, предназначенного непосредственно для стимуляции функции «подавленных» яичников – это гонадотропные гормональные препараты «Пурегон» («Гонал-Ф») или «Менопур» как дополнение к а-ГРГ в течение 12-14 дней.
Схема, содержащая комплекс а-ГРГ плюс ЧМГ (ФСГ) способствует значительному увеличению количества фолликулов в яичниках.
В свою очередь, это улучшает качество и количество получаемых эмбрионов, что позволяет учитывать в лечебном цикле потребности и пожелания пациентки, т. е. дает возможность «приблизить» или «отодвинуть» на некоторое количество дней процедуру пункции фолликулов без опасения ухудшения результатов лечения.
Стимуляция овуляции, как правило, осуществляется при помощи гонадотропинов трех видов: ФСГ – «Гонал-Ф» или «Пурегон» и ЧМГ – «Менопур».
Начало введения гонадотропинов принято считать первым днем цикла. Отсчет будет в дальнейшем вестись с этого дня.
Лечебные циклы по методу ЭКО именно этим отличаются от иных стимулирующих циклов, которые используются во вспомогательной репродукции (методах внутриматочной инсеминации и инсеминации донорской спермой). В этих схемах стимуляция проводится с 3-5 дня менструального цикла (без предварительного введения а-ГРГ).
Дозировки препарата, вводимого для стимуляции активного роста фолликулов, подбираются строго индивидуально. Учитываются такие показатели как: возраст пациентки, ее вес, исходное состояние яичников (их функциональный резерв). При назначении дозировки также учитывают реакцию яичников на лечение ЭКО. Эта реакция оценивается периодически по уровню в сыворотке крови половых гормонов (эстрадиол), а также ультразвуковой картине (размеры и число фолликулов в каждом яичнике и толщина эндометрия).
УЗИ и определение концентрации в крови эстрадиола в процессе лечения гормоносодержащими препаратами, называется «ультразвуковой и гормональный мониторинг».
УЗ и гормональный мониторинг
УЗ мониторинг лечащий врач проводит во время приема, а анализ крови на гормональный уровень эстрадиола следует сдавать в диагностической лаборатории по направлению врача.
Мониторинг отдельно не оплачивается – его стоимость является составляющей данного этапа лечения.
Врач устанавливает частоту проведения мониторинга в зависимости от результатов УЗ и концентрации эстрадиола.
Время и дата проведения каждого последующего мониторинга вносится врачом в лист назначений, который находится на руках у пациентки. Чаще всего, это 4-5 посещений. Время обязательно согласуется с пожеланиями пациентов, так как большинство из них работает.
Сегодня УЗИ проводятся с помощью влагалищного датчика (полостное УЗИ) – это намного превосходит информативность обычного УЗИ, которое производится через стенку живота.
Чтобы получилось более качественное изображение, выполнение полостного УЗИ требует опорожнения мочевого пузыря.
После приглашения медсестрой в кабинет, Вам будет предложено раздеться так же, как при гинекологическом осмотре. После того как Вы ляжете на гинекологическое кресло, будет приглашен лечащий врач. Врач вводит во влагалище датчик, на который предварительно надет стерильный презерватив. После процедуры презерватив выбрасывается.
УЗИ совершенно безопасно и безболезненно. Однако некоторые пациентки чувствуют стеснение или неудобство. После процедуры могут быть в небольшом количестве выделения, которые связаны с использованием специального вещества, используемого для получения более качественного изображения.
УЗ мониторинг проводится впервые на 5-6 день после начала стимуляции гонадотропинами, чтобы оценить ответ яичников (динамику роста фолликулов) и толщину эндометрия для подбора оптимальной дозы вводимого препарата и определения даты последующего визита.
Кровь на эстрадиол нужно сдавать с такой же частотой или несколько реже (в зависимости от конкретной ситуации).
Периодичность явки на прохождение мониторинга зависит от гормонального фона, а также динамики роста фолликулов и определяется лечащим врачом, который подбирает количество посещений для каждой пациентки индивидуально, как и точную дозировку используемых препаратов.
В процессе мониторинга врач имеет возможность определить количество фолликулов в яичниках и дать оценку толщины слизистой оболочки матки. Когда врач примет решение, что Вы готовы для проведения пункции фолликулов (вернее, фолликулы имеют достаточную степень зрелости для забора ооцитов), назначается инъекция ХГЧ.
При отсутствии процедуры пункции, овуляция произойдет спустя 42-48 часов после инъекции.
Назначение ХГ имеет главное и обязательное условие – определенная степень развития фолликулов по УЗИ (наличие количества зрелых фолликулов – не менее 3-х). Принято считать потенциально созревшими на фоне стимуляции, фолликулы размером от 18 до 20 мм.
Этап второй – пункция фолликулов
Целью второго этапа являются фолликулярные яйцеклетки, которые получают из фолликулов стимулированных яичников при помощи их пункции (прокола полой иглой). Это операционное вмешательство проводится под внутривенным наркозом в условиях стерильной операционной и под УЗ контролем.
Врач заранее назначает время проведения пункции – по стандартной схеме: после введения ХГЧ должно пройти 35-36 часов. Точные дату и время пункции врач фиксирует в листе назначений.
После пункции фолликулярную жидкость с яйцеклетками транспортируют эмбриологическую лабораторию. Для хранения содержимого фолликулов используются специальные стерильные одноразовые пластиковые контейнеры, которые изготовлены из нетоксичного полимера.
Длительность всей процедуры пункции фолликулов составляет от 15 до 20 минут.
О чем необходимо помнить пациентке перед пункцией фолликулов?
Чтобы не допустить рвоты во время наркоза и после его проведения, необходимо:
Важно помнить, что приходить на пункцию необходимо без макияжа, маникюра, контактных линз и ювелирных украшений. Обручальное кольцо можно не снимать.
В клинику необходимо подойти за 30 минут до времени, назначенного для проведения пункции (дата и время имеются в листе назначений).
Вашему мужу необходимо сдать сперму ко времени завершения процедуры пункции. Сперма будет проходить анализ, специальную обработку и процесс оплодотворения яйцеклеток. Ваш муж должен прийти вместе с Вами в клинику в день пункции и сообщить в регистратуре о цели своего прихода (у супруги пункция).
В сопровождении медицинской сестры лаборатории ЭКО супруг пройдет в помещение, специально оборудованное для сдачи спермы. Он должен находиться в клинике до времени получения результатов спермограммы и пункции.
Вас пригласит медсестра клиники в комнату для переодевания. После этого Вам будет измерена температура тела и артериальное давление. Определяется, также, общее самочувствие. Мочевой пузырь будет предложено полностью опорожнить.
После подготовки в операционную будет приглашен Ваш лечащий врач и врач-анестезиолог.
В течение 1,5- 2 часов после окончания проведения процедуры Вам необходимо будет находиться под наблюдением медперсонала.
Анестезиолог удостоверится в Вашем хорошем самочувствии и удовлетворительном состоянии, и только после этого Вам будет разрешено встать.
Вас вместе с мужем проводит к лечащему врачу медсестра лаборатории ЭКО.
После пункции пациентка не должна уходить из клиники без сопровождения, в связи с этим Вас должен сопровождать супруг или другое доверенное лицо.
О чем необходимо помнить пациентке после пункции фолликулов?
После проведения пункции врач сообщит Вам о ее результатах и сделает новые назначения, а также назначит дату и точное время переноса эмбрионов.
Чтобы получить исчерпывающий ответ на Ваши вопросы по поводу качества полученных яйцеклеток и спермы, а также об успешности оплодотворения, уже на следующий день можно обратиться к эмбриологу, который занимается Вашими клетками. Через день после пункции можно получить информацию о качестве и количестве полученных эмбрионов. Это можно сделать, позвонив по указанному в листе назначений номеру телефона эмбриолога. Номер телефона и время звонка впишет Ваш лечащий врач.
После проведения пункции можно пить и есть столько, сколько Вы сочтете нужным – по самочувствию.
После проведения пункции Вам в целях профилактики возможного возникновения инфекционных процессов будет назначен прием антибиотиков в виде однократной ударной дозы препарата широкого спектра действия (одна капсула доксициклина).
Возможно, Вы будете испытывать после процедуры пункции определенную болезненность, которая будет распространяться на область малого таза, а также некоторую сонливость, связанную с использованием наркоза. Возможны также незначительные кровянистые выделения после пункции из половых путей, вследствие прокола стенки влагалища. Выделения, как правило, скудные, а по цвету варьируются от темно-коричневого до красного.
В каких случаях важно сообщить Вашему врачу о возникших проблемах
При возникновении следующих симптомов после пункции, необходимо сообщить о них врачу:
Процедуры поддержки функции желтого тела
На местах проведения пунктирования фолликулов происходит образование желтого тела.
В естественном процессе цикла у женщины репродуктивного возраста на месте «лопнувшего» фолликула также происходит образование желтого тела. Его главная функция – выработка гормона прогестерона, подготавливающего слизистую оболочку матки к возможности прикрепления эмбриона.
В циклах ЭКО стимуляция овуляции осуществляется при использовании препаратов ант-ГРГ, снижающих функцию желтого тела. Кроме того, уровень эстрадиола непропорционально повышен в сравнении с прогестероном в стимулированных циклах.
Вот почему необходима поддержка медикаментами функции желтого тела, а также, нормализация соотношения прогестерона и эстрогенов – начиная со дня процедуры пункции. Такая поддержка качественно улучшает слизистую оболочку матки – эндометрий, повышая шансы на успешное прикрепление (имплантацию) эмбрионов.
Препарат «Утрожестан» изготавливается в форме капсул, предназначенных для приема через рот или для введения во влагалище.
Влагалищный способ введения препарата предпочтительнее, так как в данном случае он сразу поступает к матке и минует общий кровоток.
Препарат «Дюфастон» выпускается в виде таблеток и предназначен для приема через рот.
Вид и дозировка лекарственного препарата осуществляется строго индивидуально.
Лечащий врач фиксирует все назначения в Вашем листе назначений после процедуры пункции. После переноса эмбрионов дозировка препаратов корректируется.
Этап третий – процесс оплодотворения яйцеклеток и культивирования эмбрионов
Поступившая в лабораторию фолликулярная жидкость анализируется эмбриологом, который проводит поиск яйцеклеток для их последующего размещения в инкубаторе.
Процесс оплодотворения сконцентрированной спермой проводится спустя 4-6 часов после того как яйцеклетки получены.
При отсутствии стандартов спермы, отвечающих требованиям ЭКО, или в случае неудачных предыдущих попыток ЭКО, происходит обсуждение вопроса о применении дальнейшей тактики лечения (в этих случаях используется ИКСИ, а также ЭКО с помощью донорской спермы).
ИКСИ находит применение для оплодотворения яйцеклеток, если сперматозоиды супруга имеют аномальные отклонения.
В случае затруднения получения спермы в день пункции или при отсутствии в эякуляте сперматозоидов, предусмотрена специальная процедура – биопсия яичка.
От процедуры пункции ведется отсчет культивации эмбрионов. Нулевым днем принято считать день пункции, а первый день – это следующий день после пункции.
К началу этого дня у большего числа яйцеклеток можно наблюдать первые признаки произошедшего оплодотворения.
Эти признаки становятся заметны уже через 16-18 часов после соединения яйцеклеток и сперматозоидов (инсеминация).
Оценка оплодотворения производится повторно спустя 24-26 часов после процесса инсеминации.
Эмбриолог проводит контроль процесса оплодотворения, просматривая чашки с культивированными клетками под микроскопом.
Одна из причин неудач ЭКО – это отсутствие факта оплодотворения яйцеклеток.
Несмотря на широкий диапазон знаний ученых в области эмбриологии, причина, по которой оплодотворение не происходит, часто остается за пределами возможности объяснения. От такого исхода невозможно застраховаться, к тому же, часто его трудно предсказать. Поэтому помнить о возможности такого результата – необходимо.
В случае, если у Вашей пары оплодотворение яйцеклеток не произошло при стандартной методике программы ЭКО, Вам с супругом необходимо посетить врача и решить вопрос о дальнейших тактических действиях Вашей пары.
Возможны такие варианты как: повторная сдача спермы для проведения процедуры ИКСИ, а также, проведение ИКСИ с уже имеющейся спермой, полученной в день пункции (при условии ее хорошего качества).
Будет целесообразно обговорить вероятную возможность перехода к ИКСИ в случае неудачного результата стандартной методики ЭКО, еще до проведения пункции.
Развитие эмбриона. Стадии
Оплодотворенная яйцеклетка носит название зигота. Это одноклеточный эмбрион, который содержит уже двойной набор хромосом, состоящий из генетического материала отцовского и материнского организмов.
Стадия зигот не решает вопрос возможности переноса эмбрионов в полость матки – необходима уверенность в нормальном делении клеток эмбриона и его правильном развитии. Судить об этом возможно лишь через сутки по количеству делящихся клеток, так как в это время уже заметны первые признаки дробления. Более четкое проявление дробления происходит на второй день культивации эмбрионов.
В полость матки переносятся эмбрионы только хорошего качества.
Эмбрионы возможно перенести со 2-х по 5-е сутки культивации. Время зависит от качества эмбрионов и скорости их развития.
Еще недавно, методика заключалась в культивировании эмбрионов в течение трех дней и последующим переносом в матку и/или их замораживанием.
Такая стадия развития эмбрионов дает более частую успешную имплантацию, позволяя переносить эмбрионы в меньшем количестве, что снижает риск наступления многоплодной беременности и увеличивает частоту наступления беременности.
Этап четвертый – процесс переноса эмбрионов
Выше было уже сказано, что перенос эмбрионов возможен на второй – пятый день культивации и зависит от скорости их развития.
На процедуру переноса эмбрионов необходимо прийти за 30 минут того времени, которое обозначено в листе назначений. Присутствие мужа не обязательно, но возможно.
Пациенткам в день переноса эмбриона разрешен легкий завтрак, однако прием жидкости должен быть ограничен, что помогает снизить чувство дискомфорта, связанное с наполненным мочевым пузырем.
Вопрос о количестве эмбрионов, которые будут переноситься, решается эмбриологом и супружеской парой непосредственно перед процедурой. Врач-эмбриолог показывает фотографии с изображением отобранных для переноса эмбрионов и отвечает на вопросы, которые могут интересовать Вас с супругом.
Когда получена информация о готовности врача, производящего перенос эмбрионов, к предстоящей процедуре, эмбриолог при помощи катетера осуществляет набор эмбрионов и передает его врачу. Катетер представляет собой пластиковую тонкую трубочку, присоединенную к шприцу.
В техническом плане процедура переноса эмбрионов не представляет сложности.
Пациентка располагается на гинекологическом кресле. При помощи инструментов врач обнажает шейку матки и вводит катетер в полость матки через канал шейки. Находящиеся в катетере эмбрионы попадают в полость матки. После процедуры врач передает использованный катетер эмбриологу для исследования под микроскопом его содержимого на предмет количества и качества оставшихся в катетере эмбрионов.
Время процедуры переноса эмбрионов не превышает 5-10 минут.
Перенос эмбрионов – процедура безболезненная, однако некоторые пациентки могут испытывать некоторый дискомфорт.
Если после переноса эмбрионов у супругов остались «лишние» эмбрионы, имеющие хорошее качество, паре предлагают их заморозить для хранения и использования после размораживания в том случае, если при данной попытке ЭКО беременность не наступила.
После процедуры переноса эмбрионов Вам необходимо находиться в горизонтальном положении приблизительно 40-45 минут, затем можно одеваться. Вас пригласят к лечащему врачу для получения инструкций по образу жизни, который необходимо теперь вести и особенностям дальнейшего лечения.
Правила поведения после процедуры переноса эмбрионов
Ваш лечащий врач сделает подробную выписку в 2-х экземплярах (для Вас и Вашего лечащего врача по месту жительства) о том, что было проведено лечение по методу ЭКО.
Выписка содержит рекомендации по необходимому образу жизни, в ней указываются даты проведения УЗИ и теста на беременность, а также длительность приема и дозировки лекарственных препаратов.
Если существует необходимость, то работающим пациенткам выдается больничный лист (лист нетрудоспособности). Иногородние пациентки получают открытый больничный лист – его возможно будет продлевать по месту проживания.
Некоторые пациентки после переноса эмбрионов отмечают выделения в виде пузырьков воздуха, выходящих из половых путей, а также незначительные кровянистые жидкие выделения. Беспокойств по этому поводу не должно быть. Такие явления не означают, что эмбрионы изгоняются из полости матки.
Придя домой после процедуры переноса эмбрионов, очень полезно будет сразу прилечь и отдохнуть.
В периоде времени от переноса эмбрионов и до дня проведения теста на беременность можно не бояться вернуться к повседневным делам и обязанностям. Исключение составляют чрезмерные физические нагрузки.
В норме, при отрицательном результате теста на беременность, у Вас может возникнуть чувство вины из-за того, что в период ожидания Вы сделали что-то неправильно или наоборот – что-то важное не сделали.
Поэтому необходимо постараться вести такой образ жизни, при котором Вам не придется, в случае ненаступления беременности, себя ни в чем укорять. Для этого важно придерживаться следующих рекомендаций:
Перед тестом на беременность возможны небольшие кровянистые выделения из влагалища. Половина пациенток, которые забеременели после программы ЭКО имеют подобные выделения перед постановкой теста, а также и после его положительного результата.
Терять оптимизм нельзя!
Как диагностируется беременность?
Кровь на анализ сдается утром в лаборатории, куда Вам необходимо прийти в промежутке времени между 8 и 11 часами утра.
Ознакомиться с готовыми результатами можно после 15:00.
После процедуры переноса эмбрионов, лечащий врач сразу выдает направление на анализ ХГЧ.
Иногородние пациентки могут сделать анализ по месту своего проживания и сообщить в клинику о его результатах по телефону.
ХГЧ (хорионический гонадотропин) – это гормон, который выделяется эмбрионом в том случае, если он прикрепился к полости матки. Концентрация этого гормона, как правило, сопоставима с положительным результатом лечения по программе ЭКО. Она означает наличие беременности, а также количество эмбрионов, прикрепившихся к полости матки.
Основная масса тестов на беременность показывает либо положительный, либо отрицательный результат. Однако бывают и «слабоположительные» результаты, которые выражаются в низкой концентрации ХГЧ в крови.
Подобный результат теста может свидетельствовать о том, что:
Проведение дальнейшего мониторинга ХГЧ чрезвычайно важно в каждом из указанных случаев. Поэтому будет необходимо через два дня сделать повторное исследование. Повтор теста сможет определить прогрессию и нормальность развития беременности.
УЗИ проводится первый раз через неделю после теста на беременность (три недели после переноса). Такое УЗИ на раннем сроке очень важно для выявления внематочной и многоплодной беременности и возможности выкидыша (угроза прерывания беременности).
Наступление внематочной беременности возможно в 2-3% случаев после методики ЭКО.
При современной ранней диагностике внематочной беременности и проведении лапароскопической операции, есть возможность избежать серьезных осложнений, которые могут угрожать жизни женщины.
Проведение второго УЗИ назначается на 10 день после первого. Его целью является подтверждение нормального развития беременности – определение сердцебиения плода.
При обнаружении сердцебиения, Вам будет рекомендовано обратиться к Вашему акушеру-гинекологу с целью ранней постановки на учет по беременности.
Срок беременности на данный момент будет составлять примерно 6-7 недель.
Если тест на беременность отрицательный, следует прекратить прием прогестерона. Через 3-5 дней или ранее начнется менструация. Выделения при данной менструации могут отличаться от обычных для Вас (быть скуднее, обильнее, длиннее или короче). При отсутствии менструации в течение ближайшей недели, следует сообщить об этом лечащему врачу и пройти повторное исследование на ХГЧ.
Если цикл по программе ЭКО не завершился для Вас успехом – не надо отчаиваться!
Посетите своего лечащего врача. Он проведет с Вами беседу по поводу проведенного и перспективного лечения.
ФСГ отвечает за рост и нормальное развитие фолликула, а ЛГ – обеспечивает процесс окончательного созревания яйцеклетки и разрыв лидирующего фолликула с выходом зрелой яйцеклетки в брюшную полость (овуляция в середине цикла).
Препарат «Менопур» производят из мочи женщин в периоде менопаузы при помощи технологии высокой очистки.
«Гонал-Ф» и «Пурегон» созданы с помощью генной инженерии – препараты состоят из определенного участка молекулы ФСГ, непосредственно обеспечивающего рост фолликулов.
Все препараты признаны безопасными с точки зрения возможного риска развития иммунной реакции организма, направленной против «чужих» гормонов.
К побочным эффектам данных препаратов можно отнести дискомфорт в области живота и вздутие живота (метеоризм), частые смены настроения, повышение утомляемости, чувство беспокойства. Эти симптомы ослабевают или полностью проходят после процедуры пункции.
Те препараты, которые выпускаются в форме сухого вещества (порошка) с прилагаемым растворителем (в ампуле), вводятся внутримышечно один раз в день. На 2-4 флакона порошка приходится одна ампула растворителя.
Пациенты обычно делают инъекции сами или привлекают родственников, которые умеют делать внутримышечные инъекции.
Однако инъекции всегда может сделать и медсестра в процедурном кабинете клиники. Даже при самостоятельном введении препаратов, желательно, чтобы первую инъекцию сделала именно медсестра, чтобы Вы могли научиться правилам введения препарата.
Все препараты рекомендуется вводить в дозе, назначенной врачом, придерживаясь одного времени. Укол лучше делать во второй половине дня.
Введение препаратов «Пурегон», «Менопур» и « Гонал-Ф» (Инструкция для пациентов программы ЭКО)
Аналоги (агонисты) гормона гонадолиберина
Для того, чтобы гормоны, вырабатываемые гипофизом женщины, не могли помешать стимуляции суперовуляции, их выработку блокируют агонистами гормона гонадолиберина – а-ГРГ.
Действующее начало препаратов – соединение триеторелин, которое является синтетическим аналогом гонадолиберина. Этот гормон вызывает в организме женщины выброс гонадотропных гормонов, оказывающих непосредственное влияние на процесс выработки женских половых гормонов; активизирует рост фолликулов и созревание яйцеклеток в фолликулах.
Аналоги (агонисты) гонадолиберина «унифицируют», при помощи подготовки яичников, условия для созревания фолликулов. Эти препараты, кроме того, препятствуют процессу преждевременного разрыва фолликулов до проведения пункции.
Эти препараты изготавливаются в форме, пригодной как для ежедневных инъекций (англ. daily – ежедневный), так и для депонированных форм (препарат вводится один раз в четыре недели).
Наиболее часто в программе ЭКО используется формы препаратов для ежедневных введений.
Препараты выпускаются, в основном, для подкожных инъекций, но отдельные препараты следует вводить внутримышечно.
По внешнему виду такой шприц напоминает инсулиновый, который используют больные сахарным диабетом. Это тоненькая как волосок иголка, с помощью которой лекарство вводится безболезненно.
Одна упаковка содержит от 7 до 28 шприцев с лекарством.
Препарат следует хранить в холодильнике.
Один шприц используется для одной инъекции (назначается в первые две недели лечения). В последующие 14 дней, когда врач уменьшает дневную дозировку а-ГРГ и она вводится совместно с препаратами гонадотропинов, достаточно вводить только половину содержимого шприца, а оставшийся в шприце препарат (0,5мл) следует хранить до следующего приема в холодильнике (иголка должна быть закрыта колпачком).
Дополнительно подогревать препарат перед введением не нужно.
«Декапептила-дейли 0,1 мг». Инструкция по введению
Когда к курсу лечения добавляется «Пурегон» или «Меногон», дозировка «Декапептила-дейли» вдвое уменьшается. Шприц после укола не выбрасывается, оставшаяся половина лекарства должна храниться в холодильнике до следующего укола. На иглу необходимо надеть колпачок.
Препараты-агонисты гонадолиберина нужно водить в одно определенное, лучше в вечернее, время.
Если время введения препарата изменяется более чем на час, об этом необходимо сразу сообщить лечащему врачу и вместе с ним обсудить время следующей инъекции.
Возможность проявления побочных действий агонистов является, в основном, проявлением снижения уровня половых гормонов в крови, которое проявляется в снижении полового влечения, приливах жара, быстрой смене настроения, иногда – депрессии. Все перечисленные проявления временны и являются свидетельством эффективности препарата, как это ни странно. Они связаны со снижением уровня эстрадиола (половых гормонов) в организме.
Перечисленные симптомы связаны с понижением уровня эстрогенной насыщенности и проходят уже на начальной стадии проведения курса гонадотропинов. Это происходит за счет повышения уровня эстрогенов, вырабатываемых в стимулируемых женских яичниках.
Поскольку препараты в организме не накапливаются, все побочные симптомы бесследно проходят.
Место введения препарата (место укола) иногда бывает немного болезненным. Может возникнуть покраснение и, реже, зуд. Такие симптомы являются проявлением местной аллергической реакции, не требующей отмены препарата или дополнительных лекарств. Однако, о такой реакции, также как и об иных побочных эффектах препарата, необходимо сразу сообщать лечащему врачу.
Ант-ГРГ (антагонисты гонадолиберина)
Ант-ГРГ как и агонисты блокируют работу гипофиза, обеспечивая условия, которые помогают проведению стимуляции роста фолликулов.
Препараты Ант-ГРГ назначают для предотвращения преждевременной овуляции на конечном этапе стимуляции роста фолликулов ( обычно, с 6-7 дня назначения «Пурегона» или «Менопура», т.е. с 6-7 дня стимуляции).
Лекарственные препараты этой группы представлены следующими наименованиями: «Цетротид» (фирма “Сероно”, Италия) и «Оргалутран» (фирма “Органон”). Чаще применяется препарат «Оргалутран».
Назначаются препараты в виде подкожных инъекций, которые следует вводить в одно и тоже время суток, указанное Вашим врачом.
Препарат «Оргалутран 0,25». Инструкция по введению
ХГЧ – хорионический гонадотропин
ХГЧ является гормоном, сходным с лютеинизирующим гормоном (ЛГ), вызывающим в середине менструального цикла овуляцию лидирующего фолликула.
Процесс овуляции начинается через 42-48 часов после введения препарата ХГЧ. Пункция должна быть проведена до начала овуляции, иначе фолликулы окажутся пустыми.
Введение препарата ХГЧ назначается за 35-36 часов до проведения пункции (время должно быть зафиксировано в листе назначений). Перед проведением пункции оно еще раз уточняется Вашим врачом.
Некоторые пациентки, испытывая дискомфорт внизу живота после введения ХГЧ, который ощущается из-за увеличения размеров яичника, думают, что у них начался процесс овуляции. В действительности, проводимый за пациентками тщательный контроль, а также используемые препараты а-ГРГ или ант-ГРГ полностью исключают возможность процесса преждевременной овуляции (до пункции фолликулов).
Препараты ХЧП выпускаются разными фирмами под различными названиями.
Чаще всего в клинической практике используется «Прегнил», голландской компании «Органон». Лекарство имеет вид белого порошка. К каждой ампуле препарата прилагается 1 ампула с растворителем. Вводится лекарство внутримышечно.
Проводится ХЧП один раз в течение всего лечебного цикла. Укол практически безболезненный и обычно пациентки делают его себе сами.
В дополнительном посещении врача до назначенного времени пункции (время записано в листе назначений), а также в сдаче крови на гормоны необходимости нет.
Препарат «Прегнил». Инструкция к применению