Воспаление кишечника диета что можно
Особенности питания при хроническом энтероколите
Хронический энтероколит — это воспаление слизистой тонкого и толстого кишечника, нарушение процессов переваривания и всасывания пищи. Беспокоят боли в животе, урчание, переливание в кишечнике. Живот вздут, но газы плохо отходят. Стул неустойчив, с преобладанием поносов. Появляется быстрая утомляемость, снижается работоспособность, отмечается потеря массы тела. Если страдает в основном тонкая кишка, то ноющие тупые боли в животе локализуются в области пупка, если в патологический процесс вовлекается толстая кишка, то боли проявляются более выражено, часто бывают спастическими, усиливающимися при скоплении газов в кишечнике и перед стулом и ослабевающими после отхождения газов и после стула. Кишечник часто бывает вздут, стул неустойчив— то понос, то запор, то кашицеобразный. Общее состояние обычно не изменяется при легкой и средней тяжести течения заболевания. При тяжелой степени заболевания больные худеют, если только не переходят на лечебное питание.
Причиной развития хронического заболевания кишечника являются дизентерия, глистная инвазия, вирусные болезни, хронические инфекции (туберкулез, больные зубы, гнойные пробки в миндалинах), погрешности в питании (злоупотребление грубой, трудно перевариваемой пищей, острыми, копчеными блюдами, нарушение режима питания), болезни органов пищеварения, аллергия, генетические факторы, злоупотребление некоторыми медикаментами и другие факторы.
Определяющим элементом лечения при хроническом энтероколите является правильно построенная диетотерапия.
Лечебное питание способствует восстановлению измененных функций кишечника, нарушенного обмена веществ, нормализации состояния организма в целом.
Питание должно быть максимально полноценным, сбалансированным, разнообразным и, конечно, соответствовать физиологическим потребностям.
Большое значение имеет белковый компонент диеты. Полноценный белок помогает быстрее восстановить нарушенные функции кишечника, печени, поджелудочной железы, а также нарушенный обмен веществ.
Количество жира в диете при энтероколите должно быть достаточным — 100—120 г в сутки, но чтобы он не вызывал послабления, его нужно равномерно распределить на все приемы пищи. Не рекомендуется принимать жир в свободном виде — лучше добавлять его в готовые блюда, равномерно перемешав.
Сливочное масло на бутерброде может вызвать горечь, другие диспепсические расстройства, а введенное в кашу или суп переносится хорошо. При обострении заболевания, поносе жиры в питании на 4—5 дней уменьшаются до 60—70 г. Кроме жира, входящего в состав белковых продуктов, предпочтение следует отдавать сливочному маслу, сметане.
При хроническом энтероколите обычно плохо всасываются витамины и минеральные соли (кальций, фосфор, калий, железо и т. д.), что может привести к различным нарушениям в организме (изменения в нервной и мышечной системах, кариес зубов, изменения в костях). Поэтому витамины и минеральные вещества нужно вводить дополнительно. Кальций хорошо всасывается, если в диете достаточно белка, жира и фосфора. Достаточным источником кальция при хроническом энтероколите являются пресный творог и сыр. Их надо есть ежедневно, хотя бы один раз в день.
Во избежание развития малокровия диета должна содержать легко всасываемое железо. Из животных продуктов, содержащих железо, рекомендуются мясо, яйца, зернистая икра, печень, гематоген (гематоген можно добавлять в крупеники, супы, каши, печеные коврижки); из продуктов растительного происхождения — пшеничная мука II сорта, овсяная крупа, айва, яблоки, кизил. Из фруктов готовят отвары, кисели, компоты, варенье, джемы; яблоки и груши можно запечь в духовом шкафу либо потереть на терке. В период ремиссии яблоки можно есть сырыми.
Поваренная соль ограничивается — она вызывает раздражение слизистой кишечника, послабление стула.
Яйца тоже могут быть плохо переносимы. Боли в животе, вздутие кишечника, появление частого жидкого стула — все это может быть связано с большим содержанием в яичном желтке серосодержащих аминокислот, которые из-за нарушения процессов переваривания в тонкой кишке способствуют образованию сероводорода в кишечнике. Но если прием яиц в натуральном виде не вызывает неприятных ощущений, их можно спокойно есть. Все блюда при энтероколите можно готовить лишь на пару, отваривать и запекать в духовом шкафу.
Нельзя принимать пищу во время чтения, просмотра телепередач. Во время еды необходимо сконцентрироваться на том, что Вы едите, созерцая пищу. Тогда оптимально начинают работать ферментативные системы. И еще один не менее важный пункт: категорически нельзя употреблять горячую пищу, температурой больше 40 град. Еда должна быть чуть теплее комнатной температуры. Все это связано с жизнью и обновлением клеток пищеварительного тракта ( они живут три дня, потом восстанавливаются). И если три раза в день есть горячую пищу (выше 40 град.), то погибшие клетки не успевают восстановиться и появляются эрозии, гастриты, энтероколиты, колиты и язвы.
Особо надо сказать о питье. Вода необходимый компонент в алгоритме действий, направленных на выздоровление. Нельзя пить воду во время еды. Также нежелательно пить сразу после еды. Рекомендуется пить воду за 1час до еды, чтобы она успела уйти в кишечник. Необходимо помнить и о температуре употребляемой воды. В жару температура воды должна быть 22-23 градуса, а в холодное время около 35 градусов.
Больным хроническим энтероколитом в стадии стойкой ремиссии вне обострения показана диета, содержащая нормальное количество белков (100—120 г), жиров (100—120 г), углеводов (400— 450 г ), поваренной соли (до 15 г ), свободной жидкости ( 1,5 л ). Энергетическая ценность 3000—3500 ккал в сутки. Диета механически щадящая с сохранением химических раздражителей. Пища с различной степенью измельчения. Температура холодных блюд не ниже 15°С, горячих — не выше 40°С. Питание пятикратное, преимущественно в пюре образном виде.
Рекомендуются:
— пшеничный хлеб вчерашней выпечки, булочки или пироги из не сдобного теста с вареным мясом, рисом, яйцами, яблоками, ватрушка с творогом.
-яйца всмятку, паровые, запеченные и жареные омлеты.
— Масло сливочное (не более 50 гр. в сутки) добавляется в готовое блюдо и применяется для обжаривания пищи.
— различные овощи (морковь, картофель, кабачки, тыква), при хорошей переносимости — белокочанная капуста, зеленый горошек, молодая фасоль, свекла в тушеном, отварном и запеченном виде.
— рассыпчатые каши (кроме пшенной и перловой), приготовленные на воде с добавлением 1/3 молока или сливок, пудинги паровые или запеченные, отварная вермишель.
-печеные яблоки и груши, сладкие фрукты и ягоды в виде киселя, компота, желе, джема, варенья. Клубника, земляника, малина, яблоки и груши без кожуры допускаются в сыром виде.
— свежеприготовленные яблочный, клубничный и вишневый соки.
-цельное молоко в блюда, а при хорошей переносимости и в чистом виде, кисломолочные продукты, свежий творог в натуральном виде или в пудингах, запеканках, ватрушки, неострый сыр, свежая сметана до 15г в блюдах.
-зелень петрушки, укропа, гвоздика, ваниль, небольшое количество лаврового листа, молочный соус без поджаривания муки с добавлением сметаны, сливочного масла, томатного сока, фруктовые соусы.
— чай, кофе с молоком, отвар шиповника и черной смородины
Ограничиваются: яичный желток, печень, язык, сердце, легкие, мозги, а также экстрактивные вещества. Бульоны готовятся либо слабые, либо вторичные, Если бульон, даже слабый, усиливает боли в верхних отделах живота, вызывает другие неприятные ощущения, нужно все первые блюда готовить на овощном или крупяном отваре.
Противопоказаны продукты, богатые органическими кислотами: кислые сорта ягод и фруктов (лимоны, клюква, крыжовник, черная и красная смородина, красная вишня, кислые яблоки), а также кислые молочные продукты с высокой кислотностью.
Рекомендации во время обострения (кроме основного меню по диете)
Соль ограничивается до 5-8грамм (помните, что 3-5гр. содержится в продуктах, 5-8грамм в хлебе). Свободной жидкости не более 1,5 литра. Дополнительно необходимы витамины А,С, группы В (В1, В2, РР). Прием пищи при постельном режиме через каждые 2-3 часа в жидком и полужидком виде. Даже при улучшении состояния рекомендуется шестиразовое питание в жидком и пюре образном виде. Категорически запрещается употребление алкоголя.
Больному, страдающему несколькими заболеваниями, лечебное питание назначается с учетом требований и ограничений всех диет. Поэтому нужно выполнять рекомендации своего лечащего врача с учетом сопутствующих заболеваний и индивидуальных особенностей.
Прогноз на выздоровление благоприятный при своевременном и активном лечении.
Воспаление кишечника диета что можно
При заболеваниях кишечника особенно важно уделять внимание питанию. Кишечные заболевания часто становятся причиной дефицита полезных веществ в организме, поскольку нарушают работу ЖКТ и мешают усвоению питательных веществ. Помимо белков и жиров, организм может недополучать витамины и микроэлементы, которые необходимы для нормальной работы, поэтому важно позаботиться о том, чтобы не допустить дефицита. Помогает в этом правильная организация питания.
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Витаминный комплекс
Заболевания кишечника подлежат обязательному лечению, но процесс это, как правило, небыстрый. Пока устранить причину заболевания не удастся, организм будет недополучать витамины и питательные вещества. Диета не всегда может полностью перекрыть образовавшийся дефицит, поэтому врач может назначить приём специальных витаминных комплексов. В некоторых случаях авитаминоз может быть слишком сильным, поэтому витамины вводят внутривенно.
Дефицит минеральных веществ
При заболеваниях кишечника в организм поступает недостаточно минеральных веществ, но этот дефицит можно восполнить при помощи молочных продуктов. В них не только содержится много минеральных веществ, но они ещё и легко усваиваются организмом. Молочные продукты способны обеспечить организм достаточным количеством фосфора и кальция, однако нужно иметь в виду, что не все молочные продукты могут хорошо переноситься организмом при заболеваниях кишечника. Например, свежее молоко может оказаться слишком “тяжёлым”, а кисломолочные продукты, благодаря повышенной кислотности, могут раздражать стенки желудка.
Наиболее нейтральным и полезным продуктом при заболеваниях кишечника будет пресный творог, а также несолёный и нежирный сыр. Эти продукты могут стать альтернативой кефиру и йогурту. Важно только, чтобы продукты были свежими и натуральными, без дополнительных специй и усилителей вкуса.
Продукты-регуляторы работы кишечника
Различные заболевания кишечника могут сопровождаться различными, а иногда даже противоположными симптомами. Например, человек может страдать от диареи или, наоборот, мучиться от запоров. Наладить работу кишечника можно при помощи определённых диет и употребления продуктов, которые имеют послабляющий эффект или ослабляют работу кишечника.
К натуральным “послабляющим средствам” относятся сухофрукты, кефир, бобовые культуры, овсяная и гречневая крупы. Их рекомендуется употреблять людям, страдающим периодическими запорами, даже если они не вызваны заболеваниями кишечника. Помогают желудку работать легче протёртые каши, слизистые супы, и продукты с высоким содержанием танина.
Диета №4 при заболеваниях кишечника
Люди, которые страдают от заболеваний кишечника, наверняка слышали или даже испытали на себе “диету №4”. Это специальная диета, которую разработали для лечения и профилактики кишечных заболеваний. “Диета №4” имеет ещё несколько вариаций, которые обозначаются буквами. В их основе лежит всё та же “диета №4”, но с определёнными послаблениями, поправка делается на степень выраженности заболевания и стадию его излечения.
Сама “диета №4” является наиболее щадящей для пищеварительного тракта, а потому наиболее строгой. Она предусматривает питание с низким содержанием жиров и углеводов. В рационе не должно быть жареных, копчёных, солёных и других острых или пряных блюд. Разрешена только еда, приготовленная на пару или отваренная, а затем протёртая до состояния пюре.
Распространённая вариация “диеты №4” — “диета №4в” назначается людям, которые уже перенесли острую стадию заболевания кишечника и постепенно возвращаются к привычному полноценному питанию. “Диета №4в” помогает восстановить потерянный из-за болезни вес и предполагает дробный приём пищи.
Диета №4в: что можно и чего нельзя
Диета №4в не такая строгая как диета №4. Считается, что человек уже перенёс заболевание и готов вернуться к нормальной жизни, но должен делать это постепенно, чтобы не допустить дополнительного стресса для организма. Можно употреблять в пищу разные группы продуктов, но придерживаться ограничений.
Можно есть сухие бисквиты и печенье, вчерашний хлеб, но избегать сдобной и сладкой выпечки и пирожков. Можно употреблять супы на овощном бульоне, нежирное мясо и рыбу, запечённые, отваренные или приготовленные на пару, при этом нужно отказаться от колбасных изделий и всего жареного. То же самое относится и к блюдам из яиц: в рационе могут присутствовать паровые омлеты и белковые блюда, но не должно быть сырых, сваренных вкрутую яиц и яичницы. Допускается употребление рассыпчатых каш из нежных круп и мелких макарон, а также отварных овощей, однако их нужно готовить на воде или с минимальным количеством масла.
Под запретом молочные и сладкие каши, сырые овощи, крупные виды макарон, некоторые грубые крупы, фрукты и ягоды с повышенной кислотностью, цельное молоко и кисломолочные продукты, сладкие газированные напитки, крепкий чай, кофе и алкоголь, растительное и растительно-сливочное масло. Заменить все эти продукты можно более “щадящими” аналогами: на сладкое запекать яблоки или выбирать фрукты с нежной текстурой, молоко употреблять только в качестве добавок к другим блюдам, кисломолочные продукты заменить некислым творогом или творожной пастой, пить некрепкий чай или отвар шиповника, можно позволять себе добавить в блюда немного натурального сливочного масла.
Принципы выбора диеты
Заболевания кишечника вовсе не обрекают человека на голодание, наоборот, задача лечебных диет в том, чтобы помочь организму усваивать полезные вещества, которые ему необходимы для нормальной работы. Придётся отказаться от продуктов, которые излишне нагружают органы пищеварения в пользу калорийной, но легко усваиваемой еды. Придерживаясь лечебно диеты, человек сможет восстановить потерянный вес и не спровоцировать усиление или рецидив болезни.
Питание и воспалительные заболевания кишечника: Общие вопросы
Врачи
ПИТАНИЕ КАК ФАКТОР РИСКА РАЗВИТИЯ ВЗК
Один из самых популярных вопросов, которые пациент с ВЗК задает врачу-гастроэнтерологу на приеме: «Какую диету я должен соблюдать?». В ответ он может услышать различные рекомендации, некоторые из которых могут даже абсолютно противоречить друг другу. В чем же дело? Неужели врачи до сих пор не нашли компромисс в решении проблемы диетотерапии при болезни Крона и язвенном колите?
Это действительно так. Разработанные еще в середине 20 века академиком М.И.Певзнером номерные диеты в то время являлись большим прорывом, однако в настоящее время требуют пересмотра. Номерная диета №4 (с модификациями от №4а до №4в), которую традиционно назначают при ВЗК, была разработана для пациентов, страдающих диареей. Ограничение и исключение ряда продуктов, неполноценность «четвертого стола», и (что является наиболее важным) отсутствие доказательной базы эффективности этого рациона при ВЗК, ставит под сомнение целесообразность назначения диеты №4 пациентам с болезнью Крона и язвенным колитом.
А между тем вопрос питания при ВЗК является важным. Нет сомнений, что пища, поступающая в желудочно-кишечный тракт человека, так или иначе оказывает влияние на развитие этих патологий. Рост заболеваемости как язвенным колитом, так и болезнью Крона по всему миру позволил предположить роль так называемого «западного типа питания» в развитии ВЗК. «Западная диета» характеризуется высоким содержанием животного белка, насыщенных жиров, соли, алкоголя с одновременным снижением потребления овощей и фруктов. До сих пор нет точного представления о том, как именно влияет такой тип питания на организм, однако некоторые механизмы хорошо изучены. Так, доказано влияние насыщенных жиров на количество так называемых toll-like рецепторов 2 и 4 типов (TLR-2 и TLR-4). Эти рецепторы расположены на иммунных клетках (макрофагах кишечника) отвечают за передачу сигналов от бактерий кишечной микрофлоры. Употребление в пищу жареной пищи, содержащей насыщенные жиры, может стимулировать TLR и вызывать развитие воспаления в эпителии кишечника. Полиненасыщенные жирные кислоты, напротив, снижают экспрессию (синтез) TLR и оказывают обратное действие.
Пища, богатая жирами и сахарозой, увеличивает кишечную проницаемость, которая рассматривается как важный аспект патогенеза болезни Крона. Пищевые волокна, котороткоцепочечные жирные кислоты расщепляются бактериями кишечника до бутиратов, которые являются важным источником энергии для клеток кишечного эпителия.
Некоторые аминокислоты, содержащиеся в пище (например, аргинин и глутамин) снижают кишечную проницаемость, а также увеличивают синтез муцина слизи, обладающего защитным действием в отношении кишечной слизистой.
И, наконец, не стоит недооценивать влияние компонентов пищи на состав кишечной микробиоты, которая, несомненно, является ключевым звеном в развитии ВЗК.
Опубликованные в 2020 году рекомендации Европейского общества энтерального и парентерального питания (ESPEN) по диетотерапии при ВЗК представили информацию о влиянии питания на риск развития заболеваний:
ESPEN также дает рекомендацию о продлении грудного вскармливания у детей как минимум до 6 месяцев, так как согласно данным рандомизированных клинических исследований и мета-анализов это снижает риск развития язвенного колита и болезни Крона в дальнейшем.
Наконец, в 2020 году опубликованы результаты исследования по выявлению риска развития ВЗК у 204 055 женщин и мужчин, за которыми наблюдали в течение 24–30 лет. На основании данных опроса установлено, что лица, у которых в дальнейшем развилась болезнь Крона, чаще употребляли продукты с высоким индексом EDIP. Этот индекс использовался авторами исследования для эмпирической оценки воспалительного характера питания. То есть чем выше индекс, тем больше вероятность вызвать повышение уровня в крови таких маркеров воспаления как С-реактивный белок, а также сывороточного рецептора 2 фактора некроза опухоли и адипонектина.
Продукты, получившие более высокий балл EDIP, включали обработанное мясо, красное мясо, субпродукты, некоторые виды рыбы и морепродуктов, очищенные зерна, а также высокоэнергетические и низкоэнергетические напитки (обычные и диетические). К продуктам, связанным с более низким показателем EDIP относились вино, чай, кофе, темно-желтые овощи, зеленые листовые овощи, закуски, такие как картофельные чипсы и попкорн, фруктовые соки и пицца.
Рацион с высокими значениями суммарного индекса EDIP повышал риск развития болезни Крона на 45%. Примечательно, что участники, которые перешли на диету с большим «провоспалительным» потенциалом около 8 лет назад, имели повышение риска развития болезни Крона в 2 раза по сравнению с теми, кто сохранял рацион с низкими баллами EDIP. Авторы предположили, что это говорит о динамическом влиянии диеты на риск развития болезни Крона.
Эта научная информация представляется более ценной для здоровых лиц, у которых ВЗК еще не развилось, а также для лиц в зоне риска – например родственников пациентов, страдающих ВЗК.
ПИТАНИЕ ПРИ УСТАНОВЛЕННОМ ДИАГНОЗЕ ВЗК.
Как мы уже отметили выше, традиционные диеты («столы») при болезни Крона и язвенном колите не имеют доказанной эффективности. На практике они лишь приводят к прогрессированию недостаточности питания или усугублению уже имеющихся дефицитов питательных веществ. Опасения, по которым исключаются овощи и фрукты и рекомендуются протирание и варка на пару, лишены под собой научных оснований. Именно поэтому ведущие диетологические организации мира (например, ESPEN) делают заключение о том, что так называемой «диеты для ВЗК» не существует. Даже общие рекомендации по потреблению тех или иных питательных веществ мало отличается от таковых для лиц с другими схожими заболеваниями. Так, потребление белка и энергии в фазу ремиссии не отличается от здоровых лиц. В фазу обострения пациенты с ВЗК должны получать с пищей примерно 1,2-1,5 г белка на 1 кг массы тела.
В 2013 году французские авторы опубликовали результаты опроса 244 пациентов с ВЗК о влиянии питания на течение заболевания. Почти 16% пациентов были уверены, что в развитии их болезни «виноват» характер питания. Около 58% участников опроса верили, что пища может играть роль в обострении ВЗК, а 40% рассматривали питание как явный фактор риска обострения.
В то же время накоплены данные о возможном влиянии того или иного продукта на активность БК и ЯК. В 2020 году Международная организация по изучению ВЗК представила свои рекомендации по питанию при этих заболеваниях:
НЕКОТОРЫЕ ОСОБЕННОСТИ ДИЕТОТЕРАПИИ В ФАЗУ ОБОСТРЕНИЯ ВЗК
Невозможно и абсолютно неправильно всем пациентам с ВЗК давать одни и те же рекомендации. Выбор характера питания, несомненно, будет определяться диагнозом заболевания, локализацией воспаления в желудочно-кишечном тракте, тяжестью течения болезни и наличием осложнений, а также сопутствующей патологией (поджелудочной железы, желчных путей и т.д.).
Тем не менее, пациенты с легким течением болезни Крона без осложнений и язвенным колитом, ограниченным поражением (например, легкий язвенный проктит или эрозивное поражение участка толстой кишки при болезни Крона), несомненно, должны соблюдать рациональное питание без значимого щажения желудочно-кишечного тракта. Питание должно быть сбалансированным и полноценным, протирание, употребление пюреобразных блюд представляется избыточным и неоправданным! Конечно, вреда от такой кулинарной обработки не будет, однако качество жизни пациентов значимо страдает.
Дополнительной рекомендацией может быть исключение продуктов и компонентов пищи, раздражающих слизистую оболочку кишки (например, острые специи, маринады, уксус, алкоголь).
Врач-специалист, проанализирован на приеме жалобы, лабораторные изменения, оценив сопутствующую патологию, может дать рекомендации по ограничению тех или иных продуктов. Так, например, при непереносимости молочного сахара лактозы ограничивают или исключают из рациона молоко и продукты на его основе. При сопутствующем поражении поджелудочной железы (панкреатит в фазу обострения) одной из рекомендаций является ограничение суточного потребления жиров.
При обострении ВЗК средней тяжести могут быть даны рекомендации по большему щажению желудочно-кишечного тракта – при необходимости измельчение тех продуктов и блюд, которые имеют жесткую, плотную консистенцию (как это предложено в противовоспалительном варианте диеты). При этом вовсе не обязательно исключение из рациона всех фруктов и овощей. В большинстве случаев на фоне адекватно подобранной терапии эти ограничения не требуются.
Тяжелое обострение ВЗК обычно лечится в стационаре, где дополнительно к назначаемому щадящему варианту диеты (не всегда полноценному) целесообразно добавление энтеральных смесей.
Во всех случаях важно своевременно выявлять и даже прогнозировать дефицит питательных веществ (витаминов, микроэлементов, белка), чтобы в дальнейшем за счет изменения диеты корректировать выявленные нарушения. Так, например, увеличение квоты кисломолочных продуктов в рационе является одним из вариантов устранения дефицита кальция.
Пациентам, получающим иммуносупрессивную терапию желательно избегать тех продуктов и блюд, которые часто становятся источниками бактериальных инфекций и не прошли термообработку. Это может быть непастеризованное молоко, сырое мясо и рыба, а также такие блюда как тартар, карпаччо из мяса и рыбы.
НЕКОТОРЫЕ ОСОБЕННОСТИ ДИЕТОТЕРАПИИ В ФАЗУ РЕМИССИИ ВЗК
В фазу ремиссии возможно также использование рационального сбалансированного питания без значимого ограничения кулинарной обработки. При наличии таких симптомов как вздутие живота, урчание, слабые боли и послабление стула, не связанные с активностью болезни, возможно использование диеты low-FODMAP. В этот же период опять же могут быть актуальны советы по модификации рациона для профилактики или коррекции дефицитов питательных веществ, ограничение или отказ от ряда продуктов ввиду индивидуальной плохой непереносимости или в связи с сопутствующей патологией.
При достигнутой ремиссии заболевания (не только клинической, но и эндоскопической с полным заживлением слизистой кишечника) некоторые симптомы (вздутие живота, послабление стула, тошнота) на фоне ремиссии могут быть обусловлены характером питания, а также являться признаком непереносимости отдельных продуктов.
ИЗУЧАЕМЫЕ ДИЕТЫ ПРИ ВЗК
Как мы уже говорили ранее, диета №4 по Певзнеру при ВЗК не исследовалась. А ведь именно клинические исследования в настоящее время лежат в основе доказательства эффективности (или неэффективности) того или иного метода лечения, в т.ч. и диеты. Наиболее «весомыми» в доказательной медицине являются рандомизированные клинические исследования (в которых пациенты имеют одинаковую возможность получить исследуемый или контрольный препарат (препарат сравнения или плацебо)), систематические обзоры и мета-анализы клинических исследований (проводит суммарный анализ исследований по определенной проблеме).
Конечно, существуют и другие типы исследований, однако их результаты нельзя рассматривать как руководство к действию. В частности, опубликовано достаточно много опросов пациентов с ВЗК относительно хорошо или плохо переносимых ими продуктов. Еще в 2012 году группа американских исследователей под руководством Cohen A.B. опубликовала результаты такого опроса (более чем 2300 пациентов с ВЗК). Йогурт и рис чаще всего были связаны с уменьшением выраженности симптомов заболевания, в то время как огромный перечень продуктов (овощи, бобовые, семечки, орехи, молоко, алкоголь, жареная пища и т.д.) по мнению пациентов были связаны с ухудшением самочувствия. Авторы делают вывод, что большой перечень плохо переносимых продуктов может свидетельствовать об индивидуальной непереносимости, т.е. улучшение или ухудшение кишечных симптомов вовсе не говорит об уменьшении или увеличении активности воспаления.
Клинические исследования по диетотерапии ВЗК немногочисленные, однако это не снижает их ценности. Ниже мы рассмотрим основные диеты, которые предлагаются пациентам с язвенным колитом и болезнью Крона.
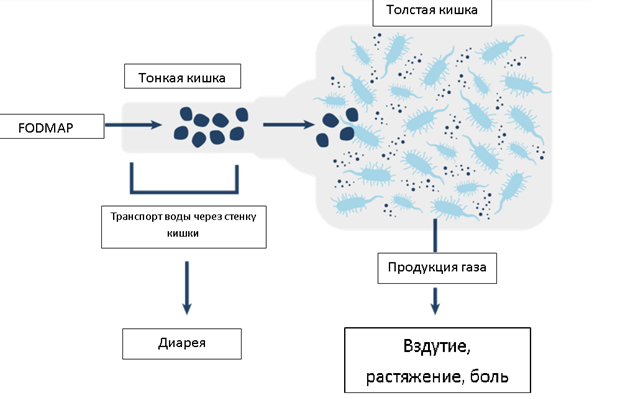
1. Диета «low-FODMAP».
Акроним FODMAP обозначает группу ферментируемых (F) углеводов – олиго- (O), ди- (D) и моносахаридов (M), а также полиолов (P); английское слово «low» означает, что в этой диете указанные углеводы должны быть снижены или исключены. Указанные углеводы плохо всасываются в тонкой кишке, обладают высокой осмотической активностью и активно расщепляются бактериями кишечника. В результате образуется значительное количество газов, благодаря осмотической активности может развиваться послабление стула, боль в животе, урчание.
К FODMAP углеводам относятся лактоза, фруктоза, фруктаны и галактаны, а также полиолы (многоатомные спирты).
Недостаточная активность лактазы – фермента, расщепляющего молочный сахар лактозу, нередкая ситуация во взрослом возрасте. Кроме того, активность лактазы может снижаться при обострении болезни Крона с поражением тонкой кишки, синдроме избыточного бактериального роста (СИБР), резекциях кишечника и т.д.
Фруктоза в большом количестве содержится в меде, фруктах, кукурузном сиропе. Всасывание фруктозы зависит от наличия глюкозы, поэтому продукты, в которых соотношение фруктозы к глюкозе составляет 1:1, достаточно хорошо всасываются. продукты, в которых количество фруктозы значительно больше, чем глюкозы (яблоки, манго, груши, вишня, артишок и др.) всасываются плохо, что может вызвать появление описанных выше симптомов. Фруктаны являются углеводами, содержащимися в таких продуктах как пшеница, лук, чеснок и т.д. Они не подвергаются всасыванию в кишечнике.
Галактаны тоже относятся к углеводам, которые практически не всасываются в кишечнике из-за отсутствия необходимого фермента. Их обнаруживают в бобах, красной фасоли и чечевице. Полиолы обнаруживаются в некоторых овощах и фруктах, грибах, а также в подсластителях (ксилит, сорбит и др.), которые могут добавлять в жевательные резинки, леденцы от кашля, сиропы (в т. ч. и лекарственные).
Диета low-FODMAP состоит в исключении продуктов с высоким содержанием указанных веществ из рациона (оценка эффективности проводится в течение 3-6 недель, хотя обычно эффект наступает раньше).
Традиционно такую диету рекомендовали пациентам со вздутием живота, синдромом раздраженного кишечника (СРК), однако в дальнейшем проводилась оценка и при ВЗК. Контролируемых исследований, позволяющих оценить эффективность диеты «low FODMAP» при ВЗК в обострении мало. Одно из немногих рандомизированных исследований влияния диеты с исключением фруктоолигосахаридов было выполнено с участием 103 пациентов с активной болезнью Крона. К сожалению, не было получено достоверных различий в достижении ремиссии или клинического ответа по сравнению с плацебо.
Что же касается влияния диеты «low-FODMAP» на желудочно-кишечные симптомы у пациентов с ВЗК в ремиссии, то были получены обнадеживающие результаты. Мета-анализ (как наиболее достоверный вид клинической оценки эффективности), проведенный Zhan Y.L. и соавторами в 2018 году, показал, что такие симптомы, как послабление стула, вздутие живота, боли в животе, тошнота и рвота были значительно менее выражены у пациентов с болезнью Крона и язвенным колитом в ремиссии, если они соблюдали диету «low-FODMAP». Недавнее исследование S.R.Cox и соавт. (2020) продемонстрировало уменьшение выраженности симптомов СРК у пациентов с язвенным колитом и болезнью Крона в ремиссии, однако индекс тяжести СРК достоверно не различался в группах сравнения.
Таким образом, можно рекомендовать эту диету (в том числе с модификациями при наличии индивидуальной непереносимости тех или иных продуктов) тем больным ВЗК в ремиссии, которые имеют вздутие живота, эпизодические боли в животе, тошноту. Естественно, после исключения осложнений и обострения заболевания.
СУД разработал и предложил американский педиатр Сидней Валентин Хаас еще в 1924 году для больных целиакией. Значительно позже диета приобрела популярность среди пациентов с язвенным колитом благодаря книге биохимика Elaine Gottschall «Разрывая порочный круг: здоровье кишечника через диету». Эта диета основана на предположении, что некоторые углеводы (дисахариды и полисахариды) при недостаточном переваривании и всасывании вызывают в кишечнике рост условно-патогенных бактерий, что не только меняет качественный и количественный состав кишечной микробиоты, но также способствует поддержанию воспалительного процесса в слизистой кишки.
Из диеты исключаются сложные углеводы (содержащиеся в основном в зерновых злаках, картофеле) и ограничиваются такие простые углеводы как глюкоза, фруктоза и галактоза. Диета требует строгого соблюдения, однако для большинства пациентов оказывается достаточно сложно соблюдать ее в течение долгого времени. В этом отношении показательным является открытое исследование СУД у детей, страдающих легким или среднетяжелым ВЗК (Cohen S.A. и соавт., 2014). 38% участников не смогли начать исследование по разным причинам, среди которых половина случаев была обусловлена «излишней строгостью» предлагаемой диеты.
Имеющиеся на 2020 год сведения об эффективности СУД при ВЗК ограничены плохим качеством исследований: это или интернет-опросы, или ретроспективные оценки симптомов и анализов, или малое количество больных в исследуемых группах. На сегодняшний день несколько небольших исследований показали уменьшение выраженности симптомов болезни Крона у педиатрических пациентов. Более значимыми представляются исследования, в которых оценивается не только симптомы болезни, но и заживление слизистой оболочки желудочно-кишечного тракта. На момент публикации данной статьи проводится сравнение СУД и средиземноморской диеты у пациентов с болезнью Крона, однако работа еще не завершена и результаты исследования не опубликованы.
Резюме: несмотря на то, что в целом многие пациенты отмечали улучшение со стороны симптомов (продолжая получать основную терапию), ряд больных был вынужден отказаться от диеты по причине трудностей ее соблюдения и потери массы тела. Следует признать результаты исследований СУД обнадеживающими, однако для рекомендации ее пациентам с обострением ВЗК требуются более масштабные исследования.
3. Палеолитическая диета или палеодиета.
Этот вид диеты был предложен гастроэнтерологом Walter L. Voegtlin, который в своей работе описал основные принципы палеодиеты. Палеодиета представляет собой подход к питанию, состоящий в основном из потребления продуктов из растений и животных, и основанный на предположительном древнем питании людей во время палеолита (исторического периода, завершившегося примерно 10 тыс. лет назад). Современная палеолитическая диета состоит из еды, доступной в наши дни, и включает в себя рыбу, мясо и птицу предпочтительно травяного откорма, овощи, фрукты, корневища и орехи. Из рациона исключаются:
Эта диета является еще более сложной для соблюдения, а ограничение большого перечня важных продуктов может вызывать дефицит питательных веществ.
В англоязычной литературе можно встретить также такое название этой диеты как «autoimmune protocol» или аутоиммунный протокол, представляющий собой модицикацию палеодиеты.
Имеющиеся исследования в отношении эффективности палеодиеты и аутоиммунного протокола при язвенном колите и болезни Крона ограничены. В 2017 году опубликованы результаты единственной работы по изучению влияния аутоиммунного протокола на активность ВЗК у 15 (!) пациентов. Показано, что среди соблюдавших диету и получавших терапию (в том числе биологическую) больных в ряде случаев отмечалось уменьшение выраженности симптомов и снижение активности воспаления по данным эндоскопического исследования. Авторы считают, что для подтверждения эффективности этой диеты нужно проведение контролируемых исследований.
4. Противовоспалительная диета (англ. anti-inflammatory diet).
Одним из механизмов развития ВЗК, как было сказано выше, является развитие дисбиотических нарушений, в том числе под действием компонентов пищи. Несомненно, наибольшая роль принадлежит углеводам, которые являются питательным субстратом для бактерий (в том числе условно-патогенных) кишечника. Противоспалительная диета включает в себя 5 шагов:
Авторы диеты опубликовали в 2014 результаты исследования, согласно которому 33% пациентов не смогли ее соблюдать. Среди оставшихся больных наблюдалось снижение эндоскопической активности ВЗК (как болезни Крона, так и язвенного колита). Ученые высказали предположение, что эта диета может оказать эффект на активность ВЗК, однако требуются контролируемые исследования.
5. Элиминационные диеты при болезни Крона.
Под элиминационными диетами обычно понимают такие рационы питания, из которых исключаются отдельные продукты или продуктовые группы. На сегодняшний день известны работы, которые посвящены оценке эффективности элиминационной диеты при болезни Крона. Она предполагает исключение ряда продуктов, которые провоцируют появление или усиление симптомов болезни у конкретного пациента. Результаты
исследований были суммированы в заключении экспертов ESPEN и озвучены в рекомендациях по диетотерапии при ВЗК: нет убедительных доказательств эффективности каких-либо элиминационных диет при болезни Крона и язвенном колите.
Следует отметь, что недавнее рандомизированное контролируемое исследование элиминационной диеты в сочетании с частичным энтеральным питанием (50% калорийности составляла энтеральная смесь) показало эффективность диетологического подхода в достижении ремиссии (в том числе без стероидов) болезни Крона у детей. Диета хорошо переносилась и была эффективнее полного энтерального питания.
6. Диета CD-TREAT (англ. Crohn’s disease treatment with eating).
Данная диета по сути представляет собой подход к питанию, имитирующий эффект полного энтерального питания. Давно известен факт, что у детей с нетяжелой болезнью Крона при приеме только энтеральных смесей (без естественной пищи) увеличивается вероятность достижения ремиссии. Авторы диеты исследовали рацион питания на основе обычных продуктов, состав которого был близок к составу энтеральной смеси (за образец брали смесь Модулен). Этот рацион воссоздает эффект полного энтерального питания за счет исключения определенных компонентов (например, глютена, лактозы и алкоголя). При этом макроэлементы, витамины, минералы и клетчатка сохранялись в том же количестве, что и в энтеральной смеси. Мальтодекстрин, искусственный полимер глюкозы – наиболее распространенная форма углеводов в энтеральных смесях – отсутствует в натуральной пище, поэтому он был заменен продуктами с высоким содержанием крахмала и низким содержанием клетчатки. Микроэлементы пациенты получали, принимая дополнительно поливитамины.
Нас сегодняшний день имеются данные о влиянии данного рациона на микробный состав кишечника и содержание в стуле некоторых ключевых молекул (прежде всего короткоцепопчечные жирные кислоты) у взрослых добровольцев. Диета CD-TREAT достоверно снижала уровень фекального кальпротектина у детей с болезнью Крона.
Резюме: данный рацион по всей видимости имеет перспективы для его применения при болезни Крона, однако требуется дополнительные рандомизированные контролируемые исследования.
7. Другие рационы питания.
Помимо перечисленных диет исследовались и исследуются много разных рационов ― диета с высоким содержанием клетчатки и ограничением простых углеводов, диеты с высоким содержанием омега-3 жирных кислот, рацион с ограничением кальция и т.д. Увы, количество и качество работ оставляет желать лучшего. Проведенный в 2019 году всесторонний анализ результатов исследования этих диет не показал их эффективности в индукции и поддержании ремиссии, снижения количества операций и заживления слизистой оболочки кишки.
ДИЕТОТЕРАПИЯ ПРИ СТЕНОЗЕ (СТРИКТУРЕ) КИШЕЧНИКА
У определенного процента пациентов с болезнью Крона со временем может развиться осложнение в виде формирования сужения просвета (которое в медицинской литературе также называют стриктура или стеноз) кишечника. При язвенном колите в случае развития рака (аденокарциномы) толстой кишки также может быть сужен просвет кишечной трубки за счет опухоли.
Наличие сужения просвета кишечной трубки может потребовать изменений в рационе питания, и зависить это будет от степени сужения и наличия/отсутствия симптомов. Незначительное сужение без симптомов обычно не требует каких-то ограничений. Более выраженная, но бессимптомная стриктура обычно является основанием для рекомендаций по ограничению продуктов и блюд, богатых нерастворимыми пищевыми волокнами. При наличии симптомов следует также изменить кулинарную обработку пищи, отдав предпочтение блюдам с мягкой консистенцией и жидкостям (включая энтеральное питание).
В случае, когда стенозирование просвета кишки значительное (нередко просвет кишечной трубки составляет всего несколько миллиметров) на этапе подготовки пациента к плановой операции показано назначение энтеральных смесей в объеме, обеспечивающим суточные потребности организма. Энтеральные смеси – это искусственно созданные смеси для лечебного питания, обеспечивающие организм всем необходимыми питательными веществами. Они могут быть сухими и жидкими (в зависимости от производителя и вида смеси), однако даже сухие смеси требуют разведения водой. Таким образом, в организм пациента со стриктурой смесь поступает в жидком виде, минимизируя риск развития кишечной непроходимости и обладая в то же время высокой питательной ценностью.
После оперативного вмешательства по удалению участка кишки со стриктурой диета постепенно расширяется. Диетические рекомендации даются с учетом объема операции, тяжести заболевания и состояния пациента в послеоперационный период.
ОСНОВНЫЕ ПРИНЦИПЫ РАЦИОНАЛЬНОГО ПИТАНИЯ
Итак, как видно из вышеизложенного, никакой специализированной диеты для пациентов с язвенным колитом и болезнью Крона нет. На сегодняшний момент не доказана эффективность ни одного из рационов питания в достижении и поддержании ремиссии ВЗК, а также профилактики послеоперационных рецидивов и развития осложнений. Что же тогда делать пациенту? Как питаться?
Общепризнанным является тот факт, что лицам с язвенным колитом и болезнью Крона следует питаться так же, как и здоровым людям: следуя принципам рационального (правильного) питания. При этом здоровый рацион может быть несколько скорректирован с учетом описанных вше рекомендаций, предложенных Международной организацией по изучению ВЗК. Если специальной диеты для пациентов с ВЗК пока не существует, и следует руководствоваться принципами рационального питания, то каковы же эти принципы?
Рациональное питание — это физиологически полноценное питание здоровых людей с учетом их пола, возраста, характера труда, климатических условий обитания.
Для хорошего усвоения пищи и жизнедеятельности организма большое значение приобретает сбалансированность питания. Под этим подразумевают оптимальное соотношение в пище питательных веществ. Соотношение между белками, жирами и углеводами в норме должно составлять приблизительно 1 : 1 : 4.
Согласно российским нормам, в питании здоровых людей молодого возраста, живущих в умеренном климате, белки должны обеспечивать 11–12 %, жиры — 30 %, углеводы — 50–60 % суточной энергоценности рациона, принятой за 100 %. На белки животного происхождения должно приходиться 50 % общего количества белка. Из общего количества жиров в рационе рекомендуемая доля растительных жиров — 30 %. В природе нет продуктов, которые содержали бы все необходимые человеку пищевые вещества. Поэтому в питании необходимо использовать комбинации разных продуктов, т.е. должно быть продуктовое разнообразие.
В разных странах сформулированы свои рекомендации по рациональному питания с учетом национальных традиций, однако все они более-менее схожи друг с другом. Особенностью этих рекомендаций является то, что они не демонизируют еду, не призывают отказаться от тех или иных продуктов. Составители многих рекомендаций обращают внимание населения на то, что рацион питания должен обеспечивать суточные потребности в питательных веществах и энергии, но при этом не должен выходить за рамки энергетического баланса. Кроме того, делается акцент на том, что принципы здорового питания должны соблюдаться в течение всей жизни, а не эпизодически.
Поскольку пищевые рекомендации предназначены для различных слоев населения, с целью наибольшей доступности они представлены в виде графических изображений и снабжены простыми разъяснениями. Самый популярный вид графического представления информации по питанию – пирамида, которая называется «пищевая пирамида» или «пирамида питания».
Наиболее известна пирамида питания, изложенная в «Диетических рекомендациях для американцев» (англ. Dietary Guidelines for Americans, актуальная версия от декабря 2020 года). Он служит для формирования у населения США представления о правильном питании и включает 5 групп продуктов.
Оптимальный рацион (по пирамиде питания) выглядит примерно так:
а) Темно-зеленые овощи: включают все свежие, замороженные и консервированные темно-зеленые листовые овощи, приготовленные или сырые (шпинат, мангольд, руккола, кочанные и листовые салаты, кресс-салат, листовая капуста, брокколи, пряная зелень и т.д.)
б) Красные и оранжевые овощи: включают все свежие, замороженные и консервированные красные, оранжевые овощи, приготовленные или сырые (помидоры, красный перец, морковь, тыква);
в) Бобовые: включают фасоль, чечевицу, нут. Из этой группы исключены зеленый горошек и стручковая фасоль;
г) Крахмалсодержащие овощи: все свежие, замороженные и консервированные овощи с высоким содержанием крахмала (картофель, кукуруза, зеленый горошек, батат);
Для удобства подсчета рациона создана система порций продуктов. В зависимости от ряда показателей — возраст пациента, пол, физическая активность, масса тела (наличие ожирения) и т. п. — количество порций модифицируется в указанных пределах.
Размеры и количество порций продуктов в рациональном суточном рационе взрослых лиц с учетом калорийности рациона (Диетические рекомендации для Американцев, 2020).